
Н. И. Федюкович
АНАТОМИЯ
И ФИЗИОЛОГИЯ
ЧЕЛОВЕКА
Допущено Министерством образования Российской Федерации
в качестве учебного пособия для студентов
медицинских училищ, обучающихся по специальности 0406 Сестринское дело
Издание второе
Ростов-на-Дону
«Феникс»
2003
ББК 28.8я723
Ф32
Федюкович Н. И.
Ф 32 Анатомия и физиология человека: Учебное пособие. Изд. 2-е. — Ростов н/Д: изд-во:
«Феникс», 2003. - 416 с.
В учебном пособии освещены вопросы нормальной, анатомии и физиологии человека с учетом современных достижений биологической и медицинской науки. Рассмотрены предмет, задачи и значение курса анатомии и физиологии человека, дан краткий исторический очерк их развития Изложены вопросы анатомии и частной физиологии.
Для учащихся медицинских училищ по специальности «Медицинская сестра».
ISBN 5-222-03190-Х ББК 28.8я723
© Н. И. Федюкович, 2003
© Оформление, изд-во «Феникс», 2003
Качество обучения медицинских сестер зависит не только от мастерства преподавания предмета, технического оснащения учебных занятий, но и от наличия современных учебников и учебных пособий.
Учебное пособие «Анатомия и физиология» разработано в соответствии с программой, утвержденной Министерством здравоохраненияРФ.
Формирование будущей медицинской сестры начинается с дисциплин, которые изучаются с самого начала обучения. Одной из них является анатомия и физиология человека.
Материал учебного пособия представлен в традиционном для анатомии и физиологии плане. В нем 12 разделов, в которых вначале приводятся сведения по анатомии, а затем раскрываются физиологические функции определенного органа или системы. Кроме того, кратко рассмотрены основные этапы развития анатомии и физиологии. В конце каждого раздела даны вопросы для самоконтроля.
Для названия органов и их частей использованы общепринятые латинские анатомические термины, приведенные в Международной анатомической номенклатуре, утвержденной на Лондонском анатомическом конгрессе в 1985 г. Количественные физиологические показатели представлены по Международной системе единиц (СИ).
В пособии имеются рисунки, схемы. Часть рисунков заимствована из разных изданий, таких как «Анатомия человека» в 2 т. под ред. М. Р. Сапина (М., 1993), «Физиология человека» под ред. Р. Шмидта и Г. Тевса (М., 1985—1986), «Общий курс физиологии человека и животных» в 2 т. под ред. А. Д. Ноздрачева (М., 1991), X. Фениш «Карманный атлас анатомии человека на основе Международной номенклатуры» (Минск, 1996) и других учебных пособий. В некоторые рисунки внесены изменения и дополнения.
Автор выражает искреннюю благодарность д-ру мед. наук, проф. кафедры анатомии человека МГМИ П. Г. Пив-ченко и председателю цикловой методической комиссии общепрофессиональных дисциплин Минского медицинского училища № 2 И. М. Байдаку за внимательное ознакомление с рукописью, полезные замечания, которые касались не только последовательности, но и сути изложения материала, способствовали более качественной разработке учебного пособия. Автор будет признателен всем, кто выскажет свои замечания по структуре и содержанию пособия.
Я. И. Федюкович
Анатомия и физиология человека относится к числу биологических дисциплин, составляющих основу теоретической и практической подготовки медицинских сестер.
Анатомия —
это наука, которая изучает форму и строение организма в связи с его функциями, развитием и под воздействием окружающей среды.
Физиология —
наука о закономерностях процессов жизнедеятельности живого организма, его органов, тканей и клеток, их взаимосвязи при изменении различных условий и состояния организма.
Анатомия и физиология человека тесно связаны со всеми медицинскими специальностями. Их достижения постоянно оказывают влияние на практическую медицину. Невозможно проводить квалифицированное лечение, не зная хорошо анатомии и физиологии человека. Поэтому прежде чем изучать клинические дисциплины, изучают анатомию и физиологию. Эти предметы составляют фундамент медицинского образования и вообще медицинской науки.
Строение тела человека по системам изучает систематическая (нормальная) анатомия.
Строение тела человека по областям с учетом положения органов и их взаимоотношения между собой, со скелетом изучает топографическая анатомия.
Пластическая анатомия
рассматривает внешние формы и пропорции тела человека, а также топографию органов в связи с необходимостью объяснения особенностей телосложения; возрастная анатомия —
строение тела человека в зависимости от возраста.
Патологическая анатомия
изучает поврежденные той или иной болезнью органы и ткани.
Совокупность физиологических знаний делят на ряд отдельных, но взаимосвязанных направлений — общую, специальную (или частную) и прикладную физиологию.
Общая физиология
включает сведения, которые касаются природы основных жизненных процессов, общих проявлений жизнедеятельности, таких как метаболизм органов и тканей, общие закономерности реагирования организма (раздражение, возбуждение, торможение) и его структур на воздействие среды.
Специальная (частная) физиология
исследует особенности отдельных тканей (мышечной, нервной и др.), органов (печени, почек, сердца и др.), закономерности объединения их в системы (системы дыхания, пищеварения, кровообращения).
Прикладная физиология
изучает закономерности проявлений деятельности человека в связи со специальными задачами и условиями (физиология труда, питания, спорта).
Физиологию условно принято разделять на нормальную
и патологическую.
Первая изучает закономерности жизнедеятельности здорового организма, механизмы адаптации функций на воздействие разных факторов и устойчивость организма. Патологическая физиология рассматривает изменения функций больного организма, выясняет общие закономерности появления и развития патологических процессов в организме, а также механизмы выздоровления и реабилитации.
Развитие и формирование представлений об анатомии и физиологии начинаются с глубокой древности.
Среди первых известных истории ученых-анатомов следует назвать Алкемона из Кратоны,
который жил в V в. до н. э. Он первый начал анатомировать (вскрывать) трупы животных, чтобы изучить строение их тела, и высказал предположение о том, что органы чувств имеют связь непосредственно с головным мозгом, и восприятие чувств зависит от мозга.
Гиппократ
(ок. 460 — ок. 370 до н. э.) — один из выдающихся ученых медицины Древней Греции. Изучению анатомии, эмбриологии и физиологии он придавал первостепенное значение, считая их основой всей медицины. Он собрал и систематизировал наблюдения о строении тела человека, описал кости крыши черепа и соединения костей при помощи швов, строение позвонков, ребер, внутренние органы, орган зрения, мышцы, крупные сосуды.
Выдающимися учеными-естествоиспытателями своего времени были Платон (427—347 до н. э.) и Аристотель (384—322 до н. э.). Изучая анатомию и эмбриологию, Платон
выявил, что головной мозг позвоночных животных развивается в передних отделах спинного мозга. Аристотель,
вскрывая трупы животных, описал их внутренние органы, сухожилия, нервы, кости и хрящи. По его мнению, главным органом в организме является сердце. Он назвал самый крупный кровеносный сосуд аортой.
Большое влияние на развитие медицинской науки и анатомии имела Александрийская школа врачей,
которая была создана в III в. до н. э. Врачам этой школы разрешалось вскрывать трупы людей в научных целях. В этот период стали известны имена двух выдающихся ученых-анатомов: Герофила (род. ок. 300 до н. э.) и Эрасистрата (ок. 300 — ок. 240 до н. э.). Герофил
описал оболочки головного мозга и венозные пазухи, желудочки мозга и сосудистые сплетения, глазной нерв и глазное яблоко, двенадцатиперстную кишку и сосуды брыжейки, простату. Эрасистрат
достаточно полно для своего времени описал печень, желчные протоки, сердце и его клапаны; знал, что кровь из легкого поступает в левое предсердие, затем в левый желудочек сердца, а оттуда по артериям к органам. Александрийской школе медицины принадлежит также открытие способа перевязки кровеносных сосудов при кровотечении.
Самым выдающимся ученым в разных областях медицины после Гиппократа стал римский анатом и физиолог Клавдий Гален
(ок. 130 — ок. 201). Он впервые начал читать курс анатомии человека, сопровождая вскрытием трупов животных, главным образом обезьян. Вскрытие человеческих трупов в то время было запрещено, в результате чего Гален, факты без должных оговорок, переносил на человека строение тела животного. Обладая энциклопедическими знаниями, он описал 7 пар (из 12) черепных нервов, соединительную ткань, нервы мышц, кровеносные сосуды печени, почек и других внутренних органов, надкостницу, связки.
Важные сведения получены Галеном о строении головного мозга. Гален считал его центром чувствительности тела и причиной произвольных движений. В книге «О частях тела человеческого» он высказывал свои анатомические взгляды и рассматривал анатомическое структуры в неразрывной связи с функцией.
Авторитет Галена был очень большой. По его книгам учились медицине почти на протяжении 13 веков.
Большой вклад в развитие медицинской науки внес таджикский врач и философ Абу Али Ибн Сына,
или Авиценна
(ок. 980—1037). Он написал «Канон врачебной науки», в котором были систематизированы и дополнены сведения по анатомии и физиологии, заимствованные из книг Аристотеля и Галена. Книги Авиценны были переведены на латинский язык и переиздавались более 30 раз.
Начиная с XVI—XVIII вв. во многих странах открываются университеты, выделяются медицинские факультеты, закладывается фундамент научной анатомии и физиологии. Особенно большой вклад в развитие анатомии внес итальянский ученый и художник эпохи Возрождения Леонардо да Винчи
(1452—1519). Он анатомировал 30 трупов, сделал множество рисунков костей, мышц, внутренних органов, снабдив их письменными пояснениями. Леонардо да Винчи положил начало пластической анатомии.
Основателем научной анатомии считается профессор Падуанского университета Андрас Везалий
(1514—1564), который на основе собственных наблюдений, сделанных при вскрытии трупов, написал классический труд в 7 книгах «О строении человеческого тела» (Базель, 1543). В них он систематизировал скелет, связки, мышцы, сосуды, нервы, внутренние органы, мозг и органы чувств. Исследования Везалия и выход в свет его книг способствовали развитию анатомии. В дальнейшем его ученики и последователи в XVI—XVII вв. сделали много открытий, детально описали многие органы человека. С именами этих ученых в анатомии связаны названия некоторых органов тела человека: Г. Фаллопий (1523—1562) — фаллопиевы трубы; Б. Евстахий (1510—1574) — евстахиева труба; М. Мальпиги (1628— 1694) — мальпигиевы тельца в селезенке и почках.
Открытия в анатомии послужили основой для более глубоких исследований в области физиологии. Испанский врач Мигель Сервет (1511—1553), ученик Везалия Р. Коломбо (1516—1559) высказали предположение о переходе крови из правой половины сердца в левую через легочные сосуды. После многочисленных исследований английский ученый Уильям Гарвей
(1578—1657) издал книгу «Анатомическое исследование о движении сердца и крови у животных» (1628), где привел доказательство движения крови по сосудам большого круга кровообращения, а также отметил наличие мелких сосудов (капилляров) между артериями и венами. Эти сосуды были открыты позже, в 1661 г., основателем микроскопической анатомии М. Мальпиги.
Кроме того, У. Гарвей ввел в практику научных исследований вивисекцию, что позволяло наблюдать работу органов животного при помощи разрезов тканей. Открытие учения о кровообращении принято считать датой основания физиологии животных.
Одновременно с открытием У. Гарвея вышел в свет труд Каспаро Азелли
(1591—1626), в котором он сделал анатомическое описание лимфатических сосудов брыжейки тонкой кишки.
На протяжении XVII—XVIII вв. появляются не только новые открытия в области анатомии, но и начинает выделяться ряд новых дисциплин: гистология, эмбриология, несколько позже — сравнительная и топографическая анатомия, антропология.
Для развития эволюционной морфологии большую роль сыграло учение Ч. Дарвина
(1809—1882) о влиянии внешних факторов на развитие форм и структур организмов, а также на наследственность их потомства.
Клеточная теория Т.
Шванна (1810—1882), эволюционная теория Ч.
Дарвина поставили перед анатомической наукой ряд новых задач: не только описывать, но и объяснять строение тела человека, его особенности, раскрывать в анатомических структурах филогенетическое прошлое, разъяснять, как сложились в процессе исторического развития человека его индивидуальные признаки.
К наиболее значительным достижениям XVII—XVIII вв. относится сформулированное французским философом и физиологом Рене Декартом
представление об «отраженной деятельности организма». Он внес в физиологию понятие о рефлексе. Открытие Декарта послужило основанием для дальнейшего развития физиологии на материалистической основе. Позже представления о нервном рефлексе, рефлекторной дуге, значении нервной системы во взаимоотношении между внешней средой и организмом получили развитие в трудах известного чешского анатома и физиолога Г. Прохаски
(1748—1820). Достижения физики и химии позволили применять в анатомии и физиологии более точные методы исследований.
В XVIII—XIX вв. особенно значительный вклад в области анатомии и физиологии был внесен рядом российских ученых. М. В. Ломоносов
(1711—1765) открыл закон сохранения материи и энергии, высказал мысль об образовании тепла в самом организме, сформулировал трехкомпонентную теорию цветного зрения, дал первую классификацию вкусовых ощущений. Ученик М. В. Ломоносова А. П. Протасов
(1724—1796) — автор многих работ по изучению телосложения человека, строения и функций желудка.
Профессор Московского университета С. Г. Забелин
(1735—1802) читал лекции по анатомии и издал книгу «Слово о сложениях тела человеческого и способах, как оные предохранять от болезней», где высказал мысль об общности происхождения животных и человека.
В 1783 г. Я. М. Амбодик-Максимович
(1744-1812) опубликовал «Анатомо-физиологический словарь» на русском, латинском и французском языках, а в 1788 г. А. М. Шумлян-ский
(1748—1795) в своей книге описал капсулу почечного клубочка и мочевые канальцы.
Значительное место в развитии анатомии принадлежит Е. О. Мухину
(1766—1850), который на протяжении многих лет преподавал анатомию, написал учебное пособие «Курс анатомии».
Основателем топографической анатомии является Н. И. Пирогов
(1810—1881). Он разработал оригинальный метод исследования тела человека на распилах замороженных трупов. Автор таких известных книг, как «Полный курс прикладной анатомии человеческого тела» и «Топографическая анатомия, иллюстрированная разрезами, проведенными через замороженное тело человека в трех направлениях». Особенно тщательно Н. И. Пирогов изучал и описал фасции, их соотношение с кровеносными сосудами, придавая им большое практическое значение. Свои исследования он обобщил в книге «Хирургическая анатомия артериальных стволов и фасций».
Функциональную анатомию основал анатом П. Ф. Лес-гафт
(1837—1909). Его положения о возможности изменения структуры организма человека путем воздействия физических упражнений на функции организма положены в основу теории и практики физического воспитания. .
П. Ф. Лесгафт один из первых применил метод рентгенографии для анатомических исследований, экспериментальный метод на животных и методы математического анализа.
Вопросам эмбриологии были посвящены работы известных российских ученых К. Ф. Вольфа, К. М. Бэра и X. И. Пандера.
В XX в. успешно разрабатывали функциональные и экспериментальные направления в анатомии такие ученые-исследователи, как В. Н. Тонков (1872—1954), Б. А. Долго-Сабуров (1890-1960), В. Н. Шевкуненко (1872-1952), В. П. Воробьев(1876-1937),Д.А.Жданов(1908-1971)идругие.
Формированию физиологии как самостоятельной науки вXX в. значительно способствовали успехи в области физики и химии, которые дали исследователям точные методические приемы, позволившие охарактеризовать физическую и химическую суть физиологических процессов.
И. М. Сеченов
(1829—1905) вошел в историю науки как первый экспериментальный исследователь сложного в области природы явления — сознания. Кроме того, он был первым, кому удалось изучить растворенные в крови газы, установить относительную эффективность влияния различных ионов на физико-химические процессы в живом организме, выяснить явление суммации в центральной нервной системе (ЦНС). Наибольшую известность И. М. Сеченов получил после открытия процесса торможения в ЦНС. После издания в 1863 г. работы И. М. Сеченова «Рефлексы головного мозга» в физиологические основы введено понятие психической деятельности. Таким образом, был сформирован новый взгляд на единство физических и психических основ человека.
На развитие физиологии большое влияние оказали работы И. П. Павлова
(1849—1936). Он создал учение о высшей нервной деятельности человека и животных. Исследуя регуляцию и саморегуляцию кровообращения, он установил наличие специальных нервов, из которых одни усиливают, другие задерживают, а третьи изменяют силу сердечных сокращений без изменения их частоты. Одновременно с этим И. П. Павлов изучал и физиологию пищеварения. Разработав и применив на практике ряд специальных хирургических методик, он создал новую физиологию пищеварения. Изучая динамику пищеварения, показал ее способность приспосабливаться к возбудительной секреции при употреблении различной пищи. Его книга «Лекции о работе главных пищеварительных желез» стала руководством для физиологов всего мира. За работу в области физиологии пищеварения в 1904 г. И. П. Павлову присудили Нобелевскую премию. Открытие им условного рефлекса позволило продолжить изучение психических процессов, которые лежат в основе поведения животных и человека. Результаты многолетних исследований И. П. Павлова явились основой для создания учения о высшей нервной деятельности, в соответствии с которым она осуществляется высшими отделами нервной системы и регулирует взаимоотношения организма с окружающей средой.
Значительный вклад в развитие анатомии и физиологии внесли и ученые Беларуси. Открытие в 1775 г. в Гродно медицинской академии, которую возглавил профессор анатомии Ж. Э. Жилибер
(1741—1814), способствовало преподаванию анатомии и других медицинских дисциплин в Беларуси. При академии были созданы анатомический театр и музей, библиотека, в которой находилось много книг по медицине.
Значительный вклад в развитие физиологии внес уроженец Гродно Август Бекю
(1769—1824) — первый профессор самостоятельной кафедры физиологии Виленского университета.
М. Гомолицкий
(1791—1861), который родился в Слонимском уезде, с 1819 по 1827 г. возглавлял кафедру физиологии Виленского университета. Он широко проводил эксперименты на животных, занимался проблемами переливания крови. Его докторская диссертация была посвящена экспериментальному изучению физиологии.
С. Б. Юндзилл,
уроженец Лидского уезда, профессор кафедры естественных наук Виленского университета, продолжал начатые Ж. Э. Жилибером исследования, издал учебник по физиологии. С. Б. Юндзилл считал, что жизнь организмов находится в постоянном движении и связи с внешней средой, «без которых невозможно существование самих организмов». Тем самым он приблизился к положению об эволюционном развитиии живой природы.
Я. О. Цибульский
(1854—1919) впервые выделил в 1893— 1896 гг. активный экстракт надпочечников, что в дальнейшем позволило получить гормоны этой железы внутренней секреции в чистом виде.
Развитие анатомической науки в Беларуси тесно связано с открытием в 1921 г. медицинского факультета в Белорусском государственном университете. Основателем белорусской школы анатомов является профессор С. И. Лебед-кин,
который возглавлял кафедру анатомии Минского медицинского института с 1922 по 1934 г. Главным направлением его исследований были изучение теоретических основ анатомии, определение взаимоотношений между формой и функцией, а также выяснение филогенетического развития органов человека. Свои исследования он обобщил в монографии «Биогенетический закон и теория рекапитуляции», изданной в Минске в 1936 г. Вопросам развития периферической нервной системы и реиннервации внутренних органов посвящены исследования известного ученого Д. М. Голуба,
академика АН БССР, который возглавлял кафедру анатомии МГМИ с 1934 по 1975 г. За цикл фундаментальных работ по развитию вегетативной нервной системы и реиннервации внутренних органов Д. М. Голубу в 1973 г. присуждена Государственная премия СССР.
Последние два десятилетия плодотворно разрабатывает идеи С. И. Лебедкина и Д. М. Голуба профессор П. И. Лобко.
Основной научной проблемой коллектива, который он возглавляет, является изучение теоретических аспектов и закономерностей развития вегетативных узлов, стволов и сплетений в эмбриогенезе человека и животных. Установлен ряд общих закономерностей формирования узлового компонента вегетативных нервных сплетений, экстра- и интраорганных нервных узлов и др. За учебное пособие «Вегетативная нервная система» (атлас) (1988) П. И. Лоб-ко, С. Д. Денисову и П. Г. Пивченко в 1994 г. присуждена Государственная премия Республики Беларусь.
Целенаправленные исследования по физиологии человека связаны с созданием в 1921 г. соответствующей кафедры в Белорусском государственном университете и в 1930 г. в МГМИ. Здесь изучались вопросы кровообращения, нервные механизмы регуляции функций сердечно-сосудистой системы (И. А. Ветохин), вопросы физиологии и патологии сердца (Г. М. Прусс и др.), компенсаторные механизмы в деятельности сердечно-сосудистой системы (А. Ю. Броновицкий, А. А. Кривчик), кибернетические методы регуляции кровообращения в норме и патологии (Г. И. Сидоренко),
функции инсулярного аппарата (Г. Г. Гацко).
Систематические физиологические исследования развернулись в 1953 г. в Институте физиологии АНБССР,
где было взято оригинальное направление на изучение вегетативной нервной системы.
Значительный вклад в развитие физиологии на Беларуси внес академик И. А. Булыгин.
Свои исследования он посвятил изучению спинного и головного мозга, вегетативной нервной системы. За монографии «Исследования закономерностей и механизмов интерорецептивных рефлексов» (1959), «Афферентные пути интерорецептивных рефлексов» (1966), «Цепные и канальцевые нейрогуморальные механизмы висцеральных рефлекторных реакций» (1970) И. А. Булыгину в 1972 г. присуждена Государственная премия БССР, а за цикл работ, опубликованных в 1964—1976 гг. «Новые принципы организации вегетативных ганглиев», в 1978 г. Государственная премия СССР.
Научные исследования академика Н. И. Аринчина
связаны с физиологией и патологией кровообращения, сравнительной и эволюционной геронтологией. Он разработал новые методы и аппараты для комплексного исследования сердечно-сосудистой системы.
Физиология XX в. характеризуется значительными достижениями в области раскрытия деятельности органов, систем, организма в целом. Особенностью современной физиологии является глубокий аналитический подход к исследованиям мембранных, клеточных процессов, описанию биофизических аспектов возбуждения и торможения. Знания о количественных взаимоотношениях между различными процессами дают возможность осуществить их математическое моделирование, выяснить те или иные нарушения в живом организме.
Для изучения строения тела человека и его функций пользуются различными методами исследований. Для изучения морфологических особенностей человека выделяют две группы методов. Первая группа применяется для изучения строения организма человека на трупном материале, а вторая — на живом человеке.
В первую группу
входят:
1) метод рассечения с помощью простых инструментов (скальпель, пинцет, пила и др.) — позволяет изучать. строение и топографию органов;
2) метод вымачивания трупов в воде или в специальной жидкости продолжительное время для выделения скелета, отдельных костей для изучения их строения;
3) метод распиливания замороженных трупов — разработан Н. И. Пироговым, позволяет изучать взаимоотношения органов в отдельно взятой части тела;
4) метод коррозии — применяется для изучения кровеносных сосудов и других трубчатых образований во внутренних органах путем заполнения их полостей затвердевающими веществами (жидкий металл, пластмассы), а затем разрушением тканей органов при помощи сильных кислот и щелочей, после чего остается слепок от налитых образований;
5) инъекционный метод — заключается в введении в органы, имеющие полости, красящих веществ с последующим осветлением паренхимы органов глицерином, метиловым спиртом и др. Широко применяется для исследования кровеносной и лимфатической систем, бронхов, легких и др.;
6) микроскопический метод — используют для изучения структуры органов при помощи приборов, дающих увеличенное изображение. Ко второй группе
относятся:
1) рентгенологический метод и его модификации (рентгеноскопия, рентгенография, ангиография, лимфография, рентгенокимография и др.) — позволяет изучать структуру органов, их топографию на живом человеке в разные периоды его жизни;
2) соматоскопический (визуальный осмотр) метод изучения тела человека и его частей — используют для определения формы грудной клетки, степени развития отдельных групп мышц, искривления позвоночника, конституции тела и др.;
3) антропометрический метод — изучает тело человека и его части путем измерения, определения пропорции тела, соотношение мышечной, костной и жировой тканей, степень подвижности суставов и др.;
4) эндоскопический метод — дает возможность исследовать на живом человеке с помощью световодной техники внутреннюю поверхность пищеварительной и дыхательной систем, полости сердца и сосудов, мочеполовой аппарат.
В современной анатомии используются новые методы исследования, такие как компьютерная томография, ультразвуковая эхолокация, стереофотограмметрия, ядерно-магнитный резонанс и др.
В свою очередь из анатомии выделились гистология — учение о тканях и цитология — наука о строении и функции клетки.
Для исследования физиологических процессов обычно использовали экспериментальные методы.
На ранних этапах развития физиологии применялся метод экстирпации
(удаления) органа или его части с последующим наблюдением и регистрацией полученных показателей.
Фистульный метод
основан на введении в полый орган (желудок, желчный пузырь, кишечник) металлической или пластмассовой трубки и закреплении ее на коже. При помощи этого метода определяют секреторную функцию органов.
Метод катетеризации
применяется для изучения и регистрации процессов, которые происходят в протоках экзокринных желез, в кровеносных сосудах, сердце. При помощи тонких синтетических трубок — катетеров — вводят различные лекарственные средства.
Метод денервации
основан на перерезании нервных волокон, иннервирующих орган, с целью установить зависимость функции органа от воздействия нервной системы. Для возбуждения деятельности органа используют электрический или химический вид раздражения.
В последние десятилетия широкое применение в физиологических исследованиях нашли инструментальные методы
(электрокардиография, электроэнцефалография, регистрация активности нервной системы путем вживления макро- и микроэлементов и др.).
В зависимости от формы проведения физиологический эксперимент делится на острый, хронический и в условиях изолированного органа.
Острый эксперимент
предназначен для проведения искусственной изоляции органов и тканей, стимуляции различных нервов, регистрации электрических потенциалов, введения лекарств и др.
Хронический эксперимент
применяется в виде целенаправленных хирургических операций (наложение фистул, нервнососудистых анастомозов, пересадка разных органов, вживление электродов и др.).
Функцию органа можно изучать не только в целом организме, но и изолировано от него. В таком случае органу создают все необходимые условия для его жизнедеятельности, в том числе подачу питательных растворов в сосуды изолированного органа (метод перфузии).
Применение компьютерной техники в проведении физиологического эксперимента значительно изменило его технику, способы регистрации процессов и обработку полученных результатов.
1. Дайте определение терминам «анатомия» и «физиология».
2. Охарактеризуйте основные периоды развития анатомии и физиологии.
3. Расскажите об известных ученых Беларуси в области анатомии и физиологии. 4. Какие методы исследования применяются:
а) в анатомии;
б) в физиологии?
Клетка —
это структурно-функциональная единица живого организма, способная к делению и обмену с окружающей средой. Она осуществляет передачу генетической информации путем самовоспроизведения.
Клетки очень разнообразны по строению, функции, форме, размерам (рис. 1). Последние колеблются от 5 до 200 мкм. Самыми крупными в организме человека являются яйцеклетка и нервная клетка, а самыми маленькими — лимфоциты крови. По форме клетки бывают шаровидные, веретеновидные, плоские, кубические, призматические и др. Некоторые клетки вместе с отростками достигают длины до 1,5 м и более (например, нейроны).

Рис. 1. Формы клеток:
1 —
нервная; 2 —
эпителиальная; 3 —
соединителытотканная; 4 —
гладкая мышечная; 5—
эритроцит; 6—
сперматозоид; 7—яйцеклетка
Каждая клетка имеет сложное строение и представляет собой систему биополимеров, содержит ядро, цитоплазму и находящиеся в ней органеллы (рис. 2). От внешней среды клетка отграничивается клеточной оболочкой — плазма-леммой
(толщина 9—10 мм), которая осуществляет транспорт необходимых веществ в клетку, и наоборот, взаимодействует с соседними клетками и межклеточным веществом. Внутри клетки находится ядро,
в котором происходит синтез белка, оно хранит генетическую информацию в виде ДНК (дезоксирибонуклеиновая кислота). Ядро может иметь округлую или овоидную форму, но в плоских клетках оно несколько сплющенное, а в лейкоцитах палочковидное или бобовидное. В эритроцитах и тромбоцитах оно отсутствует. Сверху ядро покрыто ядерной оболочкой, которая представлена внешней и внутренней мембраной. В ядре находится нуклеошазма,
которая представляет собой гелеобразное вещество и содержит хроматин и ядрышко.

Рис. 2.
Схема ультрамикроскопического строения клетки
(по М. Р. Сапину, Г. Л. Билич, 1989):
1 — цитолемма (плазматическая мембрана); 2 — пиноцитозные пузырьки; 3 —
центросома (клеточный центр, цитоцентр); 4 —
гиалоплазма; 5
— эн-доплазматическая сеть (о — мембраны эндоплазматической сети, б —
ри-босомы); 6—
ядро; 7— связь перинуклеарного пространства с полостями эндоплазматической сети; 8 —
ядерные поры; 9 —
ядрышко; 10 —
внутриклеточный сетчатый аппарат (комплекс Гольджи); 77-^ секреторные вакуоли; 12—
митохондрии; 7J — лизосомы; 74—три последовательные стадии фагоцитоза; 75 — связь клеточной оболочки (цитолеммы) с мембранами эндоплазматической сети
Ядро окружает цитоплазма,
в состав которой входят ги-алоплазма, органеллы и включения.
Гиалоплазма
— это основное вещество цитоплазмы, она участвует в обменных процессах клетки, содержит белки, полисахариды, нуклеиновую кислоту и др.
Постоянные части клетки, которые имеют определенную структуру и выполняют биохимические функции, называются органеллами.
К ним относятся клеточный центр, митохондрии, комплекс Гольджи, эндоплазматическая (ци-топлазматическая) сеть.
Клеточный центр
обычно находится около ядра или комплекса Гольджи, состоит из двух плотных образований — центриолей, которые входят в состав веретена движущейся клетки и образуют реснички и жгутики.
Митохондрии
имеют форму зерен, нитей, палочек, формируются из двух мембран — внутренней и внешней. Длина митохондрии колеблется от 1 до 15 мкм, диаметр — от 0,2 до 1,0 мкм. Внутренняя мембрана образует складки (кри-сты), в которых располагаются ферменты. В митохондриях происходят расщепление глюкозы, аминокислот, окислении жирных кислот, образование АТФ (аденозинтрифосфорнай кислота) — основного энергетического материала.
Комплекс Гольджи (внутриклеточный сетчатый аппарат)
имеет вид пузырьков, пластинок, трубочек, расположенных вокруг ядра. Его функция состоит в транспорте веществ, химической их обработке и выведении за пределы клетки продуктов ее жизнедеятельности.
Эндоплазматическая (цитоплазматическая) сеть
формируется из агранулярной (гладкой) и гранулярной (зернистой) сети. Агранулярная Эндоплазматическая сеть образуется преимущественно мелкими цистернами и трубочками диаметром 50—100 нм, которые участвуют в обмене липи-дов и полисахаридов. Гранулярная Эндоплазматическая сеть состоит из пластинок, трубочек, цистерн, к стенкам которых прилегают мелкие образования — рибосомы, синтезирующие белки.
Цитоплазма
также имеет постоянные скопления отдельных веществ, которые называются включениями цитоплазмы и имеют белковую, жировую и пигментную природу.
Клетка как часть многоклеточного организма выполняет основные функции: усвоение поступающих веществ и расщепление их с образованием энергии, необходимой для поддержания жизнедеятельности организма. Клетки обладают также раздражимостью (двигательные реакции) и способны размножаться делением. Деление клеток бывает непрямое (митоз) и редукционное (мейоз).
Митоз
— самая распространенная форма клеточного деления. Он состоит из нескольких этапов — профазы, метафазы, анафазы и телофазы. Простое (или прямое) деление клеток — амитоз —
встречается редко, в тех случаях, когда клетка делится на равные или неравные части. Мейоз —
форма ядерного деления, при котором количество хромосом в оплодотворенной клетке уменьшается вдвое и наблюдается перестройка генного аппарата клетки. Период от одного деления клетки к другому называется ее жизненным циклом.
Клетка входит в состав ткани, из которой состоит организм человека и животных.
Ткань —
это система клеток и внеклеточных структур, объединенных единством происхождения, строения и функций.
В результате взаимодействия организма с внешней средой, которое сложилось в процессе эволюции, появились четыре вида тканей с определенными функциональными особенностями: эпителиальная, соединительная, мышечная и нервная.
Каждый орган состоит из различных тканей, которые тесно связаны между собой. Например, желудок, кишечник, другие органы состоят из эпителиальной, соединительной, гладкомышечной и нервной тканей.
Соединительная ткань многих органов образует строму, а эпителиальная — паренхиму. Функция пищеварительной системы не может быть выполнена полностью, если нарушена ее мышечная деятельность.
Таким образом, различные ткани, входящие в состав того или иного органа, обеспечивают выполнение главной функции данного органа.
Эпителиальная ткань (эпителий)
покрывает всю наружную поверхность тела человека и животных, выстилает слизистые оболочки полых внутренних органов (желудок, кишечник, мочевыводящие пути, плевру, перикард, брюшину) и входит в состав желез внутренней секреции. Выделяют покровный (поверхностный)
и секреторный (железистый)
эпителий. Эпителиальная ткань участвует в обмене веществ между организмом и внешней средой, выполняет защитную функцию (эпителий кожи), функции секреции, всасывания (эпителий кишечника), выделения (эпителий почек), газообмена (эпителий легких), имеет большую регенеративную способность.
В зависимости от количества клеточных слоев и формы отдельных клеток различают эпителий многослойный —
оро-говевающий и неороговевающий, переходный
и однослой-ный —
простой столбчатый, простой кубический (плоский), простой сквамозный (мезотелий) (рис. 3).
В плоском эпителии
клетки тонкие, уплотненные, содержат мало цитоплазмы, дисковидное ядро находится в центре, край его неровный. Плоский эпителий выстилает альвеолы легких, стенки капилляров, сосудов, полостей сердца, где благодаря своей тонкости осуществляет диффузию различных веществ, снижает трение текущих жидкостей.
Кубический эпителий
выстилает протоки многих желез, а также образует канальцы почек, выполняет секреторную функцию.
Цилиндрический эпителий
состоит из высоких и узких клеток. Он выстилает желудок, кишечник, желчный пузырь, почечные канальцы, а также входит в состав щитовидной железы.

Рис. 3.
Различные виды эпителия:
А —
однослойный плоский; Б —
однослойный кубический; В —
цилиндрический; Г—однослойный реснитчатый; Д—многорадный; Е —многослойный ороговевающий
Клетки реснитчатого эпителия
обычно имеют форму цилиндра, с множеством на свободных поверхностях ресничек; выстилает яйцеводы, желудочки головного мозга, спинномозговой канал и дыхательные пути, где обеспечивает транспорт различных веществ.
Многорядный эпителий
выстилает мочевыводящие пути, трахею, дыхательные пути и входит в состав слизистой оболочки обонятельных полостей.
Многослойный эпителий
состоит из нескольких слоев клеток. Он выстилает наружную поверхность кожи, слизистую оболочку пищевода, внутреннюю поверхность щек, влагалище.
Переходный эпителий
находится в тех органах, которые подвергаются сильному растяжению (мочевой пузырь, мочеточник, почечная лоханка). Толщина переходного эпителия препятствует попаданию мочи в окружающие ткани.
Железистый эпителий
составляет основную массу тех желез, у которых эпителиальные клетки участвуют в образовании и выделении необходимых организму веществ.
Существуют два типа секреторных клеток — экзокрин-ные и эндокринные. Экзокринные клетки
выделяют секрет на свободную поверхность эпителия и через протоки в полость (желудка, кишечника, дыхательных путей и др.). Эндокринными
называют железы, секрет (гормон) которых выделяется непосредственно в кровь или лимфу (гипофиз, щитовидная, вилочковая железы, надпочечники).
По строению экзокринные железы могут быть трубчатыми, альвеолярными, трубчато-альвеолярными.
По свойствам соединительная ткань объединяет значительную группу тканей: собственно соединительные ткани (рыхлая волокнистая, плотная волокнистая — неоформленная и оформленная); ткани, которые имеют особые свойства (жировая, ретикулярная); скелетные твердые (костная и хрящевая) и жидкие (кровь, лимфа). Соединительная ткань выполняет опорную, защитную (механическую), формообразовательную, пластическую и трофическую функции. Эта ткань состоит из множества клеток и межклеточного вещества, в котором находятся разнообразные волокна (коллагеновые, эластические, ретикулярные).
Рыхлая волокнистая соединительная ткань
содержит клеточные элементы (фибробласты, макрофаги, плазматические и тучные клетки и др.). В зависимости от строения и функции органа волокна по-разному ориентированы в основном веществе. Эта ткань располагается преимущественно по ходу кровеносных сосудов.
Плотная волокнистая соединительная ткань
бывает оформленной и неоформленной. В оформленной плотной соединительной ткани волокна располагаются параллельно и собраны в пучок, участвуют в образовании связок, сухожилий, перепонок и фасций. Для неоформленной плотной соединительной ткани характерны переплетение волокон и небольшое количество клеточных элементов.
Жировая ткань
образуется под кожей, особенно под брюшиной и сальником, не имеет собственного основного вещества. В каждой клетке в центре располагается жировая капля, а ядро и цитоплазма — по периферии. Жировая ткань служит энергетическим депо, защищает внутренние органы от ударов, сохраняет тепло в организме.
К скелетным тканям
относятся хрящ и кость. Хрящевая ткань состоит из хрящевых клеток (хондроцитов), которые располагаются по две-три клетки, и основного вещества, находящегося в состоянии геля. Различают гиалиновые, фиброзные и эластические хрящи. Из гиалинового хряща
состоят хрящи суставов, ребер, он входит в щитовидный и перстневидный хрящи гортани, дыхательные пути. Волокнистый хрящ
входит в межпозвоночные и внутрисуставные диски, в мениски, покрывает суставные поверхности височно-нижнечелюстного и грудино-ключичного суставов. Из эластического хряща построены надгортанник, черпало-видные, рожковидные и клиновидные хрящи, ушная раковина, хрящевая часть слуховой трубы и наружного слухового прохода.
Кровь и лимфа, а также межтканевая жидкость являются внутренней средой организма. Кровь
несет тканям питательные вещества и кислород, удаляет продукты обмена и углекислый газ, вырабатывает антитела, переносит гормоны, которые регулируют деятельность различных систем организма. Несмотря на то, что кровь циркулирует по кровеносным сосудам и отделена от других тканей сосудистой стенкой, форменные элементы, а также вещества плазмы крови могут переходить в соединительную ткань, которая окружает кровеносные сосуды. Благодаря этому кровь обеспечивает постоянство состава внутренней среды организма.
В зависимости от характера транспортируемых веществ различают следующие основные функции крови: дыхательную, выделительную, питательную, гомеостатическую, регуляторную, защитную и терморегуляторную.
Благодаря дыхательной функции кровь переносит кислород от легких к органам и тканям и углекислый газ от периферических тканей в легкие. Выделительная функция осуществляет транспорт продуктов обмена (мочевой кислоты, билирубина и др.) к органам выделения (почки, кишечник, кожа и др.) с целью последующего их удаления как веществ, вредных для организма. Питательная функция основана на перемещении питательных веществ (глюкозы, аминокислот и др.), образовавшихся в результате пищеварения, к органам и тканям. Гомеостатическая функция — это равномерное распределение крови между органами и тканями, поддержание постоянного осмотического давления и рН с помощью белков плазмы крови и др. Регуляторная функция — это перенос выработанных железами внутренней секреции гормонов в определенные органы-мишени для передачи информации внутри организма. Защитная функция заключается в обезвреживании клетками крови микроорганизмов и их токсинов, формировании антител, удалении продуктов распада тканей, остановке кровотечения в результате образования тромба. Терморегуляторная функция осуществляется путем переноса тепла наружу из глубоколежащих органов к сосудам кожи, а также путем равномерного распределения тепла в организме в результате высокой теплоемкости и теплопроводности крови.
У человека масса крови составляет 6—8 % массы тела и в норме приблизительно равна 4,5—5,0 л. В состоянии покоя циркулирует всего 40—50 % всей крови, остальная часть находится в депо (печень, селезенка, кожа). В малом круге кровообращения содержится 20—25 % объема крови, в большом круге — 75—85 % крови. В артериальной системе циркулирует 15—20 % крови, в венозной — 70—75 %, в капиллярах — 5—7 %.
Кровь состоит из клеточных (форменных) элементов
(45 %) и жидкой части — плазмы
(65 %). После выделения форменных элементов в плазме содержатся растворенные в воде соли, белки, углеводы, биологически активные соединения, а также углекислый газ и кислород. В плазме находится около 90 % воды, 7—8 % белка, 1,1 % других органических веществ и 0,9 % неорганических компонентов. Она обеспечивает постоянство объема внутри сосудистой жидкости и кислотно-щелочное равновесие (КЩР), а также участвует в переносе активных веществ и продуктов метаболизма. Белки плазмы делятся на две основные группы:
альбумины и глобулины. К первой группе относится около 60 % белков плазмы. Глобулины представлены фракциями: альфа1
-, альфа2
-, бета2
- и гамма-глобулинами. В глобулиновую фракцию входит также фибриноген. Белки плазмы участвуют в таких процессах, как образование тканевой жидкости, лимфы, мочи и всасывание воды. Питательная функция плазмы связана с наличием в ней липи-дов, содержание которых зависит от особенностей питания.
Сыворотка крови
не содержит фибриноген, этим она отличается от плазмы и не свертывается. Сыворотку готовят из плазмы крови путем удаления из нее фибрина. Кровь помещают в цилиндрический сосуд, через определенное время она свертывается и превращается в сгусток, из которого извлекают светло-желтую жидкость — сыворотку крови.
Кровь представляет собой коллоидно-полимерный раствор, растворителем в котором является вода, а растворимыми веществами — соли, низкомолекулярные органические соединения, белки и их комплексы.
Осмотическое давление крови —
это сила движения растворителя через полупроницаемую мембрану из менее концентрированного раствора в более концентрированный. Осмотическое давление крови находится на относительно постоянном для обмена веществ уровне и равно 7,3 атм (5600 мм рт. ст., или 745 кПа). Оно зависит от содержания ионов и солей, которые находятся в диссоциированном состоянии, а также от количества растворенных в организме жидкостей. Концентрация солей в крови составляет 0,9 %, от их содержания главным образом и зависит осмотическое давление крови.
Осмотическое давление определяется концентрацией различных веществ, растворенных в жидкостях организма, на необходимом физиологическом уровне.
Таким образом, при помощи осмотического давления вода распределяется равномерно между клетками и тканями. Растворы, у которых уровень осмотического давления выше, чем в содержимом клеток (гипертонические растворы),
вызывают сморщивание клеток в результате перехода воды из клетки в раствор. Растворы с более низким уровнем осмотического давления, чем в содержимом клеток (гипотонические растворы),
увеличивают объем клеток в результате перехода воды из раствора в клетку. Растворы, осмотическое давление которых равно осмотическому давлению содержимого клеток и которые не вызывают изменения клеток, называют изотоническими.
Регуляция осмотического давления осуществляется ней-рогуморальным путем. Кроме того, в стенках кровеносных сосудов, тканях, гипоталамусе находятся специальные ос-морецепторы, которые реагируют на изменения осмотического давления. Раздражение их приводит к изменению деятельности выделительных органов (почки, потовые железы).
В крови поддерживается постоянство рН реакции. Реакция среды определяется концентрацией водородных ионов, выражающихся водородным показателем рН, который имеет большое значение, поскольку абсолютное большинство биохимических реакций может протекать в норме только при определенных показателях рН. Кровь человека имеет слабощелочную реакцию: значение рН венозной крови 7,36; артериальной — 7,4. Жизнь возможна в довольно узких пределах сдвига рН — от 7,0 до 7,8. Несмотря на беспрерывное поступление в кровь кислых и щелочных продуктов обмена, рН крови сохраняется на относительно постоянном уровне. Это постоянство поддерживается физико-химическими, биохимическими и физиологическими механизмами.
Известно несколько буферных систем крови (карбонатная, белков плазмы, фосфатная и гемоглобина), которые связывают гидроксильные (ОН") и водородные (ЬГ) ионы и, следовательно, удерживают реакцию крови на постоянном уровне. При этом из организма выделяется избыток образованных кислых и щелочных продуктов обмена почками с мочой, а легкими выделяется углекислый газ.
К форменным элементам крови относятся эритроциты, лейкоциты и тромбоциты.
Эритроциты —
красные кровяные тельца двояковогнутой формы. У них нет ядра. Средний диаметр эритроцитов 7—8 мкм, он приблизительно равен внутреннему диаметру кровеносного капилляра. Форма эритроцита повышает возможность газообмена, способствует диффузии газов с поверхности на весь объем клетки. Эритроциты отличаются большой эластичностью. Они легко проходят по капиллярам, имеющим вдвое меньший диаметр, чем сама клетка. Общая поверхность площади всех эритроцитов взрослого человека составляет около 3800 м2
, т. е; в 1500 раз превышает поверхность тела.
В крови мужчин содержится около 5×1012
/л эритроцитов, в крови женщин — 4,5 • Ю^/л. При усиленной физической нагрузке количество эритроцитов в крови может увеличиться до 6×1012
/л. Это связано с поступлением в круг кровообращения депонированной крови.
Главная особенность эритроцитов — наличие в них гемоглобина,
который связывает кислород (превратившись в оксигемоглобин) и отдает его периферическим тканям. Гемоглобин, отдавший кислород, называется восстановленным или редуцированным, он имеет цвет венозной крови. Отдав кислород, кровь постепенно вбирает в себя конечный продукт обмена веществ — СО2
(углекислый газ). Реакция присоединения гемоглобина к СО2
проходит сложнее, чем связывание с кислородом. Это объясняется ролью СО2
в образовании в организме кислотно-щелочного равновесия. Гемоглобин, связывающий углекислый газ, называется карбогемоглобином.
Под влиянием находящегося в эритроцитах фермента карбоангидразы угольная кислота расщепляется на СО2
и Н2
О. Углекислый газ выделяется легкими и изменения реакции крови не происходит. Особенно легко гемоглобин присоединяется к угарному газу (СО) вследствие его высокого химического сродства (в 300 раз выше, чем к О2
) к гемоглобину. Блокированный угарным газом гемоглобин уже не может служить переносчиком кислорода и называется карбоксигемоглобином.
В результате этого в организме возникает кислородное голодание, сопровождающееся рвотой, головной болью, потерей сознания.
Гемоглобин состоит из белка глобина и простетической группы гема, которые присоединяются к четырем полипептидным цепям глобина и придают крови красный цвет. В норме в крови содержится около 140 г/л гемоглобина: у мужчин — 135—155 г/л, у женщин — 120—140 г/л.
Уменьшение количества гемоглобина эритроцитов в крови называется анемией.
Она наблюдается при кровотечении, интоксикации, дефиците витамина В12
, фолиевой кислоты и др.
Продолжительность жизни эритроцитов около 3—4 месяцев. Процесс разрушения эритроцитов, при котором гемоглобин выходит из них в плазму, называется гемолизом.
При нахождении крови в вертикально расположенной пробирке наблюдается оседание эритроцитов вниз. Это происходит потому, что удельная плотность эритроцитов выше плотности плазмы (1,096 и 1,027).
Скорость оседания эритроцитов (СОЭ) выражается в миллиметрах высоты столба плазмы над эритроцитами за единицу времени (обычно за 1 ч). Эта реакция характеризует некоторые физико-химические свойства крови. СОЭ у мужчин в норме составляет 5—7 мм/ч, у женщин — 8— 12 мм/ч. Механизм оседания эритроцитов зависит от многих факторов, например от количества эритроцитов, их морфологических особенностей, величины заряда, способности к агломерации, белкового состава плазмы и др. Повышенная СОЭ характерна для беременных — до 30 мм/ч, больных с инфекционными и воспалительными процессами, а также со злокачественными образованиями — до 50 мм/ч и более.
Лейкоциты —
белые кровяные тельца. По размерам они больше эритроцитов, имеют ядро. Продолжительность жизни лейкоцитов — несколько дней. Количество лейкоцитов в крови человека в норме составляет 4—9×109
/ли колеблется в течение суток. Меньше всего их утром натощак.
Увеличение количества лейкоцитов в крови называется лейкоцитозом,
а уменьшение — лейкопенией.
Различают физиологический и реактивный лейкоцитоз. Первый чаще наблюдается после приема пищи, во время беременности, при мышечных нагрузках, боли, эмоциональных стрессах и др. Второй вид характерен для воспалительных процессов и инфекционных заболеваний. Лейкопения отмечается при некоторых инфекционных заболеваниях, воздействии ионизирующего излучения, приеме лекарственных препаратов и др.
Лейкоциты всех видов обладают подвижностью амеб и при наличии соответствующих химических раздражителей проходят через эндотелий капилляров (диапедез)
и устремляются к раздражителю: микробам, инородным телам или комплексам антиген — антитело.
По наличию в цитоплазме зернистости лейкоциты делятся на зернистые (гранулоциты) и незернистые (агранулоциты).
Клетки, гранулы которых окрашиваются кислыми красками (эозин и др.), называют эозинофилами;
основными красками (метиленовый синий и др.) — базофилами;
нейтральными красками — нейтрофилами.
Первые окрашиваются в розовый цвет, вторые — в синий, третьи — в розово-фиолетовый.
Гранулоциты
составляют 72 % общего-количества лейкоцитов, из них 70 % нейтрофилов, 1,5 % эозинофилов и 0,5 % базофилов. Нейтрофилы способны проникать в межклеточные пространства к инфицированным участкам тела, поглощать и переваривать болезнетворные бактерии. Количество эозинофилов увеличивается при аллергических реакциях, бронхиальной астме, сенной лихорадке, они обладают антигистаминным действием. Базофилы вырабатывают гепарин и гистамин.
Агранулоциты —
это лейкоциты, которые состоят из ядра овальной формы и незернистой цитоплазмы. К ним относятся моноциты и лимфоциты. Моноциты
имеют ядро бобовидной формы, образуются в костном мозге. Они активно проникают в очаги воспаления и поглощают (фагоцитируют) бактерии. Лимфоциты
образуются в вилочковой железе (тимусе), из стволовых лимфоидных клеток костного мозга и селезенки. Лимфоциты вырабатывают антитела и принимают участие в клеточных иммунных реакциях. Существуют Т- и В-лимфоциты. Т-лимфоциты
при помощи ферментов самостоятельно разрушают микроорганизмы, вирусы, клетки трансплантируемой ткани и получили название киллеров — клеток-убийц. В-лимфоциты
при встрече с инородным веществом при помощи специфических антител нейтрализуют и связывают эти вещества, подготавливая их к фагоцитозу. Состояние, при котором количество лимфоцитов превышает обычный уровень их содержания, называется лимфоцитозом,
а снижение — лимфопенией.
Лимфоциты являются главным звеном иммунной системы, они участвуют в процессах клеточного роста, регенерации тканей, управлении генетическим аппаратом других клеток.
Соотношение различных видов лейкоцитов в крови называется лейкоцитарной формулой
(табл. 1).
Таблица 1
Лейкоцитарная формула
Лейкоциты,
10%
|
Эозинофи-
лы, %
|
Базо
филы,
%
|
Нейтрофилы, % |
Лимфоциты, %
|
Моноциты,
%
|
юные
|
палоч-
коядерные
|
сег-
менто-
ядер-
ные
|
| 4,0-9,0 |
1-4 |
0-0,5 |
0-1 |
2-5 |
55-68 |
25-30 |
6-8 |
Количество отдельных видов лейкоцитов при ряде заболеваний увеличивается. Например, при коклюше, брюшном тифе повышается уровень лимфоцитов, при малярии — моноцитов, а при пневмонии и других инфекционных заболеваниях — нейтрофилов. Количество эозинофилов увеличивается при аллергических заболеваниях (бронхиальная астма, скарлатина и др.). Характерные изменения лейкоцитарной формулы дают возможность поставить точный диагноз.
Тромбоциты
(кровяные пластинки) — бесцветные сферические безъядерные тельца диаметром 2—5 мкм. Они образуются в крупных клетках костного мозга — мегакариоцитах. Продолжительность жизни тромбоцитов от 5 до 11 дней. Они играют важную роль в свертывании крови. Значительная их часть сохраняется в селезенке, печени, легких и по мере необходимости поступает в кровь. При мышечной работе, принятии пищи, беременности количество тромбоцитов в крови увеличивается. В норме содержание тромбоцитов составляет около 250×109
/л.
Группы крови —
иммуногенетические и индивидуальные признаки крови, которые объединяют людей по сходству определенных антигенов — агглютиногенов —
в эритроцитах и находящимся в плазме крови антител — агглютининов.
По наличию или отсутствию в мембранах донорских эритроцитов специфических мукополисахаридов — агглютиногенов А и В и в плазме крови реципиента агглютининов а и р определяется группа крови (табл. 2).
Таблица 2
Зависимость группы крови от наличия в ней агглютиногенов
эритроцитов и агглютининов плазмы
| Группы крови |
Агглютиногены в эритроцитах |
Агглютинины в сыворотке |
| 0(1) |
— |
a, b |
| А (II) |
А |
b |
| В (III) |
В |
a |
| AB(IV) |
А, В |
— |
В связи с этим различают четыре группы крови: 0 (I), А (II), В (III) и АВ (IV). При совмещении сходных агглютиногенов эритроцитов с агглютининами плазмы происходит реакция агглютинации (склеивания) эритроцитов, которая лежит в основе групповой несовместимости крови. Этим положением необходимо руководствоваться при переливании крови.
Учение о группах крови значительно усложнилось в связи с открытием новых агглютиногенов. Например, группа А имеет ряд подгрупп, кроме того, найдены и новые агглютиногены — М, N, S, Р и др. Эти факторы иной раз являются причиной осложнений при повторных переливаниях крови.
Люди с первой группой крови считаются универсальными донорами. Однако выяснилось, что эта универсальность не абсолютна. Это связано с тем, что у людей с первой группой крови в значительной степени выявлены иммунные анти-А- и анти-В-агглютинины. Переливание такой крови может привести к тяжелым осложнениям и, возможно, к летальному исходу. Эти данные послужили основанием к переливанию только одногруппной крови (рис. 4).
Переливание несовместимой крови ведет к развитию гемотрансфузионного шока (тромбозу, а затем гемолизу эритроцитов, поражению почек и др.).

Рис. 4.
Совместимость групп крови:
черта — совместима; квадрат — несовместима
Кроме основных агглютиногенов А и В, в эритроцитах могут быть и другие, в частности так называемый резус-фактор (
Rh
-фактор),
который впервые был найден в крови обезьяны макака-резус. По наличию или отсутствию резус-фактора выделяют резус-положительные (около 85 % людей) и резус-отрицательные (около 15 % людей) организмы. В лечебной практике резус-фактор имеет большое значение. Так, у резус-отрицательных людей переливание крови или повторные беременности вызывают образование резус-антител. При переливании резус-положительной крови людям с резус-антителами происходят тяжелые гемолити-ческие реакции, сопровождающиеся разрушением перелитых эритроцитов.
В основе развития резус-конфликтной беременности лежит попадание в организм через плаценту резус-отрицательной женщины резус-положительных эритроцитов плода и образование специфических антител (рис. 5).
В таких случаях первый ребенок, унаследовавший резус-положительную принадлежность, рождается нормальным. А при второй беременности антитела матери, проникшие в кровь плода, вызывают разрушение эритроцитов, накоп- ление билирубина в крови новорожденного и появление гемолитической желтухи с поражением внутренних органов ребенка.
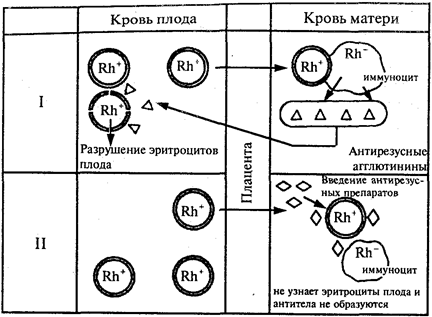
Рис. 5.
Развитие резус-конфликта и его предотвращение:
I— резус-конфликт; II— предотвращение резус-конфликта
Свертывание крови
является защитной реакцией, которая предупреждает потерю крови и попадание в организм болезнетворных микробов. Это составляет многостадийный процесс. В нем принимает участие 12 факторов, которые находятся в плазме крови, а также вещества, высвобождающиеся из поврежденных тканей и тромбоцитов. В свертывании крови выделяют три стадии. В первой стадии кровь, вытекающая из раны, смешивается с веществами поврежденных тканей, разрушенных тромбоцитов и соприкасается с воздухом. Затем освобожденный предшественник тромбопластина под влиянием факторов плазмы ионов кальция (Са2+
) превращается в активный тромбопластин. Во второй стадии при участии тромбопластина, факторов плазмы, ионов кальция неактивный белок плазмы протромбин превращается в тромбин. В третьей стадии тромбин (протео-литический фермент) расщепляет молекулу белка плазмы фибриногена.на мелкие части и создает сеть нитей фибрина (нерастворимый белок), который выпадает в осадок. В сетях из фибрина задерживаются форменные элементы крови и образуют сгусток, который препятствует потере крови и проникновению в рану микроорганизмов. После удаления фибрина из плазмы остается жидкость — сыворотка.
Кровь является лечебным средством. В практической медицине широко применяется переливание крови и ее препаратов. Для обеспечения кровью широко распространено донорство.
Людей, которые сдают кровь в лечебных целях, называют донорами.
У активных доноров разовая доза сдачи крови составляет 250—450 мл. Как правило, при этом происходит снижение количества гемоглобина и эритроцитов пропорционально количеству взятой крови. Скорость возвращения к норме крови донора зависит от многих причин, в том числе от дозы взятой крови, возраста, пола, питания и др.
Мышечная ткань —
это вид ткани, которая осуществляет двигательные процессы в организме человека и животных (например, движение крови по кровеносным сосудам, передвижение пищи при пищеварении и т. д.) при помощи специальных сократительных структур — миофибрилл. Существуют два типа мышечной ткани: гладкая (неисчерченная); поперечнополосатая скелетная (исчерченная) и сердечная поперечнополосатая (исчерченная) (рис. 6).

Рис. 6.
Виды мышечной ткани:
I— продольный разрез; II— поперечный срез; А —
гладкая (неисчерченная);
Б —
поперечнополосатая скелетная; В —
поперечнополосатая сердечная
Мышечная ткань обладает такими функциональными особенностями, как возбудимость, проводимость и сократимость.
Гладкая мышечная ткань
состоит из веретеновидных клеток — миоцитов —
длиной 15—500 мкм и диаметром около 8 мкм. Клетки располагаются параллельно одна другой и формируют мышечные слои. Гладкая мускулатура находится в стенках многих образований, таких как кишечник, мочевой пузырь, кровеносные сосуды, мочеточники, матка, семявыносящий проток и др. Например, в стенке кишечника есть наружный продольный и внутренний кольцевые слои, сокращение которых вызывает удлинение кишки и ее сужение. Такая скоординированная работа мышц называется перистальтикой
и способствует перемещению содержимого кишки или ее веществ внутри полых органов.
Гладкая мышечная ткань сокращается постепенно и способна долго находиться в состоянии сокращения, потребляя относительно небольшое количество энергии и не уставая. Такой тип сократительной деятельности называется тоническим.
Поперечнополосатая скелетная мышечная ткань
образует скелетные мышцы, которые приводят в движение кости скелета, а также входят в состав некоторых внутренних органов (язык, глотка, верхний отдел пищевода, наружный сфинктер прямой кишки). Исчерченная скелетная мышечная ткань состоит из многоядерных волокон цилиндрической формы, располагающихся параллельно одна другой, в которых чередуются темные и светлые участки (диски, полоски) и которые имеют разные светопреломляюшие свойства. Длина таких волокон колеблется от 1000 до 40 000 мкм, диаметр составляет около 100 мкм. Сокращение скелетных мышц произвольное, иннервируются они спинномозговыми и черепными нервами.
Сердечная поперечнополосатая мышечная ткань
есть только в сердце. Она имеет очень хорошее кровоснабжение и значительно меньше, чем обычная поперечнополосатая ткань, подвергается усталости. Структурной единицей мышечной ткани является кардиомиоцит.
При помощи вставочных дисков кардиомиоциты формируют проводящую систему сердца. Сокращение сердечной мышцы не зависит от воли человека.
Нервная ткань является основным компонентом нервной системы, обеспечивает проведение сигналов (импульсов) в головной мозг, их проведение и синтез, устанавливает взаимосвязь организма с внешней средой, участвует в координации функции внутри организма, обеспечивает его целостность. Нервная ткань состоит из нервных клеток — нейронов (нейроцитов),
которые имеют особые структуру и функции, и нейроглии,
которая выполняет трофическую, опорную, защитную и другие функции. Нервная ткань формирует центральную нервную систему (головной и спинной мозг) и периферическую — нервы (сплетения, ганглии).
Нейроны —
функциональные единицы нервной системы, которые имеют множество связей. Они чувствительны к раздражению, способны передавать электрические импульсы от периферических рецепторов к органам-исполнителям (рис. 7). Нервные клетки отличаются по форме, размерам и разветвленности отростков. Нейроны с одним отростком называются униполярными,
с двумя — биполярными,
с тремя и более — мультиполярными
(рис. 8).
Различают два вида отростков: дендриты и аксоны. Дендриты
проводят возбуждение к телу нервной клетки. Они короткие и распадаются на тонкие разветвления. По аксону
нервный импульс движется от тела нервной клетки к рабочему органу (железа, мышца) или к другой нервной клетке. Клетки нейроглии выстилают полость головного мозга, спинномозговой канал, образуют опорный аппарат центральной нервной системы, окружают тела нейронов и их отростки.
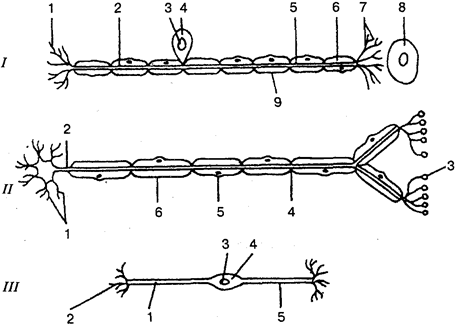
Рис. 7.
Строение нейрона (схема):
I —сенсорный нейрон: 1 —
окончания нейрона; 2 —
аксон; 3 —
ядро; 4 —
тело клетки; 5—
дендрит; 6 —
миелиновая оболочка; 7—рецептор; 8—
орган; 9—
неврилемма; II—
двигательный нейрон: 1 —
дендриты; 2—
аксон; 3 —
концевая бляшка; 4 —
перехват Ранвье; 5 —
ядро шванновской клетки; 6 —
шванновская клетка; III —
вставочный нейрон: 1 —
аксон; 2 —
дендриты; 3 —
ядро; 4 —
тело клетки; 5
— дендрон
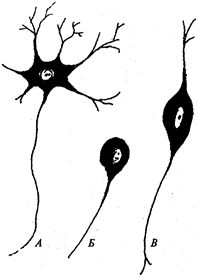
Рис. 8.
Виды нейронов:
А —
униполярный; Б —
биполярный; В —
мультиполярный
Аксоны тоньше дендритов, длина их может достигать до 1,5 м. Дистальный участок аксона распадается на множество ответвлений с мешочками на концах и соединяется с помощью контактов (синапсов) с другими нейронами или органами. В синапсах возбуждение от одной клетки к другой или к органу передается с помощью нейромедиаторов
(ацетилхолина, норадреналина, серотонина, дофамина и др.). Объединившись в группы, отростки образуют нервные пучки. Нервные волокна могут быть миелиновыми
(мякотными) и безмиелино-выми
(безмякотными). В первом случае нервное волокно покрыто миелиновой оболочкой в виде муфты. Миелино-вая оболочка прерывается через равные промежутки, образуя перехваты Ранвье.
Снаружи миелиновую оболочку окружает неэластическая мембрана — неврилемма.
Безмиелиновые нервные волокна не имеют миелиновой оболочки, встречаются преимущественно во внутренних органах.
Пучки нервных волокон образуют нервы, покрытые соединительной оболочкой — эпиневрием.
Выросты эпиневрия, направленные внутрь, называются периневрием,
который делит нервные волокна на мелкие пучки и окружает их.
Нервные волокна заканчиваются концевыми аппаратами, которые называются нервными окончаниями.
В зависимости от выполняемой функции они делятся на чувствительные (рецепторы) и двигательные (эффекторы). Чувствительные нервные окончания воспринимают раздражения из внешней и внутренней среды, превращают их в нервные импульсы и передают их другим клеткам, органам. Рецепторы, которые воспринимают раздражения из внешней среды, называются экстерорецепторами,
а из внутренней — интерорецепторами. Проприорецепторы
воспринимают раздражения в тканях тела, заложенных в мышцах, связках, сухожилиях, костях и др. В зависимости от характера раздражения различают терморецепторы (воспринимают изменения температуры), механорецепторы (соприкасаются с кожей, сжимают ее), ноцицепторы (воспринимают болевые раздражения).
Двигательные нервные окончания передают нервные импульсы (возбуждение) от нервных клеток к рабочему органу. Эффекторы, которые передают импульсы к гладким мышцам внутренних органов, сосудов и желез, построены следующим образом: концевые веточки двигательных нейронов подходят к клеткам и контактируют с ними.
Двигательные нервные окончания скелетных мышц имеют сложное строение и называются моторными бляшками.
Нервы, передающие импульсы в центральную нервную систему, называются афферентными (сенсорными),
а от центра — эфферентными (моторными).
Афферентные и эфферентные нейроны связываются с помощью вставочных нейронов. Нервы со смешанной фрикцией'передают импульсу в обоих направлениях. Передача нервного импульса от одного нейрона к другому осуществляется с помощью контактов, называемых синапсами.
Соединяясь между собой, разные ткани образуют органы. Органом
называется часть тела, которая имеет определенную форму, строение, занимает соответствующее место и выполняет специфическую функцию. В формировании любого органа принимают участие различные ткани, но только одна из них является главной, остальные выполняют вспомогательную функцию. Например, соединительная ткань образует основу органа, эпителиальная — слизистые оболочки органов дыхания и пищеварения, мышечная — стенки полых органов (пищевод, кишечник, мочевой пузырь и др.), нервная ткань представлена в виде нервов, ин-нервирующих орган, нервных узлов, лежащих в стенках органов. Органы различаются по форме, размерам и положению. Кроме индивидуальных, имеются также половые и возрастные отличия.
Органы, которые схожи по своему строению, происхождению и выполняют единую функцию, называют системой.
В организме человека выделяются следующие системы органов:
1)пищеварительная —
объединяет органы, при помощи которых в организме переваривается пища, происходит ее усвоение;
2)дыхательная —
включает органы дыхания, в которых происходит газообмен между кровью и окружающей ее средой;
3)сердечно-сосудистая —
объединяет сердце и сосуды, которые обеспечивают кровообращение;
4)мочевыводящая —
осуществляет выделение из организма образующихся продуктов метаболизма (соли, мочевина, креатинин и др.);
5)нервная —
соединяет все органы и системы в единое целое, регулирует их деятельность;
6)система органов чувств —
воспринимает раздражения от внешней и внутренней среды;
7)эндокринная —
регулирует все процессы в организме при помощи специальных веществ (гормонов).
Некоторые органы объединяются по функциональному принципу в аппараты (например, опорно-двигательный, эндокринный). Иногда такие органы отличаются своими функциями, но связаны генетически (например, мочеполовой аппарат).
Совокупность систем и аппаратов органов образует целостный организм человека, в котором все составляющие его части взаимосвязаны, при этом основная роль в объединении организма принадлежит сердечно-сосудистой, нервной и эндокринной системам. Эти системы действуют согласованно, обеспечивают нейрогуморальную регуляцию функций организма. Нервная система передает сигналы в виде нервных импульсов, а эндокринная система при этом высвобождает гормональные вещества, которые переносят кровь к органам-мишеням.
Взаимодействие между клетками нервной и эндокринной систем осуществляется при помощи разных клеточных медиаторов, образованных из аминокислот (либерины, эндорфины и др.). Вырабатываемые в нервной системе в небольших концентрациях, они оказывают исключительно большое влияние на эндокринный аппарат.
Кроме совместной регуляции жизнедеятельности организма, нервная и эндокринная системы могут действовать самостоятельно.
Саморегуляция физиологических функций — основной механизм поддержания жизнедеятельности организма на относительно постоянном уровне. Относительное постоянство внутренней среды у человека поддерживается нервно-гуморальными физиологическими механизмами, регулирующими деятельность сердечно-сосудистой и дыхательной систем, органов пищеварения, почек и потовых желез, которые обеспечивают удаление из организма продуктов обмена веществ.
Таким образом, нервная и эндокринная системы обеспечивают динамичное развитие организма и устойчивость его основных физиологических функций.
1. Расскажите о строении клетки и дайте определение понятию «ткань».
2. Назовите виды тканей.
3. Какие ткани относятся к эпителиальным, объясните особенности их строения и функции.
4. Расскажите о строении и роли в организме соединительной ткани.
5. Назовите виды соединительной ткани и охарактеризуйте их.
6. Состав и роль крови в организме.
7. Перечислите основные функции крови.
8. Расскажите об осмотическом давлении и рН крови.
9. Опишите строение эритроцитов.
10. Классификация лейкоцитов и их функциональная роль.
11. Объясните строение зернистых лейкоцитов.
12. Расскажите о строении незернистых лейкоцитов, их составе и значении.
13. Что такое лейкоцитарная формула, ее практическое применение?
14. В чем особенности строения тромбоцитов? Их роль в организме.
15. Что такое группы крови?
16. Что вы знаете о резус-факторе?
17. Расскажите о скорости оседания эритроцитов и ее клиническом значении.
18. Классификация мышечных тканей.
19. Объясните строение гладкой мышечной ткани.
20. Строение и функция поперечнополосатой ткани.
21. Назовите структурнофункциональные особенности мышечной ткани сердца.
22. Расскажите о строении и значении нервной ткани.
23. Особенности строения нейрона.
24. Виды нервных волокон и их строение.
25. Дайте определение понятиям «орган», «система» и «аппарат органов».
Цель занятий—
изучить: 1) гистологическое строение различных видов эпителиальной, соединительной, мышечной и нервной тканей; 2) мазок крови человека.
Оснащение —
таблицы, слайды, микроскоп, микропрепараты.
Содержание работы.
Учащийся должен знать: 1) препараты, иллюстрирующие строение эпителиальных тканей; 2) препараты различных видов соединительной ткани; 3) препараты, которые иллюстрируют основные морфофункциональные особенности: а) мышечной ткани; б) нервной ткани.
Оформление протокола.
Зарисовать препараты, сделать соответствующие обозначения.
Одной из главных функций человека является движение его в пространстве. Движение —
это основная приспособительная реакция организма к окружающей его среде. Эту функцию у млекопитающих (и человека) выполняет опорно-двигательный аппарат. Движение осуществляется при участии костей, выполняющих функции рычагов; скелетных мышц, которые вместе с костями и их соединениями образуют опорно-двигательный аппарат. Последний состоит из двух частей: пассивной и активной. К пассивной
относятся кости, соединенные между собой, к активной
— мышцы, при сокращении которых изменяется положение тела в пространстве. Биологическое значение костной системы также связано с участием ее в минеральном обмене (депо фосфора, кальция, железа и др.). Кости черепа образуют хорошо защищенное вместилище для головного мозга; кости позвоночника и нижних конечностей выполняют опорную функцию; кости грудной клетки защищают сердце и легкие от внешнего воздействия; кости таза предохраняют мочевой пузырь и прямую кишку, а у женщин — матку с придатками.
Кость (os) человека представляет собой сложный орган: она занимает соответствующее место, имеет соответствующие форму и строение, выполняет только ей присущие функции.
Проникающие в кость сосуды и нервы способствуют взаимодействию ее с организмом, участию в общем обмене веществ, выполнению функций и необходимой перестройке при росте, развитии и изменяющимся условиям существования. В живом организме кость содержит около 50 % воды, 28 % органических веществ, в том числе 16 % жиров и 22 % неорганических веществ. Органический компонент кости представлен белковыми веществами, а неорганический — гидроксиапатитом. Кроме того, в кости содержатся также в разных количествах натрий, магний, калий, хлор, фтор, карбонаты и нитраты.
Преимущество в костях органических веществ (у детей) придает им упругость и эластичность. Изменение соотношения в сторону неорганических веществ ведет к хрупкости костей (у пожилых) и к более частым переломам.
Кость образуется костной тканью, которая относится к соединительной ткани. Она состоит из клеток и плотного межклеточного вещества, богатого коллагеном и минеральными компонентами.
В костной ткани встречаются два типа клеток — остеобласты и остеокласты. Остеобласты —
это молодые костные клетки, многоугольной формы, богатые элементами зернистой цитоплазматической сети, рибосомами и хорошо развитым комплексом Гольджи. В них содержится большое количество рибонуклеиновой кислоты, щелочной фосфатазы. Остеобласты постепенно дифференцируются в остеоциты, при этом в них уменьшается количество органелл. Межклеточное вещество, образованное остеобластами, окружает остеоциты со всех сторон и пропитывается солями кальция.
Остеоциты —
зрелые многоотростчатые клетки, которые залегают в костных лакунах, вырабатывающие межклеточное вещество и обычно замурованные в нем. Количество клеточных органелл в остеоцитах снижено, и они нередко запасают гликоген. Если появляется необходимость в структурных изменениях костей, остеобласты активизируются, быстро дифференцируются и превращаются в остеоциты. Система костных канальцев обеспечивает обмен веществ между остеоцитами и тканевой жидкостью.
Кроме вышеназванных клеток, в костной ткани находятся также остеокласты
— крупные многоядерные клетки, бедные хроматином. Цитоплазма таких клеток имеет множество выростов, покрытых плазматической мембраной. Клетки содержат митохондрии лизосомы, вакуоли, гидролитические ферменты и выраженные комплексы Гольджи. Плазматическая мембрана в этой области образует много складок и называется гофрированным бережком.
Остеокласты способны резорбировать обызвествленный хрящ и межклеточное вещество костной ткани в процессе развития и перестройки кости. По
современным сведениям, остеокласты имеют моноцитарное происхождение и относятся к системе макрофагов.
Снаружи кость покрыта слоем плотной соединительной ткани — надкостницей
(periosteum). Это тонкая плотная соединительная пластинка, богатая кровеносными и лимфатическими сосудами и нервами. Надкостница имеет наружный и внутренний слои.
Наружный слой надкостницы волокнистый, внутренний — ростковый (костеобразующий). Внутренний слой присоединяется непосредственно к костной ткани и формирует молодые клетки (остеобласты), которые располагаются на поверхности кости. Таким образом, в результате костеобразующих свойств надкостницы кость растет в толщину. С костью надкостница плотно срастается при помощи проникающих волокон, которые глубоко входят внутрь кости.
Наружный слой кости представлен пластинкой компактного вещества, которая в диафизах трубчатых костей более толстая, чем в эпифизах. В компактном веществе костные пластинки располагаются в определенном порядке, образуют сложные системы — остеоны —
структурные единицы кости. Остеон состоит из 5—20 цилиндрических пластинок, вставленных одна в другую.
В центре каждого остеона проходит центральный (гаверсов) канал.
Через него в свою очередь проходят по одной артерия и вена, которые разветвляются на капилляры и по каналам подходят к лакунам гаверсовой системы. Они обеспечивают поступление и отток из клеток питательных веществ и продуктов метаболизма, СО2
и О2
. Каждый гаверсов канал содержит также лимфатический сосуд и нервные волокна. На наружной и внутренней поверхностях кости костные пластинки не образуют концентрические цилиндры, а располагаются вокруг них. Эти области пронизаны каналами Фолькманна, через которые проходят кровеносные сосуды, соединяющиеся с сосудами гаверсовых каналов. Основное вещество компактной кости состоит из костного коллагена, вырабатываемого остеобластами, и гидроксиапатита; кроме того, в него входят магний, натрий, карбонаты и нитраты.
Под компактным веществом располагается губчатое,
которое представляет собой сеть из тонких анастомозиро-ванных костных элементов — трабекул.
Трабекулы ориентированы в тех направлениях, в которых кости повышают свою устойчивость к нагрузкам и сжатию при минимальной массе. Губчатая кость находится и в эпифизах трубчатых длинных костей и коротких (позвонки, кости запястья и предплюсны). Она свойственна также зародышам и растущим организмам.
Внутри кости, в костномозговой полости и ячейках губчатого вещества, находится костный мозг.
Во внутриутробном периоде и у новорожденных все кости содержат красный костный мозг, который выполняет преимущественно кроветворную функцию. У взрослого человека красный костный мозг содержится только в ячейках губчатого вещества плоских костей (грудина, кости черепа, подвздошные кости), в губчатых (коротких костях), эпифизах трубчатых костей. В костномозговой полости диафизов трубчатых костей находится желтый костный мозг. Он состоит из жировых включений и перерожденной ретикулярной стромы.
Кости человека различаются по форме и размерам, занимают определенное место в организме. Существуют следующие виды костей: трубчатые, губчатые, плоские (широкие), смешанные и воздухоносные.
Трубчатые кости
выполняют функцию рычагов и формируют скелет свободной части конечностей, делятся на длинные
(плечевая, бедренные кости, кости предплечья и голени) и короткие
(пястные и плюсневые кости, фаланги пальцев).
В длинных трубчатых костях есть расширенные концы (эпифизы) и средняя часть (диафиз). Участок между эпифизом и диафизом называется метафизом.
Эпифизы, костей полностью или частично йокрыты гиалиновым хрящом и участвуют в образовании суставов.
Губчатые (короткие) кости
располагаются в тех участках скелета, где прочность костей сочетается с подвижностью (кости запястья, предплюсна, позвонки, сесамовидные кости).
Плоские (широкие) кости
участвуют в образовании крыши черепа, грудной и тазовой полостей, выполняют защитную функцию, имеют большую поверхность для прикрепления мышц.
Смешанные кости
имеют сложное строение и различную форму. К этой группе костей относятся позвонки, тела которых являются губчатыми, а отростки и дуги — плоскими.
Воздухоносные кости
содержат в теле полость с воздухом, выстланную слизистой оболочкой. К ним относятся верхняя челюсть, лобная, клиновидная и решетчатая кости черепа.
Кости скелета человека объединяются в общую функциональную систему (пассивная часть опорно-двигательного аппарата) при помощи различных видов соединения. Все соединения костей разделяются натри вида: непрерывные, прерывные и симфизы. В зависимости от вида тканей, которые соединяют кости, выделяют следующие виды непрерывных соединений: фиброзные, костные и синхондрозы (хрящевые соединения) (рис. 9).

Рис. 9.
Виды соединения костей (схема):
А —
сустав; Б —
фиброзное соединение; В —
синхондроз (хрящевое соединение); Г—
симфиз (гемиартроз); 1 — надкостница; 2— кость; 3—
волокнистая соединительная ткань; 4 —
хрящ; 5 —
синовиальная мембрана; 6 —
фиброзная мембрана; 7 — суставной хрящ; 8 —
суставная полость; 9 —
щель в межлобковом диске; 10—
межлобковый диск
Фиброзные соединения
обладают большой прочностью и малой подвижностью. К ним относятся синдесмозы (связки и межкостные перепонки), швы и вколачивание.
Связки представляют собой толстые пучки или пластины, образованные плотной волокнистой соединительной тканью с большим количеством коллагеновых волокон. В большинстве случаев связки соединяют две кости и подкрепляют суставы, ограничивая их движение, выдерживают значительные нагрузки.
Межкостные перепонки соединяют диафизы трубчатых костей, служат местом прикрепления мышц. В межкостных перепонках есть отверстия, через которые проходят кровеносные сосуды и нервы.
Разновидностью фиброзных соединений являются швы черепа,
которые в зависимости от конфигурации соединяемых краев кости бывают губчатыми, чешуйчатыми и плоскими. Во всех видах швов между соединенными костями находятся тонкие прослойки соединительной ткани.
Вколачивание —
особый вид фиброзного соединения, которое наблюдается в соединении зуба с костной тканью зубной альвеолы. Между зубом и костной стенкой содержится тонкая пластинка соединительной ткани — пара-донт.
Синхондрозы —
соединения костей при помощи хрящевой ткани. Для них характерны упругость, прочность; они выполняют амортизационную функцию.
Замещение между костями хрящевой прослойки костной тканью называется синостозом.
Подвижность в таких соединениях исчезает, а прочность возрастает.
Прерывные (синовиальные или суставные) соединения — наиболее подвижные соединения костей. Они обладают большой подвижностью и разнообразием движений. Характерными признаками сустава являются наличие суставных поверхностей, суставной полости, синовиальной жидкости и капсулы. Суставные поверхности костей покрыты гиалиновым хрящом толщиной от 0,25 до 6 мм в зависимости от нагрузки на сустав. Суставная полость — это щелевидное пространство между суставными поверхностями костей, которое окружено со всех сторон суставной капсулой и содержит в яебольшом количестве синовиальную жидкость.
Суставная капсула охватывает соединяющиеся концы костей, образует герметичный мешок, стенки которого имеют два слоя: наружный — фиброзный и внутренний — синовиальную оболочку.
Наружный фиброзный слой
состоит из плотной волокнистой соединительной ткани с продольным направлением волокон и обеспечивает суставной капсуле значительную прочность. В некоторых суставах фиброзный слой может образовывать утолщения (капсульные связки), укрепляющие суставную сумку.
Внутренний слой (синовиальная оболочка)
имеет небольшие выросты (ворсинки, богатые кровеносными сосудами), которые значительно увеличивают поверхность слоя. Синовиальная оболочка вырабатывает жидкость, которая увлажняет сочленяющиеся суставные поверхности, устраняя их трение друг о друга. Кроме того, эта оболочка и всасывает жидкость, обеспечивая непрерывный процесс обмена веществ.
При несоответствии суставных поверхностей между ними находятся хрящевые пластинки разной формы — суставные диски и мениски.
Они способны смещаться при движениях, сглаживать неровности сочленяющихся поверхностей и выполняют амортизационную функцию.
В некоторых случаях (например, плечевой сустав) по краю суставной поверхности в одной из костей располагается суставная губа,
которая углубляет ее, увеличивает площадь сустава, придает большее соответствие формы сочленяющихся поверхностей.
В зависимости от строения сочленяющихся поверхностей в суставах могут совершаться движения вокруг различных осей. Сгибание
и разгибание —
это движения вокруг фронтальной оси; отведение
и приведение —
вокруг сагиттальной оси; вращение —
вокруг продольной оси; круговое вращение —
вокруг всех осей. Амплитуда и объем движений в суставах зависят от разности угловых градусов сочленяющих поверхностей. Чем больше эта разность, тем больше размах движений.
По количеству сочленяющихся костей, форме их суставных поверхностей суставы могут отличаться друг от друга.
Сустав, образованный только двумя суставными поверхностями, называется простым,
а сустав из трех и более суставных поверхностей — сложным.
Различают комплексные и комбинированные суставы. Первые характеризуются наличием между сочленяющимися поверхностями суставного диска или мениска; вторые представлены двумя анатомически изолированными суставами, которые действуют совместно (височно-нижнечелю-стной сустав).
По форме суставных поверхностей суставы делятся на цилиндрические, эллипсовидные и шаровидные (рис. 10).
Рис. 10.
Формы суставов:
1 — блоковидный; 2 — эллипсовидный; 3 —
седловидный; 4 —
шаровидный
Встречаются и варианты вышеперечисленных форм суставов. Например, разновидностью цилиндрического сустава является блоковидный сустав, шаровидного — чашеобразный и плоский суставы. Форма суставных поверхностей определяет оси, вокруг которых происходит движение в данном суставе. При цилиндрической форме суставных поверхностей движение осуществляется вокруг одной оси, при эллипсовидной — вокруг двух осей, при шаровидной — вокруг трех и более взаимно перпендикулярных осей. Таким образом, между формой суставных поверхностей и количеством осей движения существует определенная взаимосвязь. В связи с этим различают одно-, дву- и трехосные (многоосные) суставы.
К одноосным суставам
относятся цилиндрические и бло-ковидные. Например, в цилиндрическом суставе
вращение происходит вокруг вертикальней оси, которая совпадает с осью кости (вращение I шейного позвонка вместе с черепом вокруг зубовидного отростка II позвонка). В блоковидных суставах
вращение происходит вокруг одной поперечной оси, например сгибание и разгибание в межфаланговых суставах. К блоковидному суставу относится и винтовой сустав, где движение осуществляется по спирали (плечелоктевой сустав).
К двуосным суставам
относятся эллипсовидный, седловидный и мыщелковый суставы. В эллипсовидном суставе
движения происходят вокруг взаимно перпендикулярных осей (например, лучезапястный сустав) — сгибание и разгибание вокруг фронтальной оси, приведение и отведение — вокруг сагиттальной оси.
В седловидном суставе
(запястно-пястный сустав большого пальца кисти) происходят движения, аналогичные движениям в эллипсовидном суставе, т. е. не только отведение и приведение, но и противопоставление большого пальца остальным.
Мыщелковый сустав (коленный сустав)
представляет собой переходную форму между блоковидным и эллипсовидным. Он имеет две выпуклые суставные головки, которые напоминают форму эллипса и называются мыщелками.
В мыщелковом суставе возможно движение вокруг фронтальной оси — сгибание и разгибание, вокруг продольной — вращение.
К трехосным (многоосным) относятся шаровидный, чашеобразный
и плоский суставы.
В шаровидном суставе происходят сгибание и разгибание, приведение и отведение, а также вращение. В результате значительной разницы в размерах суставных поверхностей (головки сустава и суставной впадины) шаровидный (плечевой) сустав является самым подвижным среди всех суставов.
Чашеобразный сустав (тазобедренный сустав)
является разновидностью шаровидного сустава. Он отличается от последнего большей глубиной суставной впадины. Вследствие небольшой разницы угловых размеров суставных поверхностей объем движений в этом суставе невелик.
В плоских суставах движения осуществляются вокруг трех осей, но амплитуда вращения ограничена в связи с незначительной кривизной и размерами суставных поверхностей. К плоским суставам относятся дугоотростчатые (межпозвоночные), предплюсно-плюсневые суставы.
Скелет туловища (рис. 11) состоит из позвоночного столба, грудной клетки и является частью осевого скелета.

Рис. 11.
Скелет человека (вид спереди):
1 — череп; 2 —
позвоночный столб; 3 —
ключица; 4 —
ребро; 5 —
грудина; 6—
плечевая кость; 7— лучевая кость; 8—
локтевая кость; 9—
кости запястья; 10—
пястные кости; 11— фаланги пальцев; 12—
подвздошная кость; 13 —
крестец; 14 —
лобковая кость; /5 — седалищная кость; 16 —
бедренная кость; 17—
надколенник; 18 —
большеберцовая кость; 19—
малоберцовая кость; 20—
кости предплюсны; 21—
плюсневые кости; 22 —
фаланги пальцев стопы
Позвонки в разных отделах позвоночного столба имеют не только общие черты и строение, но и характерные особенности, связанные с вертикальным положением человека.
Позвонок
(vertebra) состоит из тела (corpusvertebrae) и дуги (arcusvertebrae), которая, замыкаясь, образует позвоночное отверстие (foramenvertebrale). При соединении всех позвонков формируется позвоночный канал
(canalisvertebralis), в котором располагается спинной мозг. От дуги позвонка отходят два верхних и два нижних суставных отростка, правый и левый поперечные отростки. Сзади, по средней линии, отходит остистый отросток. В месте соединения дуги и тела позвонка находятся верхняя и нижняя позвоночные вырезки, которые при соединении позвонков образуют межпозвоночное отверстие
(foramenintervertebrale). Через это отверстие проходят кровеносные сосуды и спинномозговой нерв.
Шейные позвонки
(vertebraecervicales) отличаются от позвонков других отделов (рис. 12). Их тела небольшие по размерам и имеют форму эллипса. Главное их отличие — это наличие отверстия поперечного отростка. Первые два позвонка участвуют в.движении головы и соединяются с черепом (этим они и отличаются от других шейных позвонков).

Рис 12.
Шейный позвонок:
1 — верхний суставной отросток; 2 — дуга позвонка; 3 —
позвоночное отверстие; 4 —
остистый отросток; 5 —
пластинка дуги позвонка 6—
нижний суставной отросток; 7—задний бугорок; 8—
борозда спинномозгового нерва; 9 —
отверстие поперечного отростка; 10—
передний бугорок; 11—
тело позвонка; 12 —
крючок тела; 13—
поперечный отросток
Под действием возрастающей нагрузки тела шейных позвонков увеличиваются от III до VII позвонка. Остистые отростки шейных позвонков раздвоены, кроме VII, который значительно длиннее других и легко прощупывается под кожей. Передний бугорок VI шейного позвонка развит лучше, чем в других позвонках. Близко от него проходит сонная артерия, поэтому его называют сонным бугорком.
Чтобы временно остановить кровотечение, в этом месте сонную артерию зажимают.
Грудные позвонки
(vertebraethoracicae) крупнее шейных (рис. 13). Позвоночное отверстие у них несколько меньше, чем у шейных, на боковых поверхностях тела находятся верхние и нижние реберные ямки, которые необходимы для образования суставов с головками ребер. Высота тел грудных позвонков (от I до XII) постепенно возрастает. Остистые отростки несколько длиннее, направлены кзади и книзу, черепицеобразно накладываются один на один и ограничивают подвижность этого отдела позвоночника (особенно разгибание).

Рис. 13.
Грудные позвонки:
1 — ножка дуги позвонка; 2—
верхняя позвоночная вырезка; 3, 7—
поперечный отросток; 4—
верхний суставной отросток; 5,9—
верхняя реберная ямка; 6—
позвоночный канал; 8 — остистый отросток; 10—
реберная ямка поперечного отростка; 11 — нижний суставной отросток; 12—
нижняя позвоночная вырезка; 13, 14—
нижняя реберная ямка; 15 —
тело позвонка
Поясничные позвонки
(vertebraelumbales) имеют более массивное тело, чем у других позвонков (рис. 14).
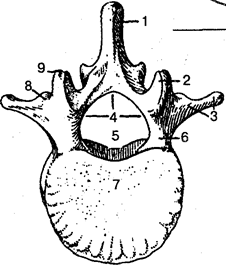
Рис. 14.
Поясничный позвонок (вид сверху):
1 —
остистый отросток; 2 — верхний суставной отросток; 3 —
реберный отросток; 4 —
дуга позвонка; 5 — позвоночное отверстие; 6—
ножка дуги позвонка; 7— тело позвонка; 8—
добавочный отросток; 9 —
сосцевидный отросток
Тело поясничного позвонка бобовидной формы, поперечный размер его больше переднезаднего. Тело V поясничного позвонка самое большое по высоте и ширине. Остистые отростки массивные и направлены назад почти горизонтально, а суставные — сагиттально. Это придает значительную подвижность поясничному отделу позвоночника. Позвоночное отверстие, которое больше, чем в других отделах, треугольной формы, с закругленными краями.
Крестцовые позвонки
(vertebraesacrales), соединяясь друг с другом, образуют единую кость — крестец (
os
sacrum). Крестец (рис. 15) имеет форму треугольника, основание которого соединяется с V поясничным позвонком, а вершина направлена вниз и вперед.

Рис. 15.
Крестец (вид спереди):
1 — основание крестца; 2 — верхний суставной отросток; 3 —
передняя поверхность крестца; 4 —
поперечные линии; 5— верхушка крестца; б—
передние крестцовые отверстия; 7— мыс; 8 - латеральная часть
На вогнутой передней тазовой поверхности находятся четыре поперечные линии, которые являются следами сращения тел крестцовых позвонков. На выпуклой (дорсальной) поверхности хорошо выражены продольные крестцовые греб-
ни (срединные, промежуточные и латеральные). По обе стороны поверхностей крестца расположены по четыре пары крестцовых отверстий, через которые из крестцового канала выходят ветви спинномозговых нервов. Массивные латеральные части имеют ушковидную поверхность, предназначенную для соединения с соответствующими суставными поверхностями тазовых костей. Место соединения крестца с V поясничным позвонком представляет собой направленный вперед выступ — мыс
(promontorium). Верхушка крестца соединяется с копчиком.
Копчик
(oscoccygis) состоит из 1—5 (чаще 4) сросшихся рудиментарных позвонков vertebraecoccygeae (рис. 16). Он имеет форму треугольника, выгнут вперед, основание его направлено вперед и вверх, вершина — вниз и вперед. Некоторые признаки позвонка наблюдаются только у I копчикового позвонка, остальные — значительно меньше по размерам и округлые.

Рис 16
Копчик (вид сзади)
1- копчик; 2-копчиковый рог
Ребро
(costa), 12 пар, состоит из длинной задней костной части и короткой средней хрящевой части (реберного хряща). Семь пар верхних ребер (I—VII) хрящевыми частями соединяются с грудиной и называются истинными.
Хрящи VIII, IX, X пар ребер соединяются не с грудиной, а с хрящом вышележащего ребра, такие ребра называются ложными.
Ребра XI и XII имеют короткие хрящевые части, которые заканчиваются в мышцах брюшной стенки. Они более подвижные и называются колеблющимися.
Ребро имеет головку, тело и шейку. Между шейкой и телом в верхних 10 парах ребер находится бугорок, ребра.
У ребра различают внутреннюю и наружную поверхность, верхний и нижний край. На внутренней поверхности ребра по его нижнему краю находится борозда —
место, где проходят межреберные сосуды и нерв. На наружной поверхности ребра между телом и шейкой ребра имеется бугорок ребра, суставная поверхность которого сочленяется с поперечным отростком позвонка.
Ребра различаются по форме и размерам (рис. 17, 18). Самые короткие — два верхних и два нижних ребра. Первое ребро лежит горизонтально, на его верхней поверхности находятся небольшой бугорок для прикрепления передней лестничной мышцы и две борозды: передняя — для подключичной вены, задняя — для подключичной артерии.
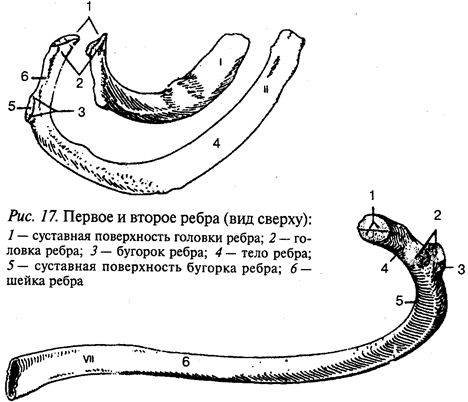
Рис. 18.
Седьмое ребро (внутренняя поверхность):
1 — суставная поверхность головки ребра; 2 — суставная поверхность бугорка ребра;
3 —
бугорок ребра; 4 —
шейка ребра; 5 —
угол ребра; 6 -
тело ребра
Грудина
(sternum) представляет собой продолговатую плоскую кость, которая состоит из трех частей: рукоятки, тела и мечевидного отростка. У взрослых все части срастаются в единую кость. На верхнем крае рукоятки грудины находятся яремная вырезка и парные ключичные вырезки. На передней поверхности тела грудины и по ее краям лежат реберные вырезки.
Мечевидный отросток может иметь разные форму и размер, иногда бывает раздвоенным.
Позвоночный столб (
columns
vertebralis) выполняет опорную функцию, соединяет части тела человека, а также выполняет защитную функцию для спинного мозга и выходящих из позвоночного столба корней спинномозговых нервов. Позвоночный столб человека состоит из 33—34 позвонков. Последние 6—9 позвонков срастаются и образуют крестец и копчик (рис. 19).
В позвоночнике выделяют пять отделов: шейный — состоит из 7 позвонков; грудной — из 12; поясничный — из 5; крестцовый — из 5 и копчиковый — из 2—5 позвонков.
Позвоночный столб человека характеризуется наличием изгибов. Изгиб, направленный выпуклостью вперед, называется лордозом
(шейный и поясничный), а изгиб, направленный выпуклостью назад, — кифозом
(грудной и крестцовый). На месте перехода шейного лордоза в грудной кифоз находится выступающий VII шейный позвонок. На границе поясничного лордоза с крестцовым кифозом образуется обращенный вперед мыс крестца.
Изгибы позвоночного столба (лордозы и кифозы) выполняют рессорную и амортизационную функции при ходьбе, беге и прыжках. В результате нарушения симметрии в развитии мышечной массы тела человека появляется еще и патологический (боковой) изгиб — сколиоз.
Рис. 19.
Позвоночный столб:
1 — шейные позвонки; 2 —
грудные позвонки; 3 —
поясничные позвонки; 4—
крестец; 5— копчик
Грудная клетка
(compagesthoracis) формируется при помощи грудного отдела позвоночника, ребер, грудины и суставных сочленений, ограничивает грудную полость, где располагаются главные органы человека: сердце, легкие, сосуды, трахея, пищевод и нервы (рис. 20).
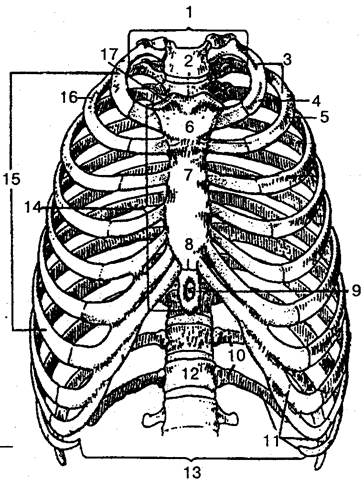
Рис. 20.
Скелет грудной клетки (вид спереди):
1 — верхняя апертура грудной клетки; 2 — яремная вырезка; 3 —
ребра (1— 12); 4 —
первое ребро; 5, 16 —
второе ребро; 6 —
рукоятка грудины; 7 — тело грудины; 8—
сочленение между телом грудины и мечевидным отростком; 9—
мечевидный отросток; 10—
колеблющиеся ребра (11—12); 11—
ложные ребра (8—12); 12—
грудной позвонок; 13 —
нижняя апертура грудной клетки; 14—
грудина; 15—
истинные ребра (1—7); 17—
ключичная вырезка
Форма грудной клетки зависит от пола, телосложения, физического развития, возраста.
В грудной клетке выделяют верхнее и нижнее отверстия (апертуры). Верхнее отверстие ограничено сзади телом I грудного позвонка, с боков — первыми ребрами, спереди — рукояткой грудины. Через него в область шеи выступает верхушка легкого, а также проходят пищевод, трахея, сосуды и нервы:НижнЙУЙгверстие больше верхнего, оно ограничено телом XII грудного позвонка, XI, XII ребрами и реберными дугами, мечевидным отростком и закрывается грудобрюшной преградой — диафрагмой.
Грудная клетка человека несколько сжата, ее переднезад-ний размер значительно меньше поперечного. На форму грудной клетки оказывают влияние рахит, заболевания органов дыхания и др.
Скелет головы представлен костями, которые, плотно соединившись швами, защищают головной мозг, органы чувств от механических воздействий. Он дает опору лицу, начальным отделам дыхательной и пищеварительной систем.
Череп
(cranium) делится на два отдела — мозговой и лицевой. Кости мозгового черепа образуют полость для головного мозга и частично полости для органов чувств. Кости лицевого черепа составляют костную основу лица и скелет начальных отделов дыхательной и пищеварительной систем. Некоторые кости черепа имеют внутри полости, заполненные воздухом, и соединяются с полостью носа. Такое строение костей значительно уменьшает массу черепа и одновременно сохраняет необходимую его прочность. К костям мозгового черепа относятся восемь костей: две парные — височная и теменная и четыре непарные — лобная, решетчатая, клиновидная и затылочная. Часть костей лицевого черепа составляет скелет жевательного аппарата: парная верхнечелюстная кость и непарная нижняя челюсть. Другие кости лица по размеру меньше. Это парные кости: нёбная, носовая, слезная, скуловая, нижняя носовая раковина, к непарным относятся сошник и подъязычная кость. Они входят в состав полостей лицевого черепа и определяют его конфигурацию.
Кости мозгового отдела черепа.
Лобная кость (osfrontale) располагается впереди парных теменных костей, участвует в образовании передней части свода черепа и передней черепной ямки (рис. 21).
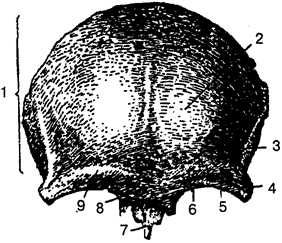
Рис. 21.
Лобная кость:
1 —
чешуя; 2 — лобный бугор; 3. —
височная линия; 4—
скуловой отросток; 5—
надглазничный край; б—
надглазничное отверстие; 7—носовая часть; S—глабел-ла (надпереносье); 9 —
надбровная дуга
Лобная кость состоит из лобной чешуи, глазничной и носовой частей. Лобная чешуя участвует в образовании свода черепа. На выпуклой наружной поверхности лобной кости находятся парные выступы — лобные бугры,
а ниже — надбровные дуги.
Плоская поверхность между надбровными дугами называется надпереносьем (глабелла).
Книзу надбровные дуги переходят в надглазничный край, который латерально заканчивается скуловым отростком и соединяется со скуловой костью. Правую глазничную часть от левой отделяет глубокая решетчатая вырезка, в которой располагается продырявленная пластинка решетчатой кости.
Глазничные части лобной кости своей нижней глазничной поверхностью принимают участие в образовании верхней стенки глазницы, а внутренней поверхностью — в образовании переднечерепной ямки. В латеральных отделах глазничной поверхности находится неглубокая ямка слезной железы, а медиально — блоковая ямка.
Носовая часть располагается между глазничными частями и ограничивает спереди и с боков решетчатую вырезку. На носовой части находится носовая ость, участвующая в формировании носовой перегородки, по бокам которой идут отверстия в лобную пазуху.
Теменная кость
(os parietale) — парная пластинка, которая образует среднюю часть свода черепа. Она имеет выпуклую (наружную) и вогнутую (внутреннюю) поверхности (рис. 22, 23), четыре края и четыре угла.

Рис. 22.
Правая теменная кость (внутренняя поверхность):
1 — сагиттальный край; 2—
теменное отверстие; 3 —
борозда верхнего сагиттального синуса; 4 —
затылочный угол; 5—
затылочный край; б—сосцевидный угол; 7— борозда сигмовидного синуса; 8—10—
борозда средней менингеаль-ной артерии; 11 —
клиновидный угол; 12—
лобный край; 13 —
внутренняя поверхность; 14 —
лобный угол
Верхний (сагиттальный) край соединяется с противолежащей теменной костью, передний (лобный) и задний (затылочный) — соответственно с лобной и затылочной костями. На нижний край теменной кости накладывается чешуя височной кости (чешуйчатой кости). Рельеф внутренней поверхности теменной кости обусловлен прилегающими к ней твердой мозговой оболочкой и ее сосудами. Так, по верхнему краю теменной кости идет борозда верхнего сагиттального синуса, кроме того, на внутренней поверхности видны разветвления менингеальных артерий.
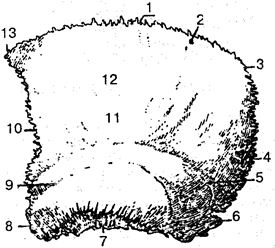
Рис. 23.
Левая теменная кость (наружная поверхность):
1 — сагиттальный край; 2 — теменное отверстие; 3—
затылочный угол; 4 —
затылочный край; 5 —
верхняя височная линия; 6 —
сосцевидный угол; 7— чешуйчатый край; 8—
клиновидный угол; 9—
нижняя височная линия; 70— лобный край; 11 —
теменной бугор; 12—
наружная поверхность; 13 —
лобный угол
Затылочная кость
(osoccipitale) состоит из базилярной и двух латеральных частей, затылочной чешуи (рис. 24, 25).

Рис. 24.
Затылочная кость (внутренняя поверхность):
1 —
борозда верхнего сагиттального синуса;. 2 — мозговая ямка; 3—
затылочная чешуя; 4 —
крестообразное возвышение; 5—
внутренний затылочный выступ; 6—
борозда поперечногоЛ синуса; 7— внутренний затылочный гребень; 8 —
моз-жечковая ямка; 9—
мыщел- 1 ковый канал; 10 —
яремный отросток; 11 —
большое отверстие; 12 —
яремный бугорок; 13 —
базилярная часть; 14—
глоточный бугорок; 15 —
затылочный мыщелок; 16 —
латеральная часть; 17—
сосцевидный край; 18 —
лямбдовидный край
Они окружают большое затылочное отверстие, через которое полость черепа соединяется с позвоночным каналом. Кпереди от большого затылочного отверстия находится основная (базилярная) часть затылочной кости, которая, сросшись с телом клиновидной кости, образует несколько наклоненную поверхность — скат.
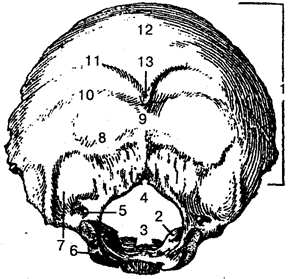
Рис. 25.
Затылочная кость (вид сзади и снизу):
1
— затылочная чешуя; 2 —
яремный бугорок; 3 —
скат; 4 —
большое отверстие; 5 — мышелковый канал; 6 —
затылочный мыщелок; 7— мыщелковая ямка; 8—
нижняя выйная линия; 9 —
наружный затылочный гребень; 10—
верхняя выйная линия; 11—
наивысшая выйная линия; 12 —
затылочная площадка; 13
— наружный затылочный выступ
На нижней поверхности боковых (латеральных) частей находится затылочный мыщелок,
служащий для соединения с I шейным позвонком. Базилярная и латеральные части и нижние отделы затылочной чешуи участвуют в образовании основания черепа (задней ямки), где располагаются мозжечок и другие структуры мозга.
Затылочная чешуя участвует в образовании свода черепа. В центре ее внутренней поверхности находится крестообразное возвышение, которое формирует внутренний затылочный выступ. Несколько книзу от него расположен внутренний затылочный гребень. Кверху от затылочного возвышения до соединения с теменными костями проходит борозда верхнего сагиттального синуса, в стороны — борозда поперечного синуса, вниз — борозда сигмовидного синуса. На наружной поверхности затылочной чешуи выделяются наружный затылочный выступ, наружный затылочный гребень и другие образования. Зубчатый край чешуи при помощи лямбдовидного шва соединяется с. теменными и височными костями.
Решетчатая кость
(osethmoidale) вместе с другими костями принимает участие в образовании переднего отдела основания мозгового черепа, стенок глазниц и носовой полости лицевого отдела черепа.
Кость состоит из решетчатой пластинки, от которой вниз отходит перпендикулярная пластинка, участвующая в образовании перегородки носовой полости. С двух сторон перпендикулярной пластинки находятся решетчатые лабиринты, состоящие из воздухоносных ячеек. Выделяют три пары ячеек решетчатой кости, которые соединяются с полостью носа: передние, средние и задние. От решетчатой кости свисают в полость носа верхняя и средняя носовые раковины, которые образуют в каждой из половин полости носа три носовых хода. С боковой стороны решетчатые лабиринты покрываются тонкой глазничной пластинкой, которая участвует в формировании внутренней стенки глазницы.
Клиновидная кость
(ossphenoidale) расположена между лобной и затылочной костями и находится в центре основания черепа (рис. 26).

Рис. 26.
Клиновидная кость (вид сверху):
1 —
малое крыло (левое); 2 —
тело; 3 —
предперекрестная борозда; 4 —
ги-пофизарная ямка; 5—
зрительный канал; 6—
верхняя глазничная щель; 7— круглое отверстие; 8, 12—
большие крылья; 9—
овальное отверстие; 10—
остистое отверстие; 11—
спинка седла
По форме эта кость напоминает бабочку. Она состоит из тела и трех парных отростков: больших и малых крыльев и крыловидных отростков. На верхней поверхности тела кости находится углубление (турецкое седло), в котором располагается главная железа внутренней секреции — гипофиз.
В теле клиновидной кости есть пазуха, которая соединяется с полостью носа. От передневерхней поверхности клиновидной кости в стороны отходят два малых крыла, в основании каждого проходит крупное отверстие зрительного канала, через которое в глазницу проходит зрительный нерв. Между малыми и большими крыльями находится верхняя глазничная щель, через которую из полости черепа в глазницу проходят гла-зодвигательный, боковой, отводящий нервы и глазной нерв — I ветвь тройничного нерва.
Большие крылья содержат глазничную, височную, верхнечелюстную и мозговую поверхности. У основания большого крыла находятся круглое, овальное и остистое отверстия, через которые проходят ветви тройничного нерва и сосуды. На мозговой поверхности хорошо видны пальцевидные вдавления, возвышения и артериальные борозды.
Крыловидный отросток попарно отходит от тела клиновидной кости вниз и состоит из латеральной и медиальной пластинок, между которыми на задней поверхности находится крыловидная ямка. Медиальная пластинка образует полость носа, латеральная — подвисочную ямку У основания крыловидного отростка проходит одноименный узкий канал, через который проходят сосуды и нервы.
Височная кость
(os temporale) — парная кость (рис.27,28), входит в состав основания черепа и боковой части свода черепа, спереди соединяется с клиновидной, сзади — с затылочной и вверху — с теменными костями. Височная кость является вместилищем для органов слуха и равновесия, по ее каналам проходят сосуды и нервы. В височной кости выделяют чешуйчатую, каменистую и барабанную части. С нижней челюстью височная кость образует сустав, а со скуловой костью — скуловую дугу.

Рис. 27.
Правая височная кость (внутренняя поверхность):
1 — верхний край пирамиды; 2 —
борозда верхнего каменистого синуса; 3 —
борозда сигмовидного синуса; 4 —
внутренний отросток; 5 —
яремная вырезка; 6 —
шиловидный отросток; 7— внутреннее слуховое отверстие;.?— внутренний слуховой проход; 9 —
борозда нижнего каменистого синуса; 10—
задний край пирамиды; 11—
задняя поверхность пирамиды
На внутренней поверхности чешуйчатой части находятся пальцевидные вдавливания и мозговые возвышения, виден след средней менингеальной артерии.
На наружной выпуклой поверхности чешуйчатой части, несколько выше и кпереди от наружного слухового отверстия, начинается горизонтально расположенный скуловой отросток. У основания последнего находится нижнечелюстная ямка, с которой мыщелковый отросток нижней челюсти образует сустав.

Рис. 28.
Правая височная кость (наружная поверхность):
1
— барабанно-чешуйчатая щель; 2 — каменисто-барабанная щель; 3—
шиловидный отросток; 4 —
барабанно-сосцевидная щель
Пирамида (каменистая часть)
височной кости имеет трехгранную форму. В ней выделяют переднюю, заднюю и нижнюю поверхности. Передняя поверхность пирамиды участвует в образовании средней черепной ямки, задняя — задней черепной ямки, а нижняя входит в состав наружного основания черепа. На передней поверхности у вершины пирамиды находится тройничное вдавление, в котором лежит узел тройничного нерва. На задней поверхности пирамиды располагается внутреннее слуховое отверстие, которое переходит во внутренний слуховой проход. На дне последнего имеется несколько отверстий для лицевого, преддверно-улиткового черепных нервов и сосудов преддверно-улиткового органа. На задней поверхности пирамиды находятся наружное отверстие водопровода преддверия, каналец улитки, борозда сигмовидного синуса. От нижней поверхности пирамиды отходит длинный шиловидный отросток, около него находится шилососцевидное отверстие, через которое выходит лицевой нерв. В центре нижней поверхности пирамиды выделяется округлое отверстие, которое дает начало сонному каналу. В нем проходит внутренняя сонная артерия в полость черепа. Кзади от наружного отверстия сонного канала видна яремная ямка, которая в области заднего края пирамиды переходит в яремную вырезку.
Яремные вырезки височной и затылочной костей, при их соединении, на целом черепе образуют яремное отверстие, через которое проходят внутренняя яремная вена и три черепных нерва: языкоглоточный, блуждающий и добавочный.
В толще каменистой части находятся барабанная полость и костный лабиринт. Барабанная полость соединяется с воздухоносными ячейками сосцевидного отростка, а также с полостью носоглотки через канал слуховой трубы.
В пирамиде височной кости проходят сонный и лицевой каналы, а также каналец барабанной струны, барабанный каналец, сосцевидный каналец, сонно-барабанные канальцы, в которых располагаются сосуды, нервы и мышца, напрягающая барабанную перепонку.
Кости лицевого отдела черепа
.
Представлены парными костями (верхняя челюсть, нёбная, скуловая, носовая, слезная и нижняя носовая раковина) и непарными костями (нижняя челюсть, подъязычная кость и сошник).
Верхняя челюсть
(maxilla) состоит из тела и четырех отростков: лобного, скулового, нёбного и альвеолярного.
В теле
различают четыре поверхности: переднюю, подвисочную, глазничную и носовую. В теле верхней челюсти выделяется довольно крупная верхнечелюстная (гайморова) пазуха (рис. 29, 30).

Рис. 29.
Верхняя челюсть (вид с латеральной стороны):
1
— глазничная поверхность; 2 — подглазничная борозда; 3 —
скуловой отросток; 4—
альвеолярные отверстия; 5 — подвисочная поверхность; 6 —
передняя поверхность; 7— клыковая ямка; 8 —
передняя носовая ость; 9
— тело верхней челюсти; 10—
носовая вырезка; 11 — подглазничный канал; 22 —
подглазничное отверстие; 13 —
скуловерхнечелюстной шов; 14 —
лобный отросток; 15 — слезный край; 16—
подглазничный край
Верхняя челюсть участвует в образовании полости носа, глазницы, полости рта, подвисочной и крыловиднонёбной ямок. Альвеолярный отросток имеет ячейки для восьми верхних зубов.
Нёбная кость
(ospalatinum) парная, состоит из двух костных пластинок — перпендикулярной и горизонтальной, которые образуют часть стенки носовой полости и твердого нёба.
Скуловая кость
(oszygomaticum) парная, имеет латеральную, височную, глазничную поверхности, лобный и височный отростки. Своими размерами эта ость обусловливает ширину и форму лица.
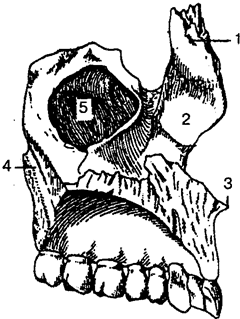
Рис. 30.
Левая верхняя челюсть (вид с медиальной стороны):
1 — лобный отросток; 2 — носовая поверхность; 3 —
передняя носовая ость; 4—
крыловидно-нёбная борозда; 5 —
верхнечелюстная (гайморова) пазуха
Слезная кость
(oslacrimale) парная, участвует в образовании внутренней стенки глазницы и ограничивает ямку слезной железы.
Нижняя носовая раковина
(conchanasalisinferior) — парная кость. Одним краем она соединяется с верхней челюстью и нёбной костью, а другими свисает в полость носа, ограничивает нижний носовой ход.
Нижняя челюсть
(mandibula) — единственная подвижная кость в черепе человека, состоит из тела и двух ветвей (рис. 31).
На наружной поверхности тела находится подбородочный выступ, а по бокам его — по подбородочному бугорку и подбородочному отверстию. По верхнему краю тела нижней челюсти располагаются зубные альвеолы, разделенные перегородками. Этот край называется альвеолярным. Каждая ветвь кости вверху заканчивается передним венечным и задним мыщелковым (суставный) отростками. На внутренней поверхности ветви имеется отверстие, которое ведет в канал нижней челюсти.
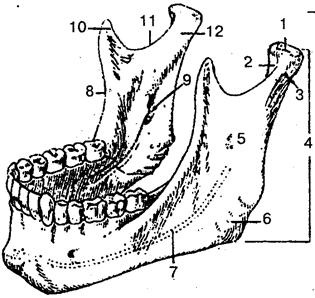
Рис. 31.
Нижняя челюсть:
I —
головка нижней челюсти; 2 — крыловидная ямка; 3 —
шейка нижней челюсти; 4, 5 —
ветви нижней челюсти; б—угол нижней челюсти; 7— канал нижней челюсти; 8 —
височный гребень; 9 —
отверстие нижней челюсти; 10—
венечный отросток; II
— вырезка нижней челюсти; 12—
мыщелковый отросток
Подъязычная кость
(oshyoideum) состоит из тела, пары больших и пары малых рогов и располагается в области шеи, между нижней челюстью и гортанью.
Сошник
(vomer), соединяясь с решетчатой костью, участвует в образовании перегородки носа, разделяет парные отверстия выхода^ из полости носа — хоаны.
Кости черепа соединяются между собой при помощи непрерывных соединений — синартрозов.
К последним относятся костные сращения — синостозы; хрящевые — синхондрозы и фиброзные — синдесмозы. Преобладающим видом фиброзных соединений черепа являются швы. В зависимости от формы различают следующие виды швов: зубчатые, чешуйчатые и плоские. Так, к зубчатым относятся венечный (между лобной и теменной костями), сагиттальный (по средней линии между парными теменными костями) и лямбдовидный (между затылочной чешуей и теменными костями) швы.
Чешуйчатая часть височной кости и теменная кость на боковой поверхности свода черепа соединены чешуйчатым швом. Кости лица соединяются плоскими швами.
Хрящевое соединение располагается между затылочной и клиновидной костями только до 20 лет, а затем оно окостеневает (синостоз).
Височно-нижнечелюстной сустав
(articulatiotemporoman-dibularis) парный, комплексный по строению, эллипсовидный по форме. Образован головкой мыщелкового отростка нижней челюсти и суставной ямкой височной кости. Внутри сустава находятся суставной диск, который делит полость сустава на два этажа: верхний и нижний, изолированные друг от друга. Функционируют два височно-нижне-челюстных сустава вместе (движение в одном из суставов приводит в движение другой) и рассматриваются как единый комбинированный сустав. В суставе возможны опускание и поднятие нижней челюсти, боковые движения (вправо и влево) и выдвигание ее вперед и назад.
Череп в целом
.
Скелет черепа (рис. 32, 33) условно разделяется на свод, или крышу, и основание.

Рис. 32.
Череп человека (вид спереди, по Р. Д. Синельникову):
1 — венечный шов; 2 —
теменная кость; 3 —
глазничная часть лобной кости; 4 —
глазничная поверхность большого крыла, клиновидной кости; 5— скуловая кость; 6—
нижняя носовая раковина; 7— верхняя челюсть; 8—
подбородочный выступ нижней челюсти; 9 —
полость носа; 10—
сошник; 11— перпендикулярная пластинка решетчатой кости; 12—
глазничная поверхность верхней челюсти; 13 —
нижняя глазничная щель; 14 —
слезная кость; 15 —
глазничная пластинка решетчатой кости; 16 —
верхняя глазничная щель; 17—
чешуйчатая часть височной кости; 18—
скуловой отросток лобной кости; 19—
зрительный канал; 20—
носовая кость; 21 —
лобный бугор
Свод черепа
образован чешуйчатыми частями лобной, височных, затылочной костей и теменными костями. Основание черепа
состоит из лобной, решетчатой, клиновидной, височной и затылочной костей. Различают внутреннее и наружное основание черепа.
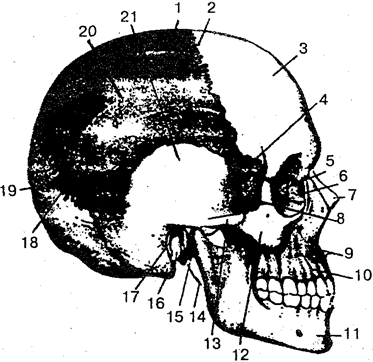
Рис. 33.
Череп человека (вид сбоку, по Р. Д. Синельникову):
1 — теменная кость; 2—
венечный шов; 3 —
лобный бугор; 4 —
височная поверхность большого крыла клиновидной кости; 5 — глазничная пластинка решетчатой кости; б — слезная кость; 7— носовая кость; 8—
височная ямка; 9—
передняя носовая ость; 10—
тело верхней челюсти; 11
— нижняя челюсть; 12
—- скуловая кость; 13 —
скуловая дуга; 14 —
шиловидный отросток; 15 —
мышелковый отросток нижней челюсти; 16—сосцевидный отросток; 17—
наружный слуховой проход; 18—
лямбдовидный шов; 19 —
чешуя затылочной кости; 20 —
верхняя височная линия; 21 —
чешуйчатая часть височной кости
Внутреннее основание черепа
(basiscraniiinterna) имеет три черепные ямки: переднюю, среднюю и заднюю (рис. 34). В передней черепной ямке находятся доли полушарий большого мозга, в средней — височные доли полушарий большого мозга, а в задней — мозжечок и части ствола мозга: ножки мозга и продолговатый мозг.
Передняя черепная ямка
образована глазничной частью лобной кости, решетчатой костью (решетчатая пластинка) и малыми крыльями клиновидной кости и сообщается с полостью носа через отверстия в решетчатой пластинке. Эти отверстия служат местом прохождения обонятельных нервов (I пара).
Стенки средней черепной ямки
образованы телом и большими крыльями клиновидной кости, передней поверхностью пирамид, чешуйчатой частью височных костей. Средняя черепная ямка сообщается с глазницей и крыловидно-нёб-ной ямкой. Из этой ямки в полость глазницы через зрительный канал проходят зрительный нерв (II пара), глазничная артерия и вена. Через верхнюю глазничную щель в глазницу проходят глазодвигательный (III пара), блоковый (IV пара), отводящий (VI пара) и глазной (первая ветвь тройничного нерва (V пара) нервы. Несколько кзади от верхней глазничной щели располагается круглое отверстие, через которое проходит верхнечелюстной нерв (вторая ветвь V пары), а через овальное отверстие из черепа выходит нижнечелюстной нерв (третья ветвь V пары). В гипофизарной ямке турецкого седла находится эндокринная железа — гипофиз.
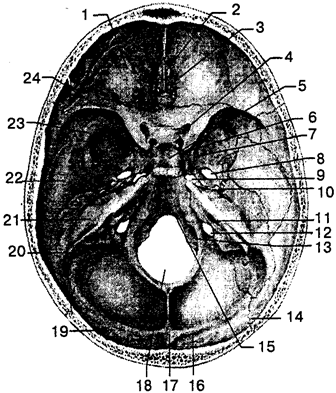
Рис. 34.
Внутреннее основание черепа:
1 — глазничная часть лобной кости; 2 — петушиный гребень; 3 —
решетчатая пластинка; 4—
зрительный канал; 5 —
гипофизар-ная ямка;. 6—
спинка седла; 7 — круглое отверстие; 8 —
овальное отверстие; 9 —
рваное отверстие; 10—
остистое отверстие; 11 —
внутреннее слуховое отверстие; 12 —
яремное отверстие; 13 —
подъязычный канал; 14 —
лямбдовидный шов; 75 — скат; 16 —
борозда поперечного синуса; 77—внутренний затылочный выступ; 18 —
большое (затылочное) отверстие; 19 —
затылочная чешуя; 20 —
борозда сигмовидного синуса; 21 —
пирамида (каменистая часть) височной кости; 22 —
чешуйчатая часть височной кости; 23 —
большое крыло клиновидной кости; 24 —
малое крыло клиновидной кости
В образовании задней черепной ямки
принимают участие затылочная кость, задние поверхности пирамид, височных костей.
Между спинкой турецкого седла и большим затылочным отверстием находится скат.
В заднюю черепную ямку открывается внутреннее слуховое (правое и левое) отверстие, из которого выходит преддверно-улитковый нерв (VIII пара), а из канала лицевого нерва — лицевой нерв (VII пара). Через яремное отверстие основания черепа выходят языко глоточный (IX пара), блуждающий (X пара) и добавочный (XI пара) нервы. По каналу подъязычного нерва проходит одноименный нерв — XII пара. Из полости черепа, кроме нервов, через яремное отверстие выходит внутренняя яремная вена, переходящая в сигмовидный синус. Образованное затылочное отверстие соединяет полость задней черепной ямки с позвоночным каналом, на уровне которого продолговатый мозг переходит в спинной мозг.
Наружное основание черепа
(basiscraniiextema) в переднем его отделе закрыто лицевыми костями (в нем выделяют костное нёбо, ограниченное спереди альвеолярным отростком верхней челюсти и зубами), а задний отдел образован наружными поверхностями клиновидной, затылочной и височной костей (рис. 35).

Рис. 35.
Наружное основание черепа:
1 — нёбный отросток верхней челюсти; 2—
резцовое отверстие; 3 —
срединный нёбный шов; 4 —
поперечный нёбный шов; 5— хоана; б—
нижняя глазничная щель; 7— скуловая дуга; 8 —
крыло сошника; 9—
крыловидная ямка; 10 —
латеральная пластинка крыловидного отростка; 77— крыловидный отросток; 12 —
овальное отверстие; 13 —
нижнечелюстная ямка;
14—
шиловидный отросток; 15 —
наружный слуховой проход; 16—
сосцевидный отросток; 77— сосцевидная вырезка; 18—
затылочный мыщелок; 19 —
мыщелковая ямка; 20—
большое (затылочное) отверстие; 27 — нижняя выйная линия; 22— наружный затылочный выступ; 23 —
глоточный бугорок; 24 —
мыщелковый ка-.нал; 25— яремное отверстие; 26—
затылочно-сосцевидный шов; 27— наружное сонное отверстие; 28—
шилососцевидное отверстие; 29—
рваное отверстие; 30 —
каменисто-барабанная щель; 31 —
остистое отверстие; 32 —
суставной бугорок; 33 —
клиновидно-чешуйчатый шов; 34 —
крыловидный крючок; 35—
большое нёбное отверстие; 36—
скуловерхнечелюстной шов
В этой области имеется большое количество отверстий, через которые проходят сосуды и нервы, обеспечивающие кровоснабжение головного мозга. Центральную часть наружного основания черепа занимает большое затылочное отверстие, по бокам которого расположены затылочные мыщелки. Последние соединяются с первым позвонком шейного отдела позвоночника. Выход из полости носа представлен парными отверстиями (хоанами), переходящими в носовую полость. Кроме того, на наружной поверхности основания черепа находятся крыловидные отростки клиновидной кости, наружное отверстие сонного канала, шиловидный отросток, шилососцевидное отверстие, сосцевидный отросток, мы-шечно-трубный канал, яремное отверстие и другие образования.
В скелете лицевого черепа центральное место занимают полость носа, глазницы, полость рта, подвисочная и крыловидно-нёбная ямки.
Полость носа
(cavitasnasi) является начальным отделом дыхательных путей, содержит орган обоняния. Имеет одно входное грушевидное отверстие и два выходных — хоаны.
Носовая полость костной пластинкой разделяется на две половины. В полости носа выделяют верхнюю, нижнюю и боковую (латеральную) стенки. Верхняя стенка образована носовыми костями, решетчатой костью, носовой частью лобной и телом клиновидной костей. Нижняя стенка представлена верхними нёбными отростками верхней челюсти и горизонтальными пластинками костей неба. Боковая стенка состоит из лобного отростка верхней челюсти, слезной кости, решетчатого лабиринта, перпендикулярной пластинки нёбной кости, средней (медиальной) пластинки крыловидного отростка клиновидной кости.
Носовые раковины делят боковой отдел полости на три носовых хода: верхний, средний и нижний. В верхний носовой ход открываются пазухи клиновидной кости и задние ячейки решетчатой кости; в средний носовой ход — пазухи верхней челюсти и лобной кости, а также ячейки решетчатой кости; в нижний носовой ход — носослезный канал, который начинается в глазнице.
Глазница
(orbita) — парная полость, имеет форму четырехгранной пирамиды с закругленными гранями, вершина которой направлена назад и медиально. В этой области проходит зрительный канал. В полости глазницы находятся глазное яблоко с мышцами, слезная железа и другие образования. Она имеет вход и четыре стенки: верхнюю, нижнюю, медиальную и латеральную. Верхняя стенка образована глазничной частью лобной кости и малыми крыльями клиновидной кости; нижняя — скуловой костью и верхней челюстью; медиальная — лобным отростком верхней челюсти, слезной костью, глазничной пластинкой решетчатой кости, телом клиновидной кости и частью лобной кости; латеральная — скуловой костью и большим крылом клиновидной кости. Между боковой и нижней стенками находится нижняя глазничная щель, которая выходит в крыловидно-нёбную и подвисочную ямки. Верхняя глазничная щель и зрительное отверстие открываются в среднюю черепную ямку; носослезный канал соединяется с полостью носа.
Полость рта
(cavitasoris) образована костным (твердым) нёбом, нёбными отростками правой и левой верхних челюстей и горизонтальными пластинками нёбных костей; боковые и передняя стенки образованы альвеолярными отростками верхних челюстей, вместе составляющими верхнюю альвеолярную дугу. Костное нёбо служит твердой (костной) основой верхней стенки полости рта. Верхняя и нижняя альвеолярные дуги вместе с зубами, телом нижней челюсти составляют скелет передней и боковой стенок полости рта.
Подвисочная ямка располагается
сзади верхней челюсти, внутрь от скуловой кости и скуловой дуги и снаружи от крыловидного отростка клиновидной кости, составляет часть наружного основания мозгового черепа.
Крыловидно-нёбная ямка
расположена между костями мозгового и лицевого черепа, имеет четыре стенки: переднюю, верхнюю, заднюю и медиальную. Передняя стенка образована бугром верхней челюсти, верхняя — частью тела и основанием большого крыла клиновидной кости, задняя — основанием крыловидного отростка клиновидной кости, медиальная — перпендикулярной пластинкой нёбной кости. В крыловидно-нёбную ямку открываются каналы и отверстия, посредством которых она сообщается с соседними полостями.
Возрастные особенности черепа
.
Череп новорожденного имеет ряд существенных особенностей. Мозговой отдел его в результате активного роста мозга в 8 раз больше лицевого, а у взрослых — только в 2 раза. Характерным признаком новорожденного является наличие родничков: переднего, заднего и парных боковых — клиновидного и сосцевидного. Передний родничок — самый большой, имеет четырехугольную форму. Боковые роднички, если имеются, зарастают ко второму-третьему месяцу, а передний — на втором году жизни ребенка.
Швы черепа формируются до 3—5 лет, а рост черепа заканчивается к 25—30 годам жизни человека.
Следующая особенность — наличие хрящевых прослоек между костями основания черепа. Кроме того (третья особенность), у новорожденного не развиты воздухоносные пазухи, бугры, отростки, отсутствуют зубы, слабо развиты челюсти. В пожилом возрасте происходят изменения в лицевом черепе в результате выпадения зубов: уменьшаются альвеолярные отростки челюстей, лицевой отдел черепа несколько укорачивается, кости черепа становятся более тонкими и хрупкими.
В процессе развития человека скелет конечностей значительно изменился. Верхние конечности приобрели большую подвижность, стали выполнять функцию органов труда, совершать сложные и обширные движения, а нижние — функцию передвижения и опоры, удерживая в вертикальном положении тело человека.
В скелете верхней и нижних конечностей человека различают пояс и свободную часть.
Пояс верхней конечности
состоит из ключицы и лопатки. Свободная часть верхней конечности включает плечевую кость, кости предплечья (лучевая и локтевая), кости кисти (кости запястья, пястные кости и кости пальцев — фаланги).
Пояс нижней конечности
образуется с парной тазовой костью, которая сочленяется с крестцом и бедренной костью свободной части нижней конечности. Скелет свободной части нижней конечности
состоит из бедренной кости, костей голени (большеберцовая и малоберцовая), надколенника и костей стопы (предплюсны, плюсневых костей и костей пальцев — фаланги).
Пояс верхней конечности
.
Лопатка
(scapula) — плоская кость треугольной формы, располагается сзади грудной клетки на уровне II—VIII ребер (рис. 36, 37).

В лопатке выделяют реберную и дорсальную поверхности, верхний, нижний и латеральный углы, а также верхний, латеральный (боковой) и медиальный (внутренний) края. Дорсальная (задняя) поверхность лопатки остью лопатки разделена на надостную и подостную ямки; ость лопатки переходит в плечевой отросток — акромион. Лопатка имеет также суставную поверхность для соединения ее с плечевой костью и направленный вперед клювовидный отросток.

Ключица
(clavicula) — S-образно изогнутая кость, которая имеет тело, акромиальный и грудинный концы с суставными поверхностями (рис. 38).

Рис. 38.
Правая ключица (вид снизу):
1— акромиальная суставная поверхность; 2 —
трапециевидная линия; 3 —
борозда подключичной мышцы; 4 —
тело ключицы; 5 — грудинный конец; о— грудинная суставная поверхность; 7— вдавление реберно-ключичной связки; 8—
конусовидный бугорок; 9— акромиальный конец
Первый сочленяется с плечевым отростком (акромионом) лопатки, второй — с грудиной.
Соединения костей плечевого пояса
.
Грудинный конец ключицы соединяется с грудиной при помощи грудино-ключичного сустава (рис. 39). Благодаря наличию внутрисуставного хрящевого диска движение в суставе происходит вокруг сагиттальной оси вверх и вниз, а вокруг вертикальной — вперед и назад. Таким образом, возможны небольшие круговые движения. Акромиальный конец ключицы соединяется с плечевым отростком — акромионом, образует акромиально-ключичный сустав. Он является плоским суставом, объем его движений небольшой, прочно укреплен капсулой и связками — акромиально-ключичной и клювовидно-ключичной.

Рис. 39. грудино-ключичные суставы:
1 – реберно-ключичная связка; 2 – передняя грудино-ключичная свящзка; 3 – межключичная связка;
4 – суставной диск.
Скелет свободной верхней конечности
.
Плечевая кость
(humerus) относится к длинным трубчатым костям, имеет тело и верхний и нижний концы (рис. 40, 41).
Верхний конец, утолщенный, образует головку плечевой кости. По краю головки проходит неглубокая борозда — анатомическая шейка, около нее располагаются большой и малый бугорки, разделенные бороздой. Наиболее тонкая часть между головкой плечевой кости и ее телом называется хирургической шейкой (место частых переломов). Нижний конец плечевой кости расширен, образует мыщелок плечевой кости, по бокам которого находятся два отростка — медиальный и латеральный надмыщелки. Медиальная часть надмыщелка образует блок плечевой кости для соединения с локтевой костью предплечья. Латеральное от блока находится головка плечевой кости, которая имеет соединение с лучевой костью. К большим и малым бугоркам, надмыщелкам и другим образованиям плечевой кости прикрепляются связки и мышцы.

 
Кости предплечья состоят из двух длинных трубчатых костей — лучевой и локтевой (рис. 42). Каждая кость имеет тело диск и два конца — эпифиза.

Рис. 42.
Правые лучевая и локтевая кости (вид спереди):
А — лучевая кость: 1 —
головка лучевой кости; 2 — шейка лучевой кости; 3 —
бугристость лучевой кости; 4—межкостный край; 5—
передняя поверхность; 6—
передний край; 7— локтевая вырезка; 8—
запястная суставная поверхность; 9 —
шиловидный отросток; 10—
латеральная поверхность; 11 — тело лучевой кости; 12—
суставная окружность; Б — локтевая кость: 1 —
блоковидная вырезка; 2 — венечный отросток; 3 —
бугристость локтевой кости; 4—
передний край; 5—
тело локтевой кости; 6—
шиловидный отросток; 7— суставная окружность; 8 —
головка локтевой кости; 9 —
передняя поверхность; 10 —
межкостный край; 11 —
гребень супинатора; 12 —
лучевая вырезка
Лучевая кость
(radius) располагается на наружной стороне предплечья. Ее верхний конец образует головку с суставной ямкой и суставную окружность, которая сочленяется с вырезкой локтевой кости. Нижний конец имеет вогнутую запястную суставную поверхность для соединения с первым рядом костей запястья. На теле и эпифизах костей предплечья находятся возвышения, к которым прикрепляются мышцы и связки.
Локтевая кость
(ulna) расположена медиально, имеет трехгранную форму: переднюю, заднюю и медиальную поверхности. Верхний конец ее утолщенный, включает две вырезки — лучевую и блоковидную. Последняя ограничена венечным и локтевым отростками и предназначена для сочленения с блоком плечевой кости. Нижний конец локтевой кости имеет головку, суставную окружность и шиловидный отросток.
Кости кисти делятся на кости запястья, пястные и кости пальцев (рис.43).
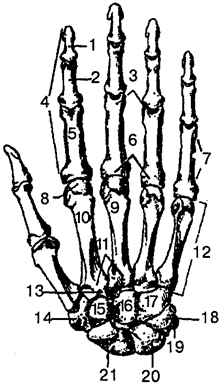
Рис. 43.
Кости правой кисти (тыльная поверхность):
1 — дистальная фаланга; 2 — средняя фаланга; 3 —
головка фаланги; 4 —
фаланги (кости пальцев); 5—
прокси-мальная фаланга; 6 —
основание фаланги; 7—тело фаланги; 8—
головка пястной кости; 9—
третья пястная кость; 10 —
тело пястной кости; 11—
основание пястной кости; 12 —
пясть (1—У пястные кости); 13—
шиловидный отросток; 14—
кость-трапеция; 15— трапециевидная кость; 16—
головчатая кость; 17—
крючковидная кость; 18 —
трехгранная кость; 19 —
гороховидная кость; 20 —
полулунная кость; 21 —
ладьевидная кость
Кости запястья
(ossacarpi) состоят из коротких губчатых костей, расположенных в два ряда, по четыре в каждом. Верхний ряд состоит из гороховидной, трехгранной, полулунной и ладьевидной костей, а нижний — из крючковидной, головчатой, трапециевидной и кости-трапеции; Ладонная поверхность запястья имеет небольшую вогнутость и образует борозду, через которую проходит связка. Последняя преобразует борозду запястья в канал, по которому проходят сухожилия мышц и нервы.
Пястные кости
(ossametacarpi) — это пять коротких трубчатых костей. В них различают основание, тело и головку. На основании и головке имеются суставные поверхности для соединения с костями запястья и фалангами пальцев.
Кости пальцев
(ossadigitorum) состоят из коротких трубчатых костей — фаланг. Каждый палец, за исключением большого, имеет три фаланги: проксимальную, среднюю и дистальную. Большой палец имеет только две фаланги — проксимальную и дистальную.
Соединения костей верхней конечности
.
Суставы свободной верхней конечности соединяют кости этой части между собой, а также с поясом верхней конечности.
Плечевой сустав
(articulatiohumeri) образуется головкой плечевой кости, суставной впадиной лопатки, которая дополняется суставной губой (рис. 44).

Капсула сустава охватывает головку плечевой кости на анатомической шейке, а на лопатке прикрепляется по краю суставной впадины. Сустав укрепляется клювовидно-плечевой связкой и мышцами. Через полость сустава проходит сухожилие длинной головки двуглавой мышцы плеча. Плечевой сустав — это шаровидный сустав, в котором движение возможно вокруг трех осей: фронтальной, сагиттальной и вертикальной.
Локтевой сустав
(articulatiocubiti) — сложный, в его состав входят плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы. Эти три сустава имеют общую суставную капсулу, которая укреплена лучевой и локтевой коллатеральными связками, а также кольцевой связкой лучевой кости. Локтевой сустав относится к блоковидным суставам: в нем возможны сгибание, разгибание и вращение предплечья (рис. 45).

Дистальный лучелоктевой сустав
(articulatioradioulnarisdistalis) — это самостоятельный сустав, а проксимальный лучелоктевой сустав входит в локтевой сустав. Однако они образуют единый комбинированный цилиндрический (вращательный) сустав. Если вращение лучевой кости происходит вокруг продольной оси вместе с ладонной поверхностью кисти внутрь, то такое движение называется пронацией, а наоборот — супинацией.
Лучезапястный сустав
(articulatioradiocarpalis) — сложный эллипсовидный сустав, образованный запястной суставной поверхностью лучевой кости и тремя костями первого ряда запястья. В нем возможны два вида движения: приведение и отведение, сгибание и разгибание, а также небольшое пассивное круговое движение. Сустав окружает общая капсула, он укрепляется мощными локтевой, лучевой, ладонной и дорсальной лучезапястными связками.
Суставы кисти
включают межпястные, запястно-пястные, пястно-фаланговые и межфаланговые суставы. Эти суставы укреплены короткими межкостными связками, которые расположены на ладонной и тыльной поверхностях кисти вне полостей суставов. Особое строение имеет запястно-пястный сустав большого пальца. Он седловидный по форме, для него характерны два вида движения: сгибание и разгибание, приведение и отведение, возможно и круговое движение, а также противопоставление большого пальца остальным. Пястно-фаланговые суставы имеют шаровидную, а межфаланговые — блоковидную форму. Особенности строения костей и суставов кисти обусловливают чрезвычайную ее подвижность, что позволяет выполнять очень тонкие и разнообразные движения.
Пояс нижней конечности
.
Тазовая кость (
os
coxae) у взрослых людей выглядит как целая кость. До 16 лет она состоит из трех отдельных костей: подвздошной, седалищной и лобковой. Тела этих костей на наружной поверхности образуют вертлужную впадину, которая служит местом соединения тазовой кости с бедренной (рис. 46).

Рис. 46.
Тазовая кость, правая:
А — вид с латеральной стороны: 1 —
подвздошный гребень; 2 —
внутренняя губа; 3 —
промежуточная линия; 4 —
наружная губа; 5 — верхняя передняя подвздошная ость; б—
нижняя передняя подвздошная ость; 7— надверт-лужная борозда; 8—
тело подвздошной кости; 9—
край вертлужной впадины; 10 —
полулунная поверхность; 11 —
ямка вертлужной впадины; 12 —
вырезка вертлужной впадины; 13 —
вертлужная впадина; 14 —
запиратель-ное отверстие; 15 —
седалищный бугор; 16—
седалищная ость; 17—
задняя
ягодичная линия; 18—
нижняя задняя подвздошная ость; 19 —
верхняя задняя подвздошная ость; 20 —
подвздошная кость; 21 —
нижняя ягодичная линия; 22—
ягодичная поверхность; 23—
крыло подвздошной кости; 24 —
передняя ягодичная линия; 25 —
подвздошный бугорок; Б - вид с медиальной стороны: 1 —
подвздошный гребень; 2 —
верхняя задняя подвздошная ость; 3 —
крестцово-тазовая поверхность; 4 —
подвздошная бугристость; 5 —
нижняя задняя подвздошная ость; 6 —
ушковидная поверхность; 7—запирательное отверстие; 8 —
дугообразная линия; 9—
нижняя передняя подвздошная ость; 10 —
тело подвздошной кости; 11 —
подвздошная кость; 12 —
верхняя передняя подвздошная ость; 13 —
подвздошная ямка; 14 —
крыло подвздошной кости; 15 —
внутренняя губа
Подвздошная кость
(osilium) самая большая, занимает верхнезадние отделы тазовой кости. Состоит из двух отделов — тела и крыла подвздошной кости. Верхний изогнутый край крыла называется подвздошным гребнем. Спереди на гребне подвздошной кости находятся два выступа — верхняя и нижняя передние подвздошные ости, а ниже — большая седалищная вырезка. Внутренняя вогнутая поверхность крыла образует подвздошную ямку, а наружная выпуклая — ягодичную поверхность. На внутренней поверхности крыла находятся ушковидная поверхность — место сочленения тазовой кости с крестцом.
Седалищная кость (
os
ischii) состоит из тела и ветви. Здесь находятся седалищный бугор и седалищная ость, а также большая и малая седалищные вырезки. Ветвь седалищной кости, сросшаяся спереди с нижней ветвью лобковой кости, замыкает таким образом запирательное отверстие тазовой кости.
Лобковая кость (
os
pubis) имеет тело, верхнюю и нижнюю ветви. В месте соединения тел лобковой и подвздошной костей находится подвздошно-лобковое возвышение. А в месте перехода верхней ветви в нижнюю, в области медиальной поверхности, находится симфизиальная поверхность — место соединения тазовых костей спереди.
Вертлужная впадина
образована сросшимися телами подвздошной, седалищной и лобковых костей. Ее суставная полулунная поверхность занимает периферическую часть впадины.
Скелет свободной части нижней конечности
.
Бедренная кость
(femur) — самая большая и длинная трубчатая кость в организме человека (рис. 47). Она состоит из тела и двух эпифизов. Верхний эпифиз заканчивается округлой головкой бедренной кости, которая соединяется с тазовой костью. Тело бедренной кости соединяется с ее головкой при помощи суженной части шейки. На границе шейки бедренной кости и тела находятся два мощных костных выступа: большой вертел над шейкой и малый вертел у нижнего края шейки. Вертела соединяются межвертельной линией и межвертельным гребнем. Дистальный конец бедренной кости расширен и представлен медиальными и латеральными мыщелками. Наиболее высокие части мыщелков называются соответственно медиальным и латеральным надмыщел-ками. Мыщелки с одной стороны отделяются один от другого глубокой межмыщелковой ямкой. Мыщелки бедра образуют суставную поверхность для соединения с больше-берцовой костью и надколенником.
Надколенник
(patella) — самая крупная округлая сесамовидная кость; находится в сухожилии четырехглавой мышцы бедра, имеет основание и верхушку. Задняя суставная поверхность соединяется с надколенниковой поверхностью бедренной кости.
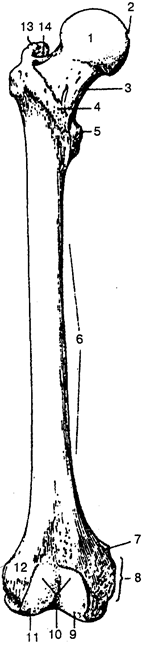
Рис. 47.
Правая бедренная кость (вид спереди):
1 — головка бедренной кости; 2 —
ямка головки бедренной кости; 3 —
шейка бедренной кости; 4—
межвертельная линия; 5—
малый вертел; 6 —
тело бедренной кости; 7— приводящий бугорок; 8-~
медиальный надмыщелок; 9—
медиальный мыщелок; 10—
надколенниковая поверхность; 11 —
латеральный мыщелок; 12 —
латеральный надмыщелок; 13—
большой вертел; 14—
вертельная ямка
Голень
(crus) состоит из двух длинных трубчатых костей (рис. 48): медиально расположенной большеберцовой и латерально — малоберцовой, имеющих тело и два конца. Концы костей несколько утолщенные, имеют поверхность для соединения бедренной костью вверху с большеберцовой костью, внизу — с костями стопы.
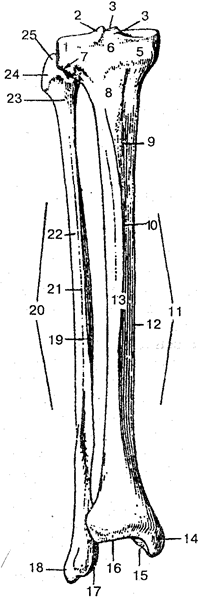
Рис. 48.
Правые большеберцовая и малоберцовая кости (вид спереди):
1— латеральный мыщелок; 2—
латеральный межмыщелковый бугорок; 3 —
межмыщелковое возвышение; 4 —
медиальный межмыщелковый бугорок; 5 —
медиальный мыщелок; 6—
переднее межмыщелковое поле; 7— суставная поверхность головки малоберцовой кости; 8—
бугристость большеберцовой кости; 9—
медиальная поверхность; 10
— передний край; // — тело большеберцовой кости; 12—
медиальный край; 13 —
латеральная поверхность; 14 —
медиальная лодыжка; 15 —
суставная поверхность лодыжки; 16 —
нижняя суставная поверхность; 17—
суставная поверхность лодыжки малоберцовой кости; /^—латеральная лодыжка малоберцовой кости; 19—
медиальная поверхность малоберцовой кости; 20—
тело малоберцовой кости; 21—
передний край малоберцовой кости; 22 —
латеральная поверхность малоберцовой кости; 23 —
шейка малоберцовой кости; 24 —
головка малоберцовой кости; 25 —
верхушка головки малоберцовой кости
Большеберцовая кость
(tibia) имеет тело трехгранной формы. Проксимальный эпифиз кости утолщенный и образует латеральный и медиальный мыщелки, на которых находится плоская верхняя суставная поверхность, разделенная межмыщелковым возвышением. Ниже латерального мыщелка находится малоберцовая суставная поверхность — место соединения с малоберцовой костью, а спереди выступает бугристость большеберцовой кости — место прикрепления сухожилия четырехглавой мышцы бедра. Дистальный эпифиз имеет нижнюю суставную поверхность для соединения с таранной костью и оканчивается медиальной лодыжкой с суставной поверхностью.
Большеберцовая кость содержит три края и три поверхности. Передний край легко прощупывается через кожу, межкостный край обращен латерально, медиальный — внутрь.
Малоберцовая кость
(fibula) располагается снаружи от большеберцовой кости, значительно тоньше ее. Проксимальный эпифиз заканчивается головкой малоберцовой кости с плоской суставной поверхностью для соединения с большеберцовой костью.
Дистальный эпифиз образует латеральную лодыжку с суставной поверхностью для соединения с таранной костью. В теле кости различают передний, межкостный и задний края, а также латеральную, заднюю и медиальную поверхности.
Кости стопы
(ossapedis) делятся на три отдела: кости предплюсны, плюсневые кости и кости пальцев (рис. 49).

Рис. 49.
Кости правой стопы (вид сверху):
1 — пяточная кость; 2 —
таранная кость; 3 —
кубовидная кость; 4—
ладьевидная кость; 5 —
клиновидные кости; б—плюсневые (I— V) кости; 7— головка плюсневой кости; 8—
кости пальцев (проксимальные, средние и дистальные фаланги)
Кости предплюсны
(ossatarsi) объединяют семь коротких губчатых костей, расположенных в два ряда. Задний ряд образуется таранной и пяточной костями, а передний — ладьевидной, медиальной, промежуточной и латеральной клиновидными костями и кубовидной костью. Таранная кость сочленяется с костями голени. Ниже таранной кости находится пяточная кость, а кпере-ду и книзу лежат ладьевидная, клиновидная и кубовидная кости.
Плюсневые кости (II—V)
(ossametatarsi) состоят из коротких трубчатых костей, каждая из них имеет основание, тело и головку Основания плюсневых костей соединяются и образуют суставы с кубовидной и клиновидной костями.
Кости пальцев
(ossadigitorum) ступни
формируются из проксимальных, средних и дистальных фаланг. Исключение составляет большой палец, который образован только двумя фалангами.. Каждая фаланга имеет.основание, тело и головку. Проксимальные фаланги основанием обращены к головкам плюсневых костей, а каждая дистальная (ногтевая) фаланга заканчивается бугорком.
Соединения костей нижней конечности
.
Крестцово-под-вздошный сустав
(articulatiosacroiliaca) — парный плоский сустав, малоподвижный, образуется ушковидными суставными поверхностями подвздошной кости и крестца. Кроме прочной капсулы, сустав хорошо укрепляется передними, задними крестцово-подвздошными и межкостными крестцово-подвздошными связками. Последние обладают особой прочностью и срастаются с капсулой сустава. От поперечных отростков двух нижних поясничных позвонков к гребню подвздошной кости идет подвздошно-поясничная связка.
Лобковый симфиз
(symphysispubica) — соединение тазовых костей, образованное симфизиальными поверхностями лобковых костей. Он укреплен верхней лобковой связкой и дугообразной связкой лобка. Соединение тазовых костей с крестцом осуществляется с помощью крестцово-бугорной и крестцово-остистой связок, которые расположены около крестцово-подвздошного сустава.
Соединяясь с помощью крестцово-подвздошных суставов, лобкового симфиза, тазовые кости и крестец образуют таз.
Последний представляет собой замкнутое кольцо, во внутренней полости которого размещаются мочевой пузырь, прямая кишка и другие органы. Различают большой и малый таз.
Большой таз
сзади ограничен V поясничным позвонком, с боков — крыльями подвздошных костей и служит опорой для внутренних органов брюшной полости. Малый таз
представляет собой суживающийся костный канал, который образован тазовой поверхностью крестца и копчика, седалищными и лобковыми костями, крестцово-остистыми и крестцово-бугорными связками, запирательными мембранами. Таз имеет выраженные половые отличия. Женский таз более широкий и короткий, чем мужской, что связано с детородной функцией женщины. Крылья подвздошных костей у женщин более развернуты и расположены более вертикально. Вход в полость малого таза у женщин больше, она меньше суживается книзу, чем у мужчин, что связано с меньшей изогнутостью у женщин передней поверхности крестца и с большим расстоянием между седалищными буграми. Угол, образованный нижними ветвями лобковых костей, у женщин больше 90° (лобковая дуга), а у мужчин он равен 70—75° (подлобковый угол). Размеры и форма таза имеют практическое значение для нормального течения родов. Прямой размер входа в малый таз — истинная (гинекологическая) конъюгата составляет 11 см. Это расстояние между мысом крестца иГлобковым симфизом. Кроме того, различают анатомическую и диагональную конъюгату (соответственно по 11,5 см и 12,5 см). Помимо прямых размеров женского таза, существуют поперечный (около 13 см) и косой (12 см) диаметр входа в малый таз.
Практическое значение имеют также размеры большого таза. Расстояние между двумя верхними передними подвздошными остями (distantiaspinarum) равняется 25—27 см, а расстояние между наиболее удаленными точками крыльев подвздошной кости (distantiacristarum) составляет 28— 30см.
Тазобедренный сустав
(articulatiocoxae) — простой чашеобразный сустав, образованный вертлужной впадиной тазовой кости и головкой бедренной кости (рис. 50). Внутри сустава находится круглая связка головки бедренной кости, в которой проходят кровеносные сосуды и нервы к головке бедренной кости. Суставная капсула прикрепляется по краю вертлужной впадины, хорошо укрепляется под-вздошно-бедренной, лобково-бедренной и седалищно-бед-ренной связкой. Связка, окружающая сверху шейку бедренной кости, называется круговой зоной.
Движение в тазобедренном суставе (вращение, приведение и отведение, сгибание и разгибание) происходит вокруг трех осей: вертикальной, сагиттальной и фронтальной.

Рис. 50.
Тазобедренный сустав (правый):
1— суставные хрящи; 2— тазовая кость; 3 —
суставная полость; 4—
связка головки бедренной кости; 5—
поперечная связка вертлужной впадины; 6—
капсула сустава; 7— седалищный бугор; 8—
круговая зона; 9 —
вертлужная губа
Коленный сустав
(articulatiogenus) — сложный мыщелковый сустав, образованный суставными поверхностями мыщелков бедренной кости, надколенника и верхней суставной поверхностью большеберцовой кости (рис. 51).

Рис. 51.
Коленный сустав (вскрыт):
1 —
бедренная кость; 2 — большеберцовая коллатеральная связка; 3 —
медиальный мыщелок; 4—
задняя крестообразная связка; 5 — передняя крестообразная связка; 6 —
медиальный мениск; 7—большеберцовая кость; 8 —
связка надколенника; 9—
надколенник; 10 —
малоберцовая кость; 11 — малоберцовая коллатеральная связка
Суставные поверхности большеберцовой и бедренной костей дополнены внутрисуставными хрящами: медиальным и латеральным менисками. Концы менисков прикрепляются с помощью связок к межмыщелковому возвышению. Латеральный и медиальный мениски соединяются поперечной связкой колена. Капсула коленного сустава тонкая, свободная, обширная. Внутренняя синовиальная оболочка капсулы образует многочисленные складки, содержащие жировую клетчатку. Суставная капсула на бедренной кости, большеберцовой кости и подколеннике прикрепляется по краю суставных поверхностей, кроме надмыщелков. Коленный сустав укрепляется внутрисуставными — передняя и задняя крестообразные связки и внесуставными — малоберцовая и большеберцовая связки, косая и дугообразная подколенные связки, связка надколенника и латеральная поддерживающая связка подколенника.
В коленном суставе располагается несколько синовиальных сумок (надколенниковая и глубокая поднадколеннико-вая сумка, подколенное углубление, полусухожильная сумка портняжной мышцы, подкожная преднадколенниковая сумка).
Движения в коленном суставе происходят вокруг двух осей: вокруг фронтальной — сгибание и разгибание, вокруг вертикальной — вращение (при сгибании в коленном суставе).
Голеностопный сустав
(articulatiotalocruralis) — сложный блоковидный сустав, который служит соединением ступни с голенью. Он образуется большеберцовой, малоберцовой и таранной костями. Суставные поверхности латеральной и медиальной лодыжек, размещаясь по бокам поверхности таранной кости, не дают возможности ее смещению. Суставная капсула на передней поверхности голени имеет форму манжетки и прикрепляется по краю суставных поверхностей. Укрепление сустава осуществляется связками, которые идут от лодыжек до костей стопы (медиальная связка, передняя и задняя таранно-мало-берцовая связки и пяточно-малобёрцовая связка). В суставе возможны сгибание и разгибание, при подошвенном сгибании — вращение, отведение и приведение.
Суставы стопы
(articulatiopedis) представлены подтаран-ным, таранно-пяточно-ладье-видным, пяточно-кубовидным, поперечным суставом предплюсны, клиноладьевидным, предплюсне-плюсневым суставами (рис. 52).
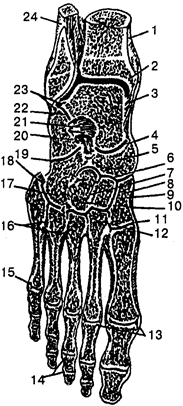
Рис. 52.
Суставы и связки правой стопы:
1 — большеберцовая кость; 2—
полость голеностопного сустава; 3, 7, 12, 13, 16, 18, 19, 20, 21, 23 -
связки, укрепляющие суставы; 4
— поперечный сустав предплюсны; 5 — ладьевидная кость; 6—
клиноладьевидный сустав; 8, 9, 10—
клиновидные кости; 11—
предплюсне-плюсневые суставы; 14 —
межфаланговые суставы; 15 —
плюсне-фаланговый сустав (V); 17—
кубовидная кость; 22 —
подтаранный сустав; 24 —
малоберцовая кость
Особенно следует выделить поперечный сустав предплюсны и предплюсне-плюсневые суставы, поскольку в них часто проводят ампутацию стопы. Связочный аппарат располагается на тыльной и подошвенной поверхностях, боковых концах костей, а также между ними.
1. Расскажите о значении костной системы в организме.
2. Объясните строение кости как органа.
3. Классификация костей.
4. Перечислите беспрерывные и прерывные соединения костей.
5. Назовите основные элементы сустава, их функциональную роль.
6. Классификация суставов.
7. Что такое скелет? Назовите его отделы.
8. Опишите строение шейных позвонков.
9. Как устроены грудные и поясничные позвонки?
10. Объясните строение крестцовых и копчиковых позвонков.
11. Опишите строение ребер и грудины.
12. Что вы знаете о позвоночном столбе?
13. Структурно-функциональные особенности грудной клетки.
14. Назовите отделы и составные элементы черепа.
15. Строение теменной и лобной костей.
16. Особенности строения затылочной кости.
17. Опишите строение височной кости.
8. Объясните строение верхней челюсти.
19. Структурно-функциональные особенности нижней челюсти.
20. Особенности строения внутреннего основания черепа.
21. Строение лопатки и ключицы.
22. Назовите соединения пояса верхней конечности.
23. Опишите строение плечевой кости.
24. Перечислите особенности строения костей предплечья и кисти.
25. Назовите основные соединения костей верхней конечности.
26. Охарактеризуйте структурные особенности строения бедренной кости.
27. Опишите кости голени.
28. Особенности строения костей стопы.
29. Расскажите о костях таза.
30. Опишите строение и основные движения тазобедренного сустава,
31. Особенности строения и функции соединений костей нижней конечности.
Цель занятий —
изучить гистологическое строение костной ткани, связок и сухожилий, анатомическое строение разных костей, непрерывных и прерывных соединений костей.
Оснащение —
таблицы, слайды, микропрепараты, микроскоп.
Содержание работы.
Учащийся должен знать: 1) препараты костной ткани, связок и сухожилий; 2) особенности строения костей туловища; 3) особенности строения костей, которые входят в скелет: а) верхних конечностей, в) нижних конечностей; 4) особенности строения костей черепа; 5) соединения костей.
Оформление протокола.
Зарисовать препараты, нанести соответствующие обозначения.
Мышечная система является активной частью двигательного аппарата человека, а кости, связки составляют его пассивную часть. При помощи мышечной системы и костей происходит изменение положения тела человека в пространстве, осуществляются дыхательные и глотательные движения, формируется мимика. Скелетные мышцы (рис. 53) участвуют в образовании ротовой, грудной, брюшной и тазовой полостей; входят в состав стенок полых органов (глотка, гортань и др.); вызывают изменение положения глазного яблока в глазнице; влияют на слуховые косточки в барабанной полости среднего уха. Мышечная деятельность не только обеспечивает движение, но и оказывает влияние, на кровообращение, развитие и форму костей. Систематические мышечные нагрузки способствуют росту мышечной массы за счет увеличения структур, которые входят в состав мышц.
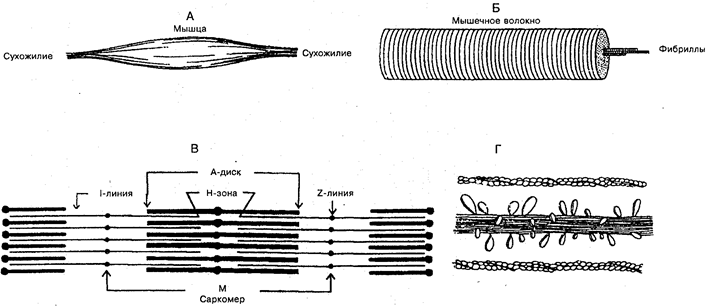
Рис. 53.
Схема скелетной мышцы:
А —
мышечные волокна прикреплены к сухожилиям; Б—
отдельное волокно, состоящее из миофибрилл; В—
отдельная мио-фибрилла: чередование светлых актиновых I-дисков и темных миозиновых А-дисков; наличие Н-зоны и М-линии; Г—
поперечные мостики между толстыми миозиновыми и тонкими актиновыми нитями
Скелетные мышцы у новорожденных и детей составляют около 20—25 % массы тела, тогда как у взрослых — до 40 %, а у пожилых и старых людей — до 25—30 %. Более половины всех мышц расположено в области головы и туловища и 20 % — на верхних конечностях. В организме человека около 400 мышц, которые состоят из поперечно-полосатой мышечной ткани и имеют произвольное сокращение.
Мышца
(musculus) как орган состоит из мышечной ткани, рыхлой и плотной соединительной ткани, сосудов и нервов, имеет определенную форму и выполняет соответствующую ей функцию.
Основу мышцы формируют тонкие пучки поперечнопо-досатых мышечных волокон, которые сверху покрыты со-единительнотканной оболочкой — эндомизием.
Более крупные пучки отделены один от другого перимизием,
а всю мышцу окружает эпимизий,
который затем переходит в сухожилие и называется перитендинием.
Рыхлая соединительная ткань образует мягкий скелет мышцы, от которого берут начало мышечные волокна, а плотная ткань — сухожильные концы мышцы. Около 1/3 волокон прикрепляется к костям, а 2/3 имеют опору на со-единительнотканных образованиях мышц. Мышечные пучки образуют мясистое брюшко, которое может активно сокращаться, а затем, перейдя в сухожилие, прикрепляется к костям. Начальную часть мышц, особенно длинных, называют еще головкой, а концевую — хвостом.
Сухожилия в разных мышцах неодинаковы по размерам. Самые длинные они в мышцах конечностей. Мышцы, образующие брюшную стенку, имеют широкое плоское сухожилие — апоневроз.
Двубрюшная мышца имеет промежуточное сухожилие, между двумя брюшками, или несколько коротких сухожилий, прерывающих ход мышечных пучков (например, в прямой мышце живота). Сухожилие значительно тоньше, чем мышца, но прочность его очень большая. Так пяточное (ахиллово) сухожилие может выдержать нагрузку около 500 кг, а сухожилие четырехглавой мышцы бедра — 600 кг.
Кровоснабжение и иннервация мышцы осуществляются с внутренней стороны мышцы, где к каждому мышечному волокну идут капилляры и нервные волокна, которые несут двигательные импульсы.
В сухожилиях и мышцах находятся чувствительные нервные окончания.
Мышцы человека классифицируют по форме, положению на теле, направлению волокон, выполняемой функции, по отношению к суставам и др. (табл. 3).
Таблица 3
Форма мышц в зависимости от расположения мышечных
волокон к сухожилию
| По форме |
По отношению к суставам |
По расположению в теле человека |
По направлению волокон |
По выполняемой функции |
По отношению к частям тела |
Длинные
Короткие
Широкие
|
Односуставные
Двусуставные
Многосуставные
Сгибатели
Разгибатели
Отводящие
Приводящие
Супинаторы
Пронаторы
Сфинктеры
Расширители
|
Поверхностные
Глубокие
|
Круговые
Параллельные
Лентовидные
Веретенообразные
Зубчатые
Косые
1)однопе
ристые;
2)двуперистые;
3) многоперистые
|
Дыхательные
Жевательные
Мимические
|
Головы
Шеи
Туловища:
1) груди;
2) спины;
3) живота
Конечнос
тей:
1) верхних;
2)нижних
|
Форма мышц может быть очень разнообразной, она зависит от расположения мышечных волокон к сухожилию (рис. 54).

Рис. 54.
Форма мышц:
А —
веретенообразная; Б —
двуглавая мышца; В —
двубрюшная мышца; Г—
мышца с сухожильными перемычками; Д —
двухперистая мышца; Е—
одноперистая мышца; 1— брюшко мышцы; 2, 3—
сухожилия мышцы; 4 —
сухожильная перемычка; 5 — промежуточное сухожилие
Чаще встречаются веретенообразные мышцы. В них пучки волокон ориентированы параллельно длинной оси мышцы, а брюшко, постепенно сужаясь, переходит в сухожилие. Мышцы, у которых мышечные волокна прикрепляются к сухожилию только с одной стороны, называются одноперистыми,
а с двух сторон — двухперистыми.
Мышцы могут иметь одну или несколько головок, отсюда и название: двуглавая, трехглавая, четырехглавая. Некоторые мышечные волокна расположены циркулярно и образуют мышцы сфинктеры,
которые окружают ротовое и заднепроходное отверстия и др.
Название мышцы может отражать ее форму (ромбовидная, трапециевидная, квадратная), размер (длинная, короткая, большая, малая), направление мышечных пучков или самой мышцы (косая, поперечная), выполняемую ею функцию (сгибание, разгибание, вращение, поднимание).
По отношению к суставам мышцы располагаются неодинаково, что определяется их строением и функцией. Если мышцы действуют на один сустав, они называются односуставными, если же перекидываются через два сустава и больше — двусуставными и многосуставными. Некоторые мышцы могут брать начало от костей и прикрепляться к костям, не соединяясь при помощи суставов (например, подъязычная, челюстно-подъязычная, мимические мышцы, мышцы дна рта, мышцы промежности).
Мышцы снабжены различными образованиями (вспомогательный аппарат), которые создают благоприятные условия для их сокращения. К вспомогательному аппарату относятся фасции (связки), влагалища сухожилий, синовиальные сумки и блоки мышц сесамовидной кости. Фасция
— это соединительнотканная оболочка мышцы, которая образует для нее футляр, отделяет одну от другой, уменьшает трение мышц, образует опору для брюшка при сокращении. Различают фасции собственные и поверхностные. Каждая область имеет собственную фасцию
(например, плечо, предплечье), но если мышцы лежат в несколько слоев, то они имеют глубокую фасцию. Поверхностная фасция
располагается под кожей и охватывает всю группу мышц, а глубокая
находится глубже и окружает особые мышцы и группы мышц. Между группами мышц обычно проходят межмышечные перегородки. Мышцы, выполняющие большую нагрузку, имеют более плотную фасцию, укрепленную сухожильными волокнами (например, фасция бедра, фасция голени), а мышцы с небольшой нагрузкой имеют рыхлую, непрочную фасцию. В некоторых местах наблюдаются утолщения фасций: сухожильные дуги, расположенные над нижележащими сосудисто-нервными пучками. Фасция в области некоторых составов (голеностопный, лучезапястный) имеет утолщение и образует фиброзный мостик — удерживатель мышц, который создает соответствующее направление движению сухожилиям.
Влагалище сухожилий
создает условия для беспрепятственного движения сухожилий; оно имеет замкнутую щелевидную полость, ограниченную двумя листками и заполненную внутри жидкостью.
В местах, где сухожилия или мышца перебрасываются через кость либо мышцу, находятся синовиальные сумки,
которые выполняют те же функции, что и влагалища. Синовиальная сумка имеет форму плоского соединительного мешочка с жидкостью внутри. С одной стороны стенка сумки срастается с подвижным органом (мышцей), а с другой — с костью или с сухожилием.
Если синовиальная сумка лежит между сухожилием и костным выступом, покрытым хрящевой тканью, то образуется так называемый блок мышц,
который изменяет направление сухожилия, служит ему опорой, увеличивает рычаг приложения силы. Такую же функцию выполняют сесамовидные кости (надколенник, гороховидная кость).
Сокращаясь под влиянием нервных импульсов, мышцы действуют через суставы на кости и изменяют их движение. У одноосевого сустава (цилиндрический, блоковидный) движение происходит только вокруг одной оси. Если мышцы окружают сустав с двух сторон и участвуют в двух направлениях, происходит сгибание и разгибание или приведение и отведение. Мышцы, действующие в противоположных направлениях, называются антагонистами,
а мышцы, действующие в одном направлении, — синергистами.
Поскольку мышца прикрепляется к костям, то концы ее при сокращении сближаются; таким образом мышца выполняет соответствующую работу. При этом изменяется положение тела или его части в пространстве, преодолевается сила тяжести. В связи с этим различают преодолевающую, удерживающую и уступающую работу мышцы.
Преодолевающая работа
выполняется в том случае, если сила мышечного сокращения изменяет положение тела или его части с преодолением сил сопротивления.
Удерживающей работой
называют работу, при которой сила мышц удерживает тело или груз в соответствующем положении без движения в пространстве.
Уступающей работой
считается работа, при которой сила мышцы уступает действию силы тяжести части тела (конечности) и удерживающего ею груза.
Кости, соединяемые суставами, при сокращении мышц действуют как рычаги. В зависимости от расположения действующих сил относительно точки опоры различают два рода рычагов.
Рычаг первого рода двуплечий, если точка опоры находится посередине между точками приложения сил, например соединение позвоночника с черепом (рис. 55).

Рис. 55.
Рычаг равновесия:
А —
точка опоры; Б —
точка приложения силы; В —
точка сопротивления
Рычаг второго рода одноплечий. Он бывает двух видов. Первый вид — рычаг силы — имеет место в том случае, если плечо приложения мышечной силы длиннее плеча сопротивления (рис. 56).

Рис. 56.
Рычаг силы:
А —
точка опоры; Б —
точка приложения силы; В —
точка сопротивления
У другого вида одноплечевого рычага — рычага скорости — плечо приложения мышечной силы короче плеча сопротивления, где приложена противодействующая сила, сила тяжести (рис. 57). Сила мышцы зависит от анатомических, физиологических и других факторов.
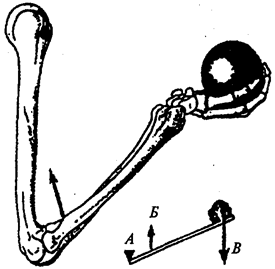
Рис. 57.
Рычаг скорости:
А —
точка опоры; Б —
точка приложения силы; В —
точка сопротивления
Различают анатомический и физиологический поперечники мышц, которые отражают функциональные характеристики мышц. Анатомический поперечник —
это площадь поперечного сечения мышцы в ее наиболее широком участке, проведенного перпендикулярно длинной оси. Физиологический поперечник —
это сумма площадей поперечных сечений всех мышечных волокон, которые входят в мышцу. Первый показатель характеризует длину и толщину мышцы, второй — ее силу.
Мышцы туловища делятся на мышцы спины, груди и живота.
Мышцы спины
(
mm
.
dorsi
).
Это парные мышцы. Они занимают дорсальную часть тела, начинаясь от крестца и подвздошных костей до основания черепа. Располагаясь в несколько слоев, они делятся на поверхностные и глубокие. К поверхностным относятся трапециевидная, широчайшая мышца спины, мышца, поднимающая лопатку, ромбовидная (большая и малая) мышца, верхняя и нижняя задние зубчатые мышцы (рис. 58).
Трапециевидная мышца
(m. trapezius) — плоская, треугольной формы, расположена на верхней части спины и задней области шеи. Она берет начало от затылочной кости, выйной связки, надостистой связки и остистых отростков VII шейного и всех грудных позвонков. Прикрепляется к акромиальной части ключицы, плечевому отростку и ости лопатки. При сокращении верхняя часть мышцы поднимает лопатку, нижняя — опускает ее, а средняя приближает ее к позвоночнику. При фиксированной лопатке и сокращении с двух сторон мышца наклоняет голову назад, а при одностороннем — несколько поворачивает лицо в противоположную сторону.
Рис. 58.
Поверхностные мышцы спины:
1 —
ременная мышца головы; 2 —
мышца, поднимающая лопатку; J — малая ромбовидная мышца; 4 —
большая ромбовидная мышца; 5 —
нижняя задняя зубчатая мышца; 6—
поясничнр-фудная фасция; 7 - широчайшая мышца спины; 8 —трапециевидная мышца
Широчайшая мышца спины
(m. latissimusdorsi) плоская, широкая, треугольной формы. Начинается от остцстых отростков шести нижних грудных и всех поясничных позвонков, пояснично-грудной фасции, крестца, подвздошной кости и III—IV нижних ребер. Прикрепляется к гребню малого бугорка плечевой кости. При сокращении мышца оттягивает конечность назад, поворачивает ее внутрь, принимает участие в дыхательных движениях.
Мышца, поднимающая лопатку
(m. levatorscapulae), начинается от задних бугорков'поперечных отростков III—IV верхних шейных позвонков и прикрепляется к медиальному краю и верхнему углу лопатки. Она поднимает лопатку и приближает ее к позвоночнику, наклоняет шейный отдел позвоночника.
Большая и малая ромбовидные мышцы
(m. rhomboideusmajoretminor) берут начало от остистых отростков II—V грудных позвонков (большая) и VII шейного позвонка и I грудного(малая); прикрепляются к медиальному краю лопатки; приближают лопатку к позвоночнику и поднимают ее.
Верхняя задняя зубчатая мышца
(m. serratusposteriorsuperior) начинается от остистых отростков двух шейных и двух верхних грудных позвонков, идет косо вниз и латерально; прикрепляется к II—V ребрам. Сокращаясь, мышца поднимает ребра.
Нижняя задняя зубчатая мышца
(m. serratusposteriorinferior) лежит под широчайшей мышцей спины, начинается от остистых отростков XI—XII грудных и I—II поясничных позвонков, направляется косо вверх; прикрепляется к четырем нижним ребрам; опускает ребра.
Глубокие мышцы спины
состоят из трех слоев: поверхностного, среднего и глубокого. Поверхностный слой представлен ременными мышцами головы и шеи, мышцей, выпрямляющей позвоночник; средний — поперечно-остистой мышцей; глубокий — межпоперечными, подзатылочными и межостистыми мышцами.
Ременная мышца головы
(m. spleniuscapitis) начинается от выйной связки, остистых отростков VII шейного и I—IVгрудных позвонков; прикрепляется к сосцевидному отростку височной кости и выйной линии затылочной кости; разгибает шейную часть позвоночника, поворачивает голову в сторону.
Ременная мышца шеи
(m. spleniuscervicia) берет начало от остистых отростков III—IV грудных позвонков; прикрепляется к бугоркам поперечных отростков двух или трех верхних шейных позвонков. Разгибает шейный отдел позвоночника, поворачивает его в стороны.
Мышца, выпрямляющая позвоночник
(m. erectorspinae), самая длинная и мощная мышца спины. Она начинается от крестца, подвздошных костей, остистых отростков поясничных и XII—XI грудных позвонков и делится на три части: остистую, длиннейшую и подвздошно-реберную мышцы; они прикрепляются к остистым отросткам грудных и шейных позвонков основания черепа. При двустороннем сокращении мышца выпрямляет позвоночник, разгибает позвоночный столб; при одностороннем — наклоняет его в сторону; опускает ребра, поворачивает голову. Мышца, выпрямляющая позвоночник, играет большую роль в поддержании правильной осанки, удерживает равновесие тела.
Поперечно-остистые мышцы
(mm. transversospinales) состоят из групп коротких мышечных пучков, которые перекидываются через позвонки (поверхностный слой, через 5— 6 позвонков, средний — через 3—4 и глубокие — через один позвонок). При сокращении мышца поворачивает и разгибает позвоночный столб, участвует в поддержании тела в вертикальном положении.
Межостиетые мышцы (
mm
.
interspinales) представляют собой короткие мышечные пучки, которые соединяют остистые отростки вышележащих позвонков. Мышцы разгибают позвоночник, удерживают его в вертикальном положении.
Подзатылочные мышцы
(mm. suboccipitales) — группа коротких мышц, расположенных между затылочной костью и I—II шейными позвонками (рис. 59). Сокращаясь, они наклоняют и запрокидывают голову назад, поворачивают ее вбок.
Рис. 59.
Подзатылочные мышцы:
1—межостистые мышцы шеи; 2— межпоперечные мышцы; 3 —
нижняя косая мышца головы; 4—
верхняя косая мышца головы; 5—
большая задняя прямая мышца головы; 6 —
малая задняя прямая мышца головы
Фасции спины
.
Поверхностная фасция
покрывает трапециевидную и широчайшую мышцы спины. Кроме нее, хорошо развита пояснично-грудная фасция,
которая отделяет поверхностные мышцы спины от глубоких. Поверхностный листок пояснично-грудной фасции снизу срастается с апоневрозом широчайшей мышцы спины. Вместе с глубоким листком этой фасции он образует влагалище для мышцы, которая выпрямляет позвоночник.
Мышцы груди
(
mm
.
thoraces
). Они делятся на поверхностные и глубокие (рис. 60). К первой группе относятся большая и малая грудные мышцы, подключичная и передняя зубчатая мышцы. В другую группу входят собственные мышцы груди: наружная и внутренняя межреберные мышцы, подреберные мышцы, поперечная мышца груди, мышцы, поднимающие ребра и диафрагму
Большая грудная мышца
(m. pectoralismajor) треугольной формы, начинается от ключицы, грудины и хрящей верхних шести ребер; прикрепляется к гребню большого бугорка плечевой кости. При сокращении мышцы поднятая рука опускается, приводится к туловищу, поворачивается внутрь; поднимает ребра, участвует в акте дыхания.
Малая грудная мышца (т.
pectoralisminor) треугольной формы, начинается от II—V ребер и прикрепляется к клювовидному отростку лопатки. Плечевой пояс поднимает ребра вниз и вперед при фиксированной лопатке.

Рис. 60.
Мышцы груди:
1 — большая грудная мышца; 2 —
малая грудная мыппа (контуры мышцы); 3 —
передняя зубчатая мышца
Подключичная мышца (т.
subclavius) небольшая по размерам, расположена между I ребром и ключицей. Мышца тянет ключицу вниз и вперед, способствует укреплению грудино-ключичного сустава, поднимает I ребро.
Передняя зубчатая мышца
(m. serratusanterior) широкая и плоская. Она начинается зубцами от девяти верхних ребер и прикрепляется к нижнему углу и медиальному краю лопатки. Тянет лопатку вперед и поворачивает ее нижний угол наружно при подъеме руки выше горизонтального уровня.
Наружная и внутренняя межреберные мышцы
(mm. intercostalesexternietintemi) целиком расположены на ребрах и занимают межреберные промежутки. Поднимают и опускают ребра, участвуют в дыхании.
Подреберные мышцы
(mm. subcostales) начинаются от X— XII ребер, около их углов, и прикрепляются к внутренней поверхности вышележащих ребер. Опускают ребра, участвуют в акте дыхания.
Поперечная мышца груди
(m. transversusthoracis) берет начало от мечевидного отростка и грудины, прикрепляется к внутренней поверхности II—VI ребер. Опускает ребра, участвует в акте выдоха.
Короткие и длинные мышцы, поднимающие ребра
(mm. levatorescostamm —brevesetlongi), начинаются от поперечных отростков VII шейного позвонка, I, II, VII и Х грудных позвонков и прикрепляются к ближайшим ребрам. Участвуют в акте вдоха (поднимают ребра).
Фасции груди
.
Различают грудную и внутригрудную фасции. Грудная фасция своей поверхностной пластинкой покрывает большую грудную мышцу, а глубокая образует фасциальное влагалище для малой грудной мышцы. Внутренняя фасция выстилает грудную клетку и переходит на диафрагму.
Диафрагма (
diaphragma
).
Это тонкая плоская куполообразная мышечная пластинка, которая разделяет грудную и брюшную полости (рис. 61). Мышечные пучки диафрагмы берут начало от грудины, ребер, поясничных позвонков и заканчиваются в центре, образуя сухожильный центр. В результате этого различают поясничную, реберную и грудинную части диафрагмы. В диафрагме находятся отверстия для пищевода, аорты и нижней полой вены.

Рис. 61.
Диафрагма (вид снизу):
1 — грудчнная часть диафрагмы; 2, 10—
реберная часть диафрагмы; 3 —
сухожильный центр;4 —
отверстие для нижней полой вены; 5 —
отверстие для пищевода; 6—
отверстие для аорты; 7, 8, 9 —
ножки поясничной части диафрагмы
Диафрагма — главная дыхательная мышца, которая при сокращении увеличивает емкость легких (акт вдоха), при расслаблении снижает его объем (акт выдоха), а при сокращении одновременно с мышцами живота способствует повышению внутрибрюшного давления.
Мышцы живота
(mm. abdominis) образуют стенки брюшной полости, в которой залегают внутренние органы; участвуют в акте выдоха, в движении позвоночника, поддерживают внутрибрюшное давление. По топологическим признакам мышцы делятся на группы мышц передней, боковой и задней стенок живота (рис. 62).

Рис. 62.
Мышцы живота:
1 — апоневроз наружной косой мышцы живота; 2 —
прямая мышца живота; 3 —
сухожильная перемычка; 4 — внутренняя косая мышца живота; 5 —
наружная косая мышца живота; 6—
пирамидальная мышца; 7, 8—
задняя стенка влагалища прямой мышцы живота; 9—
апоневроз поперечной мышцы живота; 10 —
поперечная мышца живота; 11—
белая линия живота
Мышцы передней стенки живота
.
Прямая мышца живота
(m. rectusabdominis) плоская длинная мышца, расположенная по сторонам от срединной белой линии живота. Она начинается от мечевидного отростка грудины, хрящей V— VII ребер и прикрепляется к лонной кости. На своем протяжении прерывается 3—4 поперечными перемычками. Наклоняет туловище вперед, является частью мышц брюшного пресса, тянет ребра вниз, поднимает таз.
Пирамидальная мышца (т.
pyramidalis) начинается от лобкового гребня и прикрепляется к белой линии живота; натягивает белую линию живота.
Мышцы боковых стенок брюшной полости
.
Наружная косая мышца живота
(m. obliquusexternusabdominis) — широкая плоская мышца; берет начало от наружной поверхности V—XII ребер; входит в широкий апоневроз живота, прикрепляется к гребню подвздошной ости, лобковому бугорку и образует паховую связку. Оттягивает туловище в противоположную сторону, сгибает туловище вперед, тянет грудную клетку вниз, может поднимать таз, входит в состав мышц брюшного пресса.
Внутренняя косая мышца живота
(m. obliquusinternusabdominis) — широкая плоская мышца. Берет начало от пояснично-грудной фасции, гребня подвздошной кости и от паховой связки; мышечные пучки переходят в апоневроз и прикрепляются к хрящам нижних ребер. Сгибает позвоночник, поворачивает туловище в стороны, опускает ребра, поднимает таз.
Поперечная мышца
(m. transversusabdominis) начинается от внутренней поверхности шести нижних ребер, пояснично-грудной фасции, гребня подвздошной кости и паховой связки. Пучки мышечных волокон переходят в широкий апоневроз, который участвует в образовании белой линии живота. Мышца выполняет функцию брюшного пресса.
Мышцы задней брюшной полости
.
Квадратная мышца поясницы
(m. quadratuslumborum) начинается от подвздошного гребня, поперечных отростков 3—4 нижних поясничных позвонков; прикрепляется к XII ребру, поперечным отросткам верхних поясничных позвонков. Наклоняет позвоночник в свою сторону, опускает XII ребро, при двустороннем сокращении удерживает туловище в вертикальном положении.
Фасции и топографические образования живота
.
Снаружи мышцы брюшной стенки покрыты собственной фасцией
(соответственно слоям мышц), образует несколько пластинок. Поверхностная пластинка покрывает наружную косую мышцу живота, а две пластинки охватывают внутреннюю косую мышцу живота. Поперечная фасция
покрывает переднюю и боковые стенки брюшной полости внутри и образует большую часть внутрибрюшной полости живота, которая покрывает и другие органы брюшной полости.
Среди топографических образований стенок живота важное клиническое значение имеют мышцы со слабой прочностью, через которые при повышении внутрибрюшного давления через кожу могут выходить внутренние органы (сальник, кишечник) и образовываться грыжи. К ним относятся белая линия живота, пупочное кольцо и паховый канал.
Белая линия живота
образуется переплетением волокон апоневрозов широких мышц живота, имеет значительную прочность. Однако при наличии в ней щелей и отверстий может появиться грыжа белой линии живота.
Пупочное кольцо
находится посередине белой линии живота. Через это отверстие к плоду идут сосуды (одна вена и две артерии). После рождения оно зарастает, но может быть местом образования грыжи пупочного кольца.
Паховый канал
находится над паховой связкой, сзади апоневроза наружной косой мышцы живота, имеет вид щели длиной около 5 см, через которую у мужчин проходит семенной канатик, а у женщин — круглая связка матки. Паховый канал имеет четыре стенки, поверхностное и заднее отверстия (паховые кольца). Образование пахового канала связано с процессом опускания яичка и выпячиванием брюшины в период внутриутробного развития. Слабость образования паховой области может быть причиной появления паховой грыжи.
Мышцы головы делятся на мимические и жевательные.
Мимические мышцы
.
Эта группа мышц отличается от других отсутствием фасций. Сокращаясь, они вызывают сдвиг кожи, образование складок, морщин и определяют мимику лица (рис. 63, 64, 65).

Рис. 63.
Поверхностные мимические мышцы головы:
1 — сухожильный шлем; 2 — затылочно-лобная мышца; 3, 6,7 —
круговая мышца глаза; 4 —
мышца гордецов; 5 —
круговая мышца рта; 8 —
височно-теменная мышца; 9 —
передняя ушная мышца; 10—
задняя ушная мышца; 11 —
затылочно-лобная мышца; 12—
верхняя ушная мышца

Рис. 64.
Мимические мышцы (вид спереди):
1 — мышца, поднимающая угол рта; 2 —
щечная мышца; 3 —
жевательная мышца; 4 —
подбородочная мышца; 5 —
поперечная мышца подбородка; б—
подкожная мышца шеи; 7— мышца, опускающая нижнюю губу; 8—
мышца, опускающая угол рта; 9 —
мышца смеха; 10 —
большая скуловая мышца; // — малая скуловая мышца; 12 —
мышца, поднимающая верхнюю губу; 13—
мышца, поднимающая верхнюю губу и крыло носа
Рис. 65.
Глубокие мимические мышцы:
1 —
мышца, сморщивающая бровь-2— слезная часть круговой мышцы глаза; 3 —
краевая часть круговой мышцы рта; 4 —
губная часть круговой мышцы рта; 5— мышца, опускающая перегородку носа; 6 —
крыльная часть носовой мышцы; 7— поперечная часть носовой мышцы; 8 —
носовая мышца; 9 —
мышца, опускающая бровь
Надчерепная мышца
(m. epicranius) покрывает свод черепа и представляет собой единый мышечно-апоневротический пласт, который находится под кожей головы. В мышце различают следующие части: затылочно-лобную, височно-теменную мышцы, сухожильный шлем (надчерепной апоневроз).
Затылочно-лобная мышца
(m. occipitofrontalis) имеет лобное и затылочное брюшка, которые соединяются между собой апоневрозом и образуют сухожильный шлем.
При сокращении затылочного брюшка шлем натягивается назад, а лобного — образует поперечные складки на лбу, расширяет глазную щель.
Височно-теменная мышца
(m. temporoparietalis) находится на боковой поверхности черепа, слабо развита, действует невыраженно, оттягивает кожу головы назад и кверху, образует поперечные складки на лбу, поднимает брови.
Круговая мышца глаза
(m. orbicularisoculi) плоская, эллипсовидная, располагается в толще век и на костях глазницы. Состоит из глазничной, вековой и слезной частей. При сокращении смыкает веки, регулирует отток слезной жидкости, смещает бровь вниз, разглаживает складки на лбу.
Круговая мышца рта
(m. orbicularisoris) образуется круговыми мышечными пучками, расположенными в толще губ; начинается с угла рта и прикрепляется около серединной линии; закрывает ротовую щель, вытягивает губу вперед.
Мышца, поднимающая угол рта
(m. levatorangulioris), берет начало от верхней челюсти; прикрепляется к коже угла рта; поднимает верхнюю губу, тянет угол рта вверх.
Мышца, опускающая угол рта (т.
depressorangulioris), начинается от нижней челюсти; прикрепляется к коже угла рта; тянет угол рта вниз и в сторону.
Мышца, поднимающая верхнюю губу (т.
levatorlabiisuperioris), начинается от верхней челюсти и прикрепляется к коже носогубной складки; поднимает верхнюю губу, углубляет носогубную складку
Мышца, опускающая нижнюю губу (т.
depressorlabiiinferioris), берет начало от основания нижней челюсти и прикрепляется к коже нижней губы; тянет нижнюю губу вниз.
Большая и малая скуловые мышцы
(mm. zygomaticusmajoretminor) начинаются от верхней челюсти и скуловой кости и прикрепляются к коже угла рта; тянут угол рта вверх и кнаружи.
Щечная мышца
(m. buccinator) образует основу щек, берет начало от задних отделов челюстей, идет в поперечном направлении и входит в кожу щеки и губ; тянет угол рта назад, прижимает щеки к зубам и к альвеолярным отросткам челюстей.
Жевательные мышцы
.
Представлены четырьмя парами сильных мышц, две из которых — поверхностными мышцами (жевательная и височная) и две — глубокими (латеральная и медиальная крыловидные мышцы) (рис. 66). Все жевательные мышцы начинаются на костях черепа и прикрепляются к разным участкам нижней челюсти.
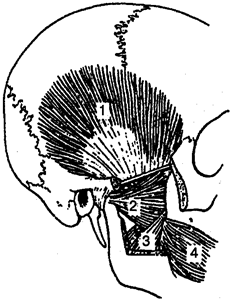
Рис. 66.
Жевательные мышцы:
1 — височная мышца; 2 — латеральная крыловидная мышца; 3
— медиальная крыловидная мышца; 4 —
щечная мышца
Жевательная мышца
(m. masseter) четырехугольная, начинается от нижнего края скуловой дуги; прикрепляется к наружной поверхности угла нижней челюсти, поднимает нижнюю челюсть.
Височная мышца (т.
tempo-ralis) начинается веерообразно от теменной и височной костей; прикрепляется к венечному отростку нижней челюсти. Сокращаясь, она поднимает нижнюю челюсть; передние пучки тянут челюсть вверх и вперед, а задние — назад.
Латеральная крыловидная мышца
(m. ptherygoideuslateralis) толстая, короткая, имеет две головки; начинается на верхнечелюстной поверхности и гребне большого крыла клиновидной кости; прикрепляется к передней поверхности шейки нижней челюсти и к суставной капсуле височ-но-нижнечелюстного сустава. При двустороннем сокращении нижняя челюсть выдвигается вперед, а при одностороннем — смещается в противоположную сторону
Медиальная крыловидная мышца
(m. ptherygoideusmedialis) — толстая мышца четырехугольной формы. Берет начало от крыловидной ямки одноименного отростка клиновидной кости; прикрепляется к углу нижней челюсти. Поднимает нижнюю челюсть, вытягивает ее вперед.
Фасции головы
(рис. 67). Собственная фасция головы делится на три отдела, покрывающие одноименные мышцы: 1) височная фасция; 2) жевательная; 3) щечно-глоточная фасция.

Рис. 67.
Фасции головы:
1 — височная фасция; 2 —
глубокая пластинка височной фасции; 3—
фасция околоушной железы; 4 —
жевательная фасция; 5 —
подкожная мышца шеи
Мышцы шеи
.
По топографическим признакам мышцы шеи делятся на поверхностные и глубокие группы. К поверхностным мышцам шеи
относятся подкожная мышца шеи, грудино-ключично-сосцевидная мышца; к над-подъязычным мышцам —
двубрюшная, шилоподъязычная и подбородочно-подъязычная, челюстно-подъязычная; к подподьязычным —
грудино-подъязычные, грудино-щито-видные, щитоподъязычная и лопаточноподъязычная мышцы. Глубокие мышцы
в свою очередь делятся на латеральную и предпозвоночную группы. В первую группу входят передняя, средняя и задняя лестничные мышцы, а в другую — длинная мышца головы и длинная мышца шеи, передняя прямая мышца головы, латеральная прямая мышца головы (рис. 68).

Рис. 68.
Мышцы головы и шеи (вид справа и снизу):
1— жевательная мышца; 2 —
глубокая часть жевательной мышцы; 3 —
поверхностная часть жевательной мышцы; 4 —
щечно-глоточная фасция; 5—грудино-ключично-сосцевидная мышца; 6—
двубрюшная мышца
Поверхностные мышцы шеи
.
Подкожная мышца
(т. platisma) — тонкая пластинка, располагающаяся под кожей шеи. Начинается от фасции головы ниже ключицы и прикрепляется к углу рта, телу нижней челюсти и жевательной фасции. Сокращаясь, поднимает кожу шеи, защищает от сдавления поверхностные вены, оттягивает угол рта вниз.
Грудино-ключично-сосце-видная мышца
(m. stemocleido-mastoideus) начинается двумя частями от грудины и ключицы и прикрепляется к сосцевидному отростку височной кости. При одностороннем сокращении мышца поворачивает голову в противоположную сторону, при двустороннем — забрасывает голову назад, поворачивает лицо в противоположную сторону.
Надподъязычные мышцы
.
Двубрюшная мышца
(m. digastricus) — переднее брюшко начинается от нижней челюсти, заднее — от сосцевидной вырезки височной кости. Прикрепляется к подъязычной кости. Опускает нижнюю челюсть, тянет ее назад, поднимает подъязычную кость.
Шилоподьязычная мышца (т.
stylohyoideus) — тонкая веретенообразная мышца, берет начало от шиловидного отростка височной кости и прикрепляется к телу подъязычной кости. Тянет подъязычную кость кверху, назад и в свою сторону.
Челюстно-подъязычная мышца
(m. mylohyoideus) начинается от нижней челюсти, прикрепляется к передней поверхности подъязычной кости. Поднимает подъязычную кость вместе с гортанью; опускает нижнюю челюсть.
Подбородочно-подъязычная мышца
(m. geniohyoideus) начинается от ости нижней челюсти и прикрепляется к телу подъязычной кости; тянет подъязычную кость вверх и вперед, опускает нижнюю челюсть, поднимает подъязычную кость.
Подподъязычные мышцы
.
Лопаточно-подъязычная мышца
(m. omohyoideus) берет начало от лопатки и прикрепляется к подъязычной кости. При сокращении тянет подъязычную кость вниз, натягивает предтрахеальную пластинку шейной фасции, расширяет просвет глубоких вен шеи.
Грудино-подьязычная мышца
(m. sternohyoideus) начинается от задней поверхности грудины, рукоятки грудины, задней грудино-ключичной связки и прикрепляется к нижнему краю тела подъязычной кости; тянет подъязычную кость книзу.
Щитоподьязычная мышца
(m. thyrohyoideus) начинается от щитовидного хряща и прикрепляется к телу подъязычной кости. Поднимает гортань, подтягивает подъязычную кость к гортани.
Глубокие мышцы шеи
(рис. 69). Лестничные мышцы (передняя, средняя и задняя),
mm. scalenus (anterior, mediusetposterior) начинаются от поперечных отростков II—VII шейных позвонков и прикрепляются к I—II ребрам. Поднимают I и II ребра, расширяют грудную клетку, наклоняют шейный отдел позвоночного столба вперед и в стороны.

Рис. 69.
Глубокие мышцы шеи:
1 —
передняя прямая мышца головы; 2 — длинная мышца шеи; 3 —
передняя лестничная мышца; 4—
средняя лестничная мышца; 5—длинная мышца головы; 6—
латеральная прямая мышца головы
Длинные мышцы шеи и головы
(длинная мышца шеи, длинная мышца головы), mm. longus (collietcapitis) начинаются от тела нижних шейных и верхних позвонков. Наклоняют шейную часть позвоночного столба вперед, поворачивают голову.
Прямые мышцы головы
(передняя прямая мышца головы, латеральная прямая мышца головы), mm. rectuscapitis (anterioretlateralis) берут начало от I шейного позвонка и прикрепляются к затылочной кости. Наклоняют голову вперед и в свою сторону.
Фасции шеи.
Все фасции шеи объединяются в общую фасцию, которая делится на три пластинки: поверхностную, предтрахеальную и предпозвоночную. Первая формирует влагалище для грудино-ключично-сосцевидных и трапециевидной мышц, вторая образует влагалища для надподъязычных и других мышц, третья покрывает пред-позвоночные и лестничные мышцы. Между пластинками фасции и органами шеи образуются надгрудинные, пред-висцеральные и позадивисцеральные пространства, заполненные рыхлой клетчаткой.
В зависимости от топографического положения и функции мышцы верхней конечности делятся на мышцы плечевого пояса и мышцы свободной части верхней конечности (рис. 70, 71).
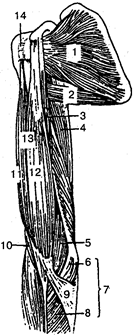
Рис. 70.
Мышцы пояса верхней конечности и плеча (вид спереди):
1 — подлопаточная мышца; 2 — большая круглая мышца; 3—
клювовйдно-плечевая мышца; 4—
трехглавая мышца плеча; 5, 10—
плечевая мышца; 6 -- плечевая головка круглого пронатора; 7— круглый пронатор; 8—
локтевая головка круглого пронатора; 9—
апоневроз двуглавой мышцы плеча; 11 —
длинная головка двуглавой мышцы плеча; 12—
короткая головка двуглавой мышцы плеча; 13
— двуглавая мышца плеча; 14 —
межбугорковое влагалище сухожилия длинной головки двуглавой мышцы

Рис. 71.
Мышцы пояса верхней конечности и плеча (вид сзади):
1 —
надостная мышца; 2 —
подостная мышца; 3 —
малая круглая мышца; 4 —
дельтовидная мышца; 5 — латеральная головка трехглавой мышцы плеча; 6 —
трехглавая мышца плеча; 7, 9 —
медиальная головка трехглавой мышцы плеча; 8 —
локтевая мышца; 10 —
длинная головка трехглавой мышцы плеча; 11 —
большая круглая мышца
Мышцы плечевого пояса
.
Дельтовидная мышца
(т. deltoideus) начинается от ключицы, лопаточной ости и ак-ромиона; прикрепляется к дельтовидной бугристости плечевой кости. Отводит, сгибает и разгибает плечо.
Надостная мышца
(m. supraspinatus) начинается от надо-стной ямки лопатки и прикрепляется к большому бугорку плечевой кости. Отводит плечо, оттягивает капсулу плечевого сустава.
Подостная мышца
(m. infraspinatus) берет начало от стенки подостной ямки лопатки и прикрепляется к большому бугорку плечевой кости, к капсуле плечевого сустава; вращает плечо наружу, оттягивает капсулу плечевого сустава.
Малая и большая круглые мышцы
(mm. teresminoretmajor) начинаются от лопатки и прикрепляются к большому и малому бугоркам плечевой кости. Первая поворачивает плечо наружу, другая — внутрь, отводит руку назад и меди-ально.
Подлопаточная мышца,
(m. subscapularis) берет начало от реберной поверхности лопатки; прикрепляется к малому бугорку плечевой кости. Поворачивает плечо внутрь, одновременно приводит плечо к туловищу.
Мышцы свободной части верхней конечности
.
Мышцы плеча образуют две группы — переднюю (сгибатели) и заднюю (разгибатели).
Передняя группа мышц плеча. Двуглавая мышца плеча
(m. bicepsbrachii) имеет две головки. Длинная головка берет начало от надсуставного бугорка, короткая — от клювовидного отростка лопатки; прикрепляется к бугристости лучевой кости. Сгибает плечо в локтевом суставе и предплечье, поворачивает его наружу.
Клювовидно-плечевая мышца
(m. coracobrachialis) начинается от клювовидного отростка лопатки и прикрепляется к середине плечевой кости. Поднимает, поворачивает наружу, сгибает и приводит плечо к туловищу.
Плечевая мышца
(m. brachialis) берет начало от нижней части плечевой кости; прикрепляется к бугристости локтевой кости. Сгибает предплечье, натягивает капсулу локтевого сустава.
Задняя группа мышц плеча. Трехглавая мышца плеча
(m. tricepsbrachii) начинается тремя головками: длинной — от подсуставного бугорка лопатки, медиальной и латеральной — от плечевой кости. Прикрепляется к локтевому отростку и капсуле локтевого сустава. Разгибает предплечье, тянет плечо назад, приводит плечо к туловищу.
Локтевая мышца
(m. anconaeus) берет начало от латерального надмыщелка плечевой кости и прикрепляется к локтевой кости. Участвует в разгибании предплечья.
Мышцы предплечья.
По топографическому расположению мышцы предплечья делятся на переднюю и заднюю группы, причем в передней группе имеются четыре, а в задней — два слоя мышц.
В зависимости от выполняемой функции мышцы передней группы делятся на сгибатели кисти и пальцев, а задней — на разгибатели кисти, пальцев и супинаторы.
Передняя группа мышц предплечья (рис. 72, А, Б).
1. Первый (поверхностный) слой мышц предплечья. Плечелучевая мышца
(m. brachioradialis) имеет мясистое начало от плечевой кости, латеральной межмышечной перегородки и прикрепляется к дистальному концу лучевой кости. Сгибает предплечье в локтевом суставе, поворачивает лучевую кость, устанавливается в среднем положении между пронацией и супинацией.
Круглый пронатор
(m. pronatorteres) начинается от медиального надмыщелка плечевой кости и венечного отростка локтевой кости; прикрепляется к средней части лучевой кости. Участвует в сгибании предплечья, поворачивает его в сторону локтя (пронация).
Лучевой сгибатель запястья
(m. flexorcarpiradialis) берет начало от внутреннего надмыщелка плечевой кости, от фасции предплечья и прикрепляется к основанию II пястной кости. Сгибает запястье, участвует в пронации кисти.
Длинная ладонная мышца (т.
palmarislongus) начинается от внутреннего надмыщелка плечевой кости, фасции предплечья и прикрепляется к ладонному апоневрозу. Участвует в сгибании кисти, напрягает ладонный апоневроз.
Локтевой сгибатель запястья
(m. flexorcarpiulnaris) начинается плечевой головкой от внутреннего надмыщелка плечевой кости и фасции, локтевой головкой от локтевой кости и прикрепляется к гороховидной, крючковидной и V пястной костям. Сгибает запястье, приводит кисть.
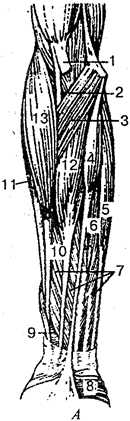
Рис. 72.
Мышцы предплечья (передняя группа):
А — поверхностные: 1 —
апоневроз двуглавой мышцы плеча; 2 — двуглавая мышца плеча; 3 —
круглый пронатор; 4 —
длинная ладонная мышца; 5 — локтевой сгибатель запястья; 6—
плечелок-тевая головка поверхностного сгибателя пальцев; 7— поверхностный сгибатель пальцев; 8 —
короткая ладонная мышца; 9 —
квадратный пронатор; 10 —
лучевая головка поверхностного сгибателя пальцев; 11 — длинный лучевой разгибатель запястья; 12 —
лучевой сгибатель запястья; 13—
плечелучевая мышца; Б — глубокие: 1 —
апоневроз двуглавой мышцы плеча; 2 — глубокий сгибатель пальцев; 3, 6 —
поверхностный сгибатель пальцев; 4 —
квадратный пронатор; 5 —
длинный сгибатель большого пальца; 7— супинатор; 8—
двуглавая мышца плеча
2. Второй слой мышц предплечья. Поверхностный сгибатель пальцев
(m. flexordigitorumsuperflcialis) берет начало от медиального надмыщелка плечевой кости, венечного отростка локтевой кости, проксимального отдела лучевой кости; заканчивается прикреплением к средним фалангам II—V пальцев кости. Участвует в сгибании средних фаланг II—V пальцев, в сгибании кисти.
3. Третий слой мышц предплечья. Глубокий сгибатель пальцев
(m. flexordigitorumprofundus) берет начало от верхних двух третей передней поверхности локтевой кости и межкостной перепонки предплечья; прикрепляется к основанию дистальных фаланг II—V пальцев. Сгибает дистальные фаланги II—V пальцев и кисть.
Длинный сгибатель большого пальца кисти
(m. flexorpollicislongus) начинается от передней поверхности лучевой кости и прикрепляется к дистальной фаланге большого пальца. Сгибает дистальную фалангу большого пальца и кисть.
4. Четвертый (глубокий) слой мышц предплечья. Квадратный пронатор
(m. pronatorquadratus) начинается от переднего края и передней поверхности нижней трети тел локтевой и лучевой кости, прикрепляется к передней поверхности дистальной трети лучевой кости. Поворачивает внутрь (пронирует) предплечье и кисть.
Задняя группа мышц предплечья. 1. Поверхностный слой мышц предплечья. Длинный лучевой разгибатель запястья
(m. extensorcarpiradialislongus) берет начало от латерального надмыщелка плечевой кости, латеральной межмышечной перегородки плеча; прикрепляется к основаниюII пястной кости. Сгибает несколько предплечье, разгибает кисть, отводит кисть латерально.
Короткий лучевой разгибатель запястья
(m. extensorcarpiradialisbrevis) начинается от латерального надмыщелка плечевой кости и фасции предплечья; прикрепляется к тыльной поверхности основания III пястной кости. Разгибает кисть и отводит ее.
Разгибатель пальцев
(m. extensordigitorum) начинается на латеральном надмыщелке плечевой кости и фасции предплечья. Мышца разделяется на четыре сухожилия, которые на тыле кисти переходят в сухожильные растяжения и прикрепляются к основанию дистальной фаланги II—V пальцев.
Разгибатель мизинца
(m. extensordigitiminimi) берет начало от латерального надмыщелка плечевой кости и прикрепляется к средней и дистальной фаланге мизинца. Разгибает V палец.
Локтевой разгибатель запястья
(m. extensorcarpiulnaris) начинается от латерального надмыщелка плечевой кости, фасции предплечья. Прикрепляется к основанию V пястной кости. Разгибает и приводит кисть.
2. Глубокий слой мышц предплечья. Супинатор
(m. supinator) начинается от латерального надмыщелка плечевой кости, капсулы локтевого сустава, гребня супинатора локтевой кости; прикрепляется к латеральной поверхности проксимальной трети лучевой кости. Поворачивает (су-пинирует) кнаружи лучевую кость и кисть.
Длинная мышца, отводящая большой палец кисти
(m. abductorpollicislongus) начинается на задней поверхности локтевой и лучевой кости, межкостной перепонке предплечья; прикрепляется к основанию I пястной кости. Отводит большой палец и всю кисть.
Короткий разгибатель большого пальца кисти
(m. extensorpollicisbrevis) отходит от задней поверхности лучевой кости, межкостной перепонки предплечья; прикрепляется к основанию проксимальной фаланги большого пальца кисти. Разгибает проксимальную фалангу, отводит большой палец кисти.
Длинный разгибатель большого пальца кисти
(m. extensorpollicislongus) берет начало от задней поверхности локтевой кости, межкостной перепонки; прикрепляется к основанию дистальной фаланги большого пальца кисти. Разгибает большой палец кисти.
Разгибатель указательного пальца
(m. extensorindicis) начинается на задней поверхности локтевой кости, межкостной перепонке предплечья; прикрепляется к тыльной поверхности проксимальной фаланги указательного пальца. Разгибает указательный палец.
Мышцы кисти
(рис. 73). Они в основном располагаются на ладонной поверхности и делятся на три группы: мышцы большого пальца (латеральная группа), средняя группа мышц и мышцы мизинца (медиальная группа).
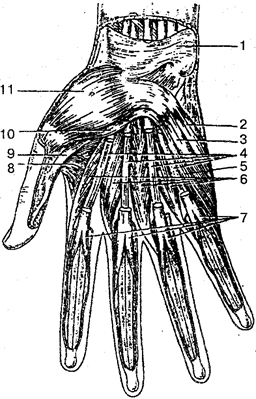
Рис. 73.
Мышцы кисти правой (вид спереди):
1 — удерживатель сгибателей; 2— мышца, отводящая мизинец; 3—
короткий сгибатель мизинца; 4— сухожилия глубокого сгибателя пальцев; 5—
мышца, противопоставляющая мизинец; 6—
червеобразные мышцы; 7— сухожилия поверхностного сгибателя пальцев; 8—
мышца, приводящая большой палец кисти; 9—
сухожилие длинного сгибателя большого пальца кисти; 10 —
короткий сгибатель большого пальца кисти; 11
— короткая мышца, отводящая большой палец кисти
Мышцы возвышения мизинца. Короткая ладонная мышца
(m. palmarisbrevis) берет свое начало от удерживателя сгибателей и прикрепляется к коже медиального края кисти. При сокращении на коже возвышения мизинца образуются складки.
Мышца, отводящая мизинец
(m. abductordigitiminimi), начинается от гороховидной кости и сухожилия локтевого сгибателя запястья; прикрепляется к медиальной стороне проксимальной фаланги мизинца. Отводит мизинец.
Мышца, противопоставляющая мизинец
(m. opponensdigitiminimi), отходит от крючковидной кости и удержива-теля сгибателей и прикрепляется к локтевому краю V пястной кости. Противопоставляет мизинец большому пальцу кисти.
Короткий сгибатель мизинца (т.
flexordigitiminimibrevis) начинается от крючка крючковидной кости; прикрепляется к проксимальной фаланге мизинца. Сгибает мизинец.
Средняя группа мышц кисти. Червеобразные мышцы
(mm. lumbricales) в количестве четырех берут начало от сухожилий глубокого сгибателя пальцев и прикрепляются к тыльной поверхности оснований проксимальных фаланг II—V пальцев. Сгибают проксимальные фаланги и разгибают средние и дистальные фаланги II—V пальцев.
Ладонные межкостные мышцы
(mm. interosseipalmares) в количестве трех размещаются в промежутках II—V пястных костей. Отходят от боковых поверхностейII, IV, V пястных костей и прикрепляются тонкими сухожилиями к тыльной поверхности проксимальных фаланг II, IV, V пальцев. Сокращаясь, мышцы приводят II, IV и V пальцы к среднему (III).
Тыльные межкостные мышцы
(mm. interosseidorsales) в количестве четырех лежат в межкостных промежутках. Каждая тыльная мышца начинается двумя головками itобращенных друг к другу сторон I—-V пястных костей; прикрепляются к основанию проксимальных фаланг II—V пальцев. Отводят I, II, IV пальцы от среднего пальца.
Фасции верхней конечности
.
Окружают отдельные мышцы или группы мышц, формируя для них фасциальные или костнофасциальные вместилища. В местах, где мышцы испытывают сильную физическую нагрузку, фасции особенно хорошо развиты. Между отдельными группами мышц, которые выполняют функции сгибания и разгибания (плечо), формируются межмышечные перегородки.
В нижней трети предплечья, где фасции удерживают сухожилия, возле костных выступов они образуют удерживатели сухожилий.
Каждой области верхней конечности соответствует своя фасция.
Мышцы возвышения большого пальца.
Короткая мышца, отводящая большой палец кисти
(m. abductorpollicisbrevis), отходит от ладьевидной кости, кости-трапеции, удерживателя сгибателей; прикрепляется к проксимальной фаланге большого пальца кисти. Отводит большой палец.
Короткий сгибатель большого пальца кисти
(m. flexorpollicisbrevis) своими головками начинается от удерживателя сгибателей, кости-трапеции, трапециевидной кости и II пястной кости; прикрепляется к проксимальной фаланге большого пальца кисти. Сгибает проксимальную фалангу большого пальца кисти.
Мышца, противопоставляющая большой палец кисти
(m. opponenspollicis), берет начало от бугорка кости-трапеции, удерживателя сгибателей; прикрепляется к I пястной кости. Противопоставляет большой палец кисти мизинцу и всем остальным пальцам.
Мышца, приводящая большой палец кисти
(m. adductorpollicis), имеет косую и поперечную головки. Косая головка берет начало от головчатой кости, оснований II и пястных костей, поперечная головка — от ладонной поверхности III пястной кости. Прикрепляется мышца общим сухожилием к основанию проксимальной фаланги большого пальца.кисти. Сокращаясь, мышца приводит большой палец кисти к указательному; участвует в сгибании большого пальца кисти.
В области плечевого пояса фасция образует дельтовидную, надостную, подостную и подлопаточную фасции, которые покрывают одноименные мышцы.
Дельтовидная фасция
окутывает снаружи одноименную мышцу, разделяя ее на отдельные пучки соединительно-тканными перегородками. Латерально и внизу фасция спускается на плечо и продолжается в фасцию плеча.
Фасция плеча
охватывает мышцы плеча в виде футляра и переходит в дельтовидную и подмышечную фасции и фасцию предплечья. От плечевой фасции к плечевой кости отходят две мышечные перегородки (медиальная и латеральная), которые разделяют переднюю и заднюю группы мышц.
Фасция предплечья
охватывает мышцы предплечья и образует межмышечные перегородки. В области запястья фасция утолщается и образует на ладонной и тыльной поверхности удерживатели сгибателей и разгибателей. Удерживатели укрепляют сухожилия мышц, идущих с предплечья на кисть и к пальцам, создают наиболее удобные условия для проявления силы мышц.
Удерживателъ сгибателей,
перекидываясь через борозду запястья, прикрепляется к гороховидной, крючковидной, ладьевидной и к кости-трапеции, в результате чего образуется канал запястья.
На ладонной поверхности под удерживателем сгибателей в канале запястья находятся два отдельных синовиальных влагалища: для сухожилий поверхностного и глубокого сгибателей пальцев и для сухожилия длинного сгибателя большого пальца кисти.
Удерживатель разгибателей
располагается на тыльной поверхности запястья. Пространство под удерживателем разгибателей фиброзными пучками делится на шесть каналов, по которым проходят окутанные синовиальными влагалищами сухожилия разгибателей кисти и пальцев.
Фасции кисти
являются продолжением фасции предплечья и покрывают мышцы кисти как с тыльной, так и с ладонной поверхности. На тыльной стороне фасция кисти своим поверхностым листком покрывает сухожилия разгибателей пальцев, глубоким — тыльные межкостные мышцы. На ладонной поверхности фасция делится на поверхностную и глубокую пластинки. Первая покрывает мышцы возвышения большого пальца и мизинца, глубокая — ладонные межкостные мышцы. Поверхностная пластинка в центральной части ладони переходит в ладонный апоневроз,
который на уровне оснований пальцев участвует в образовании фиброзных влагалищ для сухожилий поверхностного и глубокого сгибателей II—V пальцев.
Топография верхней конечности
.
На верхней конечности между мышцами находятся углубления, борозды, отверстия, ямки, каналы, в которых залегают сосуды, нервы и другие образования, имеющие большое практическое значение.
Подмышечная ямка
располагается между медиальной поверхностью плеча и латеральной поверхностью груди. Она хорошо видна при отведенной руке.
Подмышечная полость
находится несколько глубже, имеет четыре стенки: переднюю, заднюю, медиальную и латеральную. Вверху подмышечная полость соединяется с шеей отверстием — верхней апертурой, внизу — нижней апертурой; на задней стенке полости находятся два отверстия: трех- и четырехстороннее, через которые проходят сосуды и нервы. По бокам двуглавой мышцы плеча расположены медиальная и латеральная борозды. В медиальной борозде залегает сосудисто-нервный пучок (плечевые артерия и вены и серединный нерв); она лучше выражена, чем латеральная борозда.
Локтевая ямка
расположена в области локтевого изгиба, в ней проходят поверхностные вены, а глубже — артерии и вены.
На задней стороне плеча находится канал лучевого нерва
(плечемышечный канал), по которому проходит лучевой нерв с глубокими артерией и веной плеча. На передней области предплечья располагаются три длинные борозды — лучевая, срединная и локтевая, в которых проходят соответственно лучевые артерия и вены, срединный нерв и локтевые артерия и вены.
В зависимости от местонахождения и выполняемых функций мышцы нижней конечности делятся на мышцы тазового пояса и свободной части нижней конечности — бедра, голени и стопы (рис. 74).
Мышцы таза.
Они делятся на две группы — внутреннюю и наружную. Берут начало от костей таза, позвоночника, охватывают тазобедренный сустав и прикрепляются к верхней части бедра.
Внутренняя группа мышц таза. Подвздошно-поясничная мышца (т.
iliopsoas) состоит из большой поясничной мышцы и подвздошной мышцы; берет начало от XII грудного и всех поясничных позвонков, подвздошной ямки; прикрепляется к малому вертелу бедренной кости. Сгибает и поворачивает бедро, наклоняет поясничный отдел позвоночника и туловище вперед.
Малая поясничная мышца
(m. psoasminor) непостоянная (отсутствует в 40 % случаев), берет начало от XII грудного и I поясничного позвонков и прикрепляется к подвздошно-лобковому возвышению и подвздошной фасции. Натягивает подвздошную фасцию, увеличивая опору для подвздошно-поясничной мышцы.
Внутренняя запирательная мышца
(m. obduratoriusinterims) начинается от внутренней поверхности запирательной мембраны, запирательного отверстия, тазовой поверхности подвздошной кости и запирательной фасции; прикрепляется к большому вертелу. Вращает бедро кнаружи.

Рис. 74.
Мышцы нижней конечности:
А
—вид спереди: 1 —
подвздошно-поясничная мышца; 2 — гребенчатая мышца; 3 —
длинная приводящая мышца; 4 —
тонкая мышца; 5 — портняжная мышца; 6 —
медиальная широкая мышца; 7 — сухожилие четырехглавой мышцы бедра; 8 —
связка надколенника; 9 —
икроножная мышца; 10 —
камбаловидная мышца; 11 —
длинный разгибатель пальцев; 12 —
длинная малоберцовая мышца; 13 —
передняя большеберцовая мышца; 14 —
латеральная широкая мышца; 15 —
прямая мышца бедра; Б — вид сзади: 1 —
большая ягодичная мышца; 2 — подвздошно-большеберцовый тракт (часть широкой фасции бедра); 3—
двуглавая мышца бедра; 4—
икроножная мышца; 5 —
пяточное (ахиллово) сухожилие; 6 —
полуперепончатая мышца; 7— полусухожильная мышца
Верхняя и нижняя близнецовые мышцы
(m. gemellussuperioretinferior) начинаются от седалищной кости и седалищного бугра; прикрепляются к большому вертелу. Поворачивают бедро кнаружи.
Грушевидная мышца
(m. piriformis) берет начало от тазовой поверхности крестца, проходит через седалищное отверстие и прикрепляется к большому вертелу бедренной кости. Поворачивает бедро кнаружи, с небольшим отведением.
Наружнаягруппа мышц таза. Мышцы этой группы делятся на три слоя: поверхностный, средний и глубокий. В первом слое располагаются большая ягодичная мышца, напрягатель широкой фасции, во втором слое средняя ягодичная мышца, верхняя и нижняя близнецовые мышцы, квадратная мышца бедра, а в третьем — малая ягодичная и наружная запирательная мышцы.
Большая ягодичная мышца
(m. gluteusmaximus) начинается от подвздошного гребня, дорсальной поверхности крестца, копчика и сухожильной части мышцы, выпрямляющей позвоночник; прикрепляется к ягодичной бугристости бедренной кости. Разгибает бедро, поворачивает его несколько кнаружи, отводит бедро, фиксирует таз и туловище.
Средняя ягодичная мышца
(m. gluteusmedius) берет начало от подвздошной кости широкой фасции и прикрепляется к большому вертелу бедренной кости. Отводит и поворачивает бедро, участвует в фиксации таза и туловища в вертикальном положении при фиксированной нижней конечности вместе с малой ягодичной мышцей.
Малая ягодичная мышца
(m. gluteusminimus) берет начало от подвздошной кости и прикрепляется к большому вертелу бедренной кости. Отводит и поворачивает бедро внутрь, кнаружи; выпрямляет туловище.
Напрягатель широкой фасции (т.
tensorfasciaelatae) начинается от подвздошной ости, идет вниз и переходит в подвздошно-берцовый тракт широкой фасции бедра. Сокращаясь, напрягает фасцию, способствует укреплению коленного сустава в развернутом положении.
Квадратная мышца бедра
(m. quadratusfemoris) идет от седалищного бедра и прикрепляется к межвертельному гребню. Поворачивает бедро кнаружи.
Наружная запирательная мышца
(m. obturatoriusexterna) начинается от наружной поверхности лобковой кости, ветви седалищной кости и запирательной перепонки; прикрепляется к вертельной ямке бедренной кости и суставной капсуле. Поворачивает бедро кнаружи.
Мышцы свободной части нижней конечности
.
Мышцы бедра охватывают бедренную кость и образуют три группы: переднюю (сгибатели бедра), медиальную (приводящие бедро) и заднюю (разгибатели бедра).
Передняя группа мышц бедра.
Четырехглавая мышца бедра
(m. quadricepsfemoris) имеет четыре головки: прямой мышцы, латеральной, медиальной и промежуточной.
Прямая мышца бедра
берет начало от нижней передней ости и от подвздошной кости над вертлужной впадиной; латеральная широкая мышца бедра
своими пучками идет от большого вертела, межвертельной линии, ягодичной шероховатости бедра и латеральной межмышечной перегородки; медиальная широкая мышца бедра
отходит от межвертельной линии, медиальной губы шероховатой линии и межмышечной перегородки; промежуточная широкая мышца бедра
начинается своими пучками мышечных волокон от передней и латеральной поверхностей бедренной кости, прикрепляется вместе с другими широкими мышцами бедра к надколеннику. Соединяясь в одно общее сухожилие, четырехглавая мышца бедра является сильным разгибателем голени в. коленном суставе, а прямая мышца бедра сгибает бедро.
Портняжная мышца
(m. sartorius) — самая длинная мышца тела человека. Идет от передней подвздошной ости и прикрепляется к большеберцовой кости. Сгибает бедро и голень, поворачивает их, отводит бедро.
Медиальная группа мышц б е д р а. Эту группу составляют следующие мышцы: тонкая, гребенчатая и приводящая (длинная, короткая и большая). Основной функцией мышц этой группы является приведение бедра, поэтому и получили название приводящих мышц.
Тонкая мышца (т.
gracilis) — длинная плоская мышца, лежащая на медиальной поверхности бедра, отходит от нижней половины лобкового симфиза, лобковой кости и прикрепляется к бугристости тела большеберцовой кости. Сокращаясь, приводит бедро, сгибает голень, поворачивает ее внутрь.
Гребенчатая мышца
(m. pectineus) — короткая плоская мышца; берет начало от гребня и верхней ветви лобковой кости; прикрепляется между задней поверхностью малого вертела и шероховатой линией бедра. Приводит и сгибает бедро.
Длинная приводящая мышца
(m. adductorlongus) имеет треугольную форму, начинается от верхней ветви лобковой кости и прикрепляется к средней трети медиальной губы шероховатой линии бедренной кости. Приводит бедро, одновременно сгибает и поворачивает его кнаружи.
Короткая приводящая мышца
(m. adductorbrevis) — толстая, треугольной формы мышца; берет начало от тела и нижней ветви лобковой кости. Прикрепляется короткими сухожильными пучками к шероховатой линии на теле бедренной кости.
Большая приводящая мышца —
большая сильная мышца из группы приводящих. Отходит от седалищного бугра, ветви седалищной и лобковой костей, прикрепляется к медиальной губе шероховатой линии бедренной кости. Приводит и сгибает бедро.
Задняя группа мышц бедра. Двуглавая мышца бедра
(m. bicepsfemoris) длинной головкой берет начало от седалищного бугра и крестцово-бугорной связки, короткой — от латеральной губы шероховатой линии, верхней части латерального надмыщелка и от латеральной межмышечной перегородки бедра; идет. вниз и переходит в сухожилие, которое прикрепляется к головке малоберцовой кости. Разгибает бедро, сгибает голень и поворачивает ее кнаружи.
Полусухожильная мышца (т.
semitendinosus) отходит от седалищного бугра и прикрепляется к медиальной поверхности верхней части большеберцовой кости. Сокращаясь, разгибает бедро, сгибает голень; согнутую в колене голень поворачивает внутрь.
Полуперепончатая мышца
(m. semimembranosus) начинается от седалищного бугра и прикрепляется тремя сухожильными пучками к заднелатеральной поверхности медиального мыщелка большеберцовой кости. Эти пучки сухожилий формируют так называемую гусиную лапку. Часть волокон переходит в косую подколенную связку и подколенную фасцию. Разгибает бедро, сгибает голень и поворачивает ее внутрь, оттягивает капсулу коленного сустава.
Мышцы голени
.
Они образуют переднюю, латеральную и заднюю группу. Межкостная мембрана и кости голени отделяют переднюю группу мышц от задней.
Передняя группа мышц голени. Передняя большеберцовая мышца (т.
tibialisanterior) начинается от латерального мыщелка большеберцовой кости и прикрепляется к клиновидной кости и основанию I плюсневой кости. Разгибает стопу, поднимает ее внутренний край, способствует удержанию стопы в вертикальном положении.
Длинный разгибатель пальцев
(m. extensordigitorumlongus) берет начало от латерального мыщелка большеберцовой кости и головки малоберцовой кости; на тыльной стороне стопы делится на четыре сухожилия, которые прикрепляются к концевым фалангам II—V пальцев и у основания V плюсневой кости. Разгибает II—V пальцы и стопу, поднимает ее боковой край; удерживает голень в вертикальном положении.
Длинный разгибатель большого пальца стопы
(m. extensorhallucislongus) начинается от нижней части малоберцовой кости, межкостной перепонки голени и прикрепляется к дистальной и частично проксимальной фаланге большого пальца. Разгибает большой палец и стопу, поднимает ее внутренний край.
Задняя группа мышц голени
. Эта группа мышц голени делится на два слоя — поверхностный и глубокий. В первый слой входят трехглавая мышца голени и подошвенная мышца, а во второй — подколенная мышца, три длинные мышцы (длинный сгибатель пальцев, расположен медиально; длинный сгибатель большого пальца стопы, расположен латерально) и задняя большеберцовая мышца, расположена промежуточно.
1. Поверхностный слой задней группы мышц голени. Трехглавая мышца
(m. tricepssurae) состоит из икроножной и камбаловидной мышц, имеющих общее сухожилие. Икроножная мышца
(m. gastrocnemius) двумя головками (латеральной и медиальной) начинается на латеральном и медиальном мыщелке бедра. На середине голени головки икроножной мышцы соединяются, образуя толстое (ахил-лово) сухожилие вместе с сухожилием камбаловидной мышцы; прикрепляется к пяточному бугру.
Камбаловидная мышца
(m. soleus) лежит под икроножной, берет начало от задней поверхности большеберцовой кости и сухожильной дуги, переходит в общее сухожилие, прикрепляющееся к пяточному бугру пяточной кости. Сокращаясь, трехглавая мышца голени сгибает голень и стопу (подошвенное сгибание); удерживает голень, препятствуя ее опрокидыванию вперед.
Подошвенная мышца
(m. plantaris) непостоянная, имеет небольшое брюшко и длинное тонкое сухожилие. Начинается от латерального мыщелка бедренной кости, косой подколенной связки; прикрепляется к пяточному бугру. Натягивает капсулу коленного сустава, участвует в сгибании голени и стопы.
2. Глубокий слой задней группы мышц голени. Подколенная мышца
(m. popliteus) идет от латерального мыщелка бедренной кости, капсулы коленного сустава, прикрепляется к задней поверхности большеберцовой кости. Сгибает голень и поворачивает ее внутрь, оттягивает капсулу коленного сустава.
Длинный сгибатель пальцев
(m. flexordigitorumlongus) берет начало от средней части большеберцовой кости, фасции и задней мышечной перегородки голени; прикрепляется к дистальным фалангам II—V пальцев. Сгибает фаланги II— V пальцев и стопу, поворачивает ее кнаружи, укрепляет свод стопы.
Длинный сгибатель большого пальца стопы
(m. flexorhallucislongus) берет начало от двух нижних частей тела малоберцовой кости, межкостной перепонки голени и прикрепляется к основанию дистальной фаланги большого пальца. Сгибает большой палец стопы, участвует в сгибании, супинации и приведении стопы; укрепляет свод стопы.
Задняя болыиеберцовая мышца
(m. tibialisposterior) начинается от задней поверхности большеберцовой и малоберцовой костей, межкостной перепонки голени; прикрепляется к бугристости ладьевидной кости, трем клиновидным костям и основанию IV плюсневой кости. Сгибает стопу, приводит ее, поворачивает кнаружи.
Латеральная группа мышц голени. Длинная малоберцовая мышца
(m. peroneuslongus) берет начало от головки и верхних двух третей латеральной поверхности малоберцовой кости и мыщелка большеберцовой кости, фасции голени, межмышечных перегородок голени; прикрепляется к основанию I и II плюсневых костей и к медиальной клиновидной кости. Сгибает стопу, приподнимает ее латеральный край, укрепляет свод стопы.
Короткая малоберцовая мышца
(m. peroneusbrevis) отходит от нижних двух третей латеральной поверхности малоберцовой кости и от межмышелковой перегородки голени и прикрепляется к основанию V плюсневой кости. Сокращаясь, отводит и сгибает стопу, поднимает латеральный край стопы.
Мышцы стопы
.
На стопе выделяют тыльную и подошвенные мышцы.
Мышцы тыла стопы. Короткий разгибатель пальцев
(m. extensordigitorumbrevis) начинается от пяточной кости и прикрепляется к основанию средних и дистальных фаланг II—IV пальцев. Разгибает II—IV пальцы.
Короткий разгибатель большого пальца стопы
(m. extensorhallucisbrevis) берет начало от пяточной кости и прикрепляется к проксимальной фаланге большого пальца стопы. Разгибает большой палец.
Мышцы подошвы стопы. Подошвенные мышцы делятся на три группы: медиальную, латеральную и среднюю.
1. Медиальная группа мышц подошвы. Мышца, отводящая большой палец стопы
(m. abductorhallucis), берет начало от бугра пяточной кости, нижнего удерживателя сгибателей, подошвенного апоневроза; прикрепляется к основанию проксимальной фаланги большого пальца стопы. Сгибает и отводит большой палец стопы.
Короткий сгибатель большого пальца стопы
(m. flexorhallucisbrevis) отходит от подошвенной поверхности кубовидной кости, клиновидных костей, связок подошвы и прикрепляется к проксимальной фаланге и сесамовидной кости. Сгибает большой палец стопы.
Мышца, приводящая большой палец стопы
(m. adductorhallucis), имеет косую и поперечную головки, берет начало от клиновидной и кубовидной костей, II—IV плюсневых костей, III—V плюсне-фаланговых суставов. Соединяясь вместе, сухожилием прикрепляется к боковой сесамовидной кости и проксимальной фаланге большого пальца стопы. Сгибает и приводит большой палец стопы.
2. Латеральная группа мышц подошвы стопы. Мышца, отводящая мизинец стопы
(m. abductordigitiminimi), начинается от подошвенной поверхности пяточной кости, V плюсневой кости и подошвенного апоневроза; прикрепляется к проксимальной фаланге мизинца. Сгибает и отводит мизинец стопы.
Короткий сгибатель мизинца стопы
(m. flexordigitiminimibrevis) берет начало от V плюсневой кости и длинной подошвенной связки; прикрепляется к проксимальной фаланге мизинца. Сгибает мизинец стопы.
Мышца, противопоставляющая мизинец
(m. opponensdigitiminimi), непостоянная, начинается от длинной подошвенной связки; прикрепляется к V плюсневой кости. Участвует в укреплении свода стопы.
3. Средняя группа мышц подошвы стопы. Короткий сгибатель пальцев
(m. flexordigitorumbrevis) начинается от передней части бугра пяточной кости, подошвенного апоневроза и четырьмя сухожилиями прикрепляется к основанию средних фаланг II—V пальцев. Сгибает средние фаланги II—V пальцев, укрепляет свод стопы.
Квадратная мышца подошвы
(m. quadratusplantae) отходит двумя головками от нижнего и медиального края нижней поверхности пяточной кости и прикрепляется к наружному краю сухожилий длинного сгибателя пальцев. Участвует в сгибании пальцев стопы.
Червеобразные мышцы
(mm. lumbricales) — это четыре веретенообразные мышцы, которые берут начало от сухожилий длинного сгибателя пальцев, причем первая мышца одной, а последующие три — двумя головками. Прикрепляются к проксимальным фалангам и сухожилиям длинного разгибателя II—V пальцев стопы. Сгибают проксималь-ные и разгибают средние и дистальные фаланги, отводят их в сторону большого пальца стопы..
Межкостные мышцы
(mm. interossei) — самые глубокие из коротких мышц стопы, лежащих между плюсневыми костями. Они делятся на подошвенные межкостные и тыльные межкостные мышцы.
Подошвенные межкостные мышцы
(mm. interosseiplantares) располагаются со стороны подошвы в межкостных промежутках II—V плюсневых костей. Каждая мышца берет начало от медиального края III—V плюсневых костей. Прикрепляются к основанию проксимальных фаланг III— V пальцев, частично переходят на тыльный апоневроз. Приводят III—V пальцы ко II пальцу; сгибают проксимальные фаланги этих пальцев.
Тыльные межкостные мышцы
(mm. interosseidorsales) находятся в межкостных промежутках, образованных плюсневыми костями. Каждая мышца начинается от обращенных одна к другой поверхностей соседних плюсневых костей. Прикрепляются к основанию проксимальных фаланг II— IV пальцев, частично переходя на тыльный апоневроз. Первая тыльная межкостная мышца отводит II палец от средней линии стопы, остальные — II—IV палец в латеральную сторону; сгибают проксимальные фаланги II—IV пальцев.
Фасции нижней конечности
.
Поскольку ряд мышц нижних конечностей начинается от позвоночника и костей таза, фасции, которые их покрывают, тесно связаны с фасциями, выстилающими стенки брюшной полости и таза.
Поясничная фасция
является частью внутрибрюшной фасции, покрывает большую поясничную мышцу спереди, прикрепляется к телам позвонков и верхней части крестца, соединяется также с фасцией квадратной мышцы поясницы. Книзу поясничная фасция переходит в подвздошную.
Подвздошная фасция
берет начало от боковых поверхностей поясничных позвонков, покрывает подвздошную поясничную мышцу. С латеральной стороны плотно соединяется с паховой связкой и переходит в поперечную связку, а с медиальной стороны, перекидываясь от паховой связки к лобковой кости, образует подвздошно-гребенчатую дугу, которая разделяет сосудистую и мышечную лакуны.
Ягодичная фасция
находится на наружной поверхности таза. Она покрывает снаружи большую ягодичную мышцу, а затем переходит в широкую фасцию бедра. Глубокий листок ягодичной фасции отделяет большую ягодичную мышцу от средней и от мышцы, которая натягивает широкую фасцию бедра.
Широкая фасция
покрывает мышцы бедра в виде плотного футляра, состоит из двух пластинок: глубокой и поверхностной. Глубокая пластинка покрывает гребенчатую мышцу и часть подвздошно-поясничной мышцы и получила название подвздошно-гребенчатой фасции.
Поверхностная пластинка несколько тоньше, ниже паховой связки и имеет небольшое углубление, называемое подкожной щелью,
через которую проходит большая подкожная вена, впадающая в бедренную вену. Подкожная щель прикрыта решетчатой фасцией с
множеством отверстий, через которые проходят сосуды и нервы. Подкожная щель является наружным отверстием бедренного канала, через который могут выходить бедренные грыжи. В нормальных условиях бедренного канала нет, а этот короткий промежуток заполнен соединительной тканью. Передней стенкой его служат паховая связка, верхний рог серповидного края бедренной фасции, задней — подвздошно-гребенчатая фасция, латеральной — бедренная вена.
Фасции голени
.
Внизу фасция бедра переходит в фасцию голени, которая покрывает мышцы, отдает межмышечные перегородки, которые разделяют переднюю, заднюю и латеральные группы мышц голени. Фасция также образует перегородку, которая делит сгибатели поверхностного и глубокого слоев. На нижней трети поверхности голени находится довольно широкая связка (верхний удерживатель сухожилий-разгибателей), а в области лодыжек — нижний удерживатель сухожилий-разгибателей. На латеральной поверхности голени фасция образует верхний и нижний удерживатели сухожилий малоберцовых мышц. В медиальной лодыжке фасция формирует удерживатель сухожилий-сгибателей.
Фасция стопы
является продолжением фасции голени, делится на тыльную и подошвенную части. Тыльная фасция покрывает мышцы тыла стопы и глубоким листком отделяет межкостные мышцы от разгибателей пальцев. На подошве фасция утолщается и образует подошвенный апоневроз, от которого вглубь идут перегородки вдоль группы мышц и сухожильные пучки к пяти пальцам стопы.
В дистальном отделе голени и стопы располагаются синовиальные влагалища сухожилий мышц голени. Переднюю группу образуют три влагалища: медиальное, среднее и латеральное, в которых проходят сухожилия мышц голени. На латеральной поверхности, позади лодыжек, находится общее синовиальное влагалище малоберцовых мышц. На подошвенной стороне образуются влагалища сухожилий пальцев стопы.
Топография нижней конечности
. В
области большого седалищного отверстия находятся надгрушевидное
и подгруше-видное
отверстия, через которые из полости таза идут крупные сосуды и нервы. В области запирательного отверстия расположен запирательный канал,
через который из полости таза выходят запирательные сосуды и нерв к приводящим мышцам бедра.
На передней поверхности бедра ниже паховой связки выделяют бедренный треугольник,
ограниченный с медиальной стороны длинной приводящей мышцей, а с латеральной — портняжной мышцей.
В области бедренного треугольника хорошо просматривается подвздошно-гребенчатая борозда,
которая в дистальном направлении продолжается в бедренную борозду.
Передняя область бедра соединяется с подколенной ямкой при помощи проводящего (бедренно-подколенного) канала,
который имеет три отверстия (входное, нижнее и переднее). Через этот канал проходят бедренная артерия, вена и подкожный нерв.
В средней трети голени от голеноподколенного канала отделяется в латеральном направлении нижний мышечно-малоберцовый канал,
в котором располагаются малоберцовые артерия и вены. Верхний мышечно-малоберцовый канал
является самостоятельным образованием на голени, в нем проходит поверхностный малоберцовый нерв.
Подколенная ямка
имеет форму ромба и покрыта фасцией. В ней находятся лимфатические узлы, артерии, вены и нервы, которые затем переходят в голеноподколенный канал.
Подколенная ямка ограничена двуглавой мышцей бедра, полуперепончатой и икроножной мышцами.
1. Расскажите о строении скелетных мышц.
2. Что вы знаете о вспомогательном аппарате скелетных мышц?
3. Дайте классификацию мышц.
4. Перечислите основные мышцы спины, их фасции.
5. Охарактеризуйте мышцы и фасции груди.
6. Как устроена диафрагма?
7. Перечислите основные мышцы живота.
8. Расскажите о фасциях и топографических особенностях живота.
9. Назовите мимические и жевательные мышцы.
10. Перечислите мышцы и фасции шеи,
11. Расскажите о мышцах плечевого пояса.
12. Охарактеризуйте мышцы свободной верхней конечности.
13. Расскажите о фасциях и топографических образованиях верхней конечности.
14. Перечислите и охарактеризуйте мышцы таза.
15. Расскажите о мышцах бедра.
16. Перечислите мышцы голени и стопы.
17. Назовите фасции нижней конечности.
18. Перечислите основные топографические образования нижней конечности.
Цель занятий —
изучить анатомическое строение скелетных мышц, мышц головы, шеи, туловища, верхних и нижних конечностей.
Оснащение —
таблицы, слайды, муляжи, микропрепараты, диапроектор, микроскоп.
Содержание работы.
Учащийся должен знать: 1) особенности строения мышц, которые образуют туловище; 2) классификацию мышц;
3) мышцы и фасции туловища; 4) мышцы и фасции головы и шеи;
5) мышцы и фасции верхних и нижних конечностей.
Оформление протокола.
Зарисовать препараты, сделать соответствующие обозначения.
Внутренние органы,
или внутренности, —
это органы, расположенные в области головы, шеи, полости тела человека (грудной, брюшной и полости таза). Объединенные по топографическому признаку, выполняемой функции, строению, внутренности делятся на группы, составляющие системы или аппараты органов. Эти органы образуют пищеварительную, дыхательную, мочевую и половую системы. Пищеварительные, дыхательные и мочевые органы обеспечивают обмен веществ между организмом и внешней средой, половые органы выполняют функцию размножения.
По морфологическим признакам внутренние органы делятся на паренхиматозные, трубчатые, или полые. К фуппе паренхиматозных органов относятся легкие, печень, поджелудочная железа, почки и др. Трубчатые, или полые, органы имеют вид трубки (трахея, бронхи, пищевод, желудок, кишечник, мочеточник и др.), стенки которой ограничивают полость. Имея различия по форме и функции, стенки трубчатых органов состоят из четырех оболочек: внутренней — слизистой оболочки, подслизистой основы, мышечной оболочки и наружной — серозной или соедини-тельнотканной оболочки (адвентиции).
Слизистая оболочка
покрывает обращенную в просвет органа поверхность, которая выстилается в зависимости от выполняемой функции эпителиальной тканью разного вида (однослойный, многослойный, переходный и др.). Эпителий выполняет защитную роль, являясь барьером между внутренней и внешней средой. Эпителий лежит на собственной пластинке
слизистой оболочки, состоящей из рыхлой волокнистой соединительной ткани, в которой располагаются сосуды, нервы и другие образования. Несколько глубже лежит мышечная пластинка
слизистой оболочки. Сокращаясь, мышечная пластинка образует складки слизистой оболочки.
Железы слизистой оболочки выделяют слизь, пищеварительные соки, ферменты, разлагающие сложные вещества на простые. В зависимости от количества клеток железы делятся на одноклеточные и многоклеточные. По форме многоклеточные подразделяются на трубчатые, альвеолярные и трубчато-альвеолярные, а по строению — на простые и сложные. Железы, имеющие выводные протоки, называются экзокринными
(слюнные железы, печень, поджелудочная железа), а железы, выделяющие биологически активные вещества (гормоны) непосредственно в ток крови, лимфу, обозначаются как эндокринные
(гипофиз, щитовидная, па-ращитовидные, надпочечник и др).
Подслизистая основа
составляет следующий слой полого органа. В подслизистой основе располагаются сосуды, нервы, могут проникать железы. Наличие подслизистой основы дает возможность слизистой оболочке смещаться и образовывать складки.
За подслизистой основой идет мышечная оболочка,
образованная гладкой мышечной тканью и имеющая круговой (внутренний) и продольный (наружный) слои. В некоторых местах (например, при переходе одного отдела полого органа в другой) образуются утолщения — сжиматели,
или сфинктеры.
В результате такого строения мышечной оболочки возможны изменения в просвете полого органа и движение по нему содержимого.
Серозная оболочка
покрывает снаружи большинство внутренних органов. Она образована слоем рыхлой волокнистой соединительной ткани и содержит эпителиальные клетки. Последние выделяют серозную жидкость для снижения трения между органами и стенками полостей.
Соединительная оболочка
(адвентиция) покрывает меньшее количество органов по сравнению с серозной оболочкой и состоит также из рыхлой волокнистой соединительной ткани, но она не имеет эпителия.
Паренхиматозные органы построены из паренхимы,
в состав которой входят специализированные (эпителиальные) клетки. Снаружи паренхима покрывается соедини-тельнотканной оболочкой, которая в толще органа образует перегородки. Оболочка и перегородки составляют остов (строму)
паренхиматозного органа.
Проникающие внутрь органа перегородки делят его на доли, сегменты и дольки. По перегородкам проходят сосуды, нервы, обеспечивающие трофическую функцию. Расположение внутренних органов по отношению к костям скелета, мышцам, сосудам и нервам обозначается специальными анатомическими терминами. Положение органов по отношению к костям скелета называется «скелетотопия»; положение органа или группы органов в теле человека, в его полостях — «голотопия», а отношение органа к другим рядом лежащим органам — «синтопия».
В пищеварительную систему входят полость рта, глотка, пищевод, желудок, тонкая и толстая кишки, печень, поджелудочная железа (рис. 75). Органы, составляющие пищеварительную систему, располагаются в области головы, шеи, грудной клетки, брюшной полости и таза.
Основная функция пищеварительной системы заключается в приеме пищи, механической и химической ее обработке, усвоении пищевых веществ и выделении непереваренных остатков.
Процесс пищеварения — начальный этап обмена веществ. С пищей человек получает энергию и необходимые для своей жизнедеятельности вещества. Однако поступающие с пищей белки, жиры и углеводы не могут быть усвоены без предварительной обработки. Необходимо, чтобы крупные сложные нерастворимые в воде молекулярные соединения превратились в более мелкие, растворимые в воде и лишенные своей специфичности. Этот процесс происходит в пищеварительном тракте и называется пищеварением, а образованные при этом продукты — продуктами переваривания.
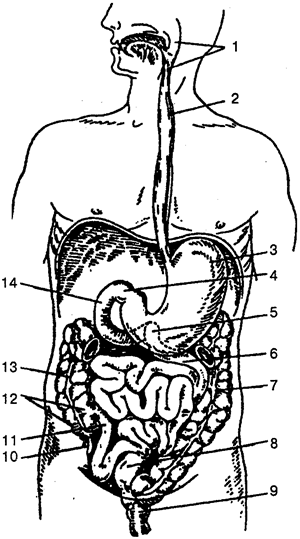
Рис. 75.
Схема пищеварительного тракта:
1 —
глотка; 2 —
пищевод; 3 —
желудок; 4 —
место перехода желудка в двенадцатиперстную кишку; 5—
место перехода двенадцатиперстной кишки в тощую; 6—
тощая кишка; 7— нисходящая ободочная кишка; 8—
сигмовидная ободочная кишка; 9 —
прямая кишка; 10 —
червеобразный отросток (аппендикс); // — подвздошная кишка; 12 —
слепая кишка; 13 —
восходящая ободочная кишка; 14 —
двенадцатиперстная кишка
Полость рта
(cavitasoris) является началом пищеварительной системы. При помощи зубов пища измельчается, пережевывается, при помощи языка размягчается, смешивается со слюной, которая поступает в полость рта из слюнных желез, а затем поступает в глотку.
Полость рта посредством альвеолярных отростков челюстей и зубов делится на два отдела: преддверие рта и собственно полость рта.
Преддверие рта
(vestibulumoris) представляет собой щелевидное пространство, ограниченное снаружи губами и щеками, а изнутри — верхней и нижней зубными дугами и деснами. С внешней средой преддверие рта соединяется ротовой щелью, а с собственно полостью рта — щелью, образованной верхними и нижними зубами и промежутком за большим коренным зубом. Ротовая щель ограничена губами, которые представляют собой кожно-мышечные складки. Основу губ формируют волокна круговой мышцы рта. Губы в углах рта соединены спайками губ. Наружная поверхность губ покрыта кожей, а внутренняя — слизистой оболочкой и многослойным плоским неороговевающим эпителием. В месте перехода слизистой оболочки на десны находятся уздечки верхней и нижней губ.
Собственно полость рта
(cavitasorispropria) простирается от зубов до входа в глотку. Сверху она ограничена твердым и мягким нёбом, снизу — мышцами, которые образуют диафрагму рта, спереди и с боков — щеками, зубами, а сзади через широкое отверстие — зевом.
Щеки
(buccae) образованы щечными мышцами. Снаружи они покрыты кожей, а изнутри — слизистой оболочкой. Между кожей и щечными мышцами располагается толстый слой жировой ткани, которая образует жировое тело щеки.
Оно особенно хорошо развито у детей грудного возраста, что способствует акту сосания. На слизистой оболочке щеки, в преддверии рта открывается проток околоушной слюнной железы.
Десны
(gingivae) являются продолжением слизистой оболочки губ и щек; идут на альвеолярные отростки челюстей и плотно окутывающих шейки зубов.
Язык
(lingua) — мышечный орган, который участвует в перемешивании пищи в полости рта, определении вкусовых качеств в акте глотания и в артикуляции. Расположен язык на дне (нижней стенке) полости рта. Он представляет собой плоское тело овально-вытянутой формы. Язык имеет верхушку, тело и корень, а также верхнюю поверхность (спинку языка), нижнюю поверхность и край. Слизистая оболочка спинки языка образует выросты-сосочки разной формы и размеров. Различают грибовидные, листовидные, нитевидные, конусовидные и желобовидные сосочки. Они содержат кровеносные сосуды и нервные окончания вкусовой или общей чувствительности. Слизистая оболочка корня языка не имеет сосочков. Здесь находится много лимфоидных узелков, которые образуют язычную миндалину. На нижней поверхности языка слизистая оболочка при переходе на дно полости рта образует по срединной линии складку — уздечку языка.
Мышцы языка (m. linguae) парные, делятся на скелетные и собственные. К скелетным относятся три мышцы: подбородочно-язычная
(m. genioglossus) — выдвигает язык вперед или отклоняет его в сторону; подъязычно-язычная
(m. hyoglossus) — оттягивает язык вниз и назад и шилоязычная
(m. styloglossus) — оттягивает язык вверх и назад. Собственные мышцы языка представлены четырьмя мышцами, которые идут в толщу языка и пересекаются во взаимно перпендикулярных направлениях: верхняя и нижняя продольные мышцы, поперечная и вертикальная мышцы. При сокращении они изменяют форму языка.
Зубы
(dentes) расположены в зубных альвеолах верхней и нижней челюсти на верхнем крае десен. Зубы служат органом захватывания, откусывания и измельчения пищи, участвуют в звукообразовании.
У человека на протяжении жизни зубы меняются дважды: вначале в соответствующей последовательности появляется 20 молочных зубов, а затем 32 постоянных зуба. Все зубы одинаковы по строению. Каждый зуб имеет коронку, шейку и корень. Коронка —
наиболее массивная часть зуба, выступает над десной. В ней различают язычную, вестибулярную (лицевую), контактную поверхность и поверхность смыкания (жевательная).
При помощи особого вида непрерывного соединения — вколачивания — зубы неподвижно закреплены в зубных альвеолах челюстей. Каждый зуб имеет от одного до трех корней. Корень заканчивается верхушкой,
на ней находится малое отверстие, через которое в полость зуба входят и выходят сосуды и нервы. Корень удерживается в зубной ячейке челюсти за счет соединительной ткани — периодон-та. Шейка зуба
представляет собой небольшое сужение зуба между коронкой и корнем зуба, ее охватывает слизистая оболочка десны. Внутри зуба находится небольшая полость зуба,
которая образует полость коронки
и продолжается в корень зуба в виде канала корня зуба.
Полость зуба заполнена пульпой, которая состоит из соединительной ткани, кровеносных сосудов и нервов. В вещество зуба входят дентин, эмаль и цемент. Дентин
расположен вокруг полости зуба и коренного канала, он образует основную массу зуба. Снаружи коронка покрыта эмалью,
а корень цементом.
Зубы взрослого человека расположены симметрично на верхней и нижней челюсти, по 16 зубов на каждой. Их можно записать в виде формулы:
(2 резца, 1 клык, 2 малых коренных и 3 больших коренных зуба в каждой половине).
Каждый зуб имеет свою форму и выполняет соответствующую функцию, например резцы предназначены для разрезания (отделения) пиши, клыки — для разрывания, коренные зубы — для раздробления и растирания.
Молочная формула зубов выглядит следующим образом:
Первые молочные зубы начинают появляться у детей в 5—7 месяцев жизни и заканчиваются к началу третьего года; функционируют они только до 6—7 лет. Затем перед прорезанием соответствующего постоянного зуба молочный выпадает. Постоянные зубы появляются у детей в возрасте 6—7 лет, и процесс этот заканчивается к 13—15 годам.
Нёбо
(palatum) делится на твердое и мягкое. Твердое нёбо
образовано поднёбными отростками верхней челюсти и горизонтальными пластинками костей нёба, соединенных между собой швом нёба.
Оно покрыто слизистой оболочкой с многослойным плоским неороговевающим эпителием и плотно сросшейся с надкостницей.
Мягкое нёбо
представляет собой мышечно-апоневроти-ческое образование, покрытое слизистой оболочкой. Передний отдел мягкого нёба располагается горизонтально, а задний свисает свободно, образует нёбную занавеску с нёбным язычком
посередине. Они отделяют носоглотку от ротоглотки. От латеральных краев нёбной занавески отходят две складки (дужки): передняя нёбно-язычная дужка
и задняя — нёбно-глоточная дужка.
Первая спускается к боковой поверхности языка, а вторая — к боковой стенке глотки. Между дужками располагается миндаликовая ямка с нёбной миндалиной.
В основу мягкого нёба входят парные попереч-нополосатые мышцы (мышца, напрягающая нёбную занавеску, мышца, поднимающая нёбную занавеску, нёбно-язычная и нёбно-глоточные мышцы) и непарная мышца язычка. Сокращаясь, они напрягают нёбную занавеску, расширяют и опускают мягкое нёбо.
Полость рта кзади посредством перешейка зева
сообщается с глоткой. Перешеек зева сверху ограничивается мягким нёбом, снизу — корнем языка, с боков — нёбно-язычными дужками.
К железам рта относятся большие и малые слюнные железы, протоки которых открываются в полость рта. Малые слюнные железы
находятся в толще слизистой оболочки или в подслизистой основе, выстилающей полость рта. В зависимости от расположения различают губные, молярные, нёбные и язычные железы. От характера выделяемого ими секрета они делятся на серозные, слизистые и смешанные.
Большие слюнные железы —
это парные железы, расположенные за пределами полости рта. К ним относятся околоушная, поднижнечелюстная и подъязычная железы. Они, как и малые слюнные железы, выделяют серозный, слизистый и смешанный секрет. Смесь секрета всех слюнных желез ротовой полости называется слюной.
Околоушная железа —
самая большая, лежит на боковой поверхности лица, кпереди и книзу от ушной раковины. Ее выводной проток длиной около 5—6 см открывается в преддверие рта на слизистой оболочке щеки на уровне верхнего второго большого коренного зуба.
Поднижнечелюстная железа
находится несколько внутрь и ниже тела нижней челюсти; выводной проток открывается на подъязычном сосочке. Секрет железы — серозно-слизистый.
Подъязычная железа
расположена на дне полости рта непосредственно под слизистой оболочкой; большой выводной проток соединяется с конечной частью протока поднижнечелюстной железы и открывается на подъязычном сосочке. Малые подъязычные протоки самостоятельно впадают в полость рта на поверхности слизистой оболочки вдоль подъязычной складки.
Глотка
(pharinx) — непарный орган, расположена в области головы и шеи, является частью пищеварительной и дыхательной систем, представляет собой воронкообразную трубку длиной 12—15 см, подвешенную ^основанию черепа. Она прикрепляется к глоточному бугорку базилярной части затылочной кости, к пирамидам височных костей и к крыловидному отростку клиновидной кости; на уровне VI—VII шейных позвонков переходит в пищевод.
В глотку открываются отверстия полости носа (хоаны) и полости рта (зев). Воздух из полости носа через хоаны или из полости рта через зев поступает в глотку, а после в гортань. Пищевая масса из полости рта во время акта глотания проходит в глотку, а далее в пищевод. Вследствие этого глотка является местом, где пересекаются дыхательный и пищеварительный пути, Между задней стенкой глотки и пластинкой шейной фасции располагается заглоточное пространство,
заполненное рыхлой соединительной тканью, в которой залегают заглоточные лимфоузлы.
Глотка делится на три части: носовую, ротовую и гортанную.
Носовая часть
составляет верхний отдел глотки и относится только к дыхательным путям. На боковой стенке носоглотки расположено глоточное отверстие слуховой трубы диаметром 3—4 мм, которое соединяет полость глотки с полостью среднего уха. Кроме того, здесь находятся скопления лимфоидной ткани в виде глоточной и трубной миндалин.
Ротовая часть
простирается от нёбной занавески до входа в гортань. Спереди она имеет сообщение с перешейком зева, сзади соответствует III шейному позвонку.
Гортанная часть
является нижним отделом глотки и располагается от уровня входа в гортань до перехода глотки в пищевод. На передней стенке этой части находится отверстие, которое ведет в гортань. Оно ограничено вверху надгортанником, с боков — черпалонадгортанными складками, внизу — черпаловидными хрящами гортани. Стенка глотки образована слизистой оболочкой, которая лежит на плотной соединительнотканной пластинке, заменяющей подслизистую основу. Снаружи от подслизистой основы находятся мышечная оболочка и соединительнотканная оболочка (адвентиция). Слизистая оболочка внутри глотки не имеет складок, на уровне носоглотки покрыта реснитчатым (мерцательным) эпителием, а внизу — многослойным плоским эпителием. В слизистой оболочке находятся слизистые железы, которые вырабатывают секрет, увлажняющий ее стенки и способствующий скольжению пищевого комка при глотании. Снаружи подслизистая основа покрыта мышцами глотки, образованными поперечнополосатой мышечной тканью.
Глоточная и трубная миндалины, а также нёбо и язычная миндалина образуют лимфоэпителиальное кольцо (кольцо Пирогова—Вальдейера). Эти миндалины выполняют важную защитную функцию по обезвреживанию микробов, которые постоянно попадают в организм из внешней среды.
Мышцы глотки
делятся на подниматели и сжиматели. В первую группу мышц входят шилоглоточная и трубноглоточная. Во вторую — три сжимателя (констрикторы): верхний, средний и нижний. При прохождении пищевого комка через глотку продольные мышцы поднимают ее, а сжиматели глотки, последовательно сокращаясь сверху вниз, продвигают пищу к пищеводу. На уровне VI—VII шейных позвонков глотка переходит в пищевод и дальше пища из глотки поступает в желудок.
Пищевод
(esophagus) — это цилиндрическая трубка длиной 25—30 см, которая соединяет глотку с желудком. Он начинается на уровне VI шейного позвонка, проходит через грудную полость, диафрагму и впадает в желудок слева от X—XI грудного позвонка. Различают три части пищевода: шейную, грудную и брюшную.
Шейная часть
расположена между трахеей и позвоночником на уровне VI шейного и до II грудного позвонков. По бокам шейной части пищевода проходят возвратный гортанный нерв и общая сонная артерия.
Грудная часть
пищевода располагается вначале в верхнем, а затем в заднем средостении. На этом уровне пищевод окружают трахея, перикард, грудная часть аорты, главный левый бронх, правый и левый блуждающие нервы.
Брюшная часть
пищевода длиной 1—3 см соединяется с кардиальным отделом желудка. В трех местах имеет анатомические сужения: первое — на уровне VI—VII шейных позвонков; второе — IV—V грудных позвонков; третье — в месте прохода пищевода через диафрагму. Кроме того, различают и два физиологических сужения: аортальное — в месте пересечения пищевода с аортой и каудальное — в месте перехода в желудок.
Стенка пищевода состоит из слизистой оболочки, подслизистой основы, мышечной и адвентициальной оболочек. Слизистая оболочка выстлана многослойным плоским эпителием. Подслизистая основа хорошо развита, что позволяет слизистой оболочке собираться в продольные складки. В слизистой оболочке и подслизистой основе находятся железы, которые своими протоками открываются в просвет пищевода. Мышечная оболочка формируется наружным продольным и внутренним круговыми слоями. Адвентициальная оболочка выстилает только шейную и грудную части пищевода, а брюшная часть покрыта висцеральным листком брюшины. Адвентиций дает возможность пищеводу изменять размер поперечного диаметра при прохождении пищевого комка.
Желудок
(ventriculus, gaster) представляет собой расширенную часть пищеварительного тракта, которая служит вместилищем для пищи и находится между пищеводом и двенадцатиперстной кишкой.
В желудке различают переднюю и заднюю стенки, малую и большую кривизну, кардиальную часть, дно (свод), тело и пилорическую (привратниковую) часть (рис. 76).

Рис. 76.
Желудок (вскрыт):
1 — дно желудка; 2 —
передняя стенка; 3 —
складки желудка; 4 —
тело желудка; 5 —
большая кривизна желудка; б—
канал привратника; 7—привратниковая пещера; 8—
привратниковая (пилорическая) часть; 9—
угловая вырезка; 10—
канал желудка; 11—
малая кривизна желудка; 12 —
кардиальное отверстие; 13—
кардиальная часть желудка; 14 —
кардиальная вырезка
Размеры желудка сильно варьируют в зависимости от телосложения и степени наполнения органа. При среднем наполнении желудок имеет длину 24—26 см, а натощак — 18—20 см. Вместимость желудка взрослого человека составляет в среднем 3 л (1,5—4,0 л).
В состав стенки желудка входят слизистая оболочка, подслизистая основа, мышечная и серозная оболочки.
Слизистая оболочка
желудка покрыта однослойным цилиндрическим эпителием, образует множество складок, имеющих разное направление: по малой кривизне — продольное, в области дна и тела желудка — поперечное, косое и продольное. В месте перехода желудка в двенадцатиперстную кишку находится кольцеобразная складка — заслонка пилоруса (привратника), которая при сокращении сфинктера привратника разграничивает полость желудка и двенадцатиперстной кишки. На слизистой оболочке находятся небольшие возвышения, которые получили название желудочных полей. На поверхности этих полей есть углубления (желудочные ямочки), которые представляют устья желудочных желез. Последние выделяют желудочный сок для химической обработки пищи.
Подслизистая основа желудка
хорошо развита, содержит густые сосудистые и нервные сплетения.
Мышечная оболочка желудка
(рис. 77) имеет внутренний косой слой мышечных волокон, средний — круговой слой — представлен круговыми волокнами, наружный — продольными гладкими волокнами. В области привратниковой части желудка круговой слой развит больше, чем продольный, и образует вокруг выходного отверстия сфинктер привратника.
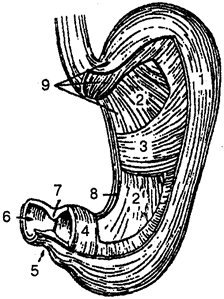
Рис. 77.
Мышечная оболочка желудка:
1,8—
продольный слой; 2—
косые волокна; 3, 4—
круговой слой; 5— привратник; б— отверстие привратника; 7—сфинктер привратника; 9 —
мышечная оболочка
Желудок расположен в верхней части брюшной полости, под диафрагмой и печенью. Три четверти его находятся в левом подреберье, одна четвертая — в надчревной области. Входное кардиальное отверстие располагается на уровне тел X— XI грудных позвонков, а выходное отверстие привратника — у правого края XII грудного и I поясничного позвонков.
Продольная ость желудка проходит косо сверху вниз, слева направо и сзади вперед. Передняя поверхность желудка в кардиальной части дна и тела соприкасается с диафрагмой, а в области малой кривизны — с левой долей висцеральной поверхности печени. Небольшая часть тела желудка прилегает непосредственно к передней брюшной стенке.
Задняя поверхность желудка по большой кривизне соприкасается с поперечной ободочной кишкой, а в области дна — с селезенкой.
Сзади желудка находится щелевидное пространство — сальная сумка,
которая отграничивает его от органов, лежащих на задней брюшной стенке: левой почки, надпочечника и поджелудочной железы. Относительно устойчивое положение желудка обеспечивается его соединением с окружающими органами при помощи печеночно-желудочной, желудоч-но-ободочной и желудочно-селезеночной связок.
Тонкая кишка
(intestinumtenue) — самая длинная часть пищеварительного тракта. Здесь происходит дальнейшее переваривание пищи, расщепление всех пищевых веществ под воздействием кишечного сока, сока поджелудочной железы, желчи печени и всасывание продуктов в кровеносные и лимфатические сосуды (капилляры).
Длина тонкой кишки у человека колеблется от 2,2 до 4,5 м. У мужчин она несколько длиннее, чем у женщин. Тонкая кишка имеет форму трубки, которая в поперечнике составляет около 47 мм, а в конце — около 27 мм. Верхней границей тонкой кишки является привратник желудка, а нижней — илеоцекальный клапан в месте входа в слепую кишку.
В тонкой кишке выделяют три отдела: двенадцатиперстную, тощую и подвздошную кишки. В отличие от двенадцатиперстной тощая и подвздошная кишки имеют брыжейку и рассматриваются как брыжеечная часть тонкой кишки.
Двенадцатиперстная кишка
(duodenum) имеет общую длину 17—21 см и является начальным отделом тонкой кишки. В ней выделяют четыре части: верхнюю, нисходящую, горизонтальную и восходящую (см. рис. 78).
Двенадцатиперстная кишка располагается забрюшинно и не имеет своей брыжейки. Брюшина прилегает к кишке спереди, покрывает со всех сторон только ее начальный отдел — ампулу Двенадцатиперстная кишка фиксируется печеночно-дуоденальной, двенадцатиперстно-печеночной и подвешивающей связками. Слизистая оболочка этой кишки образует круговые складки, характерные для всего тонкого кишечника. Кроме того, на внутренней стенке ее находится продольная складка, в нижней части которой расположен большой сосочек двенадцатиперстной кишки,
где открываются общим отверстием общий желчный проток и проток поджелудочной железы. На 2—3 см выше от сосочка иной раз располагается малый сосочек двенадцатиперстной кишки, на котором открывается устье добавочного протока поджелудочной железы.
В подслизистой основе находится множество дуоденальных желез, протоки которых открываются в просвет кишки. Мышечная оболочка состоит из внутреннего циркулярного и наружного продольных слоев гладких мышечных волокон. Снаружи двенадцатиперстная кишка покрыта адвентицией.
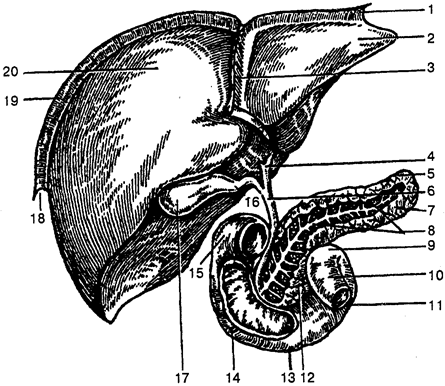
Рис. 78.
Печень, двенадцатиперстная кишка, поджелудочная железа:
1 — левая треугольная связка; 2 — левая доля печени; 3 —
серповидная связка (печени); 4—
общий печеночный проток; 5—
поджелудочная железа; 6—
общий желчный проток; 7— хвост поджелудочной железы; 8—
проток поджелудочной железы; 9 — двенадцатиперстно-тощий изгиб; 10 —
тощая кишка; 11 — восходящая часть двенадцатиперстной кишки; 12 —
головка поджелудочной железы; 13 —
горизонтальная часть двенадцатиперстной кишки; 14 —
нисходящая часть двенадцатиперстной кишки; 15 —
верхняя часть двенадцатиперстной кишки; 16
~
пузырный проток; 17—
желчный пузырь; 18
~
правая треугольная связка; 19—
венечная связка; 20 —
правая доля печени
Часть тонкой кишки, имеющая брыжейку, лежит ниже поперечной ободочной кишки, и ее брыжейка образует 14— 16 петель, покрытых спереди большим сальником. Около 2/5 брыжеечной части тонкой кишки относится к тощей кишке и 3/5 — к подвздошной. Четко обозначенной границы между этими отделами тонкой кишки не существует.
Тощая кишка
(jejunum) лежит непосредственно после двенадцатиперстной кишки, ее петли расположены в левой верхней части брюшной полости. Диаметр тощей кишки составляет 3,5—4,5 см.
Подвздошная кишка
(ileum) является продолжением тощей кишки. Она занимает правую нижнюю часть брюшной полости и соединяется со слепой кишкой в области правой подвздошной ямки. Длина подвздошной кишки около 2,7 см.
Тощая и подвздошная кишки покрыты брюшиной, образующей наружную серозную оболочку
ее стенки, которая расположена на тонкой субсерозной основе. При этом брюшина формирует брыжейку, между листками которой идут кровеносные и лимфатические сосуды, нервы.
Под субсерозной основой
лежит мышечная оболочка, которая состоит из наружного продольного слоя, хорошо развитого, и внутреннего кругового слоя.
За мышечной оболочкой находится подслизистая основа,
в состав которой входит рыхлая соединительная ткань с множеством кровеносных, лимфатических сосудов и нервов.
Слизистая оболочка
тощей и подвздошной кишок образует круговые складки высотой около 8 мм, которые охватывают ½ — 2/3 окружности кишки. Высота складок в направлении от тощей до подвздошной кишки уменьшается. Складки покрыты кишечными ворсинками высотой 0,2 — 1,2 мм, что значительно увеличивает площадь всасывания слизистой оболочки тонкой кишки, которая покрыта однослойным призматическим эпителием и имеет хорошо развитую сеть кровеносных и лимфатических сосудов. В слизистой оболочке тощей кишки, кроме того, расположены одиночные лимфоидные узелки, а в слизистой оболочке подвздошной кишки их много и они объединяются в групповые лимфоидные узлы (пейеровы бляшки).
Основу ворсинок составляет соединительная ткань собственной пластинки слизистой оболочки с небольшим количеством гладких мышечных клеток. В центральной части расположен лимфатический капилляр, вокруг которого, ближе к эпителию, проходят кровеносные сосуды.
Толстая кишка
(intestinumcrassum) является продолжением тонкого кишечника и конечным отделом пищеварительного тракта. В ней завершается переваривание пищи, формируются и выводятся наружу через анальное отверстие каловые массы.
Расположена толстая кишка в брюшной полости и в полости малого таза; длина ее колеблется от 1 до 1,7 м; диаметр — до 4—8 см. В толстую кишку входят слепая кишка с червеобразным отростком; восходящая, поперечная нисходящая и сигмовидная ободочные кишки; прямая кишка.
Слепая кишка
(caecum) имеет длину около б см и диаметр 7,0—7,5 см. Она представляет собой начальную расширенную часть толстой кишки ниже места входа подвздошной кишки в толстую. Брюшина покрывает слепую кишку со всех сторон, но не имеет брыжейки. Положение слепой кишки очень вариабельно, она часто может находиться у входа в малый таз. От задней поверхности слепой кишки отходит червеобразный отросток (аппендикс). Последний представляет собой вырост слепой кишки длиной 2—20 см (в среднем 8 см) и диаметром 0,5—1,0 см. Чаще червеобразный отросток расположен в правой подвздошной ямке и может иметь нисходящее, латеральное или восходящее направление. При переходе подвздошной кишки в слепую образуется илеоцекальное отверстие,
напоминающее горизонтальную щель, ограниченную сверху и снизу двумя складками, которые формируют илеоцекалъный клапан,
Последний предупреждает возвращение содержимого из слепой кишки в подвздошную. Несколько ниже илеоцекального клапана на внутренней поверхности находится отверстие червеобразного отростка.
Восходящая ободочная кишка
(colonascendens) продолжает слепую кишку вверх, расположена в правой боковой области брюшной полости. Дойдя до висцеральной поверхности правой доли печени, кишка резко поворачивает влево и образует правый выгиб ободочной кишки, а затем переходит в поперечную ободочную кишку.
Поперечная ободочная кишка
(colontransversum) берет начало от правого изгиба ободочной кишки, идет поперек до левого изгиба ободочной кишки. Сверху к поперечной ободочной кишке, к ее правому изгибу, прилегает печень, а к левому изгибу — желудок и селезенка, снизу — петли тонкой кишки, спереди — передняя брюшная стенка, сзади — двенадцатиперстная кишка и поджелудочная железа. Кишка со всех сторон покрыта брюшиной, имеет брыжейку, при помощи которой прикрепляется к задней стенке брюшной полости.
Нисходящая ободочная кишка
(colondescendens) имеет длину 10—30 см, начинается от левого изгиба ободочной кишки и идет вниз до левой подвздошной ямки, где переходит в сигмовидную кишку. Находясь в левом отделе брюшной полости, кишка прилегает к квадратной мышце поясницы, левой почке, подвздошной мышце; справа от кишки находятся петли тощей кишки, слева — левая брюшная стенка; передняя поверхность нисходящей ободочной кишки соприкасается с передней брюшной стенкой. Брюшина покрывает нисходящую ободочную кишку с боков и спереди.
Сигмовидная кишка
(colonsigmoideum) находится в левой подвздошной ямке, вверху начинается от уровня гребня подвздошной кости и заканчивается на уровне крестцово-подвздошного сустава, где переходит в прямую кишку. По ходу сигмовидная кишка образует две петли, форма и размер которых могут иметь индивидуальную вариабельность. Длина этой кишки у взрослого человека колеблется от 15 до 67 см. Брюшина покрывает ее со всех сторон и, образовав брыжейку, прикрепляется к задней стенке брюшной полости.
Стенка толстой кишки состоит из слизистой оболочки, подслизистой основы, мышечной и серозной оболочек.
Слизистая оболочка покрыта цилиндрическим эпителием, в котором находятся слизистые (бокаловидные) клетки. Ворсинок слизистая оболочка не образует, в ней есть только полулунные складки ободочной кишки, которые расположены в три ряда и соответствуют границам многочисленных мешковидных выпячиваний стенки — гаустр ободочной кишки. Снаружи от слизистой оболочки располагается мышечная оболочка,
которая состоит из внутреннего кругового и наружного продольного слоев. Последний образует три продольных пучка (ленты) ободочной кишки. Каждая из этих лент имеет ширину около 1 см и называется соответственно брыжеечной, свободной и сальниковой. В стенке аппендикса и прямой кишки они сливаются в единый мышечный слой. Серозная оболочка полностью покрывает аппендикс, слепую, поперечную ободочную и сигмовидную кишки, а также начальный отдел прямой кишки;остальные части толстой кишки покрыты брюшиной частично.
В области свободной и сальниковой лент, на наружной поверхности толстой кишки серозная оболочка образует сальниковые отростки из жировой ткани.
Прямая кишка
(rectum) — конечная часть толстой кишки; в ней накапливаются, а затем выводятся из нее каловые массы. Длина прямой кишки в среднем составляет около 15 см, диаметр колеблется от 2,5 до 7,5 см; располагается она в полости малого таза. Сзади нее находятся крестец и копчик, спереди — предстательная железа, мочевой пузырь, семенные пузырьки и ампулы семявыводящих протоков у мужчин, матка и влагалище — у женщин.По ходу прямая кишка образует два изгиба в сагиттальной плоскости: крестцовый, который соответствует кривизне крестца, и промежностный, направленный выпуклостью вперед. На уровне крестца прямая кишка образует расширение — ампулу.
Узкая часть кишки, проходящая через промежность, называется заднепроходным каналом, который открывается наружным отверстием — задним проходом.
Слизистая оболочка прямой кишки содержит кишечные железы (слизистые и бокаловидные) и одиночные лимфоидные узелки; образует продольные и поперечные складки.
Подслизистая основа содержит сосудистые и нервные сплетения, лимфоидные фолликулы. В ампуле прямой кишки расположены 2—3 поперечные складки, а в заднепроходном канале — 6—10 постоянных продольных складок (столбов). Между ними находятся углубления — заднепроходные анальные пазухи, ограниченные снизу заднепроходными (анальными) заслонками. Последние формируют прямокишечно-заднепроходную линию.
Мышечная оболочка прямой кишки имеет круговой и продольный слой. Внутренний круговой слой заднепроходного канала образует внутренний (непроизвольный) сфинктер заднего прохода высотой 2—3 см. Наружный (произвольный) сфинктер заднего прохода формируется из слоя круговых поперечнополосатых мышечных волокон, которые затем входят в состав мышц диафрагмы таза. Мышечные волокна продольного слоя в стенке прямой кишки образуют сплошной слой, в который внизу вплетаются волокна мышцы, поднимающей задний проход.
Серозная оболочка покрывает со всех сторон верхнюю часть прямой кишки, среднюю — с трех сторон, а нижняя лежит поза брюшиной.
Печень
(hepar) — самая крупная железа тела человека (рис. 78). Масса ее составляет около 1500 г. Она выполняет несколько главных функций: пищеварительную, образует белок, обезвреживающую, кроветворную, осуществляет обмен веществ и др.
Печень расположена в области правого подреберья и в надчревной. По форме она напоминает клин, имеет верхнюю и нижнюю поверхности. Верхняя (диафрагмальная) поверхность выпуклая, прилегает к нижней поверхности диафрагмы; нижняя (висцеральная) направлена вниз и к нижележащим органам. Она вогнутая, содержит борозды и вдавленности от прилегающих внутренних органов. Верхняя и нижняя поверхности, соединяясь, образуют нижний острый и задний тупой края. На висцеральной поверхности печени находятся три борозды: одна фронтальная и две сагиттальные; выделяют также правую и левую доли. Правая и левая сагиттальные борозды соединяются глубокой поперечной бороздой, которую называют воротами печени.
На висцеральной поверхности печени выделяют правую, левую, квадратную и хвостовую доли. На диафрагмальной поверхности можно рассмотреть только правую и левую доли, разделенные серповидной связкой печени.
На диафрагмальной поверхности видны вдавления от прилегающих органов (сердца, нижней полой вены, позвоночника), а на висцеральной — вдавления от правой почки, надпочечника, правого изгиба ободочной кишки и двенадцатиперстной кишки. Левая доля печени соприкасается с желудком и пищеводом.
Брюшина покрывает печень почти со всех сторон, исключение составляют ворота печени, задний край и поперечная борозда. В местах, где брюшина из печени переходит на диафрагму, образуются связки, которые способствуют удержанию печени в соответствующем положении.
Под брюшиной находится тонкая плотная фиброзная оболочка; через ворота печени она проникает в ткань органа, сопровождает кровеносные сосуды и образует с ними междольковые прослойки. Учитывая распределение кровеносных сосудов и желчных протоков, в печени выделяют две доли, пять секторов и 8 сегментов. По своему строению печень — сложная разветвленная трубчатая железа, выводными протоками которой являются желчные протоки. Морфофункциональной единицей печени служит долька печени. Она имеет форму призмы, размеры ее в поперечнике составляют от 0,5 до 2,0 мм; у человека их насчитывается около 500 000. Каждая долька состоит из соединенных печеночных пластинок, или «балок» в виде сдвоенных, радиально направленных рядов печеночных клеток. В центре каждой дольки находится центральная вена.
Внутренние концы печеночных пластинок направлены к центральной вене, наружные — к периферии дольки. Внутри каждой печеночной пластинки между двумя рядами печеночных клеток находится желчный проток (каналец), который дает начало желчевыводящим путям. В центре дольки желчные протоки замкнутые, а на периферии они впадают в междольковые желчные протоки. Последние, соединяясь, образуют более крупные протоки, а затем формируются правый и левый печеночные протоки, выходящие из соответствующих долей печени. У ворот печени они образуют общий печеночный проток
длиной 4— б см. Затем этот проток соединяется с пузырным протоком и формируется общий желчный проток,
который впадает в двенадцатиперстную кишку.
Печень лежит в правом подреберье и не выступает за пределы реберной дуги. Справа нижний край правой доли пересекает реберную дугу на уровне VIII ребра. От конца этого ребра нижний край правой доли, а затем левой пересекает эпигастральную область в направлении VI ребра и заканчивается по среднеключичной линии. Верхняя граница справа по среднеключичной линии соответствует V ребру, слева — пятому-шестому межреберью. У пожилых людей и женщин нижняя граница печени находится несколько ниже, чем у молодых людей и у мужчин.
Желчный пузырь
(vesicafellea, biliaris) является вместилищем, в котором происходит накопление желчи, ее концентрация за счет всасывания воды. Он расположен в передней части правой продольной борозды печени, имеет грушевидную форму, вмещает около 40—60 мл желчи. В нем различают дно, тело и шейку. Шейка желчного пузыря переходит в пузырный проток, который соединяется с общим печеночным протоком. Дно желчного пузыря соприкасается с париетальной брюшиной, а тело — с нижней частью желудка, двенадцатиперстной и поперечной ободочной кишок.
Стенка желчного пузыря состоит из слизистой, мышечной оболочек и покрыта брюшиной. Слизистая оболочка в шейке и пузырном протоке формирует спиральную складку; мышечная оболочка состоит из гладких мышечных волокон.
Поджелудочная железа
(pancreas) является смешанной пищеварительной железой (см. рис. 78). У взрослого человека длина ее составляет 14—18 см, ширина 3—9 см, толщина 2—3 см, масса 70—80 г. В поджелудочной железе выделяют головку, тело и хвост.
Головка
расположена на уровне I—HI поясничных позвонков и прилегает к петле двенадцатиперстной кишки. Задняя поверхность головки лежит на нижней полой вене и аорте, спереди ее пересекает поперечная ободочная кишка.
Тело
поджелудочной железы имеет форму треугольника и три поверхности — переднюю, заднюю и нижнюю, а также три края — верхний, передний и нижний.
Хвост
поджелудочной железы доходит до ворот селезенки. Сзади хвоста находятся левый надпочечник и верхний конец левой почки.
Выводной проток
поджелудочной железы проходит через всю железу, формируется путем слияния внутридольковых и междольковых протоков и впадает в просвет двенадцатиперстной кишки на ее большом сосочке, соединившись до этого с общим желчным протоком. В конце выводного протока находится сфинктер протока поджелудочной железы. Кроме того, через головку проходит добавочный проток
поджелудочной железы, который открывается на малом сосочке двенадцатиперстной кишки.
Поджелудочная железа имеет дольковое строение. Дольки, выполняющие внешнесекреторную функцию, составляют основную массу железы. Между ними находится внутрисекреторная часть островков, которые выделяют гормон — инсулин.
Полость живота (или брюшная полость) — самая большая полость организма человека. В ней находятся органы пищеварения и мочевыделения, надпочечники. Сверху брюшная полость ограничена диафрагмой, внизу она продолжается в полость малого таза, спереди и с боков ограничена мышцами живота, сзади — мышцами поясницы и соответствующим отделом позвоночного столба. На задней стенке полости проходят аорта, нижняя полая вена, лежат нервные сплетения, лимфатические сосуды и узлы. Внутренняя поверхность брюшной полости выстлана забрюшинной фасцией, жировой клетчаткой и париетальной брюшиной.
Брюшина
(peritoneum) является серозной оболочкой, которая выстилает брюшную полость и покрывает расположенные в ней внутренние органы. Брюшина сформирована серозной пластинкой и покрыта однослойным плоским эпителием. Брюшина, которая выстилает внутренние органы, называется висцеральной,
а брюшина, которая выстилает стенки брюшной полости, — париетальной.
Соединяясь, висцеральная и париетальная брюшина образует ограниченную замкнутую брюшинную полость.
У взрослого человека общая площадь висцеральной и париетальной брюшины составляет около 1,7 м2
. В брюшинной полости содержится небольшое количество серозной жидкости, которая уменьшает трение между поверхностями внутренних органов, покрытых брюшиной.
Брюшина, переходящая со стенок брюшной полости на органы или с органа на орган, образует связки, брыжейки, складки и ямки. Брюшина покрывает внутренние органы неодинаково. Ряд органов покрыт брюшиной только с одной стороны (почки, надпочечники, поджелудочная железа, часть двенадцатиперстной кишки). Такое расположение органов называется экстраперитонеальньш,
а сами органы — забрюшинными.
Органы, покрытые брюшиной с трех сторон (восходящая ободочная кишка, нисходящая ободочная кишка, средняя часть прямой кишки, мочевой пузырь), имеют мезоперито-неальное
расположение. Если органы покрыты брюшиной со всех сторон, то они расположены интраперитонеально,
или внутрибрюшинно
(желудок, тонкая и слепая кишки, червеобразный отросток, поперечная ободочная кишка, сигмовидная кишка, верхняя часть прямой кишки, селезенка, печень, маточные трубы и матка).
В брюшной полости условно выделяют три этажа: верхний, средний и нижний. Верхний этаж
ограничен сверху диафрагмой; сбоку — боковыми стенками брюшной полости, покрытой париетальной брюшиной; снизу — поперечной ободочной кишкой и ее брыжейкой. Здесь находятся желудок, печень, селезенка, поджелудочная железа и верхняя часть двенадцатиперстной кишки. Соединяясь с передней и задней стенками живота, брюшина переходит на диафрагму, а затем на печень и образует венечную, серповидную, правую и левую треугольные связки печени. В воротах печени задний и передний листки брюшины соединяются и переходят на желудок и двенадцатиперстную кишку в виде печеночно-желудочной и печеночно-дуоде-нальной связок. Эти связки располагаются между воротами печени, малой кривизной желудка и верхней частью двенадцатиперстной кишки и образуют малый сальник.
В последнем проходят печеночная артерия, общий желчный проток и воротная вена.
Большой сальник —
это длинная складка брюшины, свисающая впереди поперечной ободочной кишки и петель тонкой кишки в виде фартука. Он состоит из четырех листков брюшины, между которыми находится жировая клетчатка.
Средний этаж
брюшной полости ограничен брыжейкой поперечной ободочной кишки и входом в малый таз. В нем находятся тонкая кишка и часть толстой кишки, а также множество ямок, углублений, которые образованы складками брюшины и внутренними органами. Более постоянными являются ямки вокруг тощей кишки (верхние и нижние дуоденальные углубления), конечной части подвздошной кишки (верхнее и нижнее илеоцекальные углубления), слепой кишки (сзади — слепокишечное углубление) и в брыжейке сигмовидной кишки (межсигмовид-ное углубление).
Нижний этаж
брюшной полости расположен в малом тазу. В нем находятся прямая кишка, мочевой пузырь, семенные пузырьки (у мужчин), матка с маточными трубами и яичниками (у женщин). Брюшина в нижней поверхности покрывает не только верхний и часть среднего отдела прямой кишки, но и органы мочеполового аппарата.
У мужчин брюшина с прямой кишки переходит на семенные пузырьки и заднюю стенку мочевого пузыря и образует прямокишечно-пузырное углубление. У женщин брюшина с прямой кишки переходит на влагалище и заднюю стенку матки, образуя вначале прямокишечно-маточ-ное, а затем пузырно-маточное углубление.
Начальным этапом обмена веществ является пищеварение. Для возобновления и роста тканей организма необходимо поступление с пищей соответствующих веществ. Пищевые продукты содержат белки, жиры и углеводы, а также необходимые организму витамины, минеральные соли и воду. Однако белки, жиры и углеводы, содержащиеся в пище, не могут быть усвоены его клетками в первоначальном виде. В пищеварительном тракте происходит не только механическая обработка пищи, но и химическое расщепление под воздействием ферментов пищеварительных желез, которые расположены по ходу желудочно-кишечного тракта.
Пищеварение в полости рта
. В
полости рта осуществляется гидролиз полисахаридов (крахмала, гликогена). ос-Амилаза слюны расщепляет гликозидные связи гликогена и молекул амилазы и амилопектина, которые входят в структуру крахмала, с образованием декстринов. Действие ос-амилазы в полости рта кратковременное, однако гидролиз углеводов под ее влиянием продолжается и в желудке за счет поступающей сюда слюны. Если содержимое желудка обрабатывается под влиянием соляной кислоты, то осамилаза инактивируется и прекращает свое действие.
Пищеварение в желудке
. В
желудке происходит переваривание пищи под влиянием желудочного сока. Последний продуцируется неоднородными в морфологическом отношении клетками, которые входят в состав пищеварительных желез.
Секреторные клетки дна и тела желудка выделяют кислый и щелочной секрет, а клетки антрального отдела — только щелочной. У человека объем суточной секреции желудочного сока составляет 2—3 л. Натощак реакция желудочного сока нейтральная или слабокислая, после приема пищи — сильнокислая (рН 0,8—1,5). В состав желудочного сока входят такие ферменты, как пепсин, гастриксин и липаза, а также значительное количество слизи — муцина.
В желудке происходит начальный гидролиз белков под влиянием протеолитических ферментов желудочного сока с образованием полипептидов. Здесь гидролизуется около 10 % пептидных связей. Вышеперечисленные ферменты активны только при соответствующем уровне НС1. Оптимальная величина рН для пепсина составляет 1,2—2,0; для гастриксина — 3,2—3,5. Соляная кислота вызывает набухание и денатурацию белков, что облегчает дальнейшее расщепление их протеолитическими ферментами. Действие последних реализуется преимущественно в верхних слоях пищевой массы, прилегающих к стенке желудка. По мере переваривания этих слоев пищевая масса смещается в пи-лорический отдел, откуда после частичной нейтрализации перемещается в двенадцатиперстную кишку. В регуляции желудочной секреции главное место занимает ацетилхолин, гастрин, гистамин. Каждый из них возбуждает секреторные клетки.
Различают три фазы секреции: мозговую, желудочную и кишечную. Стимулом для появления секреции желудочных желез в мозговой фазе
являются все факторы, которые сопровождают прием пищи. При этом условные рефлексы, возникающие на вид и запах пищи, сочетаются с безусловными рефлексами, которые образуются при жевании и глотании.
В желудочной фазе
стимулы секреции возникают в самом желудке, при его растяжении, при воздействии на слизистую ободочку продуктов гидролиза белка, некоторых аминокислот, а также экстрактивных веществ мяса и овощей.
Влияние на железы желудка происходит и в третьей, кишечной, фазе секреции,
когда в кишечник поступает недостаточно переработанное желудочное содержимое.
Секретин двенадцатиперстной кишки тормозит секрецию НСl, но повышает секрецию пепсиногена. Резкое торможение желудочной секреции возникает при поступлении в двенадцатиперстную кишку жиров. .
Пищеварение в тонком кишечнике
.
У человека железы слизистой оболочки тонкой кишки образуют кишечный сок, общее количество которого за сутки достигает 2,5 л. Его рН составляет 7,2—7,5, но при усилении секреции может увеличиться до 8,6. Кишечный сок содержит более 20 различных пищеварительных ферментов. Значительное выделение жидкой части сока наблюдается при механическом раздражении слизистой оболочки кишки. Продукты переваривания пищевых веществ также стимулируют выделение сока, богатого ферментами. Кишечную секрецию стимулирует и вазоактивный интестинальный пептид.
В тонком кишечнике происходят два вида переваривания пищи: полостное
и мембранное (пристеночиое).
Первое осуществляется непосредственно кишечным соком, второе — ферментами, адсорбированными из полости тонкой кишки, а также кишечными ферментами, синтезируемыми в кишечных клетках и встроенными в мембрану. Начальные стадии пищеварения происходят исключительно в полости желудочно-кишечного тракта. Мелкие молекулы (олигомеры), образовавшиеся в результате полостного гидролиза, поступают в зону щеточной каймы, где происходит их дальнейшее расщепление. Вследствие мембранного гидролиза образуются преимущественно мономеры, которые транспортируются в кровь.
Таким образом, по современным представлениям, усвоение пищевых веществ осуществляется в три этапа: полостное пищеварение — мембранное пищеварение — всасывание. Последний этап включает процессы, которые обеспечивают перенос веществ из просвета тонкой кишки в кровь и лимфу. Всасывание происходит большей частью в тонком кишечнике. Общая площадь всасывающей поверхности тонкой кишки составляет приблизительно около 200 м2
. За счет многочисленных ворсинок поверхность клетки увеличивается более чем в 30 раз. Через эпителиальную поверхность кишки вещества поступают в двух направлениях: из просвета кишки в кровь и одновременно из кровеносных капилляров в полость кишечника.
Физиология желчеобразования и выделения желчи
.
Процесс образования желчи происходит беспрерывно как путем фильтрации ряда веществ (вода, глюкоза, электролиты и др.) из крови в желчные капилляры, так и при активной секреции гепатоцитами солей желчных кислот и ионов натрия. .
Окончательное формирование желчи происходит в результате реабсорбции воды и минеральных солей в желчных капиллярах, протоках и желчном пузыре.
У человека в течение суток образуется 0,5—1,5 л желчи. Основными компонентами являются желчные кислоты, пигменты и холестерин. Кроме того, она содержит жирные кислоты, муцин, ионы (Na+
,К+
,
Са2+
, Сl-
, NCO-
3
) и др.; рН печеночной желчи составляет 7,3—8,0, пузырной — 6,0 - 7,0.
Первичные желчные кислоты (холевая, хенодезоксихолевая) образуются в гепатоцитах из холестерина, соединяются с глицином или таурином и выделяются в виде натриевой соли гликохолевой и калиевой соли таурохолевой кислот. В кишечнике под влиянием микрофлоры они превращаются во вторичные желчные кислоты — дезоксихоле-вую и литохолевую. До 90 % желчных кислот активно ре-абсорбируется из кишечника в кровь и по портальным сосудам возвращается в печень. Желчные пигменты (билирубин, биливердин) - это продукты распада гемоглобина, они дают желчи характерную окраску.
Процесс образования желчи и ее выделения связан с пищей, секретином, холецистокинином. Среди продуктов сильными возбудителями желчеотделения являются яичные желтки, молоко, мясо и жиры. Прием пищи и связанные с ним условно- и безусловно-рефлекторные раздражители активируют желчевыделение. Вначале происходит первичная реакция: желчный пузырь расслабляется, а затем сокращается. Через 7—10 мин после приема пищи наступает период эвакуаторной деятельности желчного пузыря, который характеризуется чередованием сокращений и расслаблении и продолжается 3—6 ч. После окончания этого периода наступает торможение сократительной функции желчного пузыря и в нем снова начинает накапливаться печеночная желчь.
Физиология поджелудочной железы
.
Поджелудочный сок представляет собой бесцветную жидкость. В течение суток поджелудочная железа человека вырабатывает 1,5—2,0 л сока; его рН составляет 7,5—8,8. Под влиянием ферментов поджелудочного сока происходит расщепление кишечного содержимого до конечных продуктов, пригодных для усвоения организмом. a-Амилаза, липаза, нуклеаза секретируются в активном состоянии, а трипсиноген, химотрипсиноген, профосфолипаза А, проэластаза и прокарбоксипептидазы А и В — в виде проферментов. Трипсиноген в двенадцатиперстной кишке превращается в трипсин. Последний активизирует профосфолипазу А, проэластазу и прокарбоксипептидазы А и В, которые превращаются соответственно в фосфолипазу А, эластазу и карбоксипептидазы А и В.
Ферментный состав сока поджелудочной железы зависит от вида принимаемой пищи: при приеме углеводов возрастает преимущественно секреция амилазы; белков — трипсина и химотрипсина; жирной пищи — липазы. В состав сока поджелудочной железы входят бикарбонаты, хлориды Na+
, К+
, Са2+
, Mg2+
, Zn2+
.
Секреция поджелудочной железы регулируется нервно-рефлекторным и гуморальным путями. Различают спонтанную (базальную) и стимулирующую секрецию. Первая обусловлена способностью клеток поджелудочной железы к автоматизму, вторая — влиянием на клетки нейрогуморальных факторов, которые включаются в процесс приемом пищи.
Основными стимуляторами экзокринных клеток поджелудочной железы являются ацетилхолин и гастроинстести-нальные гормоны — холецистокинин и секретин. Они усиливают выделение ферментов и бикарбонатов поджелудочным соком. Поджелудочный сок начинает выделяться через 2—3 мин после начала принятия пищи в результате рефлекторного возбуждения железы с рецепторов ротовой полости. А затем воздействие желудочного содержимого на двенадцатиперстную кишку высвобождает гормоны холецистокинин и секретин, которые и определяют механизмы секреции поджелудочной железы.
Пищеварение в толстом кишечнике
.
Пищеварение в толстом кишечнике практически отсутствует. Низкий уровень ферментативной активности связан с тем, что поступающий в этот отдел пищеварительного тракта химус беден непереваренными пищевыми веществами. Однако толстая кишка в отличие от других отделов кишечника богата микроорганизмами. Под влиянием бактериальной флоры происходит разрушение остатков непереваренной пищи и компонентов пищеварительных секретов, в результате чего образуются органические кислоты, газы (СО2
, СН4
, H2
S) и токсичные для организма вещества (фенол, скатол, индол, крезол). Часть этих веществ обезвреживается в печзни, другая — выводится с каловыми массами. Большое значение имеют ферменты бактерий, расщепляющие целлюлозу, гемицеллюлозу и пектины, на которые не действуют пищеварительные ферменты. Эти продукты гидролиза всасываются толстой кишкой и используются организмом. В толстой кишке микроорганизмами синтезируются витамин К и витамины группы В. Наличие в кишечнике нормальной микрофлоры защищает организм человека и повышает иммунитет. Остатки непереваренной пищи и бактерии, склеенные слизью сока толстой кишки, образуют каловые массы. При определенной степени растяжения прямой кишки возникает позыв к дефекации и происходит произвольное опорожнение кишечника; рефлекторный непроизвольный центр дефекации находится в крестцовом отделе спинного мозга.
Всасывание
.
Продукты пищеварения проходят через слизистую оболочку желудочно-кишечного тракта и всасываются в кровь и лимфу при помощи транспорта и диффузии. Всасывание происходит главным образом в тонком кишечнике. Слизистая оболочка ротовой полости также обладает способностью к всасыванию, это свойство используется в применении некоторых лекарственных препаратов (валидол, нитроглицерин и др.). В желудке всасывание практически не происходит. В нем всасываются вода, минеральные соли, глюкоза, лекарственные вещества и др. В двенадцатиперстной кишке также происходит всасывание воды, минеральных веществ, гормонов, продуктов расщепления белка. В верхних отделах тонкого кишечника углеводы в основном всасываются в виде глюкозы, галактозы, фруктозы и других моносахаридов. Аминокислоты белков всасываются в кровь при помощи активного транспорта. Продукты гидролиза основных пищевых жиров (триглицериды) способны проникать через клетку кишечника (энтероцит) только после соответствующих физико-химических преобразований. Моноглицериды и жирные кислоты всасываются в энтероцитах только после взаимодействия с желчными кислотами путем пассивной диффузии. Образовав с желчными кислотами комплексные соединения, они транспортируются главным образом в лимфу. Часть жиров может поступать непосредственно в кровь, минуя лимфатические сосуды. Всасывание жиров тесно связано с всасыванием жирорастворимых витаминов (A, D, Е, К). Витамины, растворимые в воде, могут всасываться методом диффузии (например, аскорбиновая кислота, рибофлавин). Фолиевая кислота усваивается в конъюгированном виде; витамин В12
(цианокобаламин) — в подвздошной кишке при помощи внутреннего фактора, который образуется на теле и дне желудка.
В тонкой и толстой кишках происходит всасывание воды и минеральных солей, которые поступают с пищей и сек-ретируются пищеварительными железами. Общее количество воды, которое всасывается в кишечнике человека в течение суток, составляет около 8—10 л, натрия хлорида — 1 моль. Транспорт воды тесно связан с транспортом ионов Na+
и определяется им.
Регуляция процессов пищеварения обеспечивается местным и центральным уровнями.
Местный уровень регуляции
осуществляется нервной системой, которая представляет комплекс связанных между собой сплетений, расположенных в толще стенок желудочно-кишечного тракта. В их состав входят чувствительные (сенсорные), эффекторные и вставочные нейроны симпатической и парасимпатической вегетативной нервной системы. Кроме того, в желудочно-кишечном тракте находятся нейроны, вырабатывающие нейропептиды, которые влияют на процессы пищеварения. К ним относятся холецистокинин, гастриносвобождающий пептид, соматостатин, вазоактивный интестинальный пептид, энфекалин и др. Вместе с нейронной сетью в желудочно-кишечном тракте находятся эндокринные клетки (диффузная эндокринная система), расположенные в эпителиальном слое слизистой оболочки и в поджелудочной железе. Они содержат гастроинтестинальные гормоны и другие биологически активные вещества и освобождаются при механическом и химическом воздействии пищи на эндокринные клетки просвета желудочно-кишечного тракта. Важную роль в регуляции функций желудочно-кишечного тракта играют и простогландины группы Е и F.
Центральный уровень регуляции
пищеварительной системы включает ряд структур центральной нервной системы (спинного мозга и ствола мозга), которые входят в состав пищевого центра. Последний, кроме координирующей деятельности желудочно-кишечного тракта, осуществляет регуляцию пищевых отношений. В формировании целенаправленных пищевых отношений принимают участие гипоталамус, лимбическая система и кора головного мозга. Компоненты пищевого центра, несмотря на то что располагаются на разных уровнях центральной нервной системы, имеют функциональную связь. Действие пищевого центра многостороннее. За счет его активности формируется пищедобы-вающее поведение (пищевая мотивация), при этом происходит сокращение скелетной мускулатуры (необходимо найти пищу и приготовить ее).
Пищевой центр регулирует моторную, секреторную и всасывающую активность желудочно-кишечного тракта. Функция пищевого центра обеспечивает появление сложных субъективных ощущений, таких как голод, аппетит, чувство сытости.
1. Дайте структурно-функциональную характеристику пищеварительной системы.
2. Опишите строение полости рта.
3. Объясните морфологические особенности строения зуба.
4. Что такое зубная формула?
5. Расскажите о слюнных железах и процессе пищеварения в полости рта.
6. Что вы знаете о глотке и ее отделах?
7. Объясните строение пищевода.
8. Строение стенок пищевода.
9. Расскажите о физиологии пищевода.
10. Назовите отделы тонкой кишки, особенности их строения.
11. Строение двенадцатиперстной кишки.
12. Расскажите о физиологии пищеварения в тонком кишечнике.
13. Перечислите отделы толстой кишки и особенности их строения.
14. Строение стенок толстой кишки.
15. Какие физиологические процессы происходят в толстом кишечнике?
16. Опишите строение печени.
17. Каковы механизмы желчеобразования и желчевыделения?
18. Назовите отделы поджелудочной железы.
19. Расскажите о составе поджелудочного сока и его значении в процессе пищеварения.
20. Что такое брюшная полость?
21. Перечислите органы, которые лежат интра-, мезо- и экстраперитонеально.
22. Расскажите о верхнем, среднем и нижнем этажах брюшной полости.
Цель занятий —
изучить анатомическое и гистологическое строение органов пищеварения (желудка, стенки пищеварительного тракта, печени, поджелудочной железы).
Оснащение —
таблицы, схемы, гистологические микропрепараты, электронные микрофотографии, микроскоп, диапроектор.
Содержание работы.
Учащийся должен знать: 1) особенности строения пищеварительной системы; 2) строение желудка, кишечника и процессы пищеварения в них; 4) строение печени и желчного пузыря, физиологию желчеобразования и желчевыведения; 5) строение и физиологию поджелудочной железы; 6) гистологические препараты, которые отражают строение пищеварительной системы.
Оформление протокола.
Зарисовать препараты, нанести соответствующие обозначения.
Дыхательная система объединяет органы, которые выполняют воздухоносную (полость рта, носоглотка, гортань, трахея, бронхи) и дыхательную, или газообменную (легкие), функции.
Основная функция органов дыхания — обеспечение газообмена между воздухом и кровью путем диффузии кислорода и углекислого газа через стенки легочных альвеол в кровеносные капилляры. Кроме того, органы дыхания участвуют в звукообразовании, определении запаха, выработке некоторых гормоноподобных веществ, в липидном и водно-солевом обмене, в поддержании иммунитета организма.
В воздухоносных путях происходит очищение, увлажнение, согревание вдыхаемого воздуха, а также восприятие запаха, температурных и механических раздражителей.
Характерной особенностью строения дыхательных путей является наличие хрящевой основы в их стенках, в результате чего они не спадаются. Внутренняя поверхность дыхательных путей покрыта слизистой оболочкой, которая выстлана мерцательным эпителием и содержит значительное количество желез, выделяющих слизь. Реснички эпителиальных клеток, двигаясь против ветра, выводят наружу вместе со слизью и инородные тела.
Полость носа
(cavitasnasi) — это начальный отдел дыхательных путей и одновременно орган обоняния. Проходя через полость носа, воздух или охлаждается, или согревается, увлажняется и очищается. Полость носа формируется наружным носом и костями лицевого черепа, делится перегородкой на две симметричные половины. Спереди входными отверстиями в носовую полость являются ноздри,
а сзади через хоаны она соединяется с носовой частью глотки. Перегородка носа
состоит из перепончатой, хрящевой и костной частей. В каждой половине носа выделяют преддверие полости носа. Внутри оно покрыто переходящей через ноздри кожей наружного носа, содержащей потовые, сальные железы и жесткие волоски, которые задерживают частицы пыли. От боковой стенки в просвет каждой половины носа выступают по три выгнутые костные пластинки: верхняя, средняя и нижняя раковины. Они делят полость носа на узкие, соединенные между собой носовые ходы.
Различают верхний, средний и нижний носовые ходы, расположенные под соответствующей носовой раковиной. В каждый носовой ход открываются воздухоносные (околоносовые) пазухи и каналы черепа: отверстия решетчатой кости, клиновидная, верхнечелюстная (гайморова) и лобная пазухи, носослезный канал. Слизистая оболочка носа продолжается в слизистую оболочку околоносовых пазух, слезного мешка, носовой части глотки и мягкого нёба. Она плотно срастается с надкостницей и надхрящницей стенок полости носа и покрыта эпителием, который содержит большое количество бокаловидных слизистых желез, кровеносных сосудов и нервных окончаний.
В верхней носовой раковине, частично в средней и в верхнем отделе перегородки находятся нейросенсорные (чувствительные) клетки обоняния. Воздух из полости носа попадает в носоглотку, а затем в ротовую и гортанную части глотки, где открывается отверстие гортани. В области глотки происходит пересечение пищеварительного и дыхательного путей; воздух сюда может поступать и через рот.
Гортань
(larynx) выполняет функции дыхания, звукообразования и защиты нижних дыхательных путей от попадания в них инородных частиц. Она расположена в передней области шеи, на уровне IV—VII шейных позвонков; на поверхности шеи образует небольшое (у женщин) и сильно выступающее вперед (у мужчин) возвышение — выступ гортани.
Сверху гортань подвешена к подъязычной кости, внизу соединяется с трахеей. Спереди гортани лежат мышцы шеи, сбоку -- сосудисто-нервные пучки.
Скелет гортани составляют непарные и парные хрящи. К непарным
относятся щитовидный, перстневидный хрящи и надгортанник, к парным —
черпаловидные, рожковидные и клиновидные хрящи, которые соединяются между собой связками, соединительнотканными мембранами и суставом.
Хрящи гортани
.
Основу гортани составляет гиалиновый перстневидный хрящ,
который соединяется с первым хрящом трахеи при помощи связки. Он имеет дугу и четырехугольную пластинку; дуга хряща направлена вперед, пластинка ~ назад. На верхнем крае пластинки находятся две составные поверхности для соединения с черпаловидными хрящами. На дуге перстневидного хряща расположен гиалиновый непарный, самый большой хрящ гортани — щитовидный.
На передней части щитовидного хряща находятся верхняя щитовидная и небольшая нижняя щитовидная вырезки. Задние края пластинок щитовидного хряща образуют с каждой стороны длинный верхний и короткий нижний рога. Черпаловидный хрящ
парный, гиалиновый, похож на четырехгранную пирамиду. В нем различают переднелатеральную, медиальную и заднюю поверхность. Основание хряща направлено вниз, верхушка заострена, отклонена несколько назад. От основания отходит мышечный отросток, к которому прикрепляются голосовые связка и мышца. Сверху и спереди вход в гортань прикрывает надгортанник — эластичный отросток. Он прикрепляется щитонадгортанной связкой к щитовидному хрящу. Надгортанник перекрывает вход в гортань во время проглатывания еды. Рожковидный
и клиновидный хрящи
находятся в толще черпаловидной связки.
Соединяются хрящи гортани между собой и с подъязычной костью при помощи суставов (перстнещитовидный, перстнечерпаловидный) и связок (щитоподъязычная мембрана, серединная щитоподъязычная, латеральные щито-подъязычные, подъязычно-надгортанная, щитонадгортан-ная, перстнещитовидная, перстнетрахеальная).
Мышцы гортани
.
Все мышцы гортани делятся на три группы: расширители, суживающие голосовую щель и изменяющие напряжение голосовых связок.
К мышцам, расширяющим голосовую щель, относится только одна мышца — задняя перстнечерпаловидная.
Эта парная мышца при сокращении оттягивает мышечный отросток назад, поворачивает черпаловидный хрящ наружу. Голосовой отросток поворачивается также латерально и голосовая щель расширяется.
В группу мышц, суживающих голосовую щель, входят парная латеральная перстнечерпаловидная
и парная щиточерпаловидная, парная косая черпаловидная мышцы
и непарная поперечная черпаловидная мышца.
К мышцам, натягивающим (напрягающим) голосовые связки, относится парная перстнещитовидная,
а также голосовая мышца.
Полость гортани
.
В полости гортани различают три отдела: преддверие, межжелудочковый отдел и подголосовую полость (рис.79).

Рис. 79.
Полость гортани (фронтальный распил):
1 — надгортанник; 2 — надгортанный бугорок; 3 —
преддверие гортани; 4 —
складка преддверия; 5 —
желудочек гортани; 6 —
голосовая складка; 7— щитовидный хрящ; 8 —
голосовая щель; 9 —
подголо-совая полость; 10 —
полость трахеи; 11 —
перстневидный хрящ; 12 —
латеральная перстнечерпаловидная мышца; 13 —
голосовая мышца; 14—
щиточерпаловидная мышца; 15—
щель преддверия
Преддверие гортани
находится в пределах от входа в гортань до складок преддверия. Складки преддверия сформированы слизистой оболочкой гортани, которая содержит слизистые железы и утолщенные эластические волокна. Между этими складками находится щель преддверия.
Средний отдел — межжелудочковый —
самый узкий. Он простирается от складок преддверия вверху к голосовым связкам внизу. Между складками преддверия (ложная голосовая складка) и голосовой складкой с левой и правой сторон гортани расположены желудочки. Правая и левая голосовые складки ограничивают голосовую щель —
наиболее узкую часть полости гортани. В голосовой щели выделяют межперепончатую и межхрящевую части. Длина голосовой щели у мужчин равна 20—24 мм, у женщин — 16—19 мм; ширина при спокойном дыхании — 5 мм, а при голосообразовании — 15 мм.
Нижний отдел полости гортани, который переходит в трахею, называется подголосовой полостью.
Гортань имеет три оболочки: слизистую, фиброзно-хряще-вую
и соединительнотканную.
Первая покрыта многорядным мерцательным эпителием, кроме голосовых связок. Фиброзно-хрящевая оболочка состоит из гиалиновых и эластичных хрящей. Последние в свою очередь окружены плотной волокнистой соединительной тканью и выполняют роль каркаса гортани.
При образовании звука голосовая щель закрыта и открывается только при повышении давления воздуха в подголосовой полости на выдохе. Воздух, поступающий из легких в гортань, вибрирует голосовые связки. При этом образуются звуки разной высоты и силы. В формировании звука участвуют мышцы гортани, которые суживают и расширяют голосовую щель. Кроме того, звукообразование зависит от состояния резонаторов (полость носа, придаточные пазухи носа, глотка), возраста, пола, функции речевого аппарата. В звукообразовании принимает участие и центральная нервная система, под контролем которой находятся голосовые связки и мышцы гортани. У детей размеры гортани меньше, чем у взрослых; голосовые связки короче, тембр голоса выше. Размеры гортани могут изменяться в период полового созревания, что ведет к изменению голоса.
Трахея
(trachea) — непарный орган, через который воздух поступает в легкие и наоборот (рис. 80).
Трахея имеет форму трубки длиной 9—10 см, несколько сжатой в направлении спереди назад; поперечник ее равен в среднем 15— 18 мм.
Основу трахеи составляют 16—20 гиалиновых хрящевых полуколец, соединенных между собой кольцевыми связками.
Трахея начинается на уровне нижнего края VI шейного позвонка, и заканчивается на уровне верхнего края V грудного позвонка.
В трахее различают шейную и грудную части. В шейной части
спереди трахеи находятся щитовидная железа, сзади — пищевод, а по бокам — сосудисто-нервные пучки (общая сонная артерия, внутренняя яремная вена, блуждающий нерв).
В грудной части
спереди трахеи находятся дуга аорты, плечеголовной ствол, левая плечеголовная вена, начало левой общей сонной артерии и вилочковая железа.
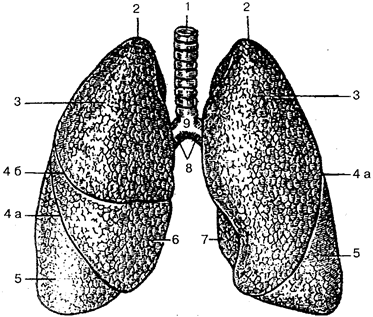
Рис. 80.
Трахея, главные бронхи и легкие:
1 —
трахея; 2 —
верхушка легкого; 3 —
верхняя доля; 4
а —
косая щель; 46—
горизонтальная щель; 5— нижняя доля; 6—
средняя доля; 7— сердечная вырезка левого легкого; 8 —
главные бронхи; 9 —
бифуркация трахеи
В грудной полости трахея делится на два главных бронха, которые отходят в правое и левое легкое. Место деления трахеи называется бифуркацией.
Правый главный бронх имеет более вертикальное направление; он короче и шире левого. В связи с этим инородные тела из трахеи чаще попадают в правый бронх. Длина правого бронха около 3 см, а левого 4—5 см. Над левым главным бронхом лежит дуга аорты, над правым — непарная вена. Правый главный бронх имеет 6—8, а левый 9—12 хрящевых полуколец. Внутри трахея и бронхи выстланы слизистой оболочкой с реснитчатым многослойным эпителием, содержащей слизистые железы и одиночные лимфоидные узелки. Снаружи трахея и главный бронх покрыты адвентицией.
Главные бронхи (первого порядка) в свою очередь делятся на долевые (второго порядка), а они в свою очередь — на сегментарные (третьего порядка), которые делятся далее и образуют бронхиальное дерево легких.
Главные бронхи состоят из неполных хрящевых колец; в бронхах среднего калибра гиалиновая хрящевая ткань заменяется на хрящевую эластическую; в концевых бронхиолах хрящевая оболочка отсутствует.
Легкие
(pulmones) — главный орган дыхательной системы, который насыщает кислородом кровь и выводит углекислый газ. Правое и левое легкое расположено в грудной полости, каждое в своем плевральном мешке (см. рис. 80). Внизу легкие прилегают к диафрагме, спереди, с боков и сзади каждое легкое соприкасается с грудной стенкой. Правый купол диафрагмы лежит выше левого, поэтому правое легкое короче и шире левого. Левое легкое уже и длиннее, потому что в левой половине грудной клетки находится сердце, которое своей верхушкой повернуто влево.
Верхушки легких
выступают выше ключицы на 2—3 см. Нижняя граница легкого пересекает VI ребро по средне-ключичной линии, VII ребро — по передней подмышечной, VIII—по средней подмышечной, IX — по задней подмышечной, Х ребро — по околопозвоночной линии.
Нижняя граница левого легкого расположена несколько ниже. На максимальном вдохе нижний край опускается еще на 5—7 см.
Задняя граница легких проходит вдоль позвоночника от II ребра. Передняя граница (проекция переднего края) берет начало от верхушек легких, проходит почти параллельно на расстоянии 1,0—1,5 см на уровне хряща IV ребра. В этом месте граница левого легкого отклоняется влево на 4— 5 см и образует сердечную вырезку. На уровне хряща VI ребра передние границы легких переходят в нижние.
В легком выделяют три поверхности: выпуклую реберную,
прилегающую к внутренней поверхности стенки грудной полости; диафрагмальную
— прилегает к диафрагме; медиальную (средостенную),
направленную в сторону средостения. На медиальной поверхности находятся ворота легкого, через которые входят главный бронх, легочная артерия и нервы, а выходят две легочные вены и лимфатические сосуды. Все вышеперечисленные сосуды и бронхи составляют корень легкого.
Каждое легкое бороздами делится на доли: правое — на три (верхнюю, среднюю и нижнюю), левое — на две (верхнюю и нижнюю).
Большое практическое значение имеет деление легких на так называемые бронхолегочные сегменты;
в правом и в левом легком по 10 сегментов (рис. 81). Сегменты отделяются один от другого соединительнотканными перегородками (малососудистыми зонами), имеют форму конусов, верхушка которых направлена к воротам, а основание — к поверхности легких. В центре каждого сегмента расположены сегментарный бронх, сегментарная артерия, а на границе с другим сегментом — сегментарная вена.
Каждое легкое состоит из разветвленных бронхов, которые образуют бронхиальное дерево и систему легочных пузырьков. Вначале главные бронхи делятся на долевые, а затем и на сегментарные. Последние в свою очередь разветвляются на субсегментарные (средние) бронхи. Субсегмен-тарные бронхи также делятся на более мелкие 9—10-го порядка. Бронх диаметром около 1 мм называется дольковым
и вновь разветвляется на 18—20 конечных бронхиол. В правом и левом легком человека насчитывается около 20 000 конечных (терминальных) бронхиол. Каждая конечная бронхиола делится на дыхательные бронхиолы, которые в свою очередь делятся последовательно дихотомично (на две) и переходят в альвеолярные ходы.
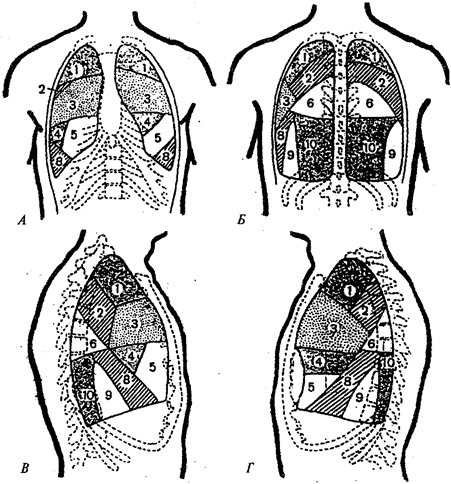
Рис. 81.
Схема сегментов легкого:
А —
вид спереди; Б —
вид сзади; В —
правое легкое (вид сбоку); Г— левое легкое (вид сбоку)
Каждый альвеолярный ход заканчивается двумя альвеолярными мешочками. Стенки альвеолярных мешочков состоят из легочных альвеол. Диаметр альвеолярного хода и альвеолярного мешочка составляет 0,2—0,6 мм, альвеолы — 0,25—0,30 мм.
Дыхательные бронхиолы, а также альвеолярные -ходы, альвеолярные мешочки и альвеолы легкого образуют альвеолярное дерево (легочный ацинус),
которое является структурно-функциональной единицей легкого. Количество легочных ацинусов в одном легком достигает 15 000; количество альвеол в среднем составляет 300—350 млн, а площадь дыхательной поверхности всех альвеол — около 80 м2
.
Для кровоснабжения легочной ткани и стенок бронхов кровь поступает в легкие по бронхиальным артериям из грудной части аорты. Кровь от стенок бронхов по бронхиальным венам отходит в протоки легочных вен, а также в непарную и полунепарную вены. По левой и правой легочным артериям в легкие поступает венозная кровь, которая обогащается кислородом в результате газообмена, отдает углекислый газ и, превратившись в артериальную кровь, по легочным венам стекает в левое предсердие.
Лимфатические сосуды легких впадают в бронхолегоч-ные, а также в нижние и верхние трахеобронхиальные лимфоузлы.
Плевра
(pleura) — тонкая гладкая серозная оболочка, которая окутывает каждое легкое.
Различают висцеральную плевру,
которая плотно срастается с тканью легкого и заходит в щели между долями легкого, и париетальную,
которая выстилает внутри стенки грудной полости. В области корня легкого висцеральная плевра переходит в париетальную.
Париетальная плевра состоит из реберной, медиасти-нальной (средостенной) и диафрагмальной плевры. Реберная плевра
покрывает внутреннюю поверхность ребер и межреберных промежутков, около грудины и сзади около позвоночного столба переходит в медиастинальную плевру.
Вверху реберная и медиастинальная плевра переходят одна в другую и образуют купол плевры,
а внизу они переходят в диафрагмальную плевру, которая покрывает диафрагму, кроме центральной части, где диафрагма соединяется с перикардом.
Таким образом, между париетальной и висцеральной плеврой образуется щелевидное замкнутое пространство — плевральная полость.
В этой полости находится небольшое количество серозной жидкости, которая увлажняет листки плевры при дыхательных движениях легких. В местах перехода реберной плевры в диафрагмальную и медиастинальную образуются углубления — плевральные синусы.
Эти синусы являются резервными пространствами правой и левой плевральных полостей, а также вместилищем для накопления плевральной жидкости при нарушении процессов ее образования и усвоения.
Между реберной и диафрагмальной плеврой находится реберно-диафрагмальный синус; в месте перехода медиас-тинальной плевры в диафрагмальную — диафрагмо-меди-астинальный синус, а в месте перехода реберной плевры в медиастинальную образуется реберно-медиастинальный синус.
Площадь париетальной плевры больше, чем висцеральной. Левая плевральная полость длиннее и уже, чем правая. Верхняя граница плевры выступает на 3—4 см выше за I ребро. Сзади плевра опускается до уровня головки XII ребра, где переходит в диафрагмальную плевру. Спереди на правой стороне плевра идет от грудино-ключичного сустава и опускается до VI ребра и переходит в диафрагмальную плевру. Слева париетальная плевра проходит параллельно правому листку своей плевры до хряща IV ребра, затем отклоняется влево и на уровне VI ребра переходит в диафрагмальную. Нижняя граница плевры представляет собой линию перехода реберной плевры в диафрагмальную. Она пересекает VII ребро среднеключичной линии, IX— по средней подмышечной, затем идет горизонтально, пересекая Х и XI ребра, подходит к позвоночному столбу на уровне шейки XII ребра, где нижняя граница переходит в заднюю границу плевры.
Средостение
(mediastinum) представляет собой комплекс органов, расположенных между правой и левой плевральными полостями. Спереди средостение ограничено грудиной, сзади — грудным отделом позвоночного столба, с боков— правой и левой медиастинальной плеврой. Вверху средостение продолжается до верхней апертуры грудной клетки, внизу — до диафрагмы. Различают два отдела средостения: верхнее и нижнее.
В верхнем средостении
находятся вилочковая железа, правая и левая плечеголовные вены, верхняя полая вена, дуга аорты и отходящие от нее сосуды (плечеголовной ствол, левая общая сонная и подключичная артерии), трахея, верхняя часть пищевода, соответствующие отделы грудного лимфатического протока правого и левого симпатических стволов, проходят блуждающий и диафрагмальный нервы.
В нижнем средостении
находятся перикард с расположенными в нем сердцем, крупными сосудами, главные бронхи, легочные артерии и вены, лимфатические узлы, нижняя часть грудной аорты, непарная и полунепарная вены, средний и нижние отделы пищевода, грудной лимфатический проток, симпатические стволы и блуждающие нервы.
Жизнедеятельность живого организма связана с поглощением им О2
и выделением СО2
. Поэтому в понятие «дыхание» входят все процессы, связанные с доставкой О2
из внешней среды внутрь клетки и выделением СО2
из клетки в окружающую среду.
У человека различают дыхание: 1) внутреннее (клеточное, тканевое); 2) транспорт газов кровью или другими жидкостями тела; 3) внешнее (легочное). Фактически вое звенья газотранспортной системы организма, включая ре-гуляторные механизмы, призваны обеспечить концентрацию кислорода в клетках, необходимую для поддержания активности дыхательных ферментов.
ПереносО2
из альвеолярного воздуха в кровь и СО2
из крови в альвеолярный воздух происходит исключительно путем диффузии. Движущей силой диффузии является разница парциального давления О2
и СО2
по обеим сторонам альвеолокапиллярной мембраны. Кислород и углекислый газ диффундируют через слой тонкой пленки фосфолипидов (сурфактанта), альвеолярный эпителий, две основные мембраны, эндотелий кровеносного капилляра. Диффузионная способность легких для кислорода значительная. Это обусловлено большим количеством альвеол и их значительной газообменной поверхностью, а также небольшой толщиной (около 1 мкм) альвеолокапиллярной мембраны. Время прохождения крови через капилляры легких составляет около 1 с, напряжение газов в артериальной крови, которая оттекает от легких, полностью соответствует парциальному давлению в альвеолярном воздухе. Если вентиляция легких недостаточная и в альвеолах увеличивается содержаниеСО2
, то уровень концентрации СО2
сразу же повышается в крови, что приводит к учащению дыхания.
В легких кровь из венозной превращается в артериальную, богатую О2
и бедную СО2
. Артериальная кровь поступает в ткани, где в результате беспрерывно проходящих процессов используется О2
и образуется СО2
. В тканях напряжение О2
близко к нулю, а напряжение СО2
около 60 мм рт. ст. В результате разности давления СО; из ткани диффундирует в кровь, а О2
— в ткани. Кровь становится венозной и по венам поступает в легкие, где цикл обмена газов повторяется вновь.
Газы очень слабо растворяются в жидкостях. Так, только небольшая часть О2
(около 2 %) растворяется в плазме, а СО2
— 3—6%. Основная часть гемоглобина транспортируется в форме непрочного соединения гемоглобина, который содержится в эритроцитах. В молекулу этого дчхатель-ного пигмента входят специфический белок — глобин
и простетическая группа — гем,
которая содержит двухвалентное железо. При присоединении кислорода к гемоглобину образуется оксигемоглобин,
а при отдаче кислорода — дизоксигемоглобин.
Например, 1 г гемоглобина способен связать 1,36 мл газообразного О2
(при атмосферном давлении). Если учесть, что в крови человека содержится около 15 % гемоглобина, то 100 мл его крови могут перенести до 21 мл О2
. Это так называемая кислородная емкость крови.
Оксигенация гемоглобина зависит от парциального давления О2
в среде, с которой контактирует кровь. Сродство гемоглобина с кислородом измеряется величиной парциального давления кислорода, при которой гемоглобин насыщается на 50 % (Р50
); У человека в норме она составляет 26,5 мм рт. ст. для артериальной крови.
Гемоглобин особенно легко соединяется с угарным газом СО (оксид углерода) с образованием карбоксигемогло-бина,
не способного к переносу О2
. Его химическое сродство к гемоглобину почти в 300 раз выше, чем к О2
. Так, при концентрации СО в воздухе, равной 0,1 %, около 80 % гемоглобина крови оказывается в связи не с кислородом, а с угарным газом. Вследствие этого в организме человека возникают симптомы кислородного голодания (рвота, головная боль, потеря сознания). Легкая степень отравления угарным газом является обратимым процессом: СО постепенно отщепляется от гемоглобина и выводится при дыхании свежим воздухом.
При концентрацииСО, равной 1 %, через несколько секунд наступает гибель организма.
Углекислый газ обладает способностью вступать в разные химические связи, образуя в том числе и нестойкую угольную кислоту. Это обратная реакция, которая зависит от парциального давления СО2
в воздушной среде. Она резко увеличивается под действием фермента карбоангидразы,
который находится в эритроцитах, куда СО2
быстро диффундирует из плазмы. Около 4/5 углекислого газа транспортируется в виде гидрокарбоната НСО—
3
. Связыванию СО2
способствует снижение кислотных особенностей гемоглобина. Угольная кислота в тканевых капиллярах реагирует с ионами натрия и калия, образуя бикарбонаты (NaHCО-
3
, КНСО-
3
). Углекислый газ транспортируется к легким в физически растворенном виде и в непрочном химическом соединении в виде карбогемоглобина, угольной кислоты и бикарбонатов калия и натрия. Около 70 % его находится в плазме, а 30 % — в эритроцитах.
Координированные сокращения дыхательных мышц обусловлены ритмичной деятельностью нейронов дыхательного центра, который находится в продолговатом мозre. Кроме того, к звену аппарата регуляции дыхания относятся хеморецепторные и механорецепторные системы, обеспечивающие нормальную работу дыхательного центра в соответствии с потребностями организма в обмене газов. К дыхательным нейронам
относятся нервные клетки, импульсная активность которых изменяется в соответствии с фазами дыхательного цикла. Различают инспираторные нейроны,
которые активны только в фазе вдоха, и экспираторные,
активные во время выдоха. Активность дыхательных нейронов зависит также от импульсов, исходящих от хемо-и механорецепторов дыхательной системы. Основным регулятором активности центрального дыхательного механизма является афферентная сигнализация о газовом составе крови, которая поступает от центральных (бульбарных) и периферических (артериальных) хеморецепторов.
Главный стимул, который управляет дыханием, — высокое содержание СО2
(гиперкапния) в крови и в неклеточной жидкости мозга. Чем сильнее возбуждение бульбарных хемо-чувствительных структур и артериальных хеморецепторов, тем выше происходит вентиляция. Незначительное влияние на регуляцию дыхания оказывает гипоксия. Стимулирует дыхание сочетание гиперкапнии и гипоксии; интенсификация окислительных процессов ведет не только к увеличению поглощения из крови кислорода, но и к возрастанию в ней углекислого газа и кислых продуктов обмена.
Механорецепторы дыхательной системы, во-первых, участвуют в регуляции параметров дыхательного цикла — регуляции глубины вдоха и его продолжительности; во-вторых, эти рецепторы являются рецепторами рефлексов защитного характера — кашля. К механорецепторам относятся рецепторы растяжения легких, иритантные, юкстаальвеолярные, рецепторы верхних дыхательных путей и проприорецепторы дыхательных мышц. Рецепторы растяжения легких находятся в основном в гладкомышечном слое стенок трахеобронхиального дерева и чувствительны к давлению и растяжению. Иритантные рецепторы расположены в эпителиальном и субэпителиальном слоях стенок воздухоносных путей. Они чувствительны к частицам пыли, слизи, химических веществ, а также реагируют на резкие изменения объема легких (спадение). Юкстаальвеолярные рецепторы локализуются в интерстиции легких вблизи альвеолярных капилляров и дают начало немиелинизированным С-волокнам, которые идут в блуждающий нерв. Эти рецепторы чувствительны к ряду биологически активных веществ (никотину, гистамину и др.). Рецепторы верхних дыхательных путей являются в основном источником защитных рефлексов (кашель, чиханье, глотание). Проприорецепторы дыхательных мышц контролируют деятельность этих мышц под влиянием центральных дыхательных нейронов.
Таким образом, в регуляции дыхания участвуют различные по характеру и местонахождению как нервные, так и гуморальные структуры, которые создают оптимальные условия для газообмена.
Человек в состоянии покоя вдыхает и выдыхает около 500 мл воздуха. Этот объем воздуха называется дыхательным.
Если после спокойного вдоха сделать усиленный дополнительный вдох, то в легкие может поступить еще 1500 мл воздуха. Такой объем называют резервным объемом вдоха.
После спокойного выдоха при максимальном напряжении дыхательных мышц можно выдохнуть еще 1500 мл воздуха. Этот объем носит название резервного объема выдоха.
После максимального выдоха в легких остается около 1200 мл воздуха — остаточный объем.
Сумма резервного объема выдоха и остаточного объема составляет около 250 мл — функциональную остаточную емкость легких (альвеолярный воздух). Жизненная емкость легких — это в сумме дыхательный объем воздуха, резервный объем вдоха и резервный объем выдоха (500 + 1500 + 1500).
Жизненную емкость легких и объем легочного воздуха измеряют при помощи специального прибора — спирометра
(или спирографа).
Дыхание изменяется при повышенном или пониженном атмосферном давлении. Так, при работе под водой на глубине (водолазы, акванавты) необходимо доставить дыхательную смесь, которая бы соответствовала гидростатическому давлению на данной глубине, иначе дыхание будет невозможным. При увеличении глубины на каждые 10 м давление возрастает на 1 атм (0,1 мПа). Таким образом, на глубине 100 м человеку необходима дыхательная смесь, превышающая атмосферное давление приблизительно в 10 раз. Пропорционально возрастает и плотность этой смеси, что создает дополнительное препятствие для дыхания. Поэтому на глубине более 60—80 м в крови и тканях людей растворяется большое количество газов, в том числе и азота. При быстром переходе от повышенного давления к нормальному в организме человека образуется много газовых пузырьков из азота, которые закупоривают капилляры и нарушают кровообращение. Постепенное снижение давления в декомпрессионной камере способствует выведению азота через легкие.
Для предупреждения отрицательного влияния азота на организм человека азот полностью или частично заменяют гелием, плотность которого в 7 раз меньше, чем у азота.
Нахождение человека на больших высотах сопровождается снижением парциального давления кислорода во вдыхаемом воздухе и альвеолярном газе. Так, на высоте 4000 м над уровнем моря давление атмосферное О2
и альвеолярное О2
снижается более чем в 1,5 раза в сравнении с нормой. При этом у человека может наблюдаться недостаточное обеспечение кислородом организма, особенно головного мозга, проявляющееся одышкой, нарушениями центральной нервной системы (головная боль, тошнота, бессонница) и др. Индивидуальная устойчивость организма человека в полной мере зависит от его адаптации. Однако на высоте 7000—8000 м, где атмосферное и альвеолярное давление Од падает почти втрое, дыхание считается небезопасным для жизни без употребления газовой смеси с кислородом.
1. Назовите основные функции дыхательной системы.
2. Расскажите о строении полости носа.
3. Особенности строения полости носа.
4. Строение гортани.
5. Расскажите о механизме звукообразования.
6. Особенности строения трахеи и бронхов.
7. Опишите строение правого и левого легкого.
8. Назовите границы легких.
9. Что такое сегменты легкого?
10. Особенности строения альвеолярного дерева — легочного синуса как структурно-функциональной единицы легкого.
11. Что такое плевра? Ее отделы и синусы.
12. Перечислите органы средостения.
13. Расскажите о газообмене в легких.
14. Охарактеризуйте механизм регуляции дыхания.
15. Назовите основные объемы легких.
16. Расскажите о дыхании в условиях повышенного и пониженного атмосферного давления.
Цель занятий —
1) изучить анатомическое и гистологическое строение органов дыхания; 2) научиться определять частоту дыхания, измерять жизненную емкость легких и давать им физиологическую оценку
Оснащение —
таблицы, схемы, гистологические микропрепараты, слайды, микроскоп, диапроектор, спирометр. Содержание работы.
Учащийся должен знать: 1) анатомическое строение органов дыхания, уметь показать его на плакатах и муляжах; 2) морфофункциональные особенности строения органов дыхания; 3) уметь определять частоту дыхания, измерять основные легочные объемы; 4) как определить жизненную емкость легких спирометром.
Оформление протокола.
Зарисовать препараты, измерить жизненную емкость легких, охарактеризовать полученные показатели.
Мочеполовой аппарат включает две группы органов с разными функциями: органы мочеобразования и мочевыделения; мужские и женские половые органы.
В процессе жизнедеятельности человека образуются конечные продукты обмена веществ (соли, мочевина и др.), которые называются шлаками. Задержка и накопление их в организме может вызвать глубокие изменения во многих внутренних органах. Основная часть продуктов распада выводится с мочой через почки, мочеточники, мочевой пузырь, мочеиспускательный канал. Нормальная функция выделительной системы поддерживает кислотно-щелочное равновесие и обеспечивает деятельность органов и систем организма.
Половые органы (organagenitalia) выполняют репродуктивную функцию, по ним определяют половые признаки человека. Как у мужчин, так и у женщин половые органы делятся на внутренние и наружные.
Почка
(лат. ren; греч. nephos) — парный экскреторный орган, который образует мочу, имеет массу 100—200 г, располагается по бокам позвоночника на уровне XI грудного и II—III поясничных позвонков. Правая почка (рис. 82) лежит несколько ниже левой.
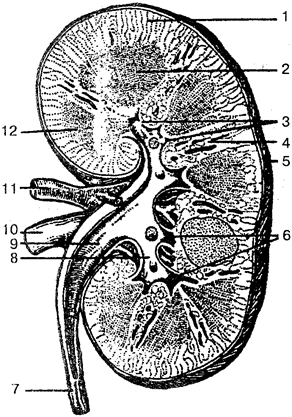
Рис. 82.
Строение правой почки (фронтальный разрез):
1 — корковое вещество; 2—
мозговое вещество; 3—
почечные сосочки; 4—
почечные столбы; 5—
фиброзная капсула; 6—
малые почечные чашки; 7—мочеточник; 8—
большая почечная чашка; 9 —
почечная лоханка; 10—
почечная вена; 11 —
почечная артерия; 12—
почечная пирамида
Почки имеют бобовидную форму, верхний и нижний полюсы, наружный выпуклый и внутренний вогнутый края, переднюю и заднюю поверхности. Задняя поверхность почек прилегает к диафрагме, квадратной мышце живота и большой поясничной мышце, которые образуют для почек углубления — почечные ложа.
Спереди к правой почке прилегают нисходящая часть двенадцатиперстной кишки и ободочная кишка. Сверху почка соприкасается с нижней поверхностью печени. Спереди левой почки расположены желудок, хвост поджелудочной железы и петли тонкого кишечника. Почки покрыты брюшиной только спереди (экстраперитонеально), фиксируются почечной фасцией и кровеносными сосудами.
Почки покрыты тремя оболочками — почечной фасцией, фиброзной и жировой капсулами. Жировая капсула более выражена на задней поверхности, где образует околопочечное жировое тело. Почечная фасция состоит из переднего и заднего листков. Первый покрывает спереди левую почку, почечные сосуды, брюшную часть аорты, нижнюю полую вену, проходит вдоль позвоночника, переходя на правую почку, а второй проходит сзади почек и справа прикрепляется к боковым отделам позвоночного столба. Вверху листки соединяются между собой, а внизу соединений не имеют. Париетальная брюшина находится спереди от переднего листка почечной фасции. На внутреннем вогнутом краю расположены ворота почек, через которые в почку входят почечная артерия, нервы почечного сплетения, а выходят почечная вена, мочеточник, лимфатические сосуды. Ворота почек открываются в почечную пазуху, в которой находятся малые и большие почечные чашки и почечная лоханка.
Почка состоит из двух слоев: наружного светлого коркового и внутреннего темного мозгового, составляющего почечные пирамиды. Каждая почечная пирамида имеет основание, обращенное к корковому веществу, и верхушку в виде почечного сосочка, направленного в сторону почечной пазухи. Почечная пирамида состоит из прямых канальцев, образующих петлю нефрона, и собирательных трубочек, которые, соединяясь, формируют в области почечного сосочка 15—20 коротких сосочковых протоков, открывающихся на поверхности сосочка сосочковыми отверстиями.
Корковое вещество состоит из чередующихся светлых и темных участков. Светлые участки конусообразные, напоминают лучи, отходящие от мозгового вещества. Они образуют лучевую часть, в которой расположены почечные ка-нальцы. Последние продолжаются в мозговое вещество и в начальные отделы собирательных трубочек. В темных участках коркового вещества почки находятся почечные тельца, проксимальные и дистальные отделы извитых почечных канальцев.
Основная функционально-структурная единица почки — нефрон
(их насчитывается около 1,5 млн). Нефрон (рис. 83) состоит из почечного тельца, включая сосудистый клубочек. Тельце опоясано двухстенной капсулой (капсула Шумлянского—Боумена). Полость капсулы выстлана однослойным кубическим эпителием, переходит в проксималь-ную часть канальца нефрона, дальше идет петля нефрона. Последняя переходит в мозговое вещество, а затем в корковое и в дистальную часть нефрона, которая при помощи вставочного отдела впадает в собирательные почечные трубочки, собирающиеся в сосочковые протоки, а последние открываются в малую почечную чашку.
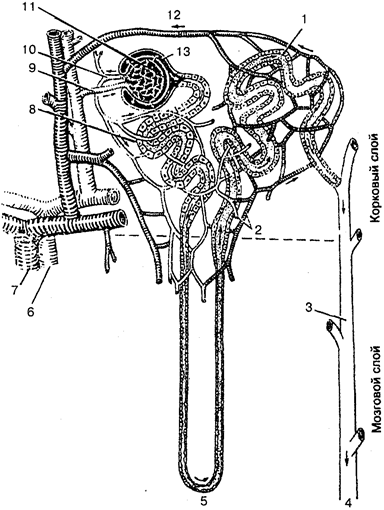
Рис. 83.
Схема строения и кровоснабжения нефрона:
1 — дистальный извитой канадец; 2 — сеть капилляров; 3 —
собирательная трубочка; 4 —
движение мочи к почечной лоханке; 5 —
петля Генле; 6 —
почечная артерия; 7— почечная вена; 8—
проксимальный извитой кана-лец; 9 —
приносящая артериола; 10 —
выносящая артериола; 11 —
почечный клубочек; 12 —
венула; 13 -
боуменова капсула
Из соединений двух-трех малых чашек образуется большая почечная чашка, а при слиянии двух-трех последних — почечная лоханка. Около 80 % нефронов находится в толще коркового вещества — корковые нефроны,
а 18—20 % локализуется в мозговом веществе почки — юкстамедуллярные (околомозговые) нефроны.
Кровоснабжение почки
происходит за счет хорошо развет-. вленной сети кровеносных сосудов. Кровь в почку поступает по почечной артерии, которая в воротах почки делится на среднюю и заднюю ветви, дающие сегментарные артерии. От последних отходят междолевые артерии, проходящие между соседними почечными пирамидами и почечными столбами. На границе мозгового и коркового вещества междолевые артерии образуют между пирамидами дуговые артерии, от которых отходит множество междоль-ковых артерий. Последние делятся на приносящие клубоч-ковые артериолы, которые в почечных тельцах распадаются на капилляры и образуют капиллярные клубочки почечного тельца. Из клубочка выходит выносящая клубочковая артерия, она примерно в 2 раза меньше в диаметре, чем приносящая. Выносящие артериолы делятся на капилляры, образующие густую сеть вг круг почечных канальцев, а затем переходят в венулы. Последние сливаются в междольковые вены, впадающие в дуговые вены. Они в свою очередь переходят в междольковые вены, которые, соединяясь, формируют почечную вену, впадающую в нижнюю полую вену
Лимфатические сосуды
почки сопровождают кровеносные сосуды, вместе с ними выходят из почек и впадают в поясничные лимфатические узлы.
Мочеточник
(ureter) — парный орган, выполняющий функцию выведения мочи из почки в мочевой пузырь. Он имеет форму трубки диаметром 6—8 мм, длиной 30—35 см. В нем различают брюшную, тазовую и внутристеночную части.
Брюшная часть
лежит забрюшинно, идет по средней поверхности большой поясничной мышцы к малому тазу Правый мочеточник берет начало от уровня нисходящей части двенадцатиперстной кишки, а левый — от двенадца-типерстно-тощего изгиба.
Тазовая часть
мочеточника начинается от пограничной линии таза, идет вперед, медиально вниз до дна мочевого пузыря.
В полости малого таза каждый мочеточник находится спереди от внутренней подвздошной артерии. У женщин тазовая часть мочеточника проходит позади яичника, затем мочеточник с латеральной стороны огибает шейку матки и располагается между передней стенкой влагалища и мочевым пузырем. У мужчин тазовая часть находится снаружи от семявыносящего протока, затем пересекает его и входит в мочевой пузырь. Просвет мочеточника в тазовой части несколько сужен.
Конечный отдел (длина 1,5—2,0 мм) тазовой части мочеточника проходит в косом направлении в стенке мочевого пузыря и называется внутристеночной частью.
Мочеточник имеет три расширения (поясничное, тазовое и перед входом в мочевой пузырь) и три сужения (в месте перехода из почечной лоханки, при переходе брюшной части в тазовую и перед впадением в мочевой пузырь).
Стенка мочеточника состоит из трех оболочек. Внутренняя слизистая оболочка выстлана переходным эпителием и имеет глубокие продольные складки. Средняя мышечная оболочка состоит из внутреннего продольного и наружного циркулярного слоев в верхней части, а в нижней — из внутреннего и наружного продольного и среднего кругового слоев. Снаружи мочеточник покрыт адвентициальной оболочкой. Такое строение мочеточника обеспечивает беспрепятственное прохождение мочи из почки до мочевого пузыря.
Мочевой пузырь
(vesicaurmaria) — непарный полый орган, в котором накапливается моча (250—500 мл); располагается на дне малого таза. Форма и размеры его зависят от степени наполнения мочой.
В мочевом пузыре различают верхушку, тело, дно, шейку. Передняя верхняя часть мочевого пузыря, направленная к передней брюшной стенке, называется верхушкой мочевого пузыря.
Переход верхушки в более широкую часть пузыря образует тело пузыря,
которое продолжается вниз и назад и переходит в дно пузыря.
Нижняя часть мочевого пузыря воронкообразно сужается и переходит в мочеиспускательный канал. Эта часть называется шейкой пузыря.
В нижнем отделе шейки пузыря находится внутреннее отверстие мочеиспускательного канала.
Стенка мочевого пузыря состоит из слизистой оболочки, подслизистой основы, мышечной и соединительно-тканной, а в местах, покрытых брюшной, — из серозной оболочки. В ненаполненном мочой пузыре стенки растянутые, тонкие (2—3 мм), а после опорожнения толщина их достигает 12—15 мм. Слизистая оболочка выстлана переходным эпителием и образует множество складок.
В передней части дна мочевого пузыря находятся три отверстия: два отверстия мочеточников и внутреннее отверстие мочеиспускательного канала. Между ними расположен мочепузырный треугольник, в котором слизистая оболочка плотно срастается с мышечной.
Мышечная оболочка состоит из наружного продольного, среднего циркулярного и внутреннего косопродольно-го слоев гладких мышечных волокон, тесно связанных между собой. Средний слой в области шейки мочевого пузыря образует вокруг внутреннего отверстия мочеиспускательного канала мышцу-сжиматель мочевого пузыря.
Сокращаясь, мышечная оболочка выталкивает мочу наружу через мочеиспускательный канал.
Снаружи мочевой пузырь покрыт соединительноткан-ной оболочкой, а сверху и частично слева и справа — брюшиной. Спереди мочевого пузыря находится лобковый симфиз, сзади него у мужчин расположены семенные пузырьки, ампулы семявыносящих протоков и прямая кишка, у женщин — матка и верхняя часть влагалища. Нижней поверхностью мочевой пузырь у мужчин прилегает к предстательной железе, у женщин — к тазовому дну
Мочеиспускательный канал (urethra) предназначен для периодического выведения мочи из мочевого пузыря и выталкивания семени (у мужчин).
Мужской мочеиспускательный канал
представляет собой мягкую эластичную трубку длиной 16—20 см. Он берет начало от внутреннего отверстия мочевого пузыря и доходит до наружного отверстия мочеиспускательного канала, которое расположено на головке полового члена.
Мужской мочеиспускательный канал делится на три части: предстательную, перепончатую и губчатую. Предстательная часть
находится внутри простаты и имеет длину около 3 см. На ее задней стенке расположено продольное возвышение — гребень мочеиспускательного канала. Наиболее выступающая часть этого гребня называется семенным холмиком или семенным бугорком, на верхушке которого находится небольшое углубление — предстательная маточка.
По сторонам от предстательной маточки открываются устья семявыбрасывающих протоков, а также отверстия выводных протоков предстательной железы.
Перепончатая часть
начинается от верхушки предстательной железы и достигает луковицы полового члена; длина ее составляет 1,5 см. В этом месте канал проходит через мочеполовую диафрагму, где вокруг него за счет концент-рическ лх пучков поперечнополосатых мышечных волокон образуется произвольный сфинктер мочеиспускательного канала.
Губчатая часть —
самая длинная (около 15 см) часть мочеиспускательного канала, которая проходит внутри губчатого тела полового члена.
Слизистая оболочка
предстательной и перепончатой частей канала выстлана многорядным цилиндрическим эпителием, губчатой части — однослойным цилиндрическим, а в области головки полового члена — многослойным плоским эпителием.
Женский мочеиспускательный канал шире мужского и значительно короче; он представляет собой трубку длиной 3,0—3,5 см, шириной 8—12 мм, открывающуюся в преддверие влагалища. Его функция — выделение мочи.
Как у мужчин, так и у женщин при прохождении мочеиспускательного канала через мочеполовую диафрагму имеется наружный сфинктер, который подчиняется сознанию человека. Внутренний (непроизвольный) сфинктер расположен вокруг внутреннего отверстия мочеиспускательного канала и образован круговым мышечным слоем.
Слизистая оболочка
женского мочеиспускательного канала на поверхности имеет продольные складки и углубления — лакуны мочеиспускательного канала, а в толще слизистой оболочки расположены железы мочеиспускательного канала. Особенно развита складка на задней стенке мочеиспускательного канала. Мышечная оболочка
состоит из наружных круговых и внутренних продольных слоев.
Мочеобразование состоит из трех процессов: фильтрации, реабсорбции (обратное всасывание) и канальцевой секреции.
Образование мочи в почке начинается с ультрафильтрации плазмы крови в месте соприкосновения сосудистого клубочка и капсулы нефрона (боуменова капсула, капсула Шумлянского—Боумена) в результате разности давления крови. Из капилляров клубочка вода, соли, глюкоза и другие компоненты крови попадают в полость капсулы. Так образуется клубочковый фильтрат (в нем отсутствуют форменные элементы крови и белки). Через почку за 1 мин проходит около 1200 мл крови, что составляет 25 % всей выбрасываемой сердцем крови. Переход жидкости из клубочка в капсулу за 1 мин называется скоростью клубочковой фильтрации.
В норме у мужчин в обеих почках скорость клубочковой фильтрации составляет 125 мл/мин, у женщин — 110 мл/мин, или 150—180 л в сутки. Это первичная моча.
Из капсулы первичная моча поступает в извитые канальцы, где происходит процесс реабсорбции
(обратное всасывание) жидкости и находящихся в ней компонентов (глюкозы, солей и др.). Так, в почках человека из каждых 125 л фильтрата назад всасывается 124 л. В результате из 180 л первичной мочи образуется только 1,5—1,8 л конечной. Некоторые конечные продукты обмена (креатинин, мочевая кислота, сульфаты) всасываются слабо и проникают из просвета канальца в окружающие капилляры путем диффузии. Кроме того, клетки почечных канальцев в результате активного переноса выводят достаточное количество ненужных веществ из крови в фильтрат. Этот процесс называется канальцевой секрецией
и является единственным способом концентрирования мочи. Падение артериального давления может привести к прекращению фильтрации и образования мочи.
Регуляция мочеобразования
осуществляется нервно-гуморальным путем. Нервная система и гормоны регулируют просвет почечных сосудов, поддерживают до определенной величины кровяное давление, способствуют нормальному мочеобразованию.
Гормоны гипофиза оказывают прямое влияние на мочеобразование. Соматотропный и тиреотропный гормоны повышают диурез, а антидиуретический гормон снижает мочеобразование (стимулирует процесс реабсорбции в канальцах). Недостаточное количество антидиуретического гормона вызывает несахарный диабет.
Акт мочеиспускания является сложным рефлекторным процессом и происходит периодически. В наполненном мочевом пузыре моча оказывает давление на его стенки и раздражает механорецепторы слизистой оболочки. Возникшие импульсы по афферентным нервам поступают в головной мозг, из которого импульсы по эфферентным нервам возвращаются в мышечный слой мочевого пузыря и его сфинктера; при сокращении мышц пузыря моча через уретру выделяется наружу.
Рефлекторный центр мочеиспускания расположен на уровне II и IV крестцовых сегментов спинного мозга и находится под влиянием вышележащих отделов головного мозга — тормозные влияния исходят из коры головного мозга и среднего мозга, возбуждающие — из варолиева моста и заднего гипоталамуса. Корковые влияния, обеспечивающие импульс к произвольному акту мочеиспускания, вызывают сокращение мышц мочевого пузыря, в нем возрастает внутреннее давление. Происходит открытие шейки мочевого пузыря, расширение и укорочение задней уретры, расслабление сфинктера. Вследствие сокращения мышц пузыря давление в нем увеличивается, а в уретре уменьшается, что вызывает переход мочевого пузыря в фазу опорожнения и удаления по мочеиспускательному каналу мочи наружу.
Суточное количество мочи (диурез)
у взрослого человека в норме составляет 1,2—1,8 л и зависит от поступившей в организм жидкости, окружающей температуры и других факторов. Цвет нормальной мочи соломенно-желтый и чаще всего зависит от ее относительной плотности. Реакция мочи слабокислая, относительная плотность 1,010— 1,025. В моче содержится 95 % воды, 5 % твердых веществ, основную часть которых составляют мочевина — 2 %, мочевая кислота —- 0,05 %, креатинин — 0,075 %. В суточной моче содержится около 25—30 г мочевины и 15—25 г неорганических солей, а также солей натрия и калия. В моче обнаруживаются только следы глюкозы.
К мужским половым органам относятся яички с их придатками, семявыносящие и семявыбрасывающие протоки, семенные пузырьки, предстательная и бульбоуретральные железы, мошонка и половой член (рис. 84).
Внутренние мужские половые органы
.
Яички,
или семенники
(testis) — парная мужская железа, функцией которой является образование мужских половых клеток — сперматозоидов и выделение в кровь мужских половых гормонов.
Яички овальной формы, размером 4,5 х 3 см, массой 20— 30 г; они находятся в мошонке, причем левое яичко ниже правого. Яички отделены одно от другого перегородкой мошонки и окружены оболочками. Яичко подвешено на семенном канатике, в состав которого входят семявыносящий проток, мышцы и фасции, кровеносные и лимфатические сосуды, нервы.
В яичке различают выпуклые латеральную и медиальную поверхности, а также два края — передний и задний, верхний и нижний концы. К заднему краю яичка прилегает придаток, в котором различают головку, тело и хвост.
Рис. 84.
Внутренние и наружные мужские половые органы (схема):
1 — мочевой пузырь; 2 — семенной пузырек; 3 —
се-мявыбрасывающий проток; 4—
перепончатая часть уретры; 5 —
ножка полового члена; 6—
луковица полового члена; 7— семявыносящий проток; 8 —
губчатое тело; 9 —
пещеристое тело; 10 —
придаток яичка; 11 —
выносящие канальцы; 12—
сетка яичка; 13 —
прямые семенные канальцы; 14—
извитые семенные канальцы; 15—
белочная оболочка; 16—
нижняя часть семявыносящего протока; 17—
головка полового члена; 18—
бульбоуретральная железа; 19—
предстательная железа; 20 —
ампула семявыносящего протока; 21—
мочеточник
Брюшина охватывает яичко со всех сторон и образует замкнутую серозную полость. Снаружи яичко покрыто белой фиброзной оболочкой, получившей название белочной оболочки,
под которой находится паренхима яичка.
От внутренней поверхности заднего края белочной оболочки в паренхиму яичка входит вырост соединительной ткани — средостение яичка,
от которого идут тонкие соединительнотканные перегородочки яичка, разделяющие железу на многочисленные (от 250 до 300) пирамидальные дольки,
направленные верхушками к средостению яичка, а основанием — к белочной оболочке. В толще каждой дольки находятся два-три извитых семенных канальца
длиной 60—90 мм, окруженные рыхлой соединительной тканью и множеством кровеносных сосудов. Семенные канальцы внутри выстланы многослойным спер-матогенным эпителием, здесь образуются мужские половые клетки — сперматозоиды. Последние входят в состав спермы, жидкая часть которой формируется из секретов семенных пузырьков и простаты. Семенные канальцы, сливаясь, образуют прямые семенные каналъцы,
которые впадают в сеть яичка. Из сети яичка берут начало 12—15 выносящих канальцев, которые проходят через белочную оболочку и впадают в проток придатка яичка.
Семявыносящий проток
(ductusdeferens) — парный орган длиной около 50 см, имеет в поперечнике 3 мм и диаметр просвета около 0,5 мм. Исходя из топографических особенностей протока, в нем различают четыре части: яичковую, соответствующую длине яичка; канатиковую — в семенном канатике; паховую — в паховом канале и тазовую — от глубокого пахового кольца до предстательной железы.
Пройдя семенной канал, семявыносящий проток делает изгиб, опускается по боковой стенке малого таза до дна мочевого пузыря. Около предстательной железы его конечная часть расширяется и образует ампулу. В нижней части ампула постепенно сужается и переходит в узкий канал, который соединяется с выделительным протоком семенного пузырька в семявыбрасывающий проток. Последний отверстием открывается в предстательную часть мочеиспускательного канала.
Семенной пузырек
(vesicula (glandula) seminalis) — парный секреторный орган длиной 10—12 см и толщиной 0,6— 0,7 см. Располагаются пузырьки в полости малого таза сбоку и сзади от дна мочевого пузыря. В каждом семенном пузырьке различают основание (широкий конец), тело (средняя часть) и нижний (узкий) конец, который переходит в выделительный проток. Стенка семенного пузырька состоит из слизистой, мышечной и адвентициальной оболочек; в ней находится много извилистых камер, содержащих белковую жидкость, которая входит в состав спермы.
Предстательная железа
(prostata) — непарный мышечножелезистый орган массой 20—25 г, выделяет секрет, который входит в состав спермы. Она располагается под мочевым пузырем на дне малого таза. По форме напоминает каштан, несколько сжатый в переднезаднем направлении.
В предстательной железе различают основание, которое прилегает ко дну мочевого пузыря, переднюю, заднюю, нижнелатеральную поверхности и верхушку. Передняя поверхность направлена к лобковому симфизу, задняя — к прямой кишке, нижнелатеральная — к мышце, поднимающей задний проход; верхушка прилегает к мочеполовой диафрагме.
Предстательная железа имеет правую и левую доли, перешеек; снаружи покрыта капсулой, от которой внутрь органа идут перегородки. Она состоит из железистой и гладкомышечной ткани. Железистая ткань образует железистую паренхиму и представлена особыми комплексами в виде альвеолярно-трубчатых долек. Железистые ходы органа переходят в выводные предстательные протоки, открывающиеся точками в просвет мужского мочеиспускательного канала. Мышечная ткань заполняет переднюю часть простаты и, соединившись с мышечными пучками дна мочевого пузыря, образует внутренний (непроизвольный) сфинктер мочеиспускательного канала.
Бульбоуретральная железа (железа Купера) —
парный орган, расположен сзади перепончатой части мужского мочеиспускательного канала в толще глубокой поперечной мышцы промежности. Железа имеет альвеолярно-трубча-тое строение, плотную консистенцию, овальную форму, диаметр 0,3—0,8 см. Протоки бульбоуретральных желез открываются в мочеиспускательный канал. Железа вырабатывает вязкую жидкость, которая защищает слизистую оболочку стенки мочеиспускательного канала от раздражения ее мочой.
Наружные мужские половые органы
.
Представлены половым членом и мошонкой.
Половой член
(penis) — орган, который служит для выделения мочи и выбрасывания семени. Он состоит из передней свободной части — тела, которое заканчивается головкой, и задней части, прикрепленной к лобковым костям, В головке полового члена различают наиболее широкую часть — венец головки и узкую — шейку головки. Тело полового члена покрыто тонкой легкоподвижной кожей. На нижней его поверхности находится шов. В переднем отделе тела образуется кожная складка — крайняя плоть полового члена, которая закрывает головку, а затем переходит в кожу головки полового члена. На нижней поверхности органа крайняя плоть соединяется с головкой при помощи уздечки крайней плоти. На верхушке головки полового члена открывается наружное отверстие мочеиспускательного канала, которое имеет вид вертикальной щели.
Тело полового члена состоит из двух пещеристых тел и одного непарного — губчатого. Губчатое тело
задней части заканчивается луковицей, а в передней — головкой полового члена. Внутри губчатое тело проходит через мочеиспускательный канал, который в головке расширяется и образует ладьевидную ямку. Пещеристые тела
имеют цилиндрическую форму, задние концы их расходятся в стороны в виде ножек полового члена и прикрепляются к нижним ветвям лобковых костей.
Пещеристые и губчатое тела состоят из специфической губчатой ткани и способны собирать в свои многочисленные каверны (полости) кровь и становиться достаточно плотными; при оттоке крови они спадаются. Эти тела покрыты белочной оболочкой, которая окружена глубокой и поверхностной фасциями полового члена. Фиксируется половой член двумя фасциями: поверхностной и глубокой пращевидной. Первая идет от поверхностной фасции живота до одноименной фасции полового члена, вторая берет начало от лобкового симфиза и присоединяется к белочной оболочке пещеристых тел.
Мошонка
(scrotum) — кожно-мышечный мешок, в котором находятся яички и придатки, а также нижние отделы семенных канатиков. В мошонке выделяют семь слоев (оболочек): кожа; мясистая оболочка; наружные семенные фасции; фасция мышцы, поднимающей яичко; мышца, поднимающая яичко; внутренняя семенная фасция и паховая оболочка яичка, в которой выделяют два листка (присте-ночный и внутренний). Оболочки стенки мошонки соответствуют слоям передней брюшной стенки, так как формируются по мере опускания яичка из брюшной полости в мошонку. Полость мошонки делится на две половины перегородкой; каждая половина является вместилищем для одного яичка. Кожа мошонки тонкая, легко образует складки, имеет более темную, чем в других местах тела, окраску, покрыта волосами. На поверхности мошонки линии прикрепления перегородки соответствуют шву мошонки, который имеет сагиттальное направление.
Сперматогенез
— это процесс образования мужских половых клеток. Он является первым и основным показателем наступления половой зрелости у юношей и продолжается почти всю жизнь. Сперматогенез состоит из трех стадий и происходит в семенных канальцах мужских половых желез — семенниках (яичках).
Первая стадия — многочисленный митоз спермообразу-ющих клеток; вторая — мейоз; третья — спермиогенез. Вначале образуются сперматогонии, расположенные на наружной стенке семенных канатиков. Затем они последовательно превращаются в сперматоциты первого порядка. Последние путем мейотического деления дают две одинаковые клетки — сперматоциты второго порядка. Во время второго деления сперматоциты второго порядка дают четыре незрелые половые клетки — гаметы.
Они называются сперматидами. Образовавшиеся четыре сперматиды постепенно превращаются в активные движущиеся сперматозоиды.
К женским половым органам (рис. 85) относятся яичники и их придатки, матка и маточные трубы, влагалище, клитор и женская половая область. В зависимости от положения они делятся на внутренние и наружные. Женские половые органы выполняют не только репродуктивную функцию, но и участвуют в образовании женских половых гормонов.
Внутренние женские половые органы
.
Яичник
(ovarium) — парная женская половая железа, расположенная в области малого таза. Масса яичника равна 5—8 г; длина составляет 2,5—5,5 см, ширина 1,5—3,0 см и толщина до 2 см. Яичник имеет овоидную форму, несколько сжат в переднезаднем направлении. При помощи собственной и подвешивающей связок он фиксируется по обеим сторонам матки. Участвует в фиксации и брюшина, которая образует брыжейку (дупликатуру) яичника и прикрепляет его к широкой связке матки. В яичнике различают две свободные поверхности: медиальную, направленную в полость малого таза, и латеральную, прилегающую к стенке малого таза. Поверхности яичника переходят сзади в выпуклый свободный (задний) край, спереди — в брыжеечный край, к которому прикреплена брыжейка яичника.
В области брыжеечного края находится углубление — ворота яичника,
через которые в него входят и выходят сосуды и нервы. В яичнике различают верхний трубный конец, который повернут к маточной трубе, и нижний маточный, соединенный с маткой собственной связкой яичника. Эта связка находится между двумя листками широкой связки матки. К трубному концу яичника прикреплена наиболее крупная яичниковая бахромка маточной трубы.
Яичники входят в группу подвижных органов, топография их зависит от положения матки, ее размера.
Рис. 85.
Женские наружные половые органы:
1 —
лобок; 2 —
передняя спайка губ; 3 —
крайняя плоть клитора; 4—
головка клитора; 5— большие половые губы; 6—
парауретральные протоки; 7 — малые половые губы; 8—
проток большой железы преддверия; 9 —
уздечка половых губ; 10—задняя спайка губ; 11 — задний проход; 12 —
промежность; 13 —
ямка преддверия влагалища; 14 —
девственная плева; 15—
отверстие влагалища; 16 —
преддверие влагалища; 17—
наружное отверстие мочеиспускательного канала (уретры); 18 —
уздечка клитора
Поверхность яичника покрыта однослойным зародышевым эпителием, под которым лежит плотная соединитель-нотканная белочная оболочка. Внутреннее вещество (паренхима) делится на наружные и внутренние слои. Наружный слой яичника называется корковым веществом.
В нем находится большое количество фолликулов, содержащих яйцеклетки. Среди них бывают везикулярные яичниковые (зрелые) фолликулы (граафовы пузырьки) и созревающие первичные яичниковые фолликулы. Зрелый фолликул может быть размером 0,5—1,0 см; покрыт соединительнотканной оболочкой, состоящей из наружного и внутреннего слоя.
К внутреннему слою прилегает зернистый, формирующий яйценосный холмик, в котором находится яйцеклетка — овоцит.
Внутри зрелого фолликула есть полость, содержащая фолликулярную жидкость. По мере созревания фолликул яичника постепенно достигает поверхности органа. Обычно в течение 28—30 дней развивается только один фолликул. Своими протеолитическими ферментами он разрушает белочную оболочку яичника и, лопнув, освобождает яйцеклетку. Этот процесс называется овуляцией.
Затем яйцеклетка попадает в брюшинную полость, на бахромки трубы и далее в брюшинное отверстие маточной трубы. На месте лопнувшего фолликула остается углубление, в котором формируется желтое тело.
Оно продуцирует гормоны (лютеин, прогестерон), тормозящие развитие новых фолликулов. Если оплодотворения яйцеклетки не происходит, желтое тело атрофируется и рассыпается. После атрофии желтого тела снова начинают созревать новые фолликулы. В случае оплодотворения яйцеклетки желтое тело быстро растет и существует на протяжении всей беременности, выполняя внутрисекреторную функцию. Далее оно замещается соединительной тканью и превращается в беловатое тело.
На месте лопнувших фолликулов на поверхности яичника остаются следы в виде углублений и складок, количество которых с возрастом увеличивается.
Матка
(uterus) — полый непарный орган, в котором происходит развитие зародыша и вынашивание плода. В ней различают дно — верхняя часть, тело — средний отдел и шейку — нижняя суженная часть. Суженный переход тела матки в шейку называется перешейком матки.
Нижняя часть шейки, входящая в полость влагалища, носит название влагалищной части шейки,
а верхняя, лежащая над влагалищем, — надвлагалищной частью.
Отверстие матки ограничено передней и задней губами. Задняя губа тоньше передней. Матка имеет переднюю и заднюю поверхности. Передняя поверхность матки обращена к мочевому пузырю и называется пузырной,
задняя, обращенная к прямой кишке, — кишечной.
Размеры матки и ее масса варьируют. Длина матки у взрослой женщины в среднем составляет 7—8 см, а толщина 2—3 см. Масса матки у нерожавшей женщины колеблется от 40 до 50 г, у рожавшей достигает 80—90 г. Объем полости матки находится в пределах 4—6 см3
. Расположена в полости малого таза между прямой кишкой и мочевым пузырем.
Фиксируется матка при помощи левой и правой широких связок, состоящих из двух листков брюшины (переднего и заднего). Участок широкой связки матки, прилегающий к яичнику, называется брыжейкой яичника.
Матка удерживается также круглой связкой и кардинальными связками матки.
Стенка матки состоит из трех слоев. Поверхностный слой
представлен серозной оболочкой (периметрием)
и охватывает почти всю матку; средний — мышечной оболочкой (мио-метрием),
образованной внутренним и наружным продольными и средним циркулярными слоями; внутренний — слизистой оболочкой (эндометрием),
покрытой однослойным призматическим реснитчатым эпителием. Под брюшиной вокруг шейки матки расположена околоматочная клетчатка — параметрий.
Матка в значительной степени обладает подвижностью, которая зависит от положения соседних органов.
Маточная (фаллопиева) труба
(tubauterina) — парный трубчатый орган длиной 10—12 см, диаметром 2—4 мм; способствует проведению яйцеклетки от яичника в полость матки. Маточные трубы расположены по обе стороны дна матки, узким концом они открываются в полость матки, а расширенным — в полость брюшины. Таким образом, через маточные трубы полость брюшины соединяется с полостью матки.
В маточной трубе различают воронку, ампулу, перешеек и маточную часть. Воронка
имеет брюшное отверстие трубы, которая заканчивается длинными узкими бахромками. За воронкой следует ампула маточной трубы,
далее — узкая ее часть — перешеек.
Последний переходит в маточную часть,
которая открывается в полость матки маточным отверстием трубы.
Стенка маточной трубы состоит из слизистой оболочки, покрытой однослойным призматическим реснитчатым эпителием, мышечной оболочки с внутренним циркулярным и наружными продольными слоями гладких мышечных клеток и серозной оболочки.
Влагалище
(vagina) — непарный полый орган в виде трубки длиной 8—10 см, толщина стенок равна 3 мм. Верхним концом оно охватывает шейку матки, а нижним через мочеполовую диафрагму таза открывается в преддверие отверстием влагалища. Это отверстие у девственницы закрыто девственной плевой, представляющей собой полулунную или продырявленную пластинку, которая во время полового акта разрывается, а ее лоскуты потом атрофируются. Впереди влагалища находятся мочевой пузырь и мочеиспускательный канал, сзади — прямая кишка, с которой оно срастается рыхлой и плотной соединительной тканью.
Во влагалище выделяют переднюю и заднюю стенки, которые соединяются одна с другой. Охватывая влагалищную часть шейки матки, они образуют вокруг нее куполообразное углубление — свод влагалища.
Стенка влагалища состоит из трех оболочек. Наружная — адвентициальная —
оболочка представлена рыхлой соединительной тканью с элементами мышечных и эластических волокон; средняя — мышечная —
преимущественно продольно ориентированными пучками, а также пучками циркуляционного направления. В верхней части мышечная оболочка переходит в мускулатуру матки, а внизу она становится более прочной и ее пучки вплетаются в мышцы промежности. Внутренняя слизистая оболочка
выстлана многослойным плоским эпителием и образует многочисленные поперечные влагалищные складки. На передней и задней стенках влагалища складки становятся более высокими, образуют продольные столбы складок.
Оогенез —
процесс развития женских половых клеток в яичнике. Первичные женские половые клетки (оогонии)
начинают развиваться в первые месяцы внутриутробного развития. Затем оогонии превращаются в ооциты.
К моменту рождения в яичнике девочек находится около 2 млн ооцитов, которые превращаются в ооциты первого порядка. Однако и среди них идет интенсивный процесс атрезии, что значительно снижает их количество. До начала половой зрелости остается около 500 000 ооцитов, способных к дальнейшему делению. Далее ооциты превращаются в примордиальные фолликулы, а затем в первичные фолликулы. Вторичные фолликулы появляются только после достижения половой зрелости.
Вторичный фолликул продолжает расти и превращается в зрелый (граафов пузырек). Затем фолликул разрывается и яйцеклетка попадает в брюшинную полость. Этот процесс называется овуляцией.
Менструальный (половой) цикл женщины характеризуется периодическим изменением слизистой оболочки матки, протекающим взаимосвязанно с процессом созревания яйцеклетки в яичнике и овуляцией.
Менструальный цикл состоит из двух циклов: яичникового и маточного. Яичниковый цикл связан с процессом созревания яйцеклетки в яичнике. Второй цикл называют маточным, потому что все изменения, происходящие в строении и функции матки, наступают под влиянием половых гормонов яичников.
Выделяют три фазы изменений слизистой оболочки матки в течение одного менструального цикла женщины: менструальную, постменструальную и предменструальную.
Менструальная фаза (фаза десквамации эндометрия)
наступает, когда не происходит оплодотворения яйцеклетки. В фазе десквамации снижается выработка желтым телом эстрогенов и прогестерона. В результате этого в слизистой оболочке матки появляются очаги некроза — омертвление, кровоизлияния. Функциональный слой слизистой оболочки отпадает и начинается очередная менструация. Эта фаза обычно длится 3—4 дня. В менструальной фазе вытекает 40—50 мл крови.
Постменструальная фаза (фаза пролиферации)
наступает после менструации и длится 10—12 дней. Эта фаза тесно связана с воздействием на слизистую оболочку матки эстрогенов —
гормонов, которые образует новый развитый фолликул. Максимальное разрастание слизистой оболочки матки наблюдается на 12—14-й день во время полного созревания фолликула и овуляции. В этот период толщина слизистой оболочки матки составляет 3—4 мм.
Предменструалъная фаза (фаза секреции)
является основной в подготовке матки к беременности. Под влиянием гестагенов —
гормонов желтого тела яичника — железы слизистой оболочки матки все больше наполняются секретом, запасаются в клетках пищевые вещества, увеличивается количество извитых кровеносных сосудов. В это время слизистая оболочка матки и организм женщины подготовлены к принятию и имплантации оплодотворенной яйцеклетки.
Во время беременности размеры матки увеличиваются, изменяется ее форма за счет гипертрофии миометрия. После родов матка принимает свойственные ей форму и размеры.
Менструальная функция регулируется при помощи совместной деятельности сложного комплекса нервных, гуморальных и половых органов (кора головного мозга, гипоталамус, гипофиз, яичники, влагалище, матка, маточные трубы).
Наружные женские половые органы
.
Они находятся в переднем отделе промежности в области мочеполового треугольника и включают женскую половую область и клитор.
К женской половой области
относятся лобок, большие и малые половые губы, преддверие влагалища, большие и малые железы преддверия и луковица преддверия.
Лобок
вверху отделен от области живота лобковой бороздой, а от бедер — тазобедренными бороздами. Он покрыт волосами, которые переходят и на большие половые губы. В области лобка хорошо развит подкожный жировой слой.
Большие половые губы
представляют собой округлую парную кожную складку длиной 7—8 см и шириной 2—3 см. Они ограничивают с боков половую щель. Между собой большие половые губы соединяются передней и задней спайкой. Кожа, покрывающая большие половые губы, содержит много сальных и потовых желез.
Между большими половыми губами находится другая пара кожных складок — малые половые губы.
Передние их концы охватывают клитор, образуют крайнюю плоть и уздечку клитора, а задние концы, соединившись между собой, образуют поперечную складку — уздечку половых губ. Пространство между малыми половыми губами называется преддверием влагалища.
В нем располагаются наружное отверстие мочеиспускательного канала и отверстие влагалища.
Клитор
является гомологом пещеристых тел мужского полового члена и состоит из парных пещеристых тел. В нем различают тело, головку и ножки, прикрепленные к нижним ветвям лобковых костей. Спереди тело клитора сужается и заканчивается головкой. Клитор имеет плотную фиброзную белочную оболочку и покрыт кожей, богатой нервными чувствительными окончаниями.
Промежность —
комплекс мягких тканей (кожа, мышцы, фасции), закрывающих вход из полости малого таза. Она занимает область, ограниченную спереди нижним краем лобкового симфиза, сзади — верхушкой копчика, а по бокам — нижними ветвями лобковых и седалищных костей и седалищными буграми. Линия, соединяющая седалищные бугры, делит промежность на два треугольника: передневерхняя часть получила название мочеполовой,
а нижнезадняя — заднепроходной области.
В пределах мочеполовой области находится мочеполовая диафрагма, а в заднепроходной — диафрагма таза.
Мочеполовая диафрагма и диафрагма таза представляют собой мышечно-фасциальную пластинку, образованную двумя слоями мышц (поверхностным и глубоким) и фасциями.
Поверхностные мышцы
мочеполовой диафрагмы включают поверхностную поперечную мышцу промежности, седа-лищно-пешеристую и луковично-губчатую мышцы. К глубоким мышцам
мочеполовой диафрагмы относятся глубокая поперечная мышца промежности и сфинктер мочеиспускательного канала.
В диафрагму таза
входит поверхностный слой мышц, который представлен непарной мышцей — наружным сфинктером заднего прохода. При сокращении он сжимает (закрывает) отверстие заднего прохода. К глубоким мышцам диафрагмы таза относятся две мышцы, которые образуют задний отдел дна полости малого таза: мышца, поднимающая задний проход, и копчиковая.
Внутри тазовое дно покрыто верхней фасцией таза, снизу промежность покрыта поверхностной подкожной фасцией и нижней фасцией диафрагмы таза.
Мышцы мочеполовой диафрагмы лежат между верхней и нижней фасциями мочеполовой диафрагмы, а мышцы диафрагмы таза — между верхней и нижней фасциями тазовой диафрагмы.
Женская промежность отличается от мужской. Мочеполовая диафрагма у женщин широкая, через нее проходят мочеиспускательный канал и влагалище; мышцы несколько слабее, чем у мужчин, а фасции, наоборот, более сильные. Мышечные пучки мочеиспускательного канала охватывают и стенку влагалища. Сухожильный центр промежности находится между влагалищем и задним проходом, состоит из сухожильных и эластических волокон.
В области промежности, по сторонам от анального отверстия, находится парное углубление, называемое седалищно-прямокишечной ямкой.
Эта ямка заполнена жировой клетчаткой и выполняет функцию упругой эластичной подушки.
1. Каково значение мочеполового аппарата?
2. Объясните строение паренхимы почек, назовите ее отделы и анатомические особенности.
3. Расскажите о нефроне — элементарной структурно-функциональной единице почек.
4. Как устроена мочевыводящая система почки?
5. Особенности строения кровеносной системы почки.
6. Расскажите о строении мочеточников.
7. Объясните строение стенки мочевого пузыря.
8. Расскажите о строении мочеиспускательного канала, перечислите половые особенности его строения.
9. Объясните механизм мочеобразования.
10. Как осуществляется регуляция мочеобразования? 1. Расскажите о механизме мочевыделения.
12. Перечислите внутренние и наружные мужские половые органы. Какова их функция в организме?
13. Особенности строения и функций яичка.
14. Расскажите о строении семявыносящего протока.
15. Строение семенных пузырьков.
16. Объясните строение предстательной железы.
17. Расскажите о строении наружных мужских половых органов.
18. Что такое сперматогенез?
19. Дайте структурно-функциональную характеристику яичника.
20. Что вы знаете об оогенезе?
21. Опишите строение маточной трубы.
22. Особенности строения матки.
23. Какие циклические изменения происходят в стенке матки в связи с созреванием яйцеклетки?
24. Как устроено влагалище?
25. Перечислите наружные женские половые органы. Объясните особенности их строения.
26. Опишите строение промежности, расскажите о ее границах и половых особенностях.
Цель занятий —
изучить анатомическое и гистологическое строение мочевых органов, мужских и женских половых органов.
Оснащение—
таблицы, муляжи, схемы, слайды, гистологические препараты, микроскоп, диапроектор.
Содержание работы.
Учащийся должен знать: 1) особенности строения органов мочеполовой системы; 2) механизм мочеобразования;
3) регуляцию деятельности почек; 4) количество, состав и особенности мочи; 5) механизм овуляции, менструации.
Оформление протокола.
Нарисовать схему строения нефрона и кровообращения почки, сделать необходимые обозначения.
Различные формы проявления жизни всегда неразрывно связаны с превращением энергии. Энергетический обмен является своеобразным свойством каждой живой клетки. Богатые энергией вещества усваиваются, а конечные продукты обмена веществ с более низким содержанием энергии выделяются клетками. Согласно первому закону термодинамики, энергия не исчезает и не появляется снова. Живой организм должен получать энергию в доступной для него форме из окружающей среды и возвращать среде соответствующее количество энергии в форме, менее пригодной для дальнейшего использования.
Известно, что живой организм и окружающая среда образуют единую систему, между ними происходит беспрерывный обмен энергией и веществами. Нормальная жизнедеятельность организма поддерживается регуляцией внутренних компонентов, требующих затраты энергии. Использование химической энергии в организме называют энергетическим обменом.
Только он служит показателем общего состояния и физиологической активности организма.
Обменные (метаболические) процессы, при которых специфические элементы организма синтезируются из пищевых продуктов, называют анаболизмом (ассимиляцией),
а те метаболические процессы, при которых происходит распад структурных элементов организма или усвоение пищевых продуктов, — катаболизмом (диссимиляцией).
Известно, что белок состоит из аминокислот. В свою очередь аминокислоты являются не только источником. синтеза новых структурных белков, ферментов, веществ гормональной, белковой, пептидной природы и других, но и источником энергии. Характеристика белков, входящих в состав пищи, зависит как от энергетической ценности, так и от спектра аминокислот.
Средний период распада белка неодинаков в разных живых организмах. Так, у человека он составляет 80 суток. При этом многие белки у одного и того же организма обновляются с разной скоростью. Намного медленнее обновляются мышечные белки. Белки плазмы крови у человека имеют период полураспада около 10 суток, а гормоны белково-пептидной природы живут всего несколько минут. У человека за сутки подвергаются разрушению и синтезу около 400 г белка. Причем около 70 % образовавшихся свободных аминокислот снова идет на синтез нового белка, около 30 % превращается в энергию и должно пополняться экзогенными аминокислотами из пищи.
Много белковых структур построено из неповторимых комбинаций только 20 аминокислот. Одни из них могут синтезироваться в организме (глицин, аланин, цистеин и др.), другие (аргинин, лейцин, лизин, триптофан и др.) не синтезируются и должны обязательно поступать с пищей. Такие аминокислоты называются незаменимыми.
Те и другие очень важны для организма. Белки, содержащие полный набор незаменимых аминокислот, называются биологически полноценными.
В сутки в организм взрослого человека должно поступать с едой около 70—90 г белка (1 г на 1 кг массы тела), причем 30 г белка должно быть растительного происхождения. Количество поступающего белка зависит и от выполняемой физической нагрузки. При средней нагрузке человек должен получать 100—120 г белка в сутки, а при тяжелой физической работе количество белка возрастает до 150 г. О количестве расщепленного в организме белка судят по количеству выделяемого из организма азота (с мочой, потом). Это положение основано на том, что азот входит только в состав белков (аминокислот). Состояние, при котором количество поступившего азота равно количеству выведенного из организма, называется азотистым равновесием.
Известно, что 1 г азота соответствует 6,25 г белка.
Так, при расчете азотистого баланса исходят из того, что в белке содержится примерно 16 % азота. Состояние, при котором в организм с пищей поступает меньше азота, а больше его выводится, получило название отрицательного азотистого баланса.
В данном случае разрушение белка преобладает над его синтезом. Это наблюдается при белковом голодании, лихорадочных состояниях, нарушениях нейроэндокринной регуляции белкового обмена. Положительный азотистый баланс —
это состояние, при котором количество выведенного из организма азота значительно меньше, чем его содержится в пище (наблюдается накопление его в организме). Положительный азотистый баланс отмечается у беременных, у детей в связи с их ростом, при выздоровлении после тяжелых заболеваний и др.
Белки в организме выполняют в основном пластическую функцию. Они входят в состав ферментов, гормонов, регулируют различные процессы в организме, осуществляют защитные функции, определяют видовую и индивидуальную особенности организма. Кроме того, белки используют в качестве энергетического материала, недостаточное обеспечение ими приводит к потере внутренних белков. Источником свободных аминокислот в первую очередь являются белки плазмы, ферментные белки, белки печени, слизистой оболочки кишечника и мышц, что позволяет длительное время поддерживать без потерь обновление белков мозга и сердца.
На регуляцию белкового обмена влияют нервная система, гормоны гипофиза (соматотропный гормон), щитовидной железы (тироксин), надпочечников (глюкокортикоиды).
В организме человека до 60 % энергии удовлетворяется за счет углеводов. Вследствие этого энергообмен мозга почти исключительно осуществляется глюкозой. Углеводы выполняют и пластическую функцию. Они входят в состав сложных клеточных структур (гликопептиды, гликопротеины, гликолипиды, липополисахариды и др.). Углеводы делятся на простые и сложные. Последние при расщеплении в пищеварительном тракте образуют простые моноса-хариды, которые затем из кишечника поступают в кровь. В организм углеводы поступают главным образом с растительной пищей (хлеб, овощи, крупы, фрукты) и откладываются в основном в виде гликогена в печени, мышцах. Количество гликогена в организме взрослого человека составляет около 400 г. Однако эти запасы легко истощаются и используются главным образом для неотложных потребностей энергообмена.
Процесс образования и накопления гликогена регулируется гормоном поджелудочной железы инсулином.
Процесс расщепления гликогена до глюкозы происходит под влиянием другого гормона поджелудочной железы — глюкагона.
Содержание глюкозы в крови, а также запасы гликогена регулируются и центральной нервной системой. Нервное воздействие от центров углеводного обмена поступает к органам по вегетативной нервной системе. В частности, импульсы, идущие от центров по симпатическим нервам, непосредственно усиливают расщепление гликогена в печени и мышцах, а также выделение из надпочечников адреналина.
Последний способствует преобразованию гликогена в глюкозу и усиливает окислительные процессы в клетках. В регуляции углеводного обмена также принимают участие гормоны коры надпочечников, средней доли гипофиза и щитовидной железы.
Оптимальное количество углеводов в сутки составляет около 500 г, но эта величина в зависимости от энергетических потребностей организма может значительно изменяться. Необходимо учитывать, что в организме процессы обмена углеводов, жиров и белков взаимосвязаны, возможны их преобразования в определенных границах. Дело в том, что межуточный обмен углеводов, белков и жиров образует общие промежуточные вещества для всех обменов. Основным же продуктом обмена белков, жиров и углеводов является ацетилкоэнзим А. При его помощи обмен белков, жиров и углеводов сводится к циклу трикарбоновых кислот, в котором в результате окисления высвобождается около 70 % всей энергии превращений.
Конечные продукты обмена веществ составляют незначительное количество простых соединений. Азот выделяется в виде азотсодержащих соединений (главным образом мочевина и аммиак), углерод — в виде СО2
, водород — в виде Н2
О.
Липиды — сложные органические вещества, к которым относятся нейтральные жиры, состоящие из глицерина и жирных кислот, липоидов (лицетин, холестерин). Кроме жирных кислот, в состав липоидов входят многоатомные спирты, фосфаты и азотистые соединения.
Липиды играют важную роль в жизнедеятельности организма. Некоторые из них (фосфолипиды) составляют основной компонент клеточных мембран или являются источником синтеза стероидных гормонов (холестерин). Часть жира накапливается в клетках жировой ткани как нейтральный запасной жир, количество которого составляет 10—30 % массы тела, а при нарушениях обмена веществ и больше. Мобилизация жира на энергетические потребности организма заключается в гидролизе триглицеридов и образовании свободных жирных кислот. В энергетическом отношении окисление жирных кислот даст в 2 раза больше энергии, чем белки и углеводы (1 г — 9,3 ккал). Взрослому человеку ежедневно необходимо 70—80 г жира. Жиры имеют не только энергетическое значение. Они растворяют и выводят из организма так называемые незаменимые жирные кислоты (линолевая, линоленовая, арахидиновая), которые условно объединяют в группу витамина F, а также жирорастворимые витамины (витамины A, D, Е, К). Обмен липидов тесно связан с обменом белков и углеводов. При увеличении поступления в организм белки и углеводы могут превращаться в жиры.
В регуляции липидного обмена значительную роль играют центральная нервная система, а также многие железы внутренней секреции (половые, щитовидная железы, гипофиз, надпочечники).
Вода является важной составной частью любой клетки, жидкой основы крови и лимфы. У человека содержание воды в разных тканях неодинаково. Так, в жировой ткани ее около 10 %, в костях — 20, в почках — 83, головном мозге — 85, в крови —90%,
что в среднем составляет 70 % массы тела.
Вода в организме выполняет ряд важных функций. В ней растворено много химических веществ, она активно участвует в процессах обмена, с ней выделяются продукты обмена из организма. Вода обладает большой теплоемкостью и теплопроводностью, что способствует процессам терморегуляции.
Основная масса воды содержится внутри клеток, в плазме крови и межклеточном пространстве.
Взрослый человек в обычных условиях употребляет около 2,5 л воды в сутки. Кроме того, в организме образуется около 300 мл метаболической воды, как одного из конечных продуктов энергообмена. В соответствии с потребностями человек в течение суток теряет около 1,5 л воды в виде мочи, 0,9 л путем испарения через легкие и кожу (без потоотделения) и приблизительно 0,1 л с калом. Таким образом обмен воды в обычных условиях не превышает 5 % массы тела в сутки. Повышение температуры тела и высококалорийная пища способствуют выделению воды через кожу и легкие, увеличивают ее потребление.
Регуляция водного обмена в основном контролируется гормонами гипоталамуса, гипофиза и надпочечников.
Минеральные вещества
поступают в организм с продуктами питания и водой. Потребность организма в минеральных солях различная. В основную группу входит семь элементов: кальций, фосфор, натрий, сера, калий, хлор и магний. Это так называемые макроэлементы.
Они необходимы для формирования скелета (кальций, фосфор) и для осмотического давления биологических жидкостей (натрий). Эти ионы влияют на физико-химическое состояние белков, нормальное функционирование возбудительных структур (К+
, Na+
, Ca2+
, Mg2+
, Сl-
), мышечное сокращение (Са2+
, Mg2+
), аккумулирование энергии (Р5+
).
Однако организму необходимо еще 15 элементов, общее количество которых составляет менее 0,01 % массы тела. Они называются микроэлементами.
Среди них следует выделить железо (составная часть гемоглобина и тканевых цитохромов); кобальт (компонент цианокобаламина); медь (компонент цитохромоксидазы); цинк (фактор потенцирующего действия инсулина на проницаемость мембраны клетки для глюкозы); молибден (компонент ксантиноксидазы); марганец (активатор некоторых ферментных систем); кремний (регулятор синтеза коллагена костной ткани); фтор (участвует в синтезе костных структур и прочности зубной эмали); йод (составная часть тиреоидных гормонов), а также никель, ванадий, олово, мышьяк, селен и др. В большинстве случаев — это составная часть ферментов, гормонов, витаминов или катализаторы их действия на ферментные процессы.
Специфическая роль ряда неорганических ионов в жизнедеятельности организма в первую очередь зависит от их свойств: заряда, размера, способности образовывать химические связи, реактивности в отношении к воде.
Витамины — это органические вещества, которым свойственна интенсивная биологическая активность. Они отличаются по своей структуре. Не синтезируются организмом или синтезируются недостаточно, поэтому должны поступать с пищей.
Витамины относятся к разным видам соединений и выполняют катализирующую роль в обмене веществ, чаще являются составной частью ферментных систем. Таким образом, витамины — это регуляторные вещества.
Источником витаминов служат пищевые продукты растительного и животного происхождения. В пищевых продуктах они могут находиться в активной -или неактивной форме (провитамины). В последнем случае они в организме переходят в активное состояние. Некоторые витамины могут синтезироваться микрофлорой кишечника.
В настоящее время известно около 40 витаминов. Они делятся на жирорастворимые (A, D, Е, К, F) и водорастворимые (В1
, В5
, B6
, B12
, С, РР и др.). Источником жирорастворимых витаминов являются продукты животного происхождения, растительные масла и частично зеленые листья овощей. Носители водорастворимых витаминов — пищевые продукты растительного происхождения (зерновые и бобовые культуры, овощи, свежие фрукты, ягоды) и в меньшей степени продукты животного происхождения. Однако основным источником никотиновой кислоты и цианокобаламина являются продукты животного происхождения. Одни витамины устойчивы к разрушению, другие превращаются в неактивную форму при хранении и переработке.
Недостаточное поступление в организм суточной дозы одного или группы витаминов вызывает нарушение обмена веществ и приводит к заболеванию. При снижении поступления витаминов с пищей или нарушении их всасывания появляются признаки гиповитаминоза,
а при полном их отсутствии наступает авитаминоз.
Различные нарушения функций организма появляются при авитаминозах. Они связаны с разнообразным участием витаминов в регуляторных процессах. Витамины участвуют в регуляции промежуточного обмена и клеточного дыхания (витамины группы В, никотиновая кислота); в синтезе жирных кислот, стеро-идных гормонов (пантотеновая кислота), нуклеиновых кислот (фолиевая кислота, цианокобаламин); в регуляции процессов фоторецепции и размножения (ретинол); обмена кальция и фосфора (кальциферолы); окислительно-восстановительных процессах (аскорбиновая кислота, токоферолы); в гемопоэзе и синтезе факторов свертывания крови (филлохиноны) и др.
Некоторые вещества обладают свойствами витаминов, например парааминобензойная кислота, инозит, пангамо-вая кислота, витамин U, липоевая кислота и др.
В ряде случаев суточная потребность в водорастворимых и жирорастворимых витаминах колеблется от 2 мкг (цианокобаламин) до 50—100 мг (аскорбиновая кислота) и 200 г (фолиевая кислота).
Суточная потребность в витамине А у взрослого человека составляет 1 мг, а витамина в — 100 ME.
Известно, что водорастворимые витамины выполняют антиоксидантную функцию, а жирорастворимые участвуют в стабилизации биологических мембран, предохраняя их от окислительного разрушения.
Жизнедеятельность организма поддерживается благодаря постоянному поступлению энергии в процессе окисления сложных органических молекул при разрыве химических связей. Молекулы распадаются до трехуглеродных соединений, которые включаются в цикл Кребса
(лимонная кислота), окисляясь далее до СО; и Н^О. Все энергетические процессы, протекающие с участием кислорода, образуют систему аэробного обмена.
Выделение энергии без кислорода называется анаэробным обменом.
Накопление энергии происходит главным образом в высокоэнергетических фосфатных связях аденозинтрифосфата (АТФ). АТФ служит также средством переноса энергии, поскольку диффундирует в те места, где необходима энергия. В свою очередь образование и распад АТФ связаны с процессами, на которые необходимо затратить энергию. При необходимости в энергии путем гидролиза разрывается связь фосфатной группы и высвобождается находящаяся в ней химическая энергия. Полученная потенциальная энергия затем превращается в кинетическую — механическую, химическую, осмотическую и электрическую работу. Часть энергии используется для поддержания постоянства внутреннего состояния организма, синтеза новых веществ, обновления и строения клеток, сокращения мышц, проведения нервных импульсов.
Количество энергии, выделяемой при сгорании какого-либо вещества, не зависит от этапов его распада. Известно, что углеводы и белки дают в среднем около 17,16 кДж/г (4,1 ккал/г) энергии. Самой высокой энергетической способностью обладают жиры: 1 г жира дает 38 гДж/г (9,1 ккал/г) энергии, что больше количества энергии, выделяемой при окислении белков и углеводов, вместе взятых.
Энергетический обмен живого организма состоит из основного обмена и рабочей прибавки к основному обмену. Количество энергии, расходуемой организмом в состоянии покоя и натощак, называется основным обменом.
Основной обмен определяют утром (при этом пациент находится в состоянии покоя — в положении лежа), при температурном комфорте 18—20°С, натощак, через 12 ч после принятия пищи, при исключении из пищи белков за 2—3 суток до исследования. Основной обмен выражают в килокалориях (ккал) или килоджоулях (кДж), выделенных организмом при указанных условиях на 1 кг массы тела либо на 1 м2
поверхности тела за 1 ч или за сутки.
Основной обмен в значительной степени зависит от функций нервной и эндокринной систем, физиологического состояния внутренних органов, а также от внешних влияний на организм. Уровень основного обмена может изменяться при недостаточном или излишнем питании, продолжительной физической нагрузке, изменениях климатических условий и др. У разных людей величина основного обмена зависит главным образом от возраста, массы тела, пола, роста. У взрослого здорового человека основной обмен за 1 ч составляет в среднем 4,2 кДж (1 ккал) на 1 кг массы тела, причем у женщин он на 10—15 % ниже, чем у мужчин. У детей он выше, чем у взрослых; у пожилых людей снижается.
Рабочая прибавка —
это повышение энергетического обмена выше основного объема. Факторы, при которых увеличивается расход энергии — прием пищи, изменения внешней температуры и мышечная работа.
Основной обмен нарушается при заболеваниях эндокринных желез. Например, при гиперфункции щитовидной железы он может увеличиться до 150 % от нормы, а при гипофункции снижается. Значительные изменения наблюдаются при патологии гипофиза, регулирующего деятельность периферических желез внутренней секреции.
Для определения интенсивности обмена веществ и энергии используют прямые и непрямые методы калориметрии. Метод прямой калориметрии
основан на непосредственном определении тепла, выделяемого в процессе жизнедеятельности организма. Для этого человека помещают в специальную калориметрическую камеру, в которой учитывается все количество тепла, отдаваемого телом человека. Метод сложен и применяется только в научно-исследовательских учреждениях.
На практике чаще используют метод непрямой калориметрии.
Суть его заключается в том, что вначале определяют объем легочной вентиляции, а затем количество поглощенного кислорода и выделенного углекислого газа. Отношение объема выделенного углекислого газа к объему поглощенного организмом кислорода называется дыхательным коэффициентом.
По величине последнего можно судить о характере окислительных веществ в организме.
Так, при окислении углеводов дыхательный коэффициент равен 1, поскольку для полного окисления 1 молекулы глюкозы до углекислого газа и воды потребуется 6 молекул кислорода, при этом выделяется 6 молекул углекислого газа:
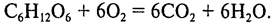
При окислении белков дыхательный коэффициент равен 0,8, при окислении жиров — 0,7. В результате небольшого содержания в жирах и белках внутримолекулярного кислорода для их окисления потребуется больше кислорода: для окисления 1 г белков — 0,97 л, а 1 г жиров — 2,03 л.
Определить расход энергии можно и по газообмену. Количество тепла, освобождаемого в организме при употреблении 1 л кислорода (калориметрический эквивалент кислорода), зависит от того, на окисление каких веществ использовался кислород. Калориметрический эквивалент кислорода для окисления углеводов равен 21,13 кДж (5,05 ккал),белков — 20,1 кДж (4,8 ккал), жиров — 19,62 кДж (4,686 ккал). Существует зависимость между дыхательным коэффициентом и количеством энергии, которая образуется при поглощении 1 л кислорода (табл. 4).
Таблица 4
Зависимость между величинами дыхательного
коэффициента и энергией окисления
| Дыхательный коэффициент |
Количество энергии, высвобожденной при окислении,% |
Калориметрический эквивалент кислорода |
| жиров |
углеводов |
| 0,70 |
100 |
0,0 |
4,69 |
| 0,75 |
85 |
15 |
4,74 |
| 0,80 |
68 |
32 |
4,80 |
| 0,85 |
51 |
49 |
4,86 |
| 0,90 |
34 |
66 |
4,92 |
| 0,95 |
17 |
83 |
4,98 |
| 1,00 |
0,0 |
100 |
5,05 |
Интенсивность обменных процессов в значительной степени зависит от величины физической нагрузки. Уровень обмена веществ при очень низкой активности («относительный покой» индивидуума) составляет примерно 9600 кДж/сут (2300 ккал/сут) для мужчин. Уровень нагрузки при физической работе может быть оценен по затраченной энергии и выражаться при помощи так называемой ступенчатой энергетической шкалы,
соседние ступени которой отстоят одна от другой на 2000 кДж. Так, при легкой работе интенсивность обменных процессов достигает 12 000 кДж/сут (2800 ккал/сут), при умеренной — 22 000 кДж/сут (5200 ккал/сут), при тяжелой — 42 000 кДж (10 000 ккал/сут).
Под рациональным питанием
понимают достаточное в количественном и полноценное в качественном отношении питание. Основа рационального питания — сбалансированность, оптимальные соотношения компонентов пищи (аминокислот, полиненасыщенных жировых кислот, фосфатидов, стеринов, жиров, Сахаров, витаминов, минеральных солей, органических кислот и др.). Насчитывается около 60 пищевых веществ, требующих сбалансированности. Рациональное питание обеспечивается оптимальным поступлением энергетических, пластических и регуляторных веществ, необходимых для нормальной жизнедеятельности организма. Однообразное питание, при котором исключаются отдельные компоненты сбалансированного пищевого рациона, вызывает нарушение обмена веществ. Для человека сбалансированное питание включает белки, жиры и углеводы в массовых соотношениях 1:1:4. Это дает возможность проводить нормирование суточной калорийности пищевого рациона за счет белков: 15 % суточной калорийности (половина животного происхождения). Жиры должны составлять примерно 30 % суточной калорийности (70—80 % животный жир). Энергетическая доля углеводов при таких соотношениях должна быть 55 %. Если необходимо снизить массу тела, то следует ограничить количество употребляемых углеводов. При тяжелой мышечной работе разрушается много белков, поэтому необходимо увеличить их поступление с пищей в организм человека.
1. Дайте определение обмену веществ и энергии.
2. Расскажите о белковом обмене.
3. Что такое углеводный обмен? Как происходит его регуляция?
4. Расскажите о липидном обмене и его значении для организма человека.
5. Охарактеризуйте водный и минеральный обмен.
6. Роль витаминов в организме человека.
7. Расскажите об образовании и расходе энергии.
8. Что такое основной обмен?
9. Каков расход энергии при разных ступенях физической нагрузки?
10. Что такое рациональное питание?
Цель занятий —
определение основного обмена по таблицам с учетом возраста, пола, массы тела, роста, а также по формуле Рида (см. Прил. 1, 2, 3); определение рабочей прибавки, суточных энергорасходов организма.
Оснащение —
ростомер, весы, таблицы для определения основного обмена, сфигмоманометр, фонендоскоп, секундомер.
Содержание работы.
Учащийся должен знать: 1) что такое ассимиляция и диссимиляция; 2) значение белкового, углеводного, липидного, водного и минерального обменов; 3) значение витаминов для организма человека; 4) образование и расход энергии; 5) определение основного обмена.
1. Расчет основного обмена по таблицам
Ход работы.
По специальным таблицам (см. Прил. 2) можно определить среднестатистический уровень основного обмена человека, учитывая его рост, возраст, массу тела. Сравнив эти среднестатистические данные с результатами, полученными при исследовании рабочего обмена при помощи приборов, можно вычислить затраты энергии, необходимые для выполнения той или иной нагрузки. С помощью ростомера и весов измеряют рост и массу исследуемого. Если исследуемый взвешивается в одежде, то необходимо снизить полученную массу тела на 5 кг для мужчин и на 3 кг для женщин. Таблицами пользуются следующим образом. Если, например, исследуемая 27-летняя женщина имеет рост 172 см и весит 65 кг, то по таблицам для определения основного обмена у женщин (часть А) рядом со значением массы исследуемого находят цифру 960. В Прил. 2 (часть Б) по горизонтали находят возраст (27 лет), а по вертикали — рост (172 см); на пересечении граф возраста и роста находится число 678. По сумме двух чисел (960 + 678 = 1638) получают среднестатистическое значение нормального основного обмена женщины определенного возраста, роста и массы тела — 1638 ккал.
2. Вычисление уровня основного обмена по формуле Рида
Формула Рида дает возможность вычислить процент отклонения величины основного обмена от нормы. Эта формула основана на взаимосвязи между артериальным давлением, частотой пульса и теплопродукцией организма.
Ход работы.
У исследуемого определяют частоту пульса с помощью секундомера и артериальное давление по способу Короткова 3 раза с промежутками в 2 мин при выполнении условий, необходимых для расчета основного обмена. Процент отклонений (ПО) основного обмена от нормы определяют по формуле Рида:
ПО = 0,75 (ЧП + ПД×0,74) - 72, где ЧП — частота пульса; ПД — пульсовое давление (разница между величиной систолического и диастолического давления).
Цифровые значения частоты пульса и артериального давления определяют как среднее арифметическое из трех измерений.
Пример расчета.
Пульс 75 ударов в минуту, артериальное давление 120/80 мм рт. ст. ПО равен 0,75 [75 + (120 — 80)×0,74] — 72 = = 0,75 (75 + 40×0,74) —
11=
6,45. Таким образом, основной обмен у исследуемого увеличен на 6,45 % и находится в пределах нормы. Для упрощения расчетов по формуле Рида имеется специальная номограмма (см. Прил. 3). По номограмме, соединив линейкой значения частоты пульса и пульсового давления, на средней линии легко определить величину отклонения основного обмена от нормы.
Оформление протокола.
Запишите полученные показатели. Сравните данные основного обмена, полученные для исследуемого с помощью приборов, с результатом, найденным в таблице. Сравните найденную в таблице величину основного обмена со значениями, полученными в ходе эксперимента по формуле Рида.
Управление процессами, происходящими в организме, обеспечивается не только нервной системой, но и железами внутренней секреции (эндокринной системой). К ним относятся специализированные, топографически разъединенные (разного происхождения) железы, которые не имеют выводных протоков и выделяют в кровь и лимфу выработанный ими секрет. Продукты деятельности эндокринных желез — гормоны.
Гормоны
являются сильнодействующими агентами, поэтому для получения специфического эффекта достаточно небольшого их количества. Одни гормоны ускоряют рост и формирование органов и систем, другие регулируют обмен веществ, определяют поведенческие реакции и т. д. Анатомически обособленные железы внутренней секреции оказывают влияние друг на друга. В связи с тем что это влияние обеспечивается гормонами, доставленными кровью к органам-мишеням, принято говорить о гуморальной регуляции
этих органов по принципу обратной связи. В результате такой связи содержание гормонов в крови поддерживается на оптимальном для организма уровне. Однако известно, что все процессы, протекающие в организме, находятся под постоянным контролем центральной нервной системы. Такую двойную регуляцию деятельности органов называют нервно-гуморальной.
Изменение функций желез внутренней секреции вызывает тяжелые нарушения и заболевания организма, в том числе и психические расстройства.
В организме человека железы внутренней секреции располагаются следующим образом (рис. 86): в области головного мозга — гипофиз и эпифиз; в области шеи и грудной клетки — щитовидная, паращитовидная и вилочковая железы; в брюшной полости — поджелудочная железа и надпочечники; в области таза — яичники и семенники.
Гипофиз
(
hypophysis
).
Это небольшая, овальной формы железа находится в гипофизарной ямке турецкого седла клиновидной кости, отделяется от полости черепа отростком твердой оболочки головного мозга и образует диафрагму седла. Масса гипофиза у мужчин составляет около 0,5 г, у женщин — 0,6 г, а у беременных может увеличиваться до 1 г. Поперечный размер гипофиза 10—17 мм, переднезадний — 5—15 мм, вертикальный — 5—10 мм. Снаружи гипофиз накрыт капсулой. Гипофиз состоит из передней, средней и задней доли.

Рис. 86.
Расположение желез внутренней секреции человека (схема):
1 —
полушарие большого мозга; 2 —
ядра гипоталамуса; 3 —
гипофиз; 4 —
щитовидная железа; 5 —
трахея; 6—
легкое; 7— перикард; 8—
мозговое вещество надпочечника; 9 —
корковое вещество (кора) надпочечника; 10 —
почка; 11 —
аорта; 12—
мочевой пузырь; 13—
яичко; 14—
нижняя полая вена; 15—
аортальный параганглий; 16—
поджелудочная железа; 17—
надпочечник; 18 —
печень; 19 —
вилочковая железа (тимус); 20 —
паращитовидная железа; 21—
сонный гломус; 22—
мозжечок; 23—
шишковидное тело (эпифиз); 24—мозолистое тело
Передняя доля (аденогипофиз)
более крупная и плотная, составляет 70—80 % всей массы гипофиза. В передней доле выделяют дистальную, промежуточную и бугорную части. Паренхима средней доли
представлена несколькими типами железистых клеток, между которыми находятся кровеносные сосуды. Задняя доля (нейрогипофиз)
находится в задней части гипофизарной ямки. Она состоит из воронки и нервной доли; образована нейроглиальными клетками (питу-ициты), нервными волокнами, которые идут от гипоталамуса в нейрогипофиз, и нейросекреторными тельцами.
При помощи нервных волокон и кровеносных сосудов гипофиз функционально связан с гипоталамусом промежуточного мозга, который регулирует деятельность гипофиза.
В гипофизе вырабатывается семь гормонов, четыре из них влияют на периферические эндокринные железы и называются тройными гормонами
(фолликулостимулирующий, лютеинизирующий, тиреотропный, адренокортикотропный), три гормона — эффекторные, гормон роста (соматотропный), пролактин (лютеотропный гормон, меланоцитостимулирующий гормон) — непосредственно влияют на органы и ткани-мишени.
В передней доле гипофиза вырабатывается соматотропный гормон (СТГ) роста.
Секреция гормона роста регулируется гипоталамическими гормонами: рилизин-гормоном и ингибирующим гормоном соматостатином. Он принимает активное участие в регуляции процессов роста и развитии молодого организма. После полового созревания происходит окостенение эпифизарных хрящей и СТГ перестает влиять на рост костей в длину. Если у взрослых происходит чрезмерная выработка этого гормона, то у них наблюдается разрастание мягких тканей, деформация и утолщение костей. Это заболевание называется акромегалией.
А при излишней выработке гормона в молодом возрасте, когда кости способны расти в длину, развивается гигантизм,
при недостаточности гормона роста — карликовость (нанизм).
Для этой болезни характерны отставание в росте (в возрасте 20 лет— менее 120 см у женщин и 130 см у мужчин), пропорциональное уменьшение всех частей тела и внутренних органов. Имеется половое недоразвитие.
Другим гормоном этой доли является адренокортикотропный гормон (АКТГ).
Он необходим для нормального развития и функции коры надпочечника, стимулирует выработку и секрецию глюкокортикоидов. Стимулируется образование АКТГ кортикотропин-рилизинг-гормоном
гипоталамуса; гормоны коры надпочечника на основании механизма обратной связи также включаются в регуляцию секреции АКТГ.
Вырабатывается передней долей гипофиза и тиреотропный гормон (ТГ).
Он регулируется тиреотропин-рилизинг-гормоном гипоталамуса, стимулирует рост и развитие щитовидной железы, выработку и выделение гормонов тироксина (Т4
) и трииодтиронина (Т3
).
Гонадотропные гормоны
— фолликулостимулирующий (ФСГ) лютеинизирующий (ЛГ) и пролактин (ПРЛ) — влияют на половое созревание организма, регулируют и стимулируют развитие фолликулов в яичниках, овуляцию, рост молочных желез и выработку молока, процесс сперматогенеза у мужчин. Стимулируют выделение этих гормонов рилизинг-факторы гипоталамуса.
В промежуточной доле образуется меланоцитстимулиру-ющий гормон (МСГ).
Основная его функция заключается в стимуляции биосинтеза кожного пигмента меланина, а также в увеличении размеров и количества пигментных клеток. Регуляция клеток промежуточной доли гипофиза осуществляется гипоталамическими и рилизинг-факторами, а также ингибирующими гормонами. Гормоны вазопрессин
и окситоцин
вырабатываются нейросекреторными клетками гипоталамуса и по аксонам гипоталамо-гипофизарного тракта переходят в заднюю долю гипофиза. А из задней доли гипофиза эти вещества поступают в кровь.
Гормон вазопрессин оказывает антидиуретическое и сосудосуживающее действие, за что и получил название антидиуретического гормона (АДГ).
Недостаточная секреция этого гормона приводит к возникновению несахарного диабета. Характерным для этого заболевания является выделение большого количества мочи (от 4 до 20 л/сут и более) при ее низкой относительной плотности. Потеря почками воды и повышение осмотического давления плазмы крови сопровождаются неутолимой жаждой, вследствие которой больные в большом количестве пьют воду.
Окситоцин оказывает стимулирующее действие на сократительную функцию мускулатуры матки, усиливает выделение молока молочной железой, влияет на изменение тонуса гладких мышц желудочно-кишечного тракта, вызывает торможение функции желтого тела.
Шишковидное тело
(
corpus
pineale
), или эпифиз.
Это небольшое овальное железистое образование, которое относится к промежуточному мозгу и располагается в неглубокой борозде между верхними холмиками среднего мозга.
Масса железы у взрослого человека около 0,2 г, длина 8— 15 мм, ширина 6—10 мм, толщина 4—6 мм.
Снаружи шишковидное тело покрыто мягкой соединительнотканной оболочкой мозга, которая содержит множество анастомозируюших кровеносных сосудов. Клеточными элементами паренхимы являются специализированные железистые клетки — пинеоциты
и глиальные клетки — глиоциты.
Эндокринная роль шишковидного тела заключается в том, что его клетки выделяют вещества (серотонин, мелатонин) и другие гормоны, а также полипептиды. Мелатонин является антагонистом меланоцитостимулирующего гормона, обладает антигонадотропным действием и тормозит развитие гонад. Шишковидное тело участвует в регуляции обмена электролитов, влияет в раннем возрасте на комплекс эндокринных органов (гипофиз, щитовидную железу, кору надпочечника), участвующих в процессах роста и полового развития организма.
Щитовидная железа (
glandula
thyroidea
).
Это непарный орган, располагающийся в передней области шеи на уровне гортани и верхнего отдела трахеи. Состоит из Правой и левой доли и перешейка. Масса щитовидной железы у взрослых составляет в среднем около 20 г, поперечный размер 50—60 мм, продольный каждой доли — 50—80 мм, вертикальный размер перешейка от 2 до 2,5 см, а толщина его равна 2—6 мм. Масса и объем железы у женщин больше, чем у мужчин. Железа имеет фиброзную капсулу, от которой в глубину ткани отходят соединительнотканные перегородки — трабекулы, разделяющие железу на дольки, состоящие из фолликулов.
Внутри стенка фолликулов выстлана эпителиальными клетками кубической формы. Внутри полости фолликула находится густое вещество — коллоид, которое содержит тиреоидные гормоны. Железистый фолликулярный эпителий обладает избирательной способностью к накоплению йода. В щитовидной железе под влиянием тиреотропного гормона вырабатываются тироксин (Т4
) и трииодтиронин
(Т3
). Кроме того, в щитовидной железе вырабатывается тиреокальцитонин, который снижает уровень кальция в парафолликулярной ткани. Трииодтиронин синтезируется в меньшем количестве, чем тироксин, но имеет большую активность.
Тиреоидные гормоны — это гормоны широкого спектра действия. Их основные эффекты связаны с влиянием на различные обменные процессы, рост и развитие организма, они участвуют в адаптативных реакциях. Особенно выражено влияние Т3
и Т4
на энергетический обмен. Гормоны действуют путем индукции и активации ферментов, что увеличивает синтез белка, распад жиров и углеводов. Таким образом, тиреоидные гормоны влияют на разные виды обмена веществ.
Тиреоидные гормоны играют значительную роль в регуляции жизненно важных функций организма; изменение их уровня в крови вызывает тяжелые заболевания. Известно, что воздействие в течение длительного времени стимулятора щитовидной железы, который обладает свойствами тиреотропного гормона, ведет к неограниченному образованию тиреоидных гормонов и развитию токсического зоба.
При этом нарушаются углеводный, жировой, водный и минеральный обмены, изменяются процессы окислительного фосфорилирования. Заболевание сопровождается похудением, тахикардией, повышенной нервной возбудимостью, экзофтальмом.
Изменение продукции тиреоидных гормонов чаще связано с недостатком в пище йода, что ведет к разрастанию ткани щитовидной железы и появлению эндокринного зоба.
Развитие этой формы зоба наблюдается во многих странах, в том числе и в Беларуси.
Паращитовидные
железы
(glandulae parathyroideae superior et inferior).
Это округлые или овальные тельца, расположенные на задней поверхности долей щитовидной железы. Количество этих телец непостоянное и колеблется от 2 до 7—8, в среднем 4, по две железы на каждую долю щитовидной железы. Длина телец равна 4—8 мм, ширина 3—4 мм, толщина 2—3 мм. От щитовидной железы паращитовидные железы отличаются более светлой окраской (у детей они бледно-розовые, у взрослых — желтовато-коричневые). Часто железы располагаются в месте входа в ткань щитовидной железы нижней щитовидной артерии или ее ветвей. Паращитовидные железы имеют собственную фиброзную капсулу, от которой внутрь желез идут соединительнотканные прослойки. Последние имеют много кровеносных сосудов и делят ткань желез на группы эпителиальных клеток. Эндокринная функция паращитовидных желез заключается в выделении гормона паратиреокрина,
или паратгормона,
который участвует в регуляции фосфорно-кальциевого обмена. Удаление паращитовидных желез или снижение их функции — гипопаратиреоз —
ведет к снижению уровня кальция в крови и повышению содержания фосфора, при этом повышается возбуждение нервно-мышечной системы, возникают приступы тонических судорог. Повышенная продукция паратгормона — гиперпаратире-оз —
возникает при развитии опухолей паращитовидных желез, сопровождается нарушением структуры костей и их деминерализацией, увеличением содержания в крови кальция и усилением выделения фосфатов с мочой.
Вилочковая железа
(
thymus
).
Располагается в передней части верхнего средостения. Передняя поверхность вилочковой железы прилегает к задней поверхности грудины, а задняя поверхность — к верхней части перикарда, начальным отделам аорты и легочного ствола, левой плечеголовной и верхней полой вене.
Вилочковая железа состоит их двух асимметричных долей: правой и левой. Нижняя часть каждой доли расширена, а верхняя сужена. Левая доля железы в половине случаев длиннее правой. В средней части доли тесно соприкасаются или срастаются между собою. Снаружи железа покрыта тонкой соединительнотканной капсулой, от которой внутрь органа отходят перегородки, разделяющие паренхиму на дольки. Паренхима долек представлена периферической частью — темным корковым веществом и центральной светлой частью — мозговым веществом. Клетки вилочковой железы представлены лимфоцитами (тимоциты), макрофагами, гранулоцитами и плазматическими клетками.
В мозговом веществе находятся специфические тельца тимуса (тельца Гассаля), которые состоят из уплощенных эпителиальных клеток. Вилочковая железа является центральным органом иммуногенеза, в ней происходят превращения стволовых клеток в Т-лимфоциты, ответственные за реакции клеточного иммунитета. Тимус секретирует и выделяет в кровь специфические вещества под названием «тимический (гуморальный) фактор». Последние оказывают влияние на функции Т-лимфоцитов.
Надпочечник
(glandulasuprarenalis) — парный орган, располагается в забрюшинном пространстве непосредственно над верхним концом соответствующей почки. Масса его составляет 12—13 г, длина 40—60 мм, ширина 2—8 мм.
Надпочечник имеет форму сжатого спереди назад конуса, в котором различают переднюю, заднюю и нижнюю (почечную) поверхности. Располагаются надпочечники на уровне XI—XII грудных позвонков. Правый надпочечник
лежит несколько ниже левого. Задней поверхностью правый надпочечник прилегает к поясничной части диафрагмы, передней — соприкасается с висцеральной поверхностью печени и двенадцатиперстной кишкой, а нижней вогнутой — с верхним концом правой почки. Левый надпочечник
передней поверхностью прилегает к хвосту поджелудочной железы, кардиальной части желудка, задняя его поверхность соприкасается с диафрагмой, а нижняя — с верхним концом левой почки.
Поверхность надпочечника бугристая. На переднемедиальной поверхности видна глубокая борозда — ворота
органа, через которые выходят центральная вена и лимфатические сосуды. Снаружи надпочечник покрыт фиброзной капсулой, которая плотно срастается с паренхимой и отдает в глубь железы многочисленные соединительнотканные капсулы. Под фиброзной капсулой находится корковое вещество (кора), состоящее из трех зон. Снаружи, ближе к капсуле, находится клубочковая зона, далее — средняя, наиболее широкая пучковая зона, а затем внутренняя сетчатая зона, прилегающая к мозговому веществу.
В коре надпочечника вырабатываются гормоны под общим названием кортикостероиды.
Они делятся на две основные группы: 1) глюкокортикоиды (кортикостерон, кортизол, гидрокортизол и кортизон), которые образуются в пучковой зоне; 2) минералокортикоиды (альдостерон), выделяемые клетками клубочковой зоны коры. Кроме того, в коре надпочечника, главным образом в сетчатой зоне, сек-ретируется небольшое количество мужских половых веществ, близких по строению и функции к гормонам-анд-рогенам, а также эстрогены и прогестерон.
В центральной части надпочечника располагается мозговое вещество, образованное крупными клетками, которые окрашиваются солями хрома в желто-бурый цвет. Различают два вида этих клеток: эпинефроциты —
составляют основную массу и выделяют адреналин и норэпинефроциты
— вырабатывают норадреналин.
Глюкокортикоиды
оказывают разное воздействие на обмен веществ. Они стимулируют синтез гликогена из глюкозы и белков и отложение гликогена в мышцах, одновременно повышая уровень глюкозы в крови; в значительной степени влияют на клеточный и гуморальный иммунитет, обладают сильным противовоспалительным действием. Особенно отчетливо наблюдаются изменения концентрации глюкокортикоидов при стрессе. Согласно теории стресса, Г. Селье выделяет три его фазы: тревоги, резистентности и опустошения. Стресс-реакция может пройти бесследно, если влияние не очень сильное; при его повторении возможна адаптация к этому стимулу. Если же стресс очень интенсивный, тогда возможно опустошение всех запасов глюкокортикостероидов в коре надпочечников и разрушение ее.
Изменение концентрации глюкокортикоидов
как в сторону повышения (гиперфункция), так и в сторону снижения (гипофункция) приводит к серьезным нарушениям в организме. В результате повышенной секреции кортизола
наблюдаются ожирение, усиленный распад белков (катаболический эффект), задержка воды, гипертензия и т. д. При недостаточности функции коры надпочечников, снижении выработки кортикостероидов
возникает тяжелая патология — болезнь Аддисона.
Она характеризуется бронзовой окраской тела, повышенной усталостью, гипотонией, слабостью сердечной мышцы и др.
Минералокортикоиды (алъдостерон)
регулируют обмен Na+
и К4
, действуя главным образом на почки. При избытке гормона повышается концентрация Na4
' и снижается ICв крови, возрастает ее осмотическое давление, задерживается вода в организме, повышается артериальное давление. Дефицит гормона ведет к снижению уровня Na+
в крови и тканях и к повышению уровня К^. Потеря Na+
сопровождается выведением из тканей жидкости — обезвоживанием организма.
Адреналин
влияет на сердечно-сосудистую систему: повышает артериальное давление, частоту и силу сердечных сокращений, расширяет сосуды скелетных мышц, гладкую мускулатуру бронхов. Кроме того, он увеличивает содержание глюкозы в крови, усиливает окислительные процессы в клетках. Выход адреналина в кровь происходит под действием симпатической нервной системы.
Норадреналин
способствует поддержанию тонуса кровеносных сосудов, участвует в передаче возбуждения из симпатических нервных волокон на иннервируемые органы.
Поджелудочная железа состоит из экзокринной и эндокринной частей. Эндокринная часть
представлена группами эпителиальных клеток (островки Лангерганса),
отделенных от экзокринной части железы тонкими соединительноткан-ными прослойками. Больше всего островков сконцентрировано в области хвоста поджелудочной железы. Размеры панкреатических островков колеблются в пределах 0,1— 0,3 мм, а общая масса их не превышает 1/100 массы поджелудочной железы.
Панкреатические островки имеют два основных типа железистых клеток. Клетки, синтезирующие инсулин, называют бета (или b)-клетками; клетки, вырабатывающие глюкагон — альфа (или a)-клетками.
Инсулин
представляет собой белковый гормон с молекулярной массой около 6000 Да. Он образуется из проинсулина под влиянием протеаз. Превращение проинсулина в активный гормон инсулин происходит в бета-клетках. Регуляция секреции инсулина осуществляется симпатической и парасимпатической нервной системой, а также под влиянием ряда полипептидов, которые вырабатываются в желудочно-кишечном тракте.
Глюкагон —
полипептид, состоит из одной цепи с молекулярной массой около 3500 Да. Он может вырабатываться и в кишечнике в виде энтероглюкагона.
Регуляция секреции глюкагона осуществляется при помощи рецепторов глюкозы в гипоталамусе, которые определяют снижение уровня глюкозы в крови. В эту цепь взаимодействий включаются гормон роста, соматостатин, энтероглюкагон, симпатическая нервная система.
Гормоны островковых клеток оказывают значительное влияние на метаболические процессы. Инсулин является анаболическим гормоном с широким спектром действия. Его роль заключается в повышении синтеза углеводов, жиров и белков. Он стимулирует метаболизм глюкозы, увеличивает проникновение для глюкозы клеток миокарда, скелетных мышц, что способствует большему току глюкозы внутрь клетки. Инсулин снижает уровень глюкозы в крови, стимулирует синтез гликогена в печени, влияет на обмен жиров.
Основной эффект глюкагона связан с усилением метаболических процессов в печени, расщеплением гликогена до глюкозы и выделением ее в ток крови. Глюкагон является синергистом адреналина. При отклонении уровня глюкозы в крови от нормы наблюдается гипо-
или гипергликемия.
При недостатке инсулина или изменении его активности содержание глюкозы в крови резко возрастает, что может привести к появлению сахарного диабета
с соответствующими клиническими симптомами. Высокий уровень глюкагона в крови вызывает развитие гипогликемических состояний.
Яичко (семенник) у мужчин и яичники у женщин, кроме половых клеток, вырабатывают и выделяют в кровь половые гормоны, под влиянием которых происходит формирование вторичных половых признаков.
Эндокринной функцией в яичке обладает интерстиций, который представлен железистыми клетками — интерстициальными эндокриноцитами
яичка, или клетками Лейдига,
которые располагаются в рыхлой соединительной ткани между извитыми семенными канальцами, рядом с кровеносными и лимфатическими сосудами. Интерстициальные эндокриноциты яичка выделяют мужской половой гормон — тестостерон.
В яичнике вырабатываются такие половые гормоны, как эстроген, гонадотропин и прогестерон. Местом образования эстрогена (фолликулина) и гонадотропина является зернистый слой созревающих фолликулов, а также интер-стициальные клетки яичника. Эстроген стимулирует, а гонадотропин угнетает рост и развитие половых клеток. Под влиянием фолликулостимулирующего и лютеинизирующего гормонов гипофиза происходит рост фолликулов и активизация интерстициальных клеток. Лютеинизирующий гормон вызывает овуляцию и образование желтого тела, клетки которого вырабатывают гормон яичника прогестерон.
Этот гормон подготавливает слизистую оболочку матки для имплантации оплодотворенной яйцеклетки, а также задерживает рост новых фолликулов.
Эндокринные железы и выделяемые ими гормоны тесно связаны с нервной системой, образуют общий интеграционный механизм регуляции. Регулирующее влияние центральной нервной системы на физиологическую активность желез внутренней секреции осуществляется через гипоталамус. В свою очередь гипоталамус связан через афферентные пути с другими отделами центральной нервной системы (со спинным, продолговатым и средним мозгом, таламусом, базальными ганглиями, полями коры больших полушарий и др.). Благодаря этим связям в гипоталамус поступает информация со всех отделов организма: сигналы от экстеро- и интерорецепторов идут в центральную нервную систему через гипоталамус и передаются эндокринным органам.
Таким образом, нейросекреторные клетки гипоталамуса превращают афферентные стимулы в гуморальные факторы с физиологической активностью (рилизинг-гормоны,
или либерины),
которые стимулируют синтез и высвобождение гормонов гипофиза. А гормоны, тормозящие эти процессы, называются ингибирующими гормонами
(или факторами) или статинами.
Гипоталамические рилизинг-гормоны влияют на функцию клеток гипофиза, которые вырабатывают ряд гормонов. Последние в свою очередь влияют на синтез и секрецию гормонов периферических эндокринных желез, а те уже на органы или ткани-мишени. Все уровни этой системы взаимодействий тесно связаны между собой системой обратной связи.
Кроме того, известно, что разные гормоны оказывают воздействие и на функции отделов ЦНС.
Важную роль в регуляции функции эндокринных желез играют медиаторы симпатических и парасимпатических нервных волокон.
Однако имеются железы внутренней секреции (паращи-товидная, поджелудочная и др.), которые регулируются иным путем за счет влияния уровня гормонов-антагонистов, а также в результате изменения концентрации тех метаболитов (веществ), уровень которых регулируется этими гормонами. Существует часть гормонов, выработанных в гипоталамусе (антидиуретический гормон, окситацин), гормоны гипофиза, которые непосредственно влияют на органы и ткани-мишени.
Таким образом, регуляция желез внутренней секреции в организме человека представляет собой сложную, со многими неизвестными процессами систему.
1. Расскажите о роли желез внутренней секреции в организме человека.
2. Объясните строение гипофиза и его связь с другими эндокринными железами.
3. Что вы знаете о гормонах передней доли гипофиза?
4. Назовите функциональные особенности задней доли гипофиза.
5. Строение и функциональные особенности щитовидной железы.
6. Строение и роль в организме паращитовидных желез и их положение.
7. Расскажите о роли вилочковой железы для организма человека.
8. Особенности строения и функции надпочечников.
9. Какую роль играют в организме гормоны надпочечников?
10. Расскажите об эндокринной функции поджелудочной железы.
11. Какие эндокринные функции выполняют половые железы?
12. Объясните, как происходит регуляция желез внутренней секреции.
Цель занятий —
изучить анатомическое и гистологическое строение желез внутренней секреции.
Оснащение —
набор гистологических препаратов, электронные микрофотографии, схемы, таблицы, слайды, микроскоп, диапроектор.
Содержание работы.
Учащийся должен знать: 1) общее строение эндокринной системы; 2) изучить по гистологическим препаратам и микрофотографиям: а) гипофиз; б) щитовидную железу; в) надпочечник; г) поджелудочную железу; 3) функции желез внутренней секреции; 4) принципы регуляции желез внутренней секреции.
Оформление протокола.
Зарисовать схему строения инсулоцитов поджелудочной железы; схему гландулоцита и дать обозначения. Записать основные гормоны, вырабатываемые железами эндокринной системы.
Выполняя одну из главных функций — транспортную — сердечно-сосудистая система обеспечивает ритмичное течение физиологических и биохимических процессов в организме человека. К тканям и органам по кровеносным сосудам доставляются все необходимые вещества (белки, углеводы, кислород, витамины, минеральные соли) и отводятся продукты обмена веществ и углекислый газ. Кроме того, с током крови по сосудам разносятся в органы и ткани выработанные эндокринными железами гормональные вещества, которые являются специфическими регуляторами обменных процессов, антитела, необходимые для защитных реакций организма против инфекционных заболеваний. Таким образом, сосудистая система выполняет еще и регуляторную, и защитную функции. В содружестве с нервной и гуморальной системами сосудистая система играет важную роль в обеспечении целостности организма.
Сосудистая система делится на кровеносную и лимфатическую. Эти системы анатомически и функционально тесно связаны, дополняют одна другую, но между ними есть определенные различия. Кровь в организме движется по кровеносной системе. Кровеносная система состоит из центрального органЙ кровообращения — сердца, ритмические сокращения которого дают движение крови по сосудам.
Строение артерий, вен и капилляров
.
Сосуды, которые несут кровь от сердца к органам и тканям, называются артериями,
а сосуды, несущие кровь от периферии к сердцу, — венами.
Артериальная и венозная части сосудистой системы соединяются между собой капиллярами,
через стенки которых происходит обмен веществ между кровью и тканями.
Артерии, питающие стенки тела, называются париетальными (пристеночными),
артерии внутренних органов — висцеральными (внутренностными).
По топографическому принципу артерии делятся на вне-органные и внутриорганные. Строение внутриорганных артерий зависит от развития, строения и функции органа. В органах, которые в период развития закладываются общей массой (легкие, печень, почки, селезенка, лимфатические узлы), артерии входят в центральную часть органа и дальше разветвляются соответственно долям, сегментам и долькам. В органах, которые закладываются в виде трубки (пищеводный тракт, выводные протоки мочеполовой системы, головной и спинной мозг), ветви артерий имеют кольцевидное и продольное направление в ее стенке.
Различают магистральный и рассыпной тип ветвления артерий. При магистральном типе ветвления
имеются основной ствол и отходящие от артерии боковые ветви с постепенно уменьшающимся диаметром. Рассыпной тип ветвления
артерии характеризуется тем, что основной ствол делится на большое количество конечных ветвей.
Артерии, обеспечивающие окольный ток крови, в обход основного пути, называются коллатеральными.
Выделяют межсистемные и внутрисистемные анастомозы. Первые образуют соединения между ветвями разных артерий, вторые — между ветвями одной артерии.
Внутриорганные сосуды последовательно делятся на артерии 1—5-го порядка, образуя микроскопическую систему сосудов - микроциркуляторное русло.
Оно формируется из артериолы, прекапиллярной артериолы, или прека-пилляров, капилляров, посткапиллярных венул или посткапилляров и венул. Из внутриорганных сосудов кровь поступает в артериолы, которые образуют в тканях органов богатые кровеносные сети. Затем артериолы переходят в более тонкие сосуды — прекапилляры,
диаметр которых составляет 40—50 мкм, а последние — в более мелкие — капилляры
с диаметром от 6 до 30—40 мкм и толщиной стенки 1 мкм. В легких, головном мозге, гладких мышцах расположены наиболее узкие капилляры, а в железах — широкие. Наиболее широкие капилляры (синусы) наблюдаются в печени, селезенке, костном мозге и лакунах пещеристых тел долевых органов.
В капиллярах кровь течет с небольшой скоростью (0,5— 1,0 мм/с), имеет низкое давление (до 10—15 мм рт. ст.). Это связано с тем, что в стенках капилляров происходит наиболее интенсивный обмен веществ между кровью и тканями. Капилляры находятся во всех органах, кроме эпителия кожи и серозных оболочек, эмали зубов и дентина, роговицы, клапанов сердца и др. Соединяясь между собой, капилляры образуют капиллярные сети, особенности которых зависят от строения и функции органа.
Пройдя через капилляры, кровь поступает в посткапиллярные венулы, а затем в венулы, диаметр которых равен 30—40 мкм. Из венул начинается формирование внутриорганных вен 1—5-го порядка, которые затем впадают во внеорганные вены. В кровеносной системе встречается и прямой переход крови из артериол в венулы — артериоло-венулярные анастомозы.
Общая вместимость венозных сосудов в 3—4 раза больше, чем артерий. Это связано с давлением и небольшой скоростью крови в венах, компенсируемых объемом венозного русла.
Вены
являются депо для венозной крови. В венозной системе находится около 2/3 всей крови организма. Внеорганные венозные сосуды, соединяясь между собой, образуют самые крупные венозные сосуды тела человека — верхнюю и нижнюю полые вены, которые входят в правое предсердие.
Артерии по строению и функциональному назначению отличаются от вен. Так, стенки артерий оказывают сопротивление давлению крови, более эластичны и растяжимы. Благодаря этим качествам ритмичный ток крови становится непрерывным. В зависимости от диаметра артерии делятся на крупные, средние и мелкие.
Стенка артерий состоит из внутренней, средней и наружной оболочек. Внутренняя оболочка образована эндотелием, базальной мембраной и подэндотелиальным слоем. Средняя оболочка состоит главным образом из гладких мышечных клеток кругового (спирального) направления, а также из коллагеновых и эластических волокон. Наружная оболочка построена из рыхлой соединительной ткани, которая содержит коллагеновые и эластические волокна и выполняет защитную, изолирующую и фиксирующую функции, имеет сосуды и нервы. Во внутренней оболочке отсутствуют собственные сосуды, она получает питательные вещества непосредственно из крови.
В зависимости от соотношения тканевых элементов в стенке артерии делятся на эластический, мышечный и смешанный типы. К эластическому типу
относятся аорта и легочный ствол. Эти сосуды могут сильно растягиваться во время сокращения сердца. Артерии мышечного типа
находятся в органах, изменяющих свой объем (кишечник, мочевой пузырь, матка, артерии конечностей). К смешанному типу (мышечно-эластическому)
относятся сонная, подключичная, бедренная и другие артерии. По мере отдаления от сердца в артериях уменьшается количество эластических элементов и повышается число мышечных, возрастает способность к изменению просвета. Поэтому мелкие артерии и артериолы являются главными регуляторами кровотока в органах.
Стенка капилляров тонкая, состоит из одного слоя эндотелиальных клеток, расположенных на базальной мембране, обусловливая ее обменные функции.
Стенка вен, как и артерий, имеет три оболочки: внутреннюю, среднюю и наружную.
Просвет вен несколько больше, чем у артерий. Внутренний слой выстлан слоем эндотелиальных клеток, средний слой относительно тонкий и содержит мало мышечных и эластических элементов, поэтому вены на разрезе спадаются. Наружный слой представлен хорошо развитой соедини-тельнотканной оболочкой. По всей длине вен расположены попарно клапаны, которые препятствуют обратному току крови. Клапанов больше в поверхностных венах, чем в глубоких, в венах нижних конечностей, чем в венах верхних конечностей. Давление крови в венах низкое, пульсация отсутствует.
В зависимости от топографии и положения в теле и органах вены делятся на поверхностные и глубокие. На конечностях глубокие вены попарно сопровождают одноименные артерии. Название глубоких вен аналогично названию артерий, к которым они прилегают (плечевая артерия — плечевая вена и т. д.). Поверхностные вены соединяются с глубокими при помощи проникающих вен, которые выполняют роль анастомозов. Часто соседние вены, соединившись между собой многочисленными анастомозами, образуют венозные сплетения на поверхности или в стенках ряда внутренних органов (мочевой пузырь, прямая кишка). Между крупными венами (верхняя и нижняя полые вены, воротная вена) находятся межсистемные венозные анастомозы — каво-кавальный, портокавальный и каво-портокавальный, которые являются коллатеральными путями тока венозной крови в обход основных вен.
Расположение сосудов тела человека соответствует определенным закономерностям: общему типу строения организма человека, наличию осевого скелета, симметрии тела, наличию парных конечностей, асимметрии большинства внутренних органов. Обычно артерии направляются к органам кратчайшим путем и подходят к ним с внутренней их стороны (через ворота). На конечностях артерии идут по сгибательной поверхности, образуют вокруг суставов артериальные сети. На костной основе скелета артерии идут параллельно костям, например межреберные артерии проходят рядом с ребрами, аорта -- с позвоночником.
В стенках сосудов находятся нервные волокна, связанные с рецепторами, которые воспринимают изменения состава крови и стенки сосуда. Особенно много рецепторов в аорте, сонном синусе, легочном стволе.
Регуляцию кровообращения как в организме в целом, так и в отдельных органах в зависимости от их функционального состояния осуществляют нервная и эндокринная системы.
Сердце
(cor) — полый, мышечный орган конусовидной формы, массой 250—350 г, выбрасывает кровь в артерии и принимает венозную кровь (рис. 87, 88).
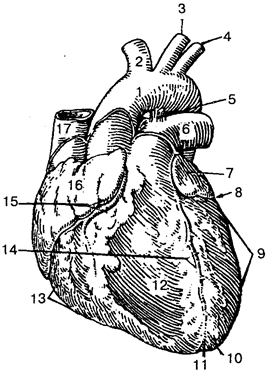
Рис. 87.
Сердце (вид спереди):
1 —
аорта; 2 —
плечеголовной ствол; 3 —
левая общая сонная артерия; 4—
левая подключичная артерия; 5— артериальная связка (фиброзный тяж на месте заросшего артериального протока); 6—
легочный ствол; 7 — левое ушко; 8, 15 —
венечная борозда; 9 —
левый желудочек; 10—
верхушка сердца; 11—
вырезка верхуш-ки сердца; 12—
грудино-ре-берная (передняя) поверхность сердца; 13 —
правый желудочек; 14 —
передняя межжелудочковая борозда; 16—
правое ушко; 17—
верхняя полая вена

Рис. 88.
Сердце (раскрыто):
1 — полулунные заслонки клапана аорты; 2 — легочные вены; 3 —
левое предсердие; 4, 9—
венечные артерии; 5 —
левый предсердно-желудочковый (мит-ральный) клапан (двухстворчатый клапан); 6—
сосочковые мышцы; 7— правый желудочек; 8 —
правый предсердно-желудочковый (трехстворчатый) клапан; 10 —
легочный ствол; 11—
верхняя полая вена; 12—
аорта
Оно расположено в грудной полости между легкими в нижнем средостении. Приблизительно 2/3 сердца находится в левой половине грудной клетки и 1/3 — в правой. Верхушка сердца направлена вниз, влево и вперед, основание — вверх, вправо и назад. Передняя поверхность сердца прилегает к грудине и реберным хрящам, задняя — к пищеводу и грудной части аорты, снизу — к диафрагме. Верхняя граница сердца находится на уровне верхних краев III правого и левого реберных хрящей, правая граница проходит от верхнего края III правого реберного хряща и на 1—2 см по правому краю грудины, опускается вертикально вниз до V реберного хряща; левая граница сердца продолжается от верхнего края III ребра до верхушки сердца, идет на уровне середины расстояния между левым краем грудины и левой среднеключичной линией. Верхушка сердца определяется в межреберном промежутке на 1,0—1,5 см внутрь от средней линии. Нижняя граница сердца идет от хряща V правого ребра до верхушки сердца. В норме длина сердца составляет 10,0 — 15,0 см, самый большой поперечный размер сердца 9—11 см, переднезадний — 6—8 см.
Границы сердца изменяются в зависимости от возраста, пола, конституции и положения тела. Сдвиг границы сердца наблюдается при увеличении (дилатации) его полостей, а также в связи с утолщением (гипертрофией) миокарда.
Правая граница сердца увеличивается в результате расщепления правых желудочка и предсердия при недостаточности трехстворчатого клапана, сужения устья легочной артерии, хронических заболеваний легких. Сдвиг левой границы сердца чаще обусловлен повышением артериального давления в большом круге кровообращения, аортальными пороками сердца, недостаточностью митрального клапана.
На поверхности сердца видны передние и задние меж-желуд очковые борозды, которые идут спереди и сзади, и поперечная венечная борозда, расположенная кольцеобразно. По этим бороздам проходят собственные артерии и вены сердца.
Сердце человека состоит из двух предсердий и двух желудочков.
Правое предсердие
представляет собой полость емкостью 100—180 мл, по форме напоминает куб, расположено у основания сердца справа и сзади аорты и легочного ствола. В правое предсердие входят верхняя и нижняя полые вены, венечный синус и наименьшие вены сердца. Переднюю часть правого предсердия составляет правое ушко. На внутренней поверхности правого ушка предсердия выступают гребенчатые мышцы. Расширенная задняя часть стенки правого предсердия является местом входа крупных венозных сосудов — верхней и нижней полых вен. Правое предсердие отделяется от левого межпредсердной перегородкой, на которой находится овальная ямка.
Правое предсердие соединяется с правым желудочком при помощи правого предсердно-желудочкового отверстия. Между последним и местом входа нижней полой вены находится отверстие венечного синуса и устья наименьших вен сердца.
Правый желудочек
имеет форму пирамиды с верхушкой, направленной вниз, и располагается справа и спереди левого желудочка, занимает большую часть передней поверхности сердца. Правый желудочек отделяется от левого межжелудочковой перегородкой, которая состоит из мышечной и перепончатой частей. Вверху в стенке левого желудочка находятся два отверстия: сзади — правое предсердие - желудочковое, а спереди — отверстие легочного ствола. Правое предсердно-желудочковое отверстие закрывается правым предсердно-желудочковым клапаном, который имеет переднюю, заднюю и перегородочную створки, напоминающие треугольные сухожильные пластинки. На внутренней поверхности правого желудочка находятся мясистые трабекулы и конусовидные сосочковые мышцы с сухожильными хордами, которые прикрепляются к створкам клапана. При сокращении мускулатуры желудочка створки смыкаются и удерживаются в таком состоянии сухожильными хордами, сокращением сосочковых мышц не пропускают кровь назад в предсердие.
Непосредственно в начале легочного ствола находится клапан легочного ствола.
Он состоит из передней, левой и правой задних полулунных заслонок, которые располагаются по кругу, выпуклой поверхностью в сторону полости желудочка, а вогнутой — в просвет легочного ствола. При сокращении мускулатуры желудочка полулунные заслонки током крови прижимаются к стенке легочного ствола и не препятствуют току крови из желудочка; а при расслаблении желудочка, когда давление в его полости падает, обратный ток крови заполняет карманы между стенками легочного ствола и каждой из полулунных заслонок и раскрывает заслонки, их края смыкаются и не пропускают кровь в желудочек сердца.
Левое предсердие
имеет форму неправильного куба, от правого предсердия отделено межпредсердной перегородкой; спереди имеет левое ушко. В заднем отделе верхней стенки предсердия открываются четыре легочные вены, по которым течет обогащенная в легких O2
кровь. С левым желудочком соединяется при помощи левого предсердно-желудочкового отверстия.
Левый желудочек
имеет форму конуса, основанием направлен кверху. В передневерхнем отделе его находится отверстие аорты, через которое желудочек соединяется с аортой. В месте выхода аорты из желудочка расположен клапан аорты, который имеет правую, левую (переднюю) и заднюю полулунные заслонки. Между каждой заслонкой и стенкой аорты находится синус. Заслонки аорты более толстые и крупные, чем в легочном стволе. В предсердно-желудочковом отверстии расположен левый предсердно-желудочковый клапан с передней и задней треугольными створками. На внутренней поверхности левого желудочка находятся мясистые трабекулы и передняя и задняя сосочковые мышцы, от которых идут к створкам митрального клапана толстые сухожильные хорды.
Стенка сердца состоит из трех слоев: внутреннего — эндокарда, среднего — миокарда и наружного — эпикарда.
Эндокард
представляет собой слой эндотелия, выстилающего все полости сердца и плотно сросшегося с подлежащим мышечным слоем. Он образует клапаны сердца, полулунные клапаны аорты и легочного ствола.
Миокард
является самой толстой и мошной в функциональном отношении частью стенки сердца; образован сердечной поперечнополосатой мышечной тканью и состоит из сердечных кардиомиоцитов, соединенных между собою посредством вставочных дисков. Объединяясь в мышечные волокна или комплексы, миоциты образуют узкопетлистую сеть, которая обеспечивает ритмичное сокращение предсердий и желудочков. Толщина миокарда неодинакова: наибольшая — у левого желудочка, наименьшая — у предсердий. Миокард желудочков состоит из трех мышечных слоев — наружного, среднего и внутреннего. Наружный слой имеет косое направление мышечных волокон, идущих от фиброзных колец до верхушки сердца. Волокна внутреннего слоя располагаются продольно и дают начало сосочковым мышцам и мясистым трабекулам. Средний слой образован круговыми пучками мышечных волокон, отдельный для каждого желудочка.
Миокард предсердий состоит из двух слоев мышц — поверхностного и глубокого. Поверхностный слой имеет циркулярно или поперечно расположенные волокна, а глубокий слой — продольное направление. Поверхностный слой мышц охватывает одновременно оба предсердия, а глубокий — отдельно каждое предсердие. Мышечные пучки предсердий и желудочков не соединяются между собой.
Мышечные волокна предсердий и желудочков берут начало от фиброзных колец, отделяющих предсердия от желудочков. Фиброзные кольца располагаются вокруг правого и левого предсердно-желудочковых отверстий и образуют своеобразный скелет сердца, к которому относятся тонкие кольца из соединительной ткани вокруг отверстий аорты, легочного ствола и прилегающие к ним правый и левый фиброзные треугольники.
Эпикард —
наружная оболочка сердца, которая покрывает снаружи миокард и является внутренним листком серозного перикарда. Эпикард состоит из тонкой соединительной ткани, покрытой мезотелием, охватывает сердце, восходящую часть аорты и легочного ствола, конечные отделы полых и легочных вен. Затем из этих сосудов эпикард переходит в париетальную пластинку серозного перикарда.
Проводящая система сердца
.
Регуляция и координация сократительной функции сердца осуществляются его проводящей системой, которая образована атипичными мышечными волокнами (сердечные проводящие мышечные волокна), обладающими способностью проводить раздражения от нервов сердца к миокарду и автоматизмом.
Центрами проводящей системы являются два узла: 1) си-нусно-предсердный, расположенный в стенке правого предсердия между отверстием верхней полой вены и правым ушком и отдающий ветви к миокарду предсердия;
2) предсердно-желудочковый, находящийся в толще нижнего отдела межпред сердной перегородки. От этого узла отходит предсердно-желудочковый пучок (пучок Гиса), который продолжается в межжелудочковую перегородку, где делится на правую и левую ножки, которые затем переходят в окончательные разветвления волокон (волокна Пур-кине) и заканчиваются в миокарде желудочков.
Кровоснабжение и иннервация сердца
.
Сердце получает артериальную кровь, как правило, из двух коронарных (венечных) левой и правой артерий. Правая венечная артерия начинается на уровне правого синуса аорты, а левая венечная — на уровне левого его синуса. Обе артерии начинаются от аорты, несколько выше полулунных клапанов, и лежат в венечной борозде. Правая венечная артерия проходит под ушком правого предсердия, по венечной борозде огибает правую поверхность сердца, затем по задней поверхности влево, где анастомозирует с ветвью левой венечной артерии. Наиболее крупной ветвью правой венечной артерии является задняя межжелудочковая ветвь, которая по одноименной борозде сердца направляется в сторону его верхушки. Ветви правой венечной артерии снабжают кровью стенку правого желудочка и предсердия, заднюю часть межжелудочковой перегородки, сосочковые мышцы правого желудочка, синусно-предсердный и предсердно-желудочковый узлы проводящей системы сердца.
Левая венечная артерия находится между началом легочного ствола и ушком левого предсердия, делится на две ветви: переднюю межжелудочковую и сгибательную. Передняя межжелудочковая ветвь идет по одноименной борозде сердца в сторону его верхушки и анастомозирует с задней межжелудочковой ветвью правой венечной артерии. Левая венечная артерия кровоснабжает стенку левого желудочка, сосочковые мышцы, большую часть межжелудочковой перегородки, переднюю стенку правого желудочка и стенку левого предсердия. Ветви венечных артерий дают возможность снабжать кровью все стенки сердца. Вследствие высокого уровня обменных процессов в миокарде анастомо-зирующие между собой микрососуды в слоях сердечной мышцы повторяют ход пучков мышечных волокон. Кроме того, существуют и другие типы кровоснабжения сердца: правовенечный, левовенечный и средний, когда миокард получает больше крови с соответствующей ветви венечной артерии.
Вен сердца больше, чем артерий. Большинство крупных вен сердца собирается в один венозный синус.
В венозный синус впадают: 1) большая вена сердца —
отходит от верхушки сердца, передней поверхности правого и левого желудочков, собирает кровь от вен передней поверхности обоих желудочков и межжелудочковой перегородки; 2) средняя вена сердца —
собирает кровь от задней поверхности сердца; 3) малая вена сердца —
лежит на задней поверхности правого желудочка и собирает кровь из правой половины сердца; 4) задняя вена левого желудочка —
формируется на задней поверхности левого желудочка и отводит с этой области кровь; 5) косая вена левого предсердия —
берет начало на задней стенке левого предсердия и собирает от него кровь.
В сердце находятся вены, непосредственно открывающиеся в правое предсердие: передние вены сердца,
в которые поступает кровь из передней стенки правого желудочка, и наименьшие вены сердца,
впадающие в правое предсердие и частично в желудочки и левое предсердие.
Сердце получает чувствительную, симпатическую и парасимпатическую иннервацию.
Симпатические волокна от правого и левого симпатических стволов, проходя в составе сердечных нервов, передают импульсы, которые ускоряют ритм сердца, расширяют просвет венечных артерий, а парасимпатические волокна проводят импульсы, которые замедляют сердечный ритм и суживают просвет венечных артерий. Чувствительные волокна от рецепторов стенок сердца и его сосудов идут в составе нервов к соответствующим центрам спинного и головного мозга.
Схема иннервации сердца (по В. П. Воробьеву) выглядит следующим образом. Источниками иннервации сердца являются сердечные нервы и ветви, которые идут к сердцу; внеорганные сердечные сплетения (поверхностное и глубокое), расположенные около дуги аорты и легочного ствола; внутриорганное сердечное сплетение, которое находится в стенках сердца и распределяется по всем его слоям.
Верхний, средний и нижний шейные, а также грудные сердечные нервы начинаются от шейного и верхних II—V узлов правого и левого симпатических стволов. Сердце иннервируется также сердечными ветвями от правого и левого блуждающих нервов.
Поверхностное внеорганное сердечное сплетение лежит на передней поверхности легочного ствола и на вогнутой полуокружности дуги аорты; глубокое внеорганное сплетение находится позади дуги аорты (впереди бифуркации трахеи). В поверхностное внеорганное сплетение входят верхний левый шейный сердечный нерв из левого шейного симпатического узла и верхняя левая сердечная ветвь из левого блуждающего нерва. Ветви внеорганных сердечных сплетений образуют единое внутриорганное сердечное сплетение, которое в зависимости от расположения в слоях сердечной мышцы условно подразделяется на подэпи-кардиальное, внутримышечное и подэндокардиальное сплетения.
Иннервация оказывает регулирующее влияние на деятельность сердца, изменяет ее в соответствии с потребностями организма.
Малый круг кровообращения
начинается в правом желудочке, из которого выходит легочный ствол, и заканчивается в левом предсердии, куда впадают легочные вены. Малый круг кровообращения еще называют легочным,
он обеспечивает газообмен между кровью легочных капилляров и воздухом легочных альвеол. В его состав входят легочный ствол, правая и левая легочные артерии с их ветвями, сосуды легких, которые собираются в две правые и две левые легочные вены, впадая в левое предсердие.
Легочный ствол
(truncuspulmonalis) берет начало от правого желудочка сердца, диаметр 30 мм, идет косо вверх, влево и на уровне IV грудного позвонка делится на правую и левую легочные артерии, которые направляются к соответствующему легкому.
Правая легочная артерия
диаметром 21 мм идет вправо к воротам легкого, где делится на три долевые ветви, каждая из которых в свою очередь делится на сегментарные ветви.
Левая легочная артерия
короче и тоньше правой, проходит от бифуркации легочного ствола к воротам левого легкого в поперечном направлении. На своем пути артерия перекрещивается с левым главным бронхом. В воротах соответственно двум долям легкого она делится на две ветви. Каждая из них распадается на сегментарные ветви: одна — в границах верхней доли, другая — базальная часть — своими ветвями обеспечивает кровью сегменты нижней доли левого легкого.
Легочные вены.
Из капилляров легких начинаются вену-лы, которые сливаются в более крупные вены и образуют в каждом легком по две легочные вены: правую верхнюю и правую нижнюю легочные вены; левую верхнюю и левую нижнюю легочные вены.
Правая верхняя легочная вена
собирает кровь от верхней и средней доли правого легкого, а правая нижняя -
от нижней доли правого легкого. Общая базальная вена и верхняя вена нижней доли формируют правую нижнюю легочную вену.
Левая верхняя легочная вена
собирает кровь из верхней доли левого легкого. Она имеет три ветви: верхушечнозаднюю, переднюю и язычковую.
Левая нижняя легочная
вена выносит кровь из нижней доли левого легкого; она крупнее верхней, состоит из верхней вены и общей базальной вены.
Большой круг кровообращения
начинается в левом желудочке, откуда выходит аорта, и заканчивается в правом предсердии.
Основное назначение сосудов большого круга кровообращения — доставка к органам и тканям кислорода и пищевых веществ, гормонов. Обмен веществ между кровью и тканями органов происходит на уровне капилляров, выведение из органов продуктов обмена веществ — по венозной системе.
К кровеносным сосудам большого круга кровообращения относятся аорта с отходящими от нее артериями головы, шеи, туловища и конечностей, ветви этих артерий, мелкие сосуды органов, включая капилляры, мелкие и крупные вены, которые затем образуют верхнюю и нижнюю полые вены.
Аорта
(aorta) — самый большой непарный артериальный сосуд тела человека. Она делится на восходящую часть, дугу аорты и нисходящую часть. Последняя в свою очередь делится на грудную и брюшную части.
Восходящая часть аорты
начинается расширением — луковицей, выходит из левого желудочка сердца на уровне III межреберья слева, позади грудины идет вверх и на уровне II реберного хряща переходит в дугу аорты. Длина восходящей аорты составляет около 6 см. От нее отходят правая и левая венечные артерии, которые снабжают кровью сердце.
Дуга аорты
начинается от II реберного хряща, поворачивает влево и назад к телу IV грудного позвонка, где проходит в нисходящую часть аорты. В этом месте находится небольшое сужение — перешеек аорты.
От дуги аорты отходят крупные сосуды (плечеголовной ствол, левая общая сонная и левая подключичная артерии), которые обеспечивают кровью шею, голову, верхнюю часть туловища и верхние конечности.
Нисходящая часть аорты —
наиболее длинная часть аорты, начинается от уровня IV грудного позвонка и идет к IV поясничному, где делится на правую и левую подвздошные артерии; это место называется бифуркацией аорты.
В нисходящей части аорты различают грудную и брюшную аорту.
Плечеголовной ствол на уровне правого грудино-клю-чичного сустава делится на две ветви — правую общую сонную и правую подключичную артерии (рис. 89).
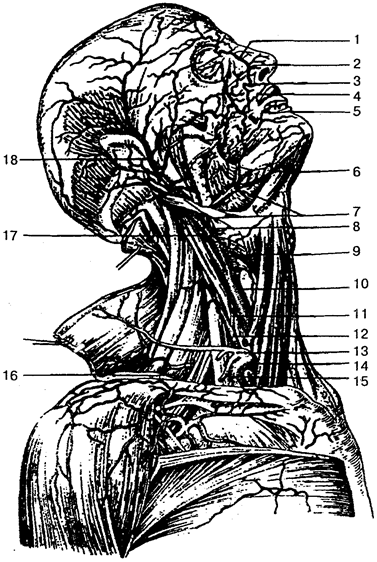
Рис. 89.
Артерии головы и шеи (вид справа):
1 — тыльная артерия носа; 2 —
подглазничная артерия; 3 —
угловая артерия; 4 —
верхняя губная артерия; 5 — нижняя губная артерия; б — подподбородочная артерия; 7— лицевая артерия; 8—
язычная артерия; 9—
верхняя щитовидная артерия; 10—
общая сонная артерия; 11— нижняя щитовидная артерия; 12—
поверхностная артерия шеи; 13 —
щитошейный ствол; 14 —
подключичная артерия; 15—
надлопаточная артерия; /б—поперечная артерия шеи; 17—
внутренняя сонная артерия; 18—
поверхностная височная артерия
Правая и левая общие сонные артерии располагаются на шее позади грудино-ключично-сосцевидной и лопаточно-подъязычной мышц рядом с внутренней яремной веной, блуждающим нервом, пищеводом, трахеей, гортанью и глоткой.
Правая общая сонная артерия
является ветвью плечеголовного сустава, а левая
отходит непосредственно от дуги аорты.
Левая общая сонная артерия
обычно длиннее правой на 20—25 мм, на всем протяжении идет вверх спереди поперечных отростков шейных позвонков и не дает ветвей. Только на уровне щитовидного хряща гортани каждая общая сонная артерия делится на наружную и внутреннюю. Небольшое расширение в начале наружной сонной артерии называется сонным синусом.
Наружная сонная артерия
на уровне шейки нижней челюсти делится на поверхностную височную и верхнечелюстную. Ветви наружной сонной артерии можно разделить на три группы: переднюю, заднюю и медиальную.
В переднюю группу
ветвей входят: 1) верхняя щитовидная артерия,
которая отдает кровь гортани, щитовидной железе, мышцам шеи; 2) язычная артерия
кровоснабжает язык, мышцы дна полости рта, подъязычную слюнную железу, миндалины, слизистую оболочку полости рта и десен; 3) лицевая артерия
снабжает кровью глотку, миндалины, мягкое нёбо, подчелюстную железу, мышцы полости рта, мимические мышцы.
Заднюю группу
ветвей образуют: 1) затылочная артерия,
которая обеспечивает кровью мышцы и кожу затылка, ушную раковину, твердую мозговую оболочку; 2) задняя ушная артерия
снабжает кровью кожу сосцевидного отростка, ушной раковины, затылка, слизистую оболочку ячеек сосцевидного отростка и среднего уха.
Медиальная ветвь наружной сонной артерии — восходящая глоточная артерия.
Она отходит от начала наружной сонной артерии и отдает ветви к глотке, глубоким мышцам шеи, миндалинам, слуховой трубе, мягкому нёбу, среднему уху, твердой оболочке головного мозга.
К конечным ветвям наружной сонной артерии
относятся:
1)поверхностная височная артерия,
которая в височной области делится на лобную, теменную, ушную ветви, а также на поперечную артерию лица и среднюю височную артерию. Она обеспечивает кровью мышцы и кожу лба, темени, околоушную железу, височную и мимические мышцы;
2)верхнечелюстная артерия,
которая проходит в подвисочной и крыловидно-поднёбной ямках, по ходу распадается на среднюю менингеальную, нижнюю альвеолярную, подглазничную, нисходящую нёбную и клиновидно-нёбную артерии. Она снабжает кровью глубокие области лица и головы, полость среднего уха, слизистую оболочку рта, полости носа, жевательные и мимические мышцы.
Внутренняя сонная артерия
на шее не имеет ветвей и через сонный канал височной кости входит в полость черепа, где разветвляется на глазную, переднюю и среднюю мозговую, заднюю соединительную и переднюю ворсинчатую артерии. Глазная артерия
кровоснабжает глазное яблоко, его вспомогательный аппарат, полость носа, кожу лба; передняя и средняя мозговые артерии
дают кровь полушариям головного мозга; задняя соединительная артерия
впадает в заднюю мозговую артерию (ветвь базилярной артерии) из системы позвоночной артерии; передняя ворсинчатая артерия
участвует в формировании сосудистых сплетений, отдает ветви к серому и белому веществу головного мозга.
Подключичная артерия
справа отходит от плечеголовного ствола, слева — от дуги аорты (рис. 90).

Рис. 90.
Артерии правой подмышечной впадины и плеча:
1—
подмышечная артерия; 2 —
грудо-акромиальная артерия; 3 —
акромиальная ветвь; 4—дельтовидная ветвь; 5—
грудные ветви; 6 —
латеральная грудная артерия; 7— подлопаточная артерия; 8 —
грудоспинная артерия; 9 —
артерия, огибающая лопатку; 10 - передняя артерия, огибающая плечевую кость; 11 — задняя артерия, бающая плечевую кость; 12—
глубокая артерия плеча; 13—
верхняя тевая коллатеральная артерия; 14 —
плечевая артерия
Вначале она идет под ключицей над куполом плевры, затем между передней и средней лестничными мышцами, огибает ребро и переходит в подмышечную ямку, где дает начало подмышечной артерии. По ходу артерия распадается на крупные ветви: позвоночную артерию, внутреннюю грудную, которая продолжается в верхнюю надчревную артерию; щитошейный ствол, реберно-шейный ствол и на поперечную артерию шеи. Она питает головной мозг, внутреннее ухо, мышцы шеи и головы, спинной мозг, внутренние органы и мышцы грудной клетки, спины, щитовидную и молочную железы, мышцы живота.
Подмышечная артерия
находится в глубине одноименной ямки, рядом с веной и нервами плечевого сплетения. Основные ее ветви: верхняя грудная артерия — дает кровь мышцам грудной клетки и молочной железе; грудоакроми-альная — питает кожу и мышцы груди и плеча, плечевой сустав; латеральная грудная артерия с ветвями, идущими к молочной железе, подмышечным лимфатическим узлам, мышцам груди; подлопаточная артерия — кровоснабжает мышцы плечевого пояса и спины; передняя и задняя артерии, огибающие плечевую кость, обеспечивают кровью плечевой сустав, мышцы плечевого сустава и плеча.
Плечевая артерия
является продолжением подмышечной, проходит по внутренней борозде плеча, обеспечивает кровью мышцы и кожу плеча, локтевой сустав, опускаясь вниз, дает самую крупную ветвь — глубокую артерию плеча, которая образует верхнюю и нижнюю локтевые коллатеральные артерии. В локтевой ямке плечевая артерия делится на лучевую и локтевую артерии, которые переходят в поверхностную и глубокую ладонные дуги. Плечевая артерия снабжает кровью мышцы и кожу плеча, локтевой сустав, кожу в области этого сустава.
Лучевая артерия
расположена на передней поверхности предплечья, затем переходит на тыльную сторону кисти и ладонь, где участвует в образовании глубокой ладонной дуги. В нижней трети предплечья артерия лежит поверхностно, подкожно и хорошо прощупывается между шиловидным отростком лучевой кости и сухожилием лучевой мышцы для определения пульса. Ветви артерии отходят к локтевому суставу, мышцам предплечья и кисти.
Локтевая артерия
проходит между передними мышца-. ми предплечья, затем на ладонь, где соединяется с ветвью лучевой артерии, формирует поверхностную ладонную дугу.
За счет глубокой и поверхностной ладонных артериальных дуг происходит обеспечение кровью кисти.
Грудная часть аорты
располагается в заднем средостении и прилегает к позвоночному столбу (рис. 91).
От нее отходят внутренностные (висцеральные) и пристеночные (париетальные) ветви. К висцеральным ветвям
относятся бронхиальные — кровоснабжают паренхиму легкого, стенки трахеи и бронхов; пищеводные — дают кровь стенкам пищевода; медиастинальные — кровоснабжают органы средостения и перикардиальные — дают кровь заднему отделу перикарда.
Париетальными ветвями
грудной части аорты являются верхние диафрагмальные артерии — питают верхнюю поверхность диафрагмы; задние межреберные артерии — дают кровь межреберным мышцам, прямым мышцам живота, коже груди, молочной железе, коже и мышцам спины, спинному мозгу.
Брюшная часть аорты
(см. рис. 91) является продолжением грудной части аорты и располагается в брюшной полости спереди от поясничных позвонков. Опускаясь вниз, она делится на париетальные и висцеральные ветви.
К париетальным ветвям
относятся парные нижние диафрагмальные артерии — дают кровь диафрагме; четыре пары поясничных артерий — снабжают сосудами кожу и мышцы поясничной области, брюшной стенки, поясничные позвонки и спинной мозг.
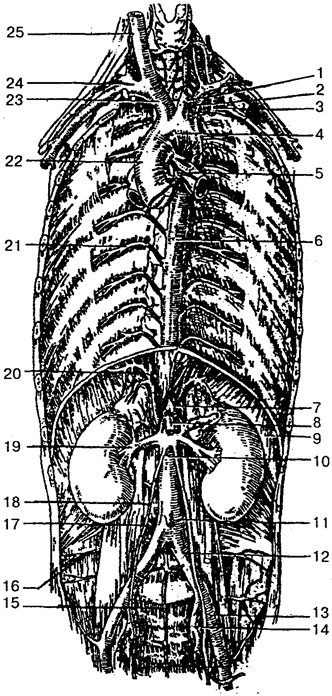
Рис. 91.
Грудная и брюшная часть аорты:
1
— левая общая сонная артерия; 2—
левая подключичная артерия; 3 —
внутренняя грудная артерия; 4 —
дуга аорты; 5 — бронхиальные ветви; 6—
нисходящая часть аорты; 7— чревный ствол; 8 —
верхняя брыжеечная артерия; 9—
диафрагма; 10 —
брюшной отдел аорты; 11 —
нижняя брыжеечная артерия; 12—
общая подвздошная артерия; 13 —
наружная подвздошная артерия; 14 —
внутренняя подвздошная артерия; 15 —
срединная крестцовая артерия; 16—
подвздошно-пояснич-ная артерия; 17—
поясничная артерия; 18—
яичниковая артерия; 19—
правая почечная артерия; 20—
нижняя диафрагмальная артерия; 21 —
межреберная артерия; 22 —
восходящая часть аорты; 23 —
плечеголовной ствол; 24 —
правая подключичная артерия; 25—
правая общая сонная артерия
Висцеральные ветви
брюшной части аорты делятся на парные и непарные. К парным
относятся средняя надпочечниковая артерия, почечная, яичниковая (у женщин) и яичковая (у мужчин) артерии. Они кровоснабжают одноименные органы.
К непарным ветвям
брюшной части аорты относятся чревный ствол, верхняя и нижняя брыжеечные артерии.
Чревный ствол —
короткий ствол длиной 1—2 см, отходит от аорты на уровне XII грудного позвонка. Делится на три ветви: левую желудочную артерию — снабжает кровью кардиальную часть и тело желудка; общую печеночную артерию — кровоснабжает печень, желчный пузырь, желудок, двенадцатиперстную кишку, поджелудочную железу, большой сальник; селезеночную артерию — питает паренхиму селезенки, стенки желудка, поджелудочной железы и большого сальника.
Верхняя брыжеечная артерия
отходит от аорты несколько ниже чревного ствола на уровне XII грудного или I поясничного позвонка. По ходу от артерии отходят следующие ветви: нижние панкреатодуоденальные артерии — кровоснабжают поджелудочную железу и двенадцатиперстную кишку; тощекишечные и подвздошно-кишечные артерии — питают стенку тощей и подвздошной кишок; подвздошно-ободочная артерия — обеспечивает кровью слепую кишку, червеобразный отросток, подвздошную кишку и восходящую ободочную кишку; правая и средняя ободочные артерии — дают кровь стенке верхнего отдела восходящей ободочной кишки и поперечной ободочной кишки.
Нижняя брыжеечная артерия
отходит от аорты на уровне III поясничного позвонка, идет вниз и делится на три ветви: левую ободочную артерию — обеспечивает кровью левую часть поперечного и нисходящего отделов ободочной кишки; сигмовидные артерии (2—3) — идут к сигмовидной кишке; верхнюю прямокишечную артерию — дает кровь в верхний и средний отделы прямой кишки.
Брюшная часть аорты на уровнеIVпоясничного позвонка делится на правую и левую общие подвздошные артерии, которые на уровне крестцово-подвздошного сустава разветвляются на внутреннюю и наружную подвздошные артерии.
Внутренняя подвздошная артерия
по внутреннему краю большой поясничной мышцы опускается вниз в полость малого таза, где делится на переднюю и заднюю ветви, которые кровоснабжают органы малого таза. Основные ее ветви: пупочная артерия
— дает кровь мочеточнику, мочевому пузырю, семенным пузырькам и семявыносящему протоку; маточная артерия —
снабжает сосудами матку с придатками и влагалище; средняя прямокишечная артерия —
кровоснабжает прямую кишку, предстательную железу, семенные пузырьки; внутренняя половая артерия —
питает кровью мошонку, половой член (клитор), мочевыделительный канал, прямую кишку, мышцы промежности.
К пристеночным ветвям внутренней подвздошной артерии относятся подвздошно-поясничная артерия —
обеспечивает кровью мышцы поясницы, живота; латеральные крестцовые артерии —
дают кровь спинному мозгу, мышцам крестцовой области; верхняя ягодичная артерия —
снабжает сосудами ягодичные мышцы, часть мышц бедра, таза, промежности, тазобедренного сустава, кожу ягодичной области; нижняя ягодичная артерия —
кровоснабжает кожу и мышцы ягодичной области, тазобедренный сустав; запира-тельная артерия —
отдает ветви мышцам таза, бедра, тазобедренному суставу, коже промежности и наружным половым органам.
Наружная подвздошная артерия —
основная артерия, которая несет кровь ко всей нижней конечности. В области таза от нее отходят нижняя надчревная артерия и глубокая артерия, огибающая подвздошную кость. Они крово-снабжают мышцы таза, живота, половые органы.
Бедренная артерия
является продолжением наружной подвздошной артерии (рис. 92, А, Б).
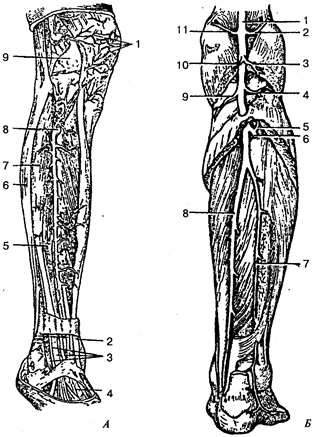
Рис. 92.
Артерии голени:
А —
вид спереди: 1 —
коленная суставная сеть; 2 —
сухожилие передней большеберцовой мышцы; 3 —
сухожилие длинного разгибателя пальцев; 4 —
тыльная артерия стопы; 5 —
длинный разгибатель большого пальца; 6 —
длинная малоберцовая мышца; 7— длинный разгибатель пальцев; 8 —
передняя большеберцовая артерия; 9 —
сумка коленного сустава; Б — вид сзади: 1 —
подколенная артерия; 2 —
латеральная верхняя коленная артерия; 3, 10 —
икроножные артерии; 4 —
латеральная нижняя коленная артерия; 5 —
задняя большеберцовая возвратная артерия; 6 —
передняя большеберцовая артерия; 7— малоберцовая артерия; 8—
задняя большеберцовая артерия; 9 —
медиальная нижняя коленная артерия; 11
— медиальная верхняя коленная артерия
По ходу от нее ответвляются поверхностная надчревная артерия,
которая дает кровь коже живота и наружной косой мышце живота; поверхностная артерия, огибающая подвздошную кость, —
питает кровью кожу, мышцы паховой области, паховые лимфоузлы; наружные половые артерии —
кровоснабжают наружные половые органы, лимфатические узлы паховой области.
Глубокая артерия бедра —
самая крупная ветвь бедренной артерии. От нее отходят медиальная и латеральная артерии, огибающие бедренную кость, — питают кровью кожу, мышцы тазового пояса и бедра; три прободающие артерии, которые кровоснабжают мышцы-сгибатели бедра, тазобедренный сустав и бедренную кость подколенной области. Нисходящая коленная артерия —
образует артериальную сеть коленного сустава.
Подколенная артерия
проходит посередине подколенной ямки и является продолжением бедренной артерии. От нее отходят верхняя и нижняя медиальные и верхняя и нижняя латеральные коленные артерии, которые образуют сосудистую сеть сустава; их ветви идут также к мышцам бедра. В верхнем крае камбаловидной мышцы подколенная артерия делится на заднюю и переднюю большеберцовые артерии.
Задняя большеберцовая артерия
идет по задней поверхности голени, затем, обогнув медиальную лодыжку, переходит на подошву и разветвляется на подошвенные артерии. От задней большеберцовой артерии по ее ходу отделяются следующие ветви: малоберцовая артерия —
обеспечивает кровью мышцы голени и лодыжку; медиальная подошвенная артерия —
проходит по медиальному краю подошвенной поверхности стопы к коже и мышцам стопы; латеральная подошвенная артерия — с
медиальной подошвенной артерией образует дугу, от которой отходят четыре, подошвенные плюсневые артерии. Каждая из них затем переходит в общую подошвенную пальцевую артерию, а последняя (кроме первой) делится на две собственные подошвенные пальцевые артерии, кровоснабжающие пальцы стопы.
Передняя большеберцовая артерия
проходит через межкостную перепонку на переднюю поверхность голени и между мышцами разгибателями стопы отдает многочисленные мышечные ветви. Вверху от нее отходят передняя и задняя большеберцовые возвратные артерии,
которые снабжают кровью коленный сустав; внизу голени от артерии отходят медиальная и латеральная передние лодыжковые артерии,
формирующие сосудистые сети.
Тыльная артерия стопы
является продолжением передней большеберцовой артерии. От нее отходят медиальная и латеральная предплюсневые артерии, которые образуют тыльную сеть стопы, а также дугообразная артерия, отдающая четыре плюсневые артерии. Каждая из них в свою очередь делится на две тыльные пальцевые артерии, кровоснабжающие тыльные поверхности II—V пальцев. Сама тыльная артерия стопы заканчивается двумя ветвями: одной тыльной плюсневой артерией и глубокой подошвенной ветвью.
Венозная кровь от всех органов и тканей собирается в вены большого круга кровообращения. Последний состоит из трех систем: 1) системы вен сердца; 2) системы верхней полой вены; 3) системы нижней полой вены, в которую впадает самая крупная внутренностная вена человека — воротная вена.
Венозная кровь по собственным венам сердца непосредственно поступает в правое предсердие, минуя при этом полые вены. Сливаясь, вены сердца (рис. 93) образуют венечный синус, который расположен на задней поверхности сердца, в венечной борозде, и открывается в правое предсердие широким отверстием диаметром 10—12 мм, прикрытым полулунной створкой (см. «Кровоснабжение и иннервация сердца»).

Рис. 93.
Вены сердца (схема):
1 — левая венечная вена; 2 —
задняя вена левого желудочка; 3 —
передняя межжелудочко-вая вена; 4 —
задняя межжелудочковая вена; 5 — передняя вена правого желудочка; 6 —
правая краевая вена; 7— малая вена сердца; 8 —
венечный синус; 9 —
косая вена левого предсердия
Верхняя полая вена —
короткий сосуд длиной 5—8 см и шириной 21—25 мм. Образуется путем слияния правой и левой плечеголовных вен. В верхнюю полую вену поступает кровь от стенок грудной и брюшной полостей, органов головы и шеи, верхних конечностей.
Вены головы и шеи
.
Основным венозным коллектором от органов головы и шеи является внутренняя яремная вена и частично наружная яремная вена (рис.94).
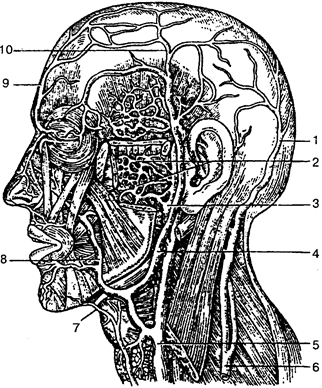
Рис. 94.
Вены головы и лица:
1 — затылочная вена; 2 — крыловидное (венозное) сплетение; 3 —
верхнечелюстная вена; 4 —
занижнечелюстная вена; 5 —
внутренняя яремная вена; 6 —
наружная яремная вена; 7 — подбородочная вена; 8 —
лицевая вена; 9 —
лобная вена; 10—
поверхностная височная вена
Внутренняя яремная вена —
крупный сосуд, в который поступает кровь от головы и шеи. Она является непосредственным продолжением сигмовидного синуса твердой оболочки головного мозга; берет начало от яремного отверстия черепа, идет вниз и вместе с общей сонной артерией и блуждающим нервом образует сосудистонервный пучок шеи. Все притоки этой вены делятся на внутри- и внечерепные.
К внутричерепным
относятся вены мозга, собирающие кровь из больших полушарий головного мозга; менингеальные вены — кровь поступает от оболочек мозга; диплоические вены — от костей черепа; глазные вены — кровь поступает от органов зрения и носа; вены лабиринта — от внутреннего уха. Перечисленные вены несут кровь в венозные синусы (пазухи) твердой оболочки головного мозга. Основными синусами твердой мозговой оболочки являются верхний сагиттальный синус,
который идет вдоль верхнего края серпа большого мозга и впадает в поперечный синус; нижний сагиттальный синус
проходит вдоль нижнего края серпа большого мозга и впадает в прямой синус; прямой синус
соединяется с поперечным; пещеристый синус расположен
вокруг турецкого седла; поперечный синус
латерально входит в сигмовидный синус, который переходит во внутреннюю яремную вену.
Синусы твердой мозговой оболочки при помощи эмиссар-ных вен
соединяются с венами наружного покрова головы.
К внечерепным притокам
внутренней яремной вены относятся лицевая вена —
собирает кровь от лица и ротовой полости; занижнечелюстная вена —
принимает кровь от кожи головы, ушной раковины, жевательных мышц, части лица, носа, нижней челюсти.
Во внутреннюю яремную вену на шее впадают глоточные вены, язычная, верхние щитовидные вены. Они собирают кровь от стенок глотки, языка, дна ротовой полости, поднижнечелюстных слюнных желез, щитовидной железы, гортани, грудино-ключично-сосцевидной мышцы.
Наружная яремная вена
образована в результате соединения двух ее притоков: 1) слияния затылочной и задней ушной вен; 2) анастомоза с занижнечелюстной веной. Собирает кровь от кожи затылочной и позадиушной области. В наружную яремную вену впадают надлопаточная вена, передняя яремная вена и поперечные вены шеи. Эти сосуды собирают кровь с кожи одноименных областей.
Передняя яремная вена
формируется из мелких вен подбородочной области, проникает в межфасциальное надгру-динное пространство, в котором правая и левая передние яремные вены, соединяясь, образуют яремную венозную дугу.
Последняя впадает в наружную яремную вену соответствующей стороны.
Подключичная вена —
непарный ствол, является продолжением подмышечной вены, сливается с внутренней яремной веной, собирает кровь от верхней конечности.
Вены верхней конечности
.
Выделяют поверхностные и глубокие вены верхней конечности. Поверхностные вены, соединяясь между собой, образуют венозные сети, из которых затем формируются две основные подкожные вены руки: латеральная подкожная вена руки —
находится со стороны лучевой кости и впадает в подмышечную вену и медиальная подкожная вена руки —
расположена с локтевой стороны и впадает в плечевую вену. В локтевом изгибе латеральная и медиальная подкожные вены соединяются короткой промежуточной веной локтя.
К глубоким венам верхней конечности относятся глубокие ладонные вены.
Они по две сопровождают одноименные артерии, образуют поверхностную и глубокую венозные дуги. Ладонные пальцевые и ладонные пястные вены впадают в поверхностную и глубокую ладонные венозные дуги, которые затем переходят в глубокие вены предплечья — парные локтевые и лучевые вены. По ходу к ним присоединяются вены от мышц и костей, и в области локтевой ямки они образуют две плечевые вены. Последние принимают кровь от кожи и мышц плеча, а затем, не доходя до подмышечной области, на уровне сухожилия самой широкой мышцы спины соединяются в один ствол — подмышечную вену.
В эту вену вливаются вены от мышц плечевого пояса и плеча, а также частично от мышц груди и спины.
На уровне наружного края I ребра подмышечная вена переходит в подключичную.
К ней присоединяются непостоянная поперечная вена шеи, подлопаточная вена, а также мелкие грудные и дорсальная лопаточная вена. Место слияния подключичной вены с внутренней яремной веной с каждой стороны называется венозным углом. В результате этого соединения формируются плечеголовные вены,
куда впадают вены тимуса, средостения, околосердечной сумки, пищевода, трахеи, мышц шеи, спинного мозга и др. Далее, соединившись, плечеголовные вены образуют основной ствол — верхнюю полую вену.
К ней присоединяются вены средостения, околосердечной сумки и непарная вена,
которая является продолжением правой восходящей поясничной вены. Непарная вена собирает кровь от стенок брюшной и грудной полостей (рис. 95). В непарную вену впадает полунепарная вена,
к которой присоединяются вены пищевода, средостения, частично задние межреберные вены; они являются продолжением левой восходящей поясничной вены.
 
Система нижней полой вены формируется из суставов, которые собирают кровь от нижних конечностей, стенок и органов таза и брюшной полости.
Нижняя полая вена
образуется путем соединения левой и правой общих подвздошных вен. Этот самый толстый венозный ствол расположен забрюшинно. Берет начало на уровне IV—V поясничных позвонков, находится справа от брюшной аорты, идет вверх к диафрагме и через одноименное отверстие — в заднее средостение. Проникает в полость перикарда и впадает в правое предсердие. По ходу к нижней полой вене присоединяются париетальные и висцеральные сосуды.
К париетальным венозным притокам относятся поясничные вены
(3—4) с каждой стороны, собирают кровь от венозных сплетений позвоночника, мышц и кожи спины; ана-стомозируют при помощи восходящей поясничной вены; нижние диафрагмальные вены
(правая и левая) — кровь поступает от нижней поверхности диафрагмы; впадают в нижнюю полую вену.
В группу висцеральных притоков входят яичковая (яичниковая) вены,
собирают кровь от яичка (яичника); почечные вены —
от почки; надпочечниковые —
от надпочечников; печеночные —
несут кровь от печени.
Венозная кровь от нижних конечностей, стенок и органов таза собирается в два крупных венозных сосуда: внутреннюю подвздошную и наружную подвздошную вены, которые, соединившись на уровне крестцово-подвздошного сустава, образуют общую подвздошную вену. Обе общие подвздошные вены затем сливаются в нижнюю полую вену.
Внутренняя подвздошная
вена формируется из вен, собирающих кровь от органов таза и относящихся к париетальным и висцеральным притокам.
В группу париетальных притоков
входят верхние и нижние ягодичные вены, запирательные, латеральные крестцовые и подвздошно-поясничная вены. Они собирают кровь от мышц таза, бедра и живота. Все вены имеют клапаны. К висцеральным притокам
относятся внутренняя половая вена — собирает кровь от промежности, наружных половых органов; мочепузырные вены — кровь поступает от мочевого пузыря, семявыносящих протоков, семенных пузырьков, простаты (у мужчин), влагалища (у женщин); нижние и средние прямокишечные вены — собирают кровь от стенок прямой кишки. Висцеральные притоки, соединяясь между собой, образуют вокруг органов малого таза (мочевой пузырь, предстательная железа, прямая кишка) венозные сплетения.
Вены нижней конечности целятся
на поверхностные и глубокие, которые соединяются между собой анастомозами.
В области стопы подкожные вены образуют подошвенную и тыльную венозные сети стопы, в которые впадают пальцевые вены. Из венозных сетей формируются тыльные плюсневые вены, которые дают начало большой и малой подкожным венам ноги.
Большая подкожная вена ноги
является продолжением медиальной тыльной плюсневой вены, по ходу принимает многочисленные поверхностные вены от кожи и впадает в бедренную вену.
Малая подкожная вена ноги
формируется из латеральной части подкожной венозной сети тыла стопы, впадает в подколенную вену, собирает кровь от подкожных вен подошвенной и тыльной поверхностей стопы.
Глубокие вены нижней конечности
образуются пальцевыми венами, которые сливаются в подошвенные и тыльные плюсневые вены. Последние впадают в подошвенную и тыльную венозные дуги стопы. Из подошвенной венозной дуги кровь оттекает по подошвенным плюсневым венам в задние большеберцовые вены. Из тыльной венозной дуги кровь поступает в передние большеберцовые вены, которые по ходу собирают кровь от окружающих их мышц, костей и, соединившись, образуют подколенную вену.
Подколенная вена
принимает мелкие коленные вены, малую подкожную вену и переходит в бедренную вену.
Бедренная вена,
поднимаясь вверх, идет под паховой связкой и переходит в наружную подвздошную вену.
В бедренную вену впадают глубокая вена бедра; вены, окружающие бедренную кость; поверхностные надчревные вены; наружные половые вены; большая подкожная вена ноги. Они собирают кровь от мышц и фасций бедра и тазового пояса, тазобедренного сустава, нижней части брюшной стенки, наружных половых органов.
От непарных органов брюшной полости, кроме печени, кровь вначале собирается в систему воротной вены, по которой идет в печень, а затем через печеночные вены — в нижнюю полую вену.
Воротная вена
(рис. 96) — крупная висцеральная вена (длина 5—6 см, диаметр 11—18 мм), формируется путем соединения нижней и верхней брыжеечной и селезеночной вен. В воротную вену впадают вены желудка, тонкой и толстой кишки, селезенки, поджелудочной железы и желчного пузыря. Затем воротная вена направляется к воротам печени и входит в ее паренхиму В печени воротная вена делится на две ветви: правую и левую, каждая из них в свою очередь разделяется на сегментарные и более мелкие. Внутри долек печени они разветвляются на широкие капилляры (синусоиды) и впадают в центральные вены, которые переходят в поддольковые вены. Последние, соединяясь, формируют три-четыре печеночные вены. Таким образом, кровь от органов пищеварительного тракта проходит через печень, а затем только поступает в систему нижней полой вены.
Верхняя брыжеечная вена
идет в корни брыжейки тонкой кишки. Ее притоками являются вены тощей и подвздошной кишки, панкреатические, панкреатодуоденальные, под-вздошно-ободочная, правая желудочно-сальниковая, правая и средняя ободочные вены и вена червеобразного отростка. Верхняя брыжеечная вена принимает кровь от вышеперечисленных органов.

Рис. 96.
Система воротной вены:
1 — верхняя брыжеечная вена; 2 —
желудок; 3 —
левая желудочно-сальниковая вена; 4 —
левая желудочная вена; 5— селезенка; 6—
хвост поджелудочной железы; 7— селезеночная вена; 8—
нижняя брыжеечная вена; 9—
нисходящая ободочная кишка; 10 —
прямая кишка; 11 —
нижняя прямокишечная вена; 12—
средняя прямокишечная вена; 13—
верхняя прямокишечная вена; 14 —
подвздошная кишка; 15 —
восходящая ободочная кишка; 16 —
головка поджелудочной железы; 17, 23—
правая желудочно-сальниковая вена; 18—
воротная вена; 19—
желчнопузырная вена; 20 —
желчный пузырь; 21 —
двенадцатиперстная кишка; 22 — печень; 24—
привратниковая вена
Селезеночная вена
собирает кровь от селезенки, желудка, поджелудочной железы, двенадцатиперстной кишки и большого сальника. Притоками селезеночной вены являются короткие желудочные вены, панкреатические и левая желудочно-сальниковая.
Нижняя брыжеечная вена
образуется в результате слияния верхней прямокишечной вены, левой ободочной и сигмовидных вен; она собирает кровь от стенок верхней части прямой кишки, сигмовидной ободочной и нисходящей ободочной кишок.
Лимфатическая система — это часть сердечно-сосудистой системы (рис. 97). По лимфатической системе в кровеносную из тканей возвращаются вода, белки, жиры, продукты обмена веществ.

Рис. 97.
Лимфатическая система (схема):
1,2 —
околоушные лимфатические умы; 3 —
шейные узлы; 4 —
грудной проток; 5, 14 —
подмышечные лимфоузлы; 6, 13 —
локтевые лимфоузлы; 7, 9—
паховые лимфоузлы; 8 —
поверхностные лимфатические сосуды голени; 10 —
подвздошные узлы; 11 —
брыжеечные узлы; 12 —
цистерна грудного протока; 15 —
подключичные узлы; 16 —
затылочные узлы; 17—
поднижнечелюстные узлы
Лимфатическая система выполняет ряд функций: 1) поддерживает объем и состав тканевой жидкости; 2) поддерживает гуморальную связь между тканевой жидкостью всех органов и тканей; 3) всасывание и перенос пищевых веществ из пищеварительного тракта в венозную систему; 4) перенос в костный мозг и к месту повреждения мигрирующих лимфоцитов, плазмоцитов. По лимфатической системе переносятся клетки злокачественных новообразований (метастазы), микроорганизмов.
Лимфатическая система человека состоит из лимфатических сосудов, лимфатических узлов и лимфатических протоков.
Началом лимфатической системы являются лимфатические капилляры.
Они содержатся во всех органах и тканях тела человека, кроме головного и спинного мозга и их оболочек, кожи, плаценты, паренхимы селезенки. Стенки капилляров представляют собой тонкие однослойные эпителиальные трубки диаметром от 10 до 200 мкм, имеют слепой конец. Они легко растягиваются и могут расширяться в 2—3 раза.
При слиянии нескольких капилляров образуется лимфатический сосуд.
Здесь же находится и первый клапан. В зависимости от места залегания лимфатические сосуды делятся на поверхностные и глубокие. По сосудам лимфа идет в лимфоузлы, которые соответствуют данному органу или части тела. В зависимости от того, откуда собирается лимфа, выделяют висцеральные, соматические (париетальные) и смешанные лимфоузлы. Первые собирают лимфу от внутренних органов (трахеобронхиальные и др.); вторые — от опорно-двигательного аппарата (подколенные, локтевые); третьи — от стенок полых органов; четвертые — от глубоких структур тела (глубокие шейные узлы).
Сосуды, по которым лимфа поступает в узел, называют приносящими,
а сосуды, выходящие из ворот узла, — выносящими
лимфатическими сосудами.
Крупные лимфатические сосуды формируют лимфатические стволы, которые при слиянии образуют лимфатические протоки,
впадающие в венозные узлы или в конечные отделы образующих их вен.
В теле человека имеется шесть таких крупных лимфатических протоков и стволов. Три из них (грудной проток, левый яремный и левый подключичный стволы) впадают в левый венозный угол, три других (правый лимфатический проток, правый яремный и правый подключичный стволы) — в правый венозный угол.
Грудной проток
формируется в брюшной полости, за брюшиной, на уровне XII грудного и II поясничных позвонков в результате слияния правого и левого поясничных лимфатических стволов. Длина его составляет 20—40 см, он собирает лимфу от нижних конечностей, стенок и органов таза, брюшной полости и левой половины грудной клетки. Из брюшной полости грудной проток идет через аортальное отверстие в полость грудной клетки, а затем выходит в область шеи и открывается в левый венозный угол или в конечные отделы вен, его образующих. В шейную часть протока впадает бронхосредостенный ствол,
который собирает лимфу от левой половины грудной клетки; левый подключичный ствол
несет лимфу от левой руки; левый яремный ствол
идет от левой половины головы и шеи. На пути грудного протока находится 7—9 клапанов, которые препятствуют обратному току лимфы.
От правой половины головы, шеи, верхней конечности, органов правой половины грудной клетки лимфу собирает правый лимфатический проток.
Он формируется из правого подключичного, правого бронхосредостенного и яремного стволов и впадает в правый венозный угол.
Лимфатические сосуды и узлы нижней конечности делятся на поверхностные и глубокие. Поверхностные сосуды
собирают лимфу от кожи и подкожной клетчатки стопы, голени и бедра. Они впадают в поверхностные паховые лимфатические узлы, которые находятся ниже паховой связки. В эти же узлы лимфа оттекает от передней брюшной стенки, ягодичной области, наружных половых органов, промежности и части органов малого таза.
В подколенной ямке находятся подколенные лимфатические узлы,
которые собирают лимфу от кожи стопы, голени. Выносящие протоки этих узлов впадают в глубокие лимфатические паховые узлы.
Глубокие лимфатические сосуды
собирают лимфу от стопы, голени в подколенные лимфоузлы, а от тканей бедра — в глубокие паховые узлы, выносящие сосуды которых вливаются в наружные подвздошные узлы.
В зависимости от расположения лимфатические узлы таза
делятся на париетальные и висцеральные. К первой группе относятся наружные, внутренние и общие подвздошные узлы, которые собирают лимфу от стенок таза. Висцеральные лимфоузлы относительно органов таза бывают околомочепузырные, околоматочные, околовлагалищные, околопрямокишечные и собирают лимфу от соответствующих органов.
Выносящие сосуды внутренних и наружных подвздошных узлов достигают общих подвздошных лимфоузлов,
от которых лимфа идет в поясничные узлы.
В лимфатические узлы брюшной полости
лимфа собирается от париетальных и висцеральных лимфоузлов и сосудов органов брюшной полости, поясницы.
Выносящие лимфатические сосуды поясничных лимфоузлов образуют правый и левый поясничные стволы, которые дают начало грудному протоку.
Лимфатические сосуды и узлы грудной полости
собирают лимфу от стенок грудной клетки и расположенных в ней органов.
В зависимости от топографии органов различают лимфоузлы париетальные
(окологрудинные, межреберные, верхние диафрагмальные) и висцеральные
(передние и задние средостенные, бронхолегочные, нижние и верхние трахео-бронхиальные). Они собирают лимфу от соответствующих органов.
В области головы лимфа оттекает от затылочных, сосцевидных, поверхностных и глубоких околоушных, лицевых, подбородочных, поднижнечелюстных лимфоузлов.
По топографическому расположению лимфоузлы шеи
делятся на шейные и латеральные шейные, а также на поверхностные и глубокие. Лимфа к ним поступает от смежных органов.
Соединившись, лимфатические сосуды шеи с каждой стороны образуют яремный ствол.
Справа яремный ствол присоединяется к правому лимфатическому протоку или самостоятельно впадает в венозный угол, а слева — к грудному протоку.
В верхней конечности лимфа вначале собирается по поверхностным и глубоким сосудам в регионарные локтевые и подмышечные лимфоузлы. Они находятся в одноименных ямках. Локтевые узлы
делятся на поверхностные и глубокие. Подмышечные лимфоузлы
также делятся на поверхностные и глубокие. По локализации лимфоузлы в подмышечной области делятся на медиальные, латеральные, задние, нижние, центральные и верхушечные. Поверхностные лимфатические сосуды, сопровождая подкожные вены верхних конечностей, образуют медиальную, среднюю и латеральную группу.
Выходя из глубоких подмышечных лимфоузлов, сосуды формируют подключичный ствол, который слева впадает в грудной проток, а справа — в правый лимфатический проток.
Лимфатические узлы
представляют собой периферические органы иммунной системы, которые выполняют роль биологических и механических фильтров и располагаются, как правило, вокруг кровеносных сосудов, обычно группами от нескольких до десяти узлов и больше.
Лимфатические узлы имеют розовато-серый цвет, округлую, овоидную, бобовидную и лентовидную форму, длина их составляет от 0,5 до 30—50 мм (рис. 98).

Рис.
98. Строение лимфатического узла:
1 — капсула; 2 — трабекула; 3 —
перекладина; 4 —
корковое вещество; 5 —
фолликулы; 6—
приносящие лимфатические сосуды; 7— мозговое вещество; 8—
выносящие лимфатические сосуды; 9—
ворота лимфатического узла
Каждый лимфатический узел снаружи покрыт соединительнотканной капсулой. Лимфатический узел с одной стороны имеет вены и выносящие лимфатические сосуды. Приносящие сосуды подходят к узлу с выпуклой стороны. Внутрь узла от капсулы отходят тонкие перегородки и соединяются между собой в глубине узла.
На разрезе узла видны периферическое плотное корковое вещество, которое состоит из кортикальной и паракортикальной зон, и центральное мозговое вещество. В корковом и мозговом веществе образуются В- и Т-лимфоциты и вырабатывается лейкоцитарный фактор, который стимулирует размножение клеток. Зрелые лимфоциты попадают в синусы узлов, а затем выносятся с лимфой в отводящие сосуды.
Костный мозг — орган образования клеток крови. В нем формируются и размножаются стволовые клетки, которые дают начало всем видам клеток крови и иммунной системы. Поэтому костный мозг еще называют иммунным органом. Стволовые клетки обладают большой способностью к многочисленному делению и образуют самоподдерживающую систему.
В результате многочисленных сложных превращений и дифференцировки по трем направлениям (эритропоэз, гранулопоэз и тромбоцитопоэз) стволовые клетки становятся форменными элементами. В стволовых клетках также образуются клетки иммунной системы — лимфоциты, а из последних — плазматические клетки (плазмоциты).
Выделяют красный костный мозг,
который расположен в губчатом веществе плоских и коротких костей, и желтый костный мозг,
который заполняет полости диафизов длинных трубчатых костей.
Общая масса костного мозга взрослого человека составляет около 2,5—3,0 кг, или 4,5—4,7 % массы тела.
Красный костный мозг состоит из миелоидной ткани, включающей также ретикулярную и гемопоэтическую ткань, а желтый — из жировой ткани, которая заместила ретикулярную. При значительной кровопотере желтый костный мозг вновь замещается красным костным мозгом.
Селезенка
(lien, splen) выполняет функции периферического органа иммунной системы. Она расположена в брюшной полости, в области левого подреберья, на уровне от IX до XI ребер. Масса селезенки составляет около 150—195 г, длина 10—14 см, ширина 6—10 см и толщина 3—4 см. Селезенка со всех сторон покрыта брюшиной, которая плотно срастается с фиброзной оболочкой и фиксируется при помощи желудочно-селезеночной и диафрагмально-селезеночной связок. Она имеет красно-бурую окраску, мягкую консистенцию. От фиброзной оболочки внутрь органа отходят соединительнотканные перегородки — трабекулы, между которыми находится паренхима. Последнюю образует белая и красная пульпа. Белая пульпа состоит из селезеночных лимфатических узлов и лимфоидной ткани вокруг внутриорганных артерий. Красную пульпу формируют петли ретикулярной ткани, заполненные эритроцитами, лимфоцитами, макроорганизмами и другими клеточными элементами, а также венозными синусами.
На вогнутой поверхности находятся ворота селезенки, в них располагаются сосуды и нервы.
В селезенке происходит разрушение эритроцитов, а также дифференцировка Т- и В-лимфоцитов.
Тимус
(thymus), или вилочковая железа,
относится к центральным органам лимфоцитопоэза и иммуногенеза. В ти-мусе стволовые клетки, поступающие из костного мозга, . после ряда преобразований становятся Т-лимфоцитами. Последние отвечают за реакции клеточного иммунитета. Затем Т-лимфоциты поступают в кровь и лимфу, покидают тимус и переходят в тимусзависимые зоны периферических органов иммуногенеза. В тимусе эпителиальные клетки стромы вырабатывают тимозин
(гемо поэтический фактор), который стимулирует пролиферацию лимфобластов. Кроме того, в тимусе вырабатываются и другие биологически активные вещества (факторы со свойствами инсулина, кальцитонина, факторы роста).
Тимус — непарный орган, состоит из левой и правой долей, соединенных рыхлой клетчаткой. Сверху вилочковая железа сужается, а снизу расширяется. Левая доля во многих случаях может быть длиннее правой.
Расположен тимус в передней части верхнего средостения, впереди верхней части перикарда, дуги аорты, левой плечеголовной и верхней полой вен. По бокам к тимусу прилегает правая и левая медиастинальная плевра. Передняя поверхность тимуса соединяется с грудиной. Орган покрыт тонкой соединительнотканной капсулой, от которой внутрь отходят перегородки, разделяющие вещество железы на мелкие дольки. Паренхима органа состоит из периферической части коркового вещества и центральной части мозгового вещества. Строма тимуса представлена ретикулярной тканью. Между волокнами и клетками ретикулярной ткани находятся лимфоциты тимуса (тимоциты), а также многоотростчатые эпителиальные клетки (эпителио-ретикулоциты). Кроме иммунологической функции и функции кровообразования, тимусу свойственна также эндокринная деятельность.
Физиологаческие особенности сердечной мышцы
.
К основным особенностям сердечной мышцы относятся автоматия, возбудимость, проводимость, сократимость, рефрактер-ность.
Автоматия сердца —
способность к ритмическому сокращению миокарда под влиянием импульсов, которые появляются в самом органе.
В состав сердечной поперечнополосатой мышечной ткани входят типичные сократительные мышечные клетки — кардиомиоциты
и атипические сердечные миоциты (пейсмекеры),
формирующие проводящую систему сердца, которая обеспечивает автоматизм сердечных сокращений и координацию сократительной функции миокарда предсердий и желудочков сердца. Первый синусно-предсердный узел проводящей системы является главным центром автоматизма сердца — пейсмекером первого порядка. От этого узла возбуждение распространяется на рабочие клетки миокарда предсердий и по специальным внутрисердечным проводящим пучкам достигает второго узла — предсердно-желудочкового (атриовентрикулярного),
который также способен генерировать импульсы. Этот узел является пейсмекером второго порядка. Возбуждение через предсердно-желудо-ковый узел в нормальных условиях возможно только в одном направлении. Ретроградное проведение импульсов невозможно.
Третий уровень, который обеспечивает ритмичную деятельность сердца, расположен в пучке Гиса и волокнах Пуркине.
Центры автоматики, расположенные в проводящей системе желудочков, называются пейсмекерами третьего порядка. В обычных условиях частоту активности миокарда всего сердца в целом определяет синусно-предсердный узел. Он подчиняет себе все нижележащие образования проводящей системы, навязывает свой ритм.
Необходимым условием для обеспечения работы сердца является анатомическая целостность его проводящей системы. Если в пейсмекере первого порядка возбудимость не возникает или блокируется его передача, роль водителя ритма берет на себя пейсмекер второго порядка. Если же передача возбудимости к желудочкам невозможна, они начинают сокращаться в ритме пейсмекеров третьего порядка. При поперечной блокаде предсердия и желудочки сокращаются каждый в своем ритме, а повреждение водителей ритма приводит к полной остановке сердца.
Возбудимость сердечной мышцы
возникает под влиянием электрических, химических, термических и других раздражителей мышцы сердца, которая способна переходить в состояние возбуждения. В основе этого явления лежит отрицательный электрический потенциал в первоначальном возбужденном участке. Как и в любой возбудимой ткани, мембрана рабочих клеток сердца поляризована. Снаружи она заряжена положительно, а внутри отрицательно. Это состояние возникает в результате разной концентрации Na+
и К+
по обе стороны мембраны, а также в результате разной проницаемости мембраны для этих ионов. В состоянии покоя через мембрану кардиомиоцитов не проникают ионы Na+
, а только частично проникают ионы К+
. Вследствие диффузии ионы К+
, выходя из клетки, увеличивают положительный заряд на ее поверхности. Внутренняя сторона мембраны при этом становится отрицательной. Под влиянием раздражителя любой природы в клетку поступает Na+
. В этот момент на поверхности мембраны возникает отрицательный электрический заряд и развивается реверсия потенциала. Амплитуда потенциала действия для сердечных мышечных волокон составляет около 100 мВ и более. Возникший потенциал деполяризует мембраны соседних клеток, в них появляются собственные потенциалы действия — происходит распространение возбуждения по клеткам миокарда.
Потенциал действия клетки рабочего миокарда во много раз продолжительнее, чем в скелетной мышце. Во время развития потенциала действия клетка не возбуждается на очередные стимулы. Эта особенность важна для функции сердца как органа, так как миокард может отвечать только одним потенциалом действия и одним сокращением на повторные его раздражения. Все это создает условия для ритмичного сокращения органа.
Таким образом происходит распространение возбуждения в целом органе. Этот процесс одинаков в рабочем миокарде и в водителях ритма. Возможность вызвать возбуждение сердца электрическим током нашла практическое применение в медицине. Под влиянием электрических импульсов, источником которых являются электростимуляторы, сердце начинает возбуждаться и сокращаться в заданном ритме. При нанесении электрических раздражении независимо от величины и силы раздражения работающее сердце не ответит, если это раздражение будет нанесено в период систолы, что соответствует времени абсолютного рефракторного периода. А в период диастолы сердце отвечает новым внеочередным сокращением — экстрасистолой, после которой возникает продолжительная пауза, называемая компенсаторной.
Проводимость сердечной мышцы
заключается в том, что волны возбуждения проходят по ее волокнам с неодинаковой скоростью. Возбуждение по волокнам мышц предсердий распространяется со скоростью 0,8—1,0 м/с, по волокнам мышц желудочков — 0,8—0,9 м/с, а по специальной ткани сердца — 2,0—4,2 м/с. По волокнам скелетной мышцы возбуждение распространяется со скоростью 4,7—5,0 м/с.
Сократимость сердечной мышцы
имеет свои особенности в результате строения органа. Первыми сокращаются мышцы предсердий, затем сосочковые мышцы и субэндокардиальный слой мышц желудочков. Далее сокращение охватывает и внутренний слой желудочков, которое обеспечивает тем самым движение крови из полостей желудочков в аорту и легочный ствол.
Изменения сократительной силы мышцы сердца, возникающие периодически, осуществляются при помощи двух механизмов саморегуляции: гетерометрического и гомеометрического.
В основе гетерометрического механизма
лежит изменение исходных размеров длины волокон миокарда, которое возникает при изменении притока венозной крови: чем сильнее сердце расширено во время диастолы, тем оно сильнее сокращается во время систолы (закон Франка— Старлинга). Объясняется этот закон следующим образом. Сердечное волокно состоит из двух частей: сократительной и эластической. Во время возбуждения первая сокращается, а вторая растягивается в зависимости от нагрузки.
Гомеометрический механизм
основан на непосредственном действии биологически активных веществ (таких, как адреналин) на метаболизм мышечных волокон, выработку в них энергии. Адреналин и норадреналин увеличивают вход Са^ в клетку в момент развития потенциала действия, вызывая тем самым усиление сердечных сокращений.
Рефрактерность сердечной мышцы
характеризуется резким снижением возбудимости ткани на протяжении ее активности. Различают абсолютный и относительный рефракторный период. В абсолютном рефракторном периоде, при нанесении электрических раздражении, сердце не ответит на них раздражением и сокращением. Период рефрактерности продолжается столько, сколько продолжается систола. Во время относительного рефракторного периода возбудимость сердечной мышцы постепенно возвращается к первоначальному уровню. В этот период сердечная мышца может ответить на раздражитель сокращением сильнее порогового. Относительный рефракторный период обнаруживается во время диастолы предсердий и желудочков сердца. После фазы относительной рефрактерности наступает период повышенной возбудимости, который по времени совпадает с диастолическим расслаблением и характеризуется тем, что мышца сердца отвечает вспышкой возбуждения и на импульсы небольшой силы.
Сердечный цикл
.
Сердце здорового человека сокращается ритмично в состоянии покоя с частотой 60—70 ударов в минуту.
Период, который включает одно сокращение и последующее расслабление, составляет сердечный цикл.
Частота сокращений выше 90 ударов называется тахикардией, а ниже 60 — брадикардией. При частоте сокращения сердца 70 ударов в минуту полный цикл сердечной деятельности продолжается 0,8—0,86 с.
Сокращение сердечной мышцы называется систолой,
расслабление — диастолой.
Сердечный цикл имеет три фазы: систолы предсердий, систолы желудочков и общую паузу Началом каждого цикла считается систола предсердий,
продолжительность которой 0,1—0,16 с. Во время систолы в предсердиях повышается давление, что ведет к выбрасыванию крови в желудочки. Последние в этот момент расслаблены, створки атриовентрикулярных клапанов свисают и кровь свободно переходит из предсердий в желудочки.
После окончания систолы предсердий начинается систола желудочков
продолжительностью 0,3 с. Во время систолы желудочков предсердия уже расслаблены. Как и предсердия, оба желудочка — правый и левый — сокращаются одновременно.
Систола желудочков начинается с сокращений их волокон, возникшего в результате распространения возбуждения по миокарду. Этот период короткий. В данный момент давление в полостях желудочков еще не повышается. Оно начинает резко возрастать, когда возбудимостью охватываются все волокна, и достигает в левом предсердии 70—90 мм рт. ст., а в правом — 15—20 мм рт. ст. В результате повышения внутрижелудочкового давления атриовентрикулярные клапаны быстро закрываются. В этот момент полулунные клапаны тоже еще закрыты и полость желудочка остается замкнутой; объем крови в нем постоянный. Возбуждение мышечных волокон миокарда приводит к возрастанию давления крови в желудочках и увеличению в них напряжения. Появление сердечного толчка в V левом межреберье обусловлено тем, что при повышении напряжения миокарда левый желудочек (сердца) принимает округлую форму и производит удар о внутреннюю поверхность грудной клетки.
Если давление крови в желудочках превышает давление в аорте и легочной артерии, полулунные клапаны открываются, их створки прижимаются к внутренним стенкам и наступает период изгнания
(0,25 с). В начале периода изгнания давление крови в полости желудочков продолжает увеличиваться и достигает примерно 130 мм рт. ст. в левом и 25 мм рт. ст. в правом. В результате этого кровь быстро вытекает в аорту и легочный ствол, объем желудочков быстро уменьшается. Это фаза быстрого изгнания.
После открытия полулунных клапанов выброс крови из полости сердца замедляется, сокращение миокарда желудочков ослабевает и наступает фаза медленного изгнания.
С падением давления полулунные клапаны закрываются, затрудняя обратный ток крови из аорты и легочной артерии, миокард желудочков начинает расслабляться. Снова наступает короткий период, во время которого еще закрыты клапаны аорты и не открыты атриовентрикулярные. Если же давление в желудочках будет немного меньше, чем в предсердиях, тогда раскрываются атриовентрикулярные клапаны и происходит наполнение кровью желудочков, которая снова будет выброшена в очередном цикле, и наступает диастола всего сердца. Диастола продолжается до очередной систолы предсердий. Эта фаза называется общей паузой
(0,4 с). Затем цикл сердечной деятельности повторяется.
Электрические явления в сердце. Электрокардиограмма
.
Появление электрических потенциалов в сердечной мышце связано с движением ионов через клеточную мембрану. Основную роль при этом играют катионы натрия и калия. Известно, что внутри клетки калия значительно больше, чем в околоклеточной жидкости, концентрация внутриклеточного натрия, наоборот, значительно меньше, чем околоклеточного. В состоянии покоя наружная поверхность клетки миокарда имеет положительный заряд в результате перевеса катионов натрия; внутренняя поверхность клеточной мембраны имеет отрицательный заряд в связи с перевесом внутри клетки анионов (С1-
, НСО-
3
и др.). В этих условиях клетка поляризована. Под влиянием внешнего электрического импульса клеточная мембрана становится проницаемой для катионов натрия, которые направляются внутрь клетки, и переносит туда свой положительный заряд. Наружная поверхность данного участка клетки приобретает отрицательный заряд в связи с перевесом там анионов. Этот процесс называется деполяризацией
и связан с потенциалом действия (рис. 99). Скоро вся наружная поверхность клетки снова приобретает отрицательный заряд, а внутренняя — положительный. Таким образом, происходит обратная поляризация.
Если выход калия из клетки превышает поступление натрия в клетку, тогда наружная поверхность мембраны снова постепенно приобретает положительный заряд, а внутренняя — отрицательный. Этот процесс называется реполяризацией.
Вышеперечисленные процессы происходят во время систолы. Если вся наружная поверхность снова приобретает положительный заряд, а внутренняя — отрицательный, то это соответствует диастоле. Во время диастолы происходят постепенные обратные движения ионов калия и натрия, которые мало влияют на заряд клетки, поскольку ионы натрия выходят из клетки, а ионы калия входят в нее одновременно. Эти процессы уравновешивают друг друга.

Рис. 99.
Схема потенциала действия:
а — местные колебания мембранного потенциала; b —
восходящая часть пика потенциала действия (фаза деполяризации); с — нисходящая часть пика потенциала действия (фаза реполяризации); d
—
отрицательный следовый потенциал; е — положительный следовый потенциал. Стрелкой указан момент нанесения раздражения
Вышеназванные процессы относятся к возбуждению единичного мышечного волокна миокарда. Возникнув при деполяризации, импульс вызывает возбуждение соседних участков миокарда, которое постепенно охватывает весь миокард, и развивается по типу цепной реакции. Возбуждение сердца начинается в синусном узле. Затем от синусного узла процесс возбуждения распространяется на предсердия по предсердным проводящим путям. От предсердий оно идет к атриовентрикулярному узлу, где происходит задержка импульса в связи с его более медленным проведением в этом участке. Обогнув атриовентрикулярное соединение, возбуждение переходит на ствол пучка Гиса, а затем на его разветвление — на правую и левую ножки. Последние образуют сеть волокон Пуркине, которые широко анастомозируют друг с другом.
Электрокардиограмма (ЭКГ)
представляет собой запись суммарного электрического потенциала, появившегося при возбуждении множества миокардиальных клеток, а метод исследования называется электрокардиографией.
Для регистрации ЭКГ у человека применяют три стандартных биполярных отведения — расположение электродов на поверхности тела. Первое отведение — на правой и левой руках, второе — на правой руке и левой ноге, третье — на левой руке и левой ноге. Кроме стандартных отведении, применяют отведения от других точек грудной клетки в области расположения сердца, а также однополюсные, или униполярные, отведения.
Типовая ЭКГ человека состоит из пяти положительных и отрицательных колебаний — зубцов,
соответствующих циклу сердечной деятельности. Их обозначают латинскими буквами Р, Q, R, S, Т, а грудные отведения (перикардиальные) - V (V1
, V2
V3
, V4
, V5
, V6
). Три зубца (Р, R, Т) направлены вверх (положительные зубцы), а два (Q, S) — вниз (отрицательные зубцы). Зубец Р отражает период возбуждения предсердий, продолжительность его равна 0,08—0,1 с. Сегмент P - Q соответствует проведению возбуждения через предсердно-желудочковый узел к желудочкам. Он продолжается 0,12—0,20 с. Зубец Q отражает деполяризацию межжелудочковой перегородки. Зубец R — самый высокий в ЭКГ, он представляет собой деполяризацию верхушки сердца, задней и боковой стенок желудочков. Зубец S отражает охват возбуждением основания желудочков, зубец Т — процесс быстрой реполяризации желудочков. Комплекс QRS совпадает с реполяризацией предсердий. Его продолжительность составляет 0,06—0,1 с. Комплекс QRSTобусловлен появлением и распространением возбуждения в миокарде желудочков, поэтому его называют желудочко-вым комплексом. Общая продолжительность QRST приблизительно равна 0,36 с. Условная линия, которая соединяет две точкиЭКГ с наибольшей разностью потенциалов, называется электрической осью сердца.
Электрокардиография в диагностике заболеваний сердца дает возможность детально исследовать изменения сердечного ритма, возникновение дополнительного очага возбуждения при появлении экстрасистол, нарушение проводимости возбуждения по проводящей системе сердца, ишемию, инфаркт миокарда.
Основные процессы гемодинамики. Кровяное давление. Пульс
.
Движение крови по сердечно-сосудистой системе определяется процессами гемодинамики, которые отражают физические явления движения жидкости в замкнутых сосудах. Гемодинамика определяется двумя факторами: давлением на жидкость и сопротивлением, испытываемым при трении о стенки сосудов и вихревых движениях.
Силой, образующей давление в сосудистой системе, является сердце. У взрослого человека в сосудистую систему при каждом сокращении сердца выбрасывается 60—70 мл крови (систолический объем) или 4—5 л/мин (минутный объем). Сила, движущая кровь, — разность давлений, возникающая в начале и в конце трубки. Движение крови по сосудистой системе носит ламинарный характер (движение крови отдельными слоями параллельно оси сосуда). При этом слой, прилегающий к стенке сосуда, практически остается неподвижным, по слою скользит второй, по второму — третий и т. д. Форменные элементы крови составляют центральный осевой поток; плазма движется ближе к стенкам. Известно, что чем меньше диаметр сосуда, тем ближе располагаются центральные слои крови к стенкам и тем больше торможение. Это означает, что в мелких сосудах скорость кровотока ниже, чем в крупных. Так, в аорте она составляет 50 см/с, в артериях — 30, в капиллярах — 0,5—1,0, венах — 5—14, в полой вене — 20 см/с.
Кроме ламинарного, в сосудистой системе существует турбулентное давление с характерным завихрением крови. Ее частицы движутся не только параллельно оси сосуда, но и перпендикулярно ей. Основная кинетическая энергия, необходимая для движения крови, дается сердцем во время систолы. Одна часть энергии идет на проталкивание крови, другая — превращается в потенциальную, которая необходима для растяжения во время систолы стенок аорты, крупных и средних сосудов. Во время диастолы энергия стенок аорты и сосудов переходит в кинетическую, способствуя движению крови по сосудам.
Сосуды способны также активно реагировать на изменения в них кровяного давления. При повышении давления гладкие мышцы стенок сокращаются и диаметр сосудов уменьшается. Таким образом, пульсирующий ток крови, благодаря особенностям аорты и крупных сосудов, выравнивается и становится относительно беспрерывным. В норме отток крови от сердца соответствует ее притоку. Это означает, что объем крови, протекающий за единицу времени через всю артериальную и всю венозную системы большого и малого кругов кровообращения, одинаков.
Скорость кровотока в сосудистом русле разная и зависит от общей суммы площади просветов сосудов этого калибра на данном участке тела. Наименьшее сечение у аорты, а скорость движения крови в ней самая большая — 50—70 см/с. Наибольшей суммарной площадью поперечного сечения обладают капилляры — в 800 раз больше, чем у аорты. Соответственно и скорость крови в них около 0,05 см/с. В артериях она составляет 20—40 см/с, в артерио-лах — 0,5 см/с.
Уровень артериального давления
состоит из трех главных факторов, таких, как нагнетающая сила сердца, периферическое сопротивление сосудов, объем и вязкость крови. Однако главным из них является работа сердца. При каждой систоле и диастоле в артериях кровяное давление колеблется. Подъем его во время систолы характеризуется как систолическое (максимальное) давление. Падение давления во время диастолы соответствует диастолическому (минимальному) давлению. Его величина зависит главным образом от периферического сопротивления кровотоку и частоты сердечных сокращений. Разницу между систолическим и диастолическим давлением называют пульсовым давлением.
Повышение артериального давления по сравнению с нормой называется артериальной гипертензией,
понижение — артериальной гипотензией.
Периферическое сопротивление —
это второй фактор, который определяет давление и зависит от диаметра мелких артерий и артериол. Изменение просвета артерий ведет соответственно к повышению систолического и диастолического давления, ухудшению местного кровообращения.
Объем и вязкость крови —
третий фактор, от которого зависит уровень артериального давления. Значительная кровопотеря ведет к снижению кровяного давления, а переливание большого количества крови повышает артериальное давление.
Величина артериального давления зависит и от возраста. У детей артериальное давление ниже, чем у взрослых, потому что стенки сосудов более эластичны.
В норме систолическое (максимальное) давление у здорового человека составляет 110—120 мм рт. ст., а диастолическое (минимальное) — 70—80 мм рт. ст.
Величина кровяного давления служит важной характеристикой деятельности сердечно-сосудистой системы.
Кровяное давление определяют двумя способами: прямым (кровавым), который применяется в экспериментах на животных, и косвенным (бескровным), с помощью сфигмоманометра Рива-Роччи и прослушиванием сосудистых звуков в артерии ниже манжеты (метод И. С. Короткова).
Под пульсом
понимают периодические колебания стенки сосудов, связанные с динамикой их кровенаполнения и давления в них на протяжении одного сердечного цикла. В момент изгнания крови из сердца давление в аорте повышается и волна этого давления распространяется вдоль артерий до капилляров, где пульсовая волна угасает. Соответственно пульсирующим изменениям давления пульсирующий характер приобретает и движение крови по артериям: ускорение кровотока во время систолы и замедление во время диастолы. Амплитуда пульсовой волны затихает по мере движения от центра к периферии. Скорость распространения пульсовой волны в аорте человека составляет 5,5—8,0 м/с, в крупных артериях — 6,0—9,5 м/с.
Пульс можно определять непосредственным прощупыванием через кожу пульсирующей артерии (височной, лучевой, тыльной артерии стопы и др.). В клинике при исследовании пульса обращают внимание на следующие его свойства: частоту, ритм, напряжение, наполнение, величину и форму пульсовой волны. В норме число пульсовых колебаний в 1 мин у взрослого человека составляет 70—80 ударов. Уменьшение частоты пульса называется брадикардией,
учащение — тахикардией.
Частота пульса зависит от пола, возраста, физической нагрузки, температуры тела и др. Ритм пульса определяется деятельностью сердца и бывает ритмичным и аритмичным. Напряжение пульса
характеризуется силой, которую надо приложить, чтобы сдавить артерию до полного исчезновения пульса. Наполнение —
это степень изменения объема артерии, устанавливаемая по силе пульсового удара. Для более детального изучения пульса используют сфигмофаф. Кривая, полученная при записи пульсовых колебаний, называется сфигмограммой. На сфигмограмме аорты и крупных артерий различают начальный резкий подъем кривой — анакроту.
Этот подъем связан с открытием полулунных клапанов, когда кровь с силой выталкивается в аорту и растягивает ее стенки. Спад пульсовой кривой называется катакротой.
Она возникает в конце систолы желудочка, когда давление в нем начинает падать. Пульсирующий характер крови имеет большое значение для регуляции кровообращения в целом.
Регуляция системы кровообращения осуществляется в первую очередь за счет изменений минутного объема крови и сопротивления регионарных отделов сосудистой системы. Механизмы, регулирующие кровообращение, условно делят на местные (периферические, или регионарные) и центральные — нейрогуморальные. Первые регулируют кровоток в органах и тканях в соответствии с их функциями и метаболизмом, вторые — системную гемодинамику при адаптационных реакциях организма.
В основе местных механизмов лежит тот факт, что образовавшиеся в процессе обмена веществ продукты способны расширять прекапиллярные артерии и увеличивать в соответствии с деятельностью органа количество открытых функционирующих клапанов.
Большая роль в приспособлении сердечно-сосудистой системы к оптимальному обеспечению кровью органов и тканей принадлежит нервным и гуморальным факторам. Эта регуляция осуществляется сложным механизмом, который включает чувствительные, центральные и эфферентные цепи.
Чувствительная иннервация сосудов представлена главным образом разветвленными нервными окончаниями (ангиорецепторами). Последние, по своей функции делятся на барорецепторы и хеморецепторы. Первые реагируют на изменения артериального давления, скорость и степень растяжения стенки сосуда пульсовыми колебаниями кровяного давления, вторые — на изменения химического состава крови.
Ангиорецепторы расположены по всей сосудистой системе и составляют единое рецепторное поле. Но больше всего их в главных рефлексогенных зонах (аортальной, синокаротидной), в сосудах легочного круга кровообращения. Раздражение аортальной зоны приводит не только к снижению давления в аорте, но и вызывает сужение сосудов, стимулирует деятельность сердца и повышение общего артериального давления. Поддержание постоянного давления в аорте осуществляется авторегуляторными механизмами, основанными на принципе обратной связи.
Хеморецепторы реагируют на изменения концентрации в крови О2
, СО2
, Н+
. Их возбуждение может возникнуть под влиянием некоторых органических и неорганических веществ.
Центральные механизмы, регулирующие поддержание артериального давления, осуществляются за счет совокупности нервных структур, называемых вазомоторным центром. Структуры, относящиеся к вазомоторному центру, локализуются в спинном и продолговатом мозге, гипоталамусе и в коре головного мозга.
Нервные механизмы являются первым компонентом регуляции при участии симпатических нейронов, которые находятся в грудном и поясничном отделах спинного мозга и в паравертебральных ганглиях (узлах). Вторым компонентом служат парасимпатические нейроны ядра блуждающего нерва, который находится в продолговатом мозге. Эндокринный механизм регуляции сердечно-сосудистой системы включает мозговой и корковый слои надпочечников, гипофиз, юкстагломерулярный аппарат почек.
Адреналин
(гормон надпочечников) из всех гормонов обладает наиболее резким сосудистым действием. Он суживает сосуды кожи, органов пищеварения, почек, легких, но расширяет сосуды скелетных мышц, гладкой мускулатуры бронхов; способствует повышению кровотока через скелетные мышцы, мозг, сердце при физической нагрузке и эмоциональном напряжении.
Альдостерон
обладает большой способностью усиливать обратное всасывание натрия в почках, слюнных железах, пищеварительной системе, изменяя таким образом чувствительность сосудов к влиянию адреналина и норадреналина.
Вазопрессин —
гормон задней доли гипофиза. Он сужает артерии и артериолы органов брюшной полости и легких, но расширяет сосуды мозга и сердца, что способствует улучшению питания и мозговой ткани, и сердечной мышцы, стимулирует сокращение мышцы матки, регулирует водно-солевой обмен и др.
Ренин —
фермент юкстагломерулярното аппарата почек, превращается с участием глобулинов крови в ангиотензин II и обладает сильным сосудосуживающим действием, большим, чем норадреналин, но не вызывает выброса крови из депо. Считают, что ренин и ангиотензин представляют собой так называемую ренин-ангиотензинную систему.
Гистамин
расширяет сосуды печени, сердца, кишечника, повышает наполнение капилляров, а также уменьшает объем циркулирующей крови.
Простогландины —
это большая группа биологически активных веществ, вырабатываемых во всех органах и тканях. Одни Простогландины сокращают стенки кровеносных сосудов и повышают артериальное давление, другие обладают сосудорасширяющим действием, вызывают гипотензивный эффект. Такие биологические вещества, как серо-тонин и брадикинин, также влияют на деятельность сердечно-сосудистой системы.
В нервной и эндокринной регуляции различают гемодинамические механизмы короткого, промежуточного и продолжительного действия. К механизмам короткого действия (по времени действия) относятся циркуляторные реакции нервного происхождения — барорецепторные, хеморецепторные, рефлекс на ишемию ЦНС. Развитие их происходит в течение нескольких секунд. Промежуточные механизмы охватывают изменения обмена в капиллярах, расслабление напряженной стенки, реакцию ренин-ангиотензинной системы. Для начала работы этих механизмов потребуются минуты, а для максимального развития — часы. Механизмы продолжительного действия влияют на отношения между внутрисосудистым объемом крови и емкостью сосудов, осуществляются при помощи транскапиллярного обмена жидкости. В этом процессе участвуют гормоны вазопрессин, альдостерон и почечная регуляция объема жидкости. Механическая, или гемодинамическая, регуляция (закон Франка—Старлинга) выражается в том, что сила сокращений прямо пропорциональна степени начального растяжения правых отделов сердца венозной кровью. Этот вид регуляции обеспечивает поддержание таких констант, как систолический и минутный объемы сердца.
Лимфатическая система функционально тесно связана с системой кровообращения, представлена капиллярами, сосудами, стволами (протоками) и узлами. Являясь частью внутренней среды, лимфа выполняет барьерную, иммунную, выделительную и другие функции. Отток лимфы обеспечивается теми же факторами, которые определяют отток венозной крови — присасывающей функцией сердца, грудной клетки, работой мышц.
Механизм образования лимфы основан на процессах фильтрации, диффузии и осмоса, разности гидростатического давления крови в капиллярах и межтканевой жидкости. Среди этих факторов большое значение имеет проницаемость лимфатических капилляров. Существуют два пути, по которым различного размера частицы проходят через стенку лимфатических капилляров в их просвет, — межклеточный и через эндотелий. Первый путь основан на том, что через межклеточные щели проходят крупнодисперсные частицы (от 10 нм до 10 мкм). Второй путь транспорта веществ в лимфатический капилляр основан на их непосредственном проходе через цитоплазму эндотелиальных клеток при помощи микропинрцитозных пузырьков и везикул (пиноцитоз). Эти оба пути действуют одновременно.
Кроме разницы гидростатического давления в кровеносных капиллярах и тканях, значительная роль в лимфообра-зовании принадлежит онкотическому давлению. Повышение гидростатического давления крови способствует лимфообразованию, а повышение онкотического давления крови препятствует этому. Процесс фильтрации жидкости из крови происходит в артериальном конце капилляра, и жидкость возвращается уже в венозное русло. Это связано с разницей давления в артериальном и венозном концах капилляра. Проницаемость стенок лимфокапилляров может изменяться в связи с различным функциональным состоянием органа, влиянием некоторых веществ типа гиста-мина, пептидов и др. Она зависит также от механических, химических, нервных и гуморальных факторов, поэтому постоянно изменяется.
Лимфа — бесцветная жидкость, по составу напоминает плазму крови. Количество лимфы в организме человека составляет 1500 мл, однако ее содержание в органах различное и соответствует их функции. Так, на 1 кг массы печени приходится 21—36 мл лимфы, сердца — 5—18, селезенки — 3—12, мышц конечностей — 2—3 мл. Высокое содержание лимфы в печени объясняется ее участием в транспорте питательных веществ из кишечника.
По составу лимфа отличается от капиллярного фильтрата и плазмы крови. В ней содержатся (мкг/100 мл) анионы:
Сl—
- 438, НСО3
—
- 48,0, H2
PO4
—
- 1,5; катионы: Na+
-524, К4
^ — 9,8, Са2+
— 4,5, а также различные ферменты. Лимфатическая ткань депонирует витамины. В лимфе находятся также вещества, которые способствуют более быстрому свертыванию крови. Концентрация остальных веществ соответствует их содержанию в плазме крови.
1. Значение сердечно-сосудистой системы для организма человека.
2. Охарактеризуйте кровеносные сосуды.
3. Назовите звенья мик-роциркуляторного русла.
4. Расскажите о границах сердца и его проекции на грудную клетку.
5. Объясните особенности строения камер сердца.
6. Дайте структурно-функциональную характеристику предсердиям.
7. Опишите строение стенки сердца.
8. Что вы знаете о проводящей системе сердца?
9. Охарактеризуйте кровоснабжение и иннервацию сердца.
10. Расскажите о физиологических свойствах сердечной мышцы.
11. Что такое сердечный цикл?
12. Расскажите об электрических явлениях в сердце. Что такое электрокардиограмма?
13. Назовите сосуды малого круга кровообращения.
14. Какие сосуды входят в большой круг кровообращения?
15. Расскажите об артериях шеи, головы и лица.
16. Дайте характеристику артериям туловища и верхних конечностей.
17. Охарактеризуйте артерии грудной и брюшной полостей.
18. Перечислите артерии таза и нижних конечностей, охарактеризуйте их.
19. Расскажите о венах большого круга кровообращения.
20. Объясните систему верхней полой вены.
21. Расскажите о системе нижней полой вены.
22. Что такое система воротной вены?
23. Расскажите об основных процессах гемодинамики.
24. Охарактеризуйте артериальное давление, пульс.
25. Как происходит регуляция деятельности сердечно-сосудистой системы?
26. Назовите части лимфатической системы.
27. Расскажите об анатомии грудного протока.
28. Расскажите об лимфооттоке из области головы, шеи, верхней конечности.
29. Как происходит лимфо-отгок из нижних конечностей и органов таза, брюшной полости?
30. Опишите строение лимфатического узла.
31. Как происходит лимфообразование?
32. Расскажите о составе и свойствах лимфы.
33. Каковы особенности строения костного мозга?
34. Объясните роль селезенки в организме и особенности ее строения.
Цель занятий —
изучить анатомическое и гистологическое строение сердца, стенки артерий, вены, сосудов микроциркуляторного русла, лимфатического узла, провести измерение артериального давления, выполнить подсчет частоты пульса.
Оснащение —
микропрепарат и муляж сердца, микропрепарат стенки сердца, таблицы (проводящая система сердца, микроскопические строение стенки сердца), набор слайдов, микроскоп, диапроектор, секундомер, сфигмоманометр, фонендоскоп.
Содержание работы.
Учащийся должен знать: 1) особенности строения сердца; 2) физиологические особенности сердечной мышцы, сердечный цикл и его фазы; 3) методику подсчета частоты пульса и измерения артериального давления; 4) основные сосуды малого и большого кругов кровообращения; 5) физиологические закономерности движения крови по сосудам; 6) строение лимфатической системы, механизм лимфообразования, состав и свойства лимфы.
Оформление протокола.
Зарисовать схему строения сердца, стенки артерий и вен, обозначить их оболочки. Записать результаты измерения артериального давления и частоты пульса в состоянии покоя и при физической нагрузке, объяснить полученные результаты.
Главными функциями нервной системы являются управление деятельностью разных органов и аппаратов, которые составляют целостный организм, осуществление связи организма в зависимости от состояния внешней и внутренней среды. Она также координирует процессы метаболизма, кровообращения, лимфооттока, которые в свою очередь влияют на функции нервной системы.
Структурно-функциональной единицей нервной системы является нервная клетка — нейрон.
Формы и размеры нейронов разных отделов нервной системы могут варьировать, но для них характерно наличие тела и отростков — одного длинного (аксона) и множества древовидных коротких (дендритов). Аксон
проводит импульсы от тела нейрона к периферическим органам иди к другим нервным клеткам. Функция дендритов —
проведение импульсов к телу нейронов от периферических рецепторов и других нейронов.
По количеству отростков нейроны делятся на три группы: униполярные, биполярные и мультиполярные. Передача нервного импульса от одного нейрона к другому происходит в местах их контактов (в синапсах).
По морфофункциональной характеристике нейроны делятся на афферентные (чувствительные, или рецептор-ные), вставочные (ассоциативные) и эфферентные (эффек-торные). Афферентные нейроны воспринимают воздействие из внешней и внутренней среды и генерируют в нервные импульсы, вставочные осуществляют связь между нервными клетками, эфферентные передают импульсы клеткам рабочих органов. Тела афферентных, или чувствительных, рецепторных нейронов всегда лежат вне головного и спинного мозга, в узлах (ганглиях) периферической нервной системы. Один из отростков отходит от тела нервной клетки, затем следует на периферию и заканчивается чувствительным окончанием — рецептором.
Другой отросток направляется в спинной и головной мозг в составе задних корешков спинномозговых или черепных нервов.
В зависимости от местонахождения рецепторы делятся на: 1) экстерорецепторы —
воспринимают раздражения из внешней среды (находятся на слизистых оболочках, органах чувств, коже); 2) интерорецепторы —
получают сведения главным образом при изменении химического состава внутренней среды организма, давления в тканях и органах; 3) проприорецепторы —
воспринимают раздражения от мышц, сухожилий, связок, фасций, суставных капсул.
Вставочный (ассоциативный) нейрон передает возбуждение от афферентного (чувствительного) нейрона на эфферентные, лежит в пределах ЦНС. Тела эфферентных (эф-фекторных) нейронов находятся в ЦНС или на периферии — в симпатических, парасимпатических узлах. Аксоны этих клеток продолжаются в виде нервных волокон к рабочим органам (произвольным — скелетным и непроизвольным — гладким мышцам, железам).
По определению И. М. Сеченова, деятельность нервной системы носит рефлекторный характер. Рефлекс —
это ответная реакция организма на то или иное раздражение (внешнее или внутреннее), происходящее при участии ЦНС.
Путь, по которому нервный импульс идет от рецептора к эффектору, называется рефлекторной дугой.
Простейшая рефлекторная дуга состоит из двух нейронов — чувствительного и двигательного. Тело первого нейрона находится вне ЦНС в спинномозговом узле или в чувствительном узле черепных нервов. Периферический отросток этой клетки идет в составе спинномозговых нервов и их ветвей и заканчивается рецептором, который воспринимает внешнее или внутреннее раздражение. Это раздражение рецептором превращается в нервный импульс, который достигает тела нервной клетки, а затем по центральному отростку направляется в спинной мозг или по соответствующим черепным нервам в головной мозг. В сером веществе спинного мозга этот отросток чувствительной клетки образует соединение (синапс) с телом другого нейрона (эфферентного, или двигательного). При помощи медиаторов в синапсе происходит передача нервного возбуждения из чувствительного (афферентного) нейрона на двигательный (эфферентный) нейрон, отросток, которого выходит из спинного мозга в составе передних (двигательных) корешков и по центробежному нервному волокну направляется к рабочему органу, вызывает сокращение или торможение либо усиливает секрецию железы.
Как правило, рефлекторная дуга имеет более сложное строение и может содержать более двух нейронов. Между рефлекторным и эффекторным нейронами находится один или несколько вставочных нейронов, которые замыкают рефлекторную дугу на уровне спинного или головного мозга. Кроме того, существует форма рефлекторной деятельности, обеспечивающая возможность приобретения временных связей с окружающей средой, которая называется условно-рефлекторной. Местом замыкания условных рефлексов является кора головного мозга — основа высшей нервной деятельности.
К центральной нервной системе (ЦНС) относятся спинной и головной мозг, которые состоят из серого и белого вещества. Серое вещество спинного и головного мозга — это скопление нервных клеток вместе с ближайшими разветвлениями их отростков. Белое вещество — это нервные волокна, отростки нервных клеток, которые имеют миели-новую оболочку (она придает волокнам белый цвет).
Нервные волокна входят в состав проводящих путей спинного и головного мозга и связывают различные нервные центры между собой. В зависимости от роли в организме нервную систему условно делят на две части — соматическую и вегетативную (автономную).
Соматическая нервная система обеспечивает иннервацию главным образом органов тела (сомы) — скелетные мышцы, кожу и др. Этот отдел нервной системы связывает организм с внешней средой при помощи органов чувств, обеспечивает движение.
Вегетативная нервная система иннервирует внутренние органы, сосуды, железы, в том числе и эндокринные, гладкую мускулатуру, регулирует обменные процессы во всех органах и тканях.
Вегетативная нервная система в свою очередь делится на парасимпатическую и симпатическую части, которые имеют центральный и периферический отделы.
Спинной мозг
(medullaspinalis) выполняет две главные функции — рефлекторную и проводниковую (рис. 100).
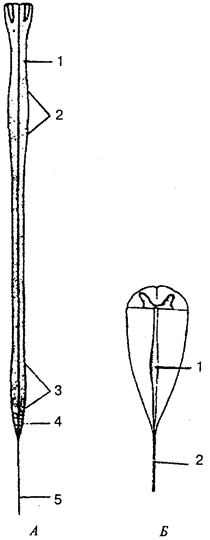
Рис. 100.
Спинной мозг (схема):
А: 1 —
спинной мозг: 2 —
шейное утолщение; 3 —
пояснично-крестцовое утолщение; 4 —
мозговой конус; 5 —
концевая нить; Б: 1 —
концевой желудочек; 2 — концевая нить
Как рефлекторный центр спинной мозг способен осуществлять сложные двигательные и вегетативные рефлексы. Афферентными (чувствительными) путями спинной мозг связан с рецепторами, а эфферентными — со скелетной мускулатурой и со всеми внутренними органами. Длинные нисходящие и восходящие пути спинного мозга соединяют периферические части тела с головным мозгом.
По внешнему виду спинной мозг представляет собой продолговатый, несколько плоский цилиндрический тяж. Он расположен в позвоночном канале и на уровне нижнего края большого затылочного отверстия переходит в головной мозг.
Нижняя граница спинного мозга соответствует уровню I— II поясничных позвонков. Ниже этого уровня он продолжается в тонкую терминальную (концевую) нить.
У взрослого человека длина спинного мозга в среднем составляет около 43 см (у мужчин 45 см, у женщин 41— 42 см), масса — около 34—38 г. Как и позвоночник, спинной мозг имеет шейный и грудной изгибы, а также шейное и по-яснично-крестцовое утолщения. В связи с метамерностью строения тела человека он делится на сегменты, или нейромеры (рис. 101). Сегмент —
это участок спинного мозга, который соответствует паре спинномозговых нервов.

Рис. 101.
Сегменты спинного мозга:
1 — шейные сегменты (1—8), шейная часть; 2 — грудные сегменты (1—12), грудная часть; 3—
поясничные сегменты (1—5), поясничная часть; 4—
крестцовые сегменты (1—5), крестцовая часть; 5—
копчиковые сегменты (1—3), копчиковая часть
На всем протяжении от спинного мозга с каждой стороны отходит 31 пара передних и задних корешков, которые соединяются и образуют 31 пару правых и левых спинномозговых нервов. Каждому сегменту спинного мозга соответствует отдельный участок тела, который иннервируется от спинномозгового нерва определенного сегмента. Выделяют 31 сегмент спинного мозга: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. Обозначают их начальными буквами латинского названия, которые указывают на часть спинного мозга, и римскими цифрами, соответствующими порядковому номеру сегмента: шейные сегменты (CI
— СVIII
); грудные (Th1
— ThXII
); поясничные (LI
—LV
); крестцовые (SI
—SV
); копчиковые (СоI
— СoV
).
Вдоль всей передней поверхности спинного мозга в срединной сагиттальной плоскости тянется передняя срединная щель, а вдоль задней поверхности — задняя срединная борозда, которые разделяют спинной мозг на две симметричные половины. На его передней поверхности находятся две передние латеральные борозды, из которых выходят передние корешки, а на задней поверхности есть задние латеральные борозды, места входа с обеих сторон в спинной мозг задних корешков. Спинной мозг состоит из белого и серого вещества (рис. 102).

Рис. 102.
Спинной мозг (схема-срез):
1 — центральный канал; 2 — серое вещество; 3 —
белое вещество; 4 —
передний канатик; 5 — боковой канатик; 6 — задний канатик
Серое вещество
содержит нервные клетки и на поперечном разрезе напоминает букву Н. В сером веществе имеется центральный канал, верхний конец которого соединяется с IV желудочком; нижний слева заканчивается терминальным желудочком. На протяжении всего спинного мозга серое вещество образует две вертикальные колонны, которые располагаются с двух сторон центрального канала. В каждой колонне различают передний и задний столбы (рис. 103).

Рис. 103.
Столбы серого вещества спинного мозга:
1— задний; 2— боковой; 3 —
передний
На уровне нижнего шейного, всех грудных и двух верхних поясничных сегментов спинного мозга в сером веществе выделяют боковой столб, который в других отделах спинного мозга отсутствует. Серое вещество задних рогов имеет неоднородную структуру. Основная масса нервных клеток заднего рога образует студенистое вещество и собственное ядро, а у основания заднего рога хорошо очерченное прослойкой белого вещества — грудное ядро, которое состоит из крупных нервных клеток.
Клетки всех ядер задних рогов серого вещества — это, как правило, вставочные, промежуточные нейроны, отростки которых идут в белое вещество спинного мозга и далее к головному мозгу. Промежуточная зона, расположенная между передним и задним рогами, сбоку представлена боковым рогом. В последнем находятся центры симпатической части вегетативной нервной системы.
Белое вещество
находится снаружи от серого вещества. Борозды спинного мозга разделяют белое вещество на симметрично расположенные слева и справа три канатика: передний, боковой и задний. Белое вещество представлено отростками нервных клеток. Совокупность этих отростков в канатиках спинного мозга составляют три системы пучков — трактов (проводников): 1) короткие пучки ассоциативных волокон, которые связывают сегменты спинного мозга, расположенные на разных уровнях; 2) восходящие (чувствительные, афферентные) пучки, направляющиеся к центрам головного мозга или к мозжечку; 3) нисходящие (двигательные, эфферентные) пучки, идущие от головного мозга к клеткам передних рогов спинного мозга. В белом веществе задних канатиков находятся восходящие пути, а в передних и боковых канатиках проходят восходящие и нисходящие системы волокон.
Передний канатик
включает следующие проводящие пути (рис. 104): 1) передний корково-спинномозговой (пирамидный) путь. Этот путь передает импульсы двигательных реакций от коры большого полушария головного мозга к передним рогам спинного мозга; 2) передний спинно-таламический путь — обеспечивает проведение импульсов тактильной чувствительности; 3) преддверно-спинномозго-вой — берет начало от вестибулярных ядер VIII пары черепных нервов, расположенных в продолговатом мозге. По волокнам пути идут импульсы, поддерживающие равновесие и осуществляющие координацию движения.

Рис. 104.
Проводящие пути белого вещества на поперечном
срезе спинного мозга (схема):
1 — тонкий пучок; 2 — клиновидный пучок; 3 —
задний корешок; 4 —
латеральный корково-спинномозговой (пирамидный) путь; 5 —
красноядерно-спинномозговой путь; 6—
задний спинно-мозжечковый путь; 7— передний спинно-мозжечковый путь; 8—латеральный спинно-таламический путь; 9 —
оливоспинномозговой путь; 10 —
преддверно-спинномозговой путь; 11 —
ретикулярно-спиниомозговой путь; 12 —
передний корково-спинномозговой (пирамидный) путь; 13 —
передний спинно-таламический путь; 14 —
покрышечно-спинномозговой путь; 15 —
задний боковой и передний собственные пучки; 16—
передний рог; 17—боковой рог; 18—
задний рог
Боковой канатик
спинного мозга содержит следующие проводящие пути: 1) задний спинно-мозжечковый — несет проприоцептивные импульсы в мозжечок; 2) передний спинномозжечковый — идет в кору мозжечка; 3) латеральный спинно-таламический — проводит импульсы болевой и температурной чувствительности; 4) латеральный корково-спинномозговой (пирамидный) — проводит двигательные импульсы от коры большого мозга к спинному мозгу; 5) красноядерно-спинномозговой — проводит импульсы автоматического (подсознательного) управления движениями и. поддерживает тонус скелетных мышц.
Задний канатик
содержит пути сознательной проприоцептивной чувствительности (сознательное суставно-мышечное чувство), которые направляются в головной мозг и корковый конец двигательного анализатора, передают информацию о состоянии тела, его частей в пространстве. На уровне шейных и верхних грудных сегментов спинного мозга задние канатики промежуточной бороздой делятся на два пучка — тонкий пучок Голля и клиновидный пучок Бурдаха.
Спинной мозг окружают три оболочки: твердая, паутинная и мягкая (рис. 105).

Рис. 105.
Оболочки спинного мозга:
1 — мягкая оболочка спинного мозга; 2 — подпаутинное пространство; 3 —
паутинная оболочка спинного мозга; 4 —
твердая оболочка спинного мозга; 5 — эпидуральное пространство; 6 —
зубчатая связка; 7 — промежуточная шейная перегородка
Твердая оболочка
спинного мозга представляет собой продолговатый мешок с толстыми и крепкими стенками, расположенный в позвоночном канале и содержащий спинной мозг с корешками и остальными оболочками. Наружная поверхность твердой оболочки отделена эпидуральным пространством от надкостницы, выстилающей изнутри позвоночный канал. Оно заполнено жировой клетчаткой. Внутренняя поверхность твердой оболочки спинного мозга отделена от паутинной узким щелевидным субдуральным пространством, пронизанным большим количеством тонких соединительнотканных перегородок.
Субдуральное пространство вверху соединяется с аналогичным пространством в полости черепа, а внизу слепо заканчивается на уровне II
крестцового позвонка.
Паутинная оболочка
спинного мозга представляет собой тонкую пластинку, расположенную внутри от твердой оболочки. Она срастается с последней в области межпозвоночных отверстий.
Мягкая сосудистая оболочка
спинного мозга плотно прилегает к спинному мозгу и срастается с ним. От мягкой оболочки паутинную отделяет подпаутинное пространство, заполненное спинномозговой жидкостью, общее количество которой составляет около 120—140 мл. В нижних отделах подпаутинное пространство содержит только окруженные жидкостью корешки спинномозговых нервов. В этом месте, ниже уровня II поясничного позвонка, при необходимости проводят спинномозговую пункцию без риска повредить спинной мозг.
Головной мозг
(encephalon) с окружающими его оболочками расположен в полости мозгового отдела черепа.
Верхняя выпуклая поверхность головного мозга соответствует своей формой внутренней поверхности свода черепа, а нижняя, более плоская, со сложным рельефом, — внутреннему основанию черепа.
Масса головного мозга взрослого человека колеблется от 1100 до 2000 г; у мужчин в среднем она составляет около 1394 г, а у женщин 1245 г. После 60 лет масса и объем мозга несколько уменьшаются.
Самыми крупными составными частями головного мозга являются полушария большого мозга, мозжечок и мозговой ствол.
У взрослого человека полушария большого мозга — самая большая и функционально важная часть ЦНС, они прикрывают другие структуры мозга. Правое и левое полушария отделены один от другого глубокой продольной щелью, достигающей мозолистого тела, или большой спайки мозга. Продольная щель сзади впадает в поперечную щель большого мозга, которая отделяет полушария от мозжечка.
На поверхности полушарий большого мозга расположены глубокие и мелкие борозды. Глубокие борозды делят каждое полушарие на доли, а мелкие отделяются одна от другой извилинами большого мозга. Основание головного мозга образуется вентральными поверхностями полушарий большого мозга, мозжечка, вентральными отделами мозгового ствола.
На основании головного мозга (рис. 106), в передней его части, находятся обонятельные луковицы, от которых тянется большой нервный тяж— обонятельный тракт, переходящий в обонятельный треугольник. Сзади от него находится продырявленное вещество, образованное проникающими в глубь мозга артериями. Внутрь от переднего продырявленного вещества находится зрительный перекрест, образованный волокнами зрительного нерва, которые, частично перекрещиваясь, выходят из перекреста в виде зрительных трактов. К задней поверхности зрительного перекреста прилегает серый бугор, нижние отделы которого, сужаясь, образуют воронку, в которой располагается гипофиз — железа внутренней секреции. К серому бугру присоединяются два белых шаровидных возвышения — сосцевидные тела. Сзади от зрительных путей видны два продольных белых валика — ножки мозга,
между ними. находятся углубления — межножковая ямка, дно которой заполнено продырявленным веществом. Несколько дальше находится широкий поперечный валик — мост.

Рис. 106.
Основание головного мозга:
1 —
обонятельная луковица; 2 —
обонятельный тракт; 3 —
переднее продырявленное вещество; 4 —
серый бугор; 5—
зрительный тракт; 6—
сосцевидные тела; 7 — тройничный узел; 8 —
заднее продырявленное вещество; 9—
мост; 10—
мозжечок; 11—
пирамида продолговатого мозга; 12—
олива; 13 —
спинномозговые нервы; 14 —
подъязычный нерв; 15 —
добавочный нерв; 16—
блуждающий нерв; 17—
языкоглоточный нерв; 18—
преддверно-улитковый нерв; 19 —
лицевой нерв; 20 —
отводящий нерв; 21 —
тройничный нерв; 22 —
блоковый нерв; 23 —
глазодвигательный нерв; 24 —
зрительный нерв; 25 —
обонятельные нервы
Боковые отделы моста продолжаются в мозжечок и образуют его средние мозжечковые ножки. Ниже моста находятся передние отделы продолговатого мозга, которые представлены медиально расположенными пирамидами, разделенными друг от друга передней срединной щелью, латерально выявляются оливы.
На сагиттальном разрезе головного мозга (рис. 107) видны различные его структуры — участки лобной, теменной и затылочной долей, мозолистое тело, которое отделяется от них соответствующей бороздой. Средняя часть мозолистого тела называется стволом, передняя — коленом. Внизу колено мозолистого тела становится более тонким, переходит в клюв мозолистого тела, а задние отделы заканчиваются в виде валика.

Рис. 107.
Головной мозг (сагиттальный разрез):
1 — борозда мозолистого тела; 2 —
поясная борозда; 3 —
поясная извилина; 4—
мозолистое тело; 5— центральная борозда; 6—
парацентральная долька; 7— шпорная борозда; 8—
пластинка крыши (четверохолмия); 9 —
мозжечок; 10 —
IV желудочек; 11 — продолговатый мозг; 12 —
мост; 13 —
шишковидное тело (эпифиз); 14—
ножки мозга; 15—
гипофиз; 16—
III желудочек; 17—межталамическое сращение; 18 —
прозрачная перего-родка; 19 —
верхняя лобная извилина
Под мозолистым телом находится тонкая белая пластинка, называемая телом свода, которое продолжается в столб свода. Последний заканчивается сосцевидным телом, а сзади переходит в ножки свода. Между столбами свода поперечно проходит пучок нервных волокон — передняя спайка мозга, связывающая между собой полушария большого мозга. Столбы свода окружают тонкую пластинку мозгового вещества — прозрачную перегородку. Все вышеперечисленные образования входят в состав конечного мозга, а структуры, расположенные ниже, относятся к стволу мозга (промежуточный, средний, задние отделы головного и продолговатого мозга). Передние отделы мозгового ствола образованы зрительными буграми, которые находятся книзу от тела свода и мозолистого тела и сзади столбов свода. На срединном разрезе видна только медиальная поверхность заднего таламуса (зрительного бугра), которая ограничивает щелевидную, вертикально расположенную полость III желудочка. Между передним концом таламуса и столбом свода находится межжелудочковое отверстие, при помощи которого боковой желудочек полушария соединяется с полостью III желудочка, в образовании дна которого участвуют зрительный перекрест, серый бугор, воронка, гипофиз, сосцевидные тела. Сверху и снизу от зрительного бугра, под валиком мозолистого тела, находится шишковидное тело, передненижние отделы которого срастаются тонким, идущим поперек тяжем — эпиталамической (задней) спайкой.
От нее внизу берет начало водопровод среднего мозга. Зрительный бугор (таламус), гипоталамус, III желудочек, шишковидное тело относятся к промежуточному мозгу. Ниже шишковидного тела расположена крыша среднего мозга (пластинка четверохолмия), состоящая из верхнего и нижнегохолмиков. Вентральное пластинки крыши среднего мозга находится ножка мозга, отделенная от пластинки водопроводом среднего мозга. Через водопровод среднего мозга соединяются полости III и ГУ желудочков. Еще более кзади располагаются мост, мозжечок, которые относятся к заднему и продолговатому мозгу. Полость этих органов мозга составляет IV желудочек, дно которого образовано дорсальными поверхностями моста и продолговатого мозга, составляющими ромбовидную ямку.
В головном мозге выделяют пять отделов: продолговатый мозг, задний мозг, средний мозг, промежуточный и конечный мозг.
Продолговатый мозг
(рис. 108).

Рис. 108.
Продолговатый мозг (вид с вентральной стороны):
1 — продолговатый мозг; 2 —
позадио-ливное поле; 3—
передняя срединная щель; 4 —
позадиоливная борозда; 5,9—
переднелатеральная борозда; 6—
передние наружные дугообразные волокна; 7— перекрест пирамид; 8—
боковой канатик; 10—
олива; 11 —
пирамида продолговатого мозга
Находится между задним и спинным мозгом. Нижняя граница продолговатого мозга соответствует уровню большого затылочного отверстия, или месту выхода корешков I пары спинномозговых нервов, верхняя граница проходит по заднему краю моста. Длина продолговатого мозга взрослого человека составляет в среднем 25 мм. Верхняя часть продолговатого мозга в отличие от нижней имеет некоторое утолщение, чем напоминает форму конуса. Борозды мозга являются продолжением борозд спинного мозга. По сторонам от передней срединной щели на вентральной поверхности продолговатого мозга расположены выпуклые, постепенно сужающиеся внизу пирамиды, образованные пирамидными трактами, часть волокон которых формирует перекрест пирамид. Латеральнее пирамиды с двух сторон находятся возвышения — оливы, отделенные от пирамиды передней латеральной бороздой, из которой выходят корешки подъязычного нерва (XII пара черепных нервов). В нижней части дорсальной поверхности продолговатого мозга проходит дорсальная срединная борозда, по сторонам которой заканчиваются утолщениями тонкий и клиновидный пучки задних канатиков спинного мозга, отделенные друг от друга задней промежуточной бороздой. В утолщениях пучков располагаются соответствующие ядра, от которых отходят волокна, формирующие медиальную петлю. Последняя на уровне продолговатого мозга образует перекрест. Пучки этого перекреста располагаются в межоливном слое, дорсальнее пирамид. Из заднелатеральной борозды продолговатого мозга выходят тонкие корешки языкоглоточного (IX пара), блуждающего (X пара) и добавочного (XI пара) черепных нервов, ядра которых лежат в дорсолатеральных отделах продолговатого мозга. На дорсальной поверхности части бокового канатика расширяются и вместе с волокнами от клиновидного и нижнего ядер образуют нижние мозжечковые ножки, ограничивающие снизу ромбовидную ямку; верхняя часть дорсальной поверхности участвует в образовании дна IV желудочка. Серое вещество продолговатого мозга представлено скоплениями нейронов, которые образуют нижние оливные ядра. Дорсальнее пирамид находится ретикулярная формация, состоящая из переплетений волокон — нервных клеток.
Продолговатый мозг осуществляет рефлекторную и проводниковую функции. По чувствительным волокнам корешков черепных нервов он получает информацию (импульсы) от кожи, слизистых оболочек и органов головы, а также от рецепторов гортани, трахеи, внутренних органов грудной клетки (легкие, сердце), пищеварительной системы. Через продолговатый мозг осуществляются многие простые и сложные рефлексы. Например: 1) защитные — кашель, чиханье, рвота, слезоотделение, мигание; 2) пищевые — сосание, глотание, отделение пищеварительного сока; 3) сердечно-сосудистые, регулирующие деятельность сердца и кровеносных сосудов; 4) автоматически регулируемый дыхательный центр, обеспечивающий вентиляцию легких; 5) вестибулярные ядра, участвующие в осуществлении установочных рефлексов позы, в перераспределении тонуса мышц.
Кроме того, через продолговатый мозг проходят пути, которые соединяют двусторонней связью кору головного мозга, промежуточный и средний мозг, мозжечок и спинной мозг.
Задний мозг
(рис. 109). Включает мост и мозжечок.

Рис. 109.
Задний мозг:
1 —
мозжечок; 2 —
мостомозжечковый треугольник; 3 —
бульбарно-мостовая борозда; 4 –
базилярная борозда;
5 — средняя мозжечковая ножка; 6 - мост
Мост (варолиев мост)
снизу граничит с продолговатым мозгом, сверху проходит в ножки мозга, боковые его отделы образуют средние мозжечковые ножки (рис. 110).

Рис.
110. Поперечный срез моста (схема):
1 — задний продольный пучок; 2 —
среднемозговой путь тройничного нерва; 3—
медиальный продольный пучок; 4 —
медиальная петля; 5—
ретикулярная формация; 6—
тройничная петля (тройнично-таламический путь); 7— спинномозговая петля; 8—
мостомозжечковые волокна; 9—
корково-ядерные волокна; 10—
корково-мостовые волокна; 11 —
ядра моста; /2—корково-спинномозговые волокна; 13 —
базилярная борозда; 14 —
поперечные волокна моста; 15 —
передняя (базилярная) часть моста; 16 —
задняя часть моста (покрышка моста); / 7—шов моста; 18—
покрышечно-спинномозговой путь
Из глубокой горизонтальной борозды, отделяющей мост от пирамид продолговатого мозга, выходят корешки отводящих нервов (VI пара), ядра которых лежат в дорсальном отделе моста. В латеральной части этой борозды видны корешки лицевого (VII пара) и преддверно-улиткового (VIII пара) нервов. Продолжение моста в латеральном направлении образует среднюю ножку моста. На вентральной поверхности моста имеется широкая, но неглубокая базилярная борозда, от нее с боков идут два продольных волокна, внутри которых проходят волокна пирамидных путей. Дорсальная поверхность моста прикрыта мозжечком и ее не видно снаружи. От дорсальной поверхности продолговатого мозга она отделяется мозговыми полосками и вместе с ней участвует в образовании ромбовидной ямки, или дна IV желудочка. Из переднебоковых отделов моста выходят пучки тройничного нерва, ядра которого лежат в дорсальной части моста и продолговатого мозга (V пара).
На поперечном срезе моста виден толстый пучок поперечных волокон, которые относятся к проводящему пути слухового анализатора и образуют трапециевидное тело. Последнее делит мост на заднюю (покрышка моста) и переднюю (базилярную) части. Между волокнами этого тела находится верхнее оливное ядро. Непосредственно над трапециевидным телом лежат волокна медиальной петли, идущей от продолговатого мозга; над ней расположена ретикулярная формация моста. Сбоку и выше медиальной петли проходят волокна латеральной (слуховой) петли, а над ретикулярной формацией лежит задний продольный пучок.
Мозжечок
располагается кзади от моста и от верхней части продолговатого мозга, заполняя большую часть задней черепной ямки. В мозжечке различают верхнюю и нижнюю поверхности, границей между ними является задний край мозжечка, где проходит глубокая горизонтальная щель. Мозжечок лежит на дорсальной поверхности ствола мозга, охватывает его с боков и при помощи ножек соединяется с его частями: верхние мозжечковые ножки соединяют мозжечок со средним мозгом, средние — с мостом; нижние — с продолговатым мозгом. В мозжечке различают два полушария и непарную среднюю часть — червь мозжечка. На верхней и нижней поверхности полушарий и червя находится много параллельно идущих щелей мозжечка, между которыми находятся длинные и узкие извилины мозжечка.
Группы извилин, обособленные более глубокими бороздами, образуют дольки мозжечка. Полушария и червь мозжечка состоят из белого вещества, расположенного кнутри, и тонкой прослойки серого вещества коры мозжечка, которая охватывает белое вещество на периферии. Кора мозжечка представлена тремя слоями нервных клеток. Белое вещество мозжечка на разрезе напоминает разветвленное дерево, отсюда и его название «дерево жизни». В толще белого вещества находятся отдельные парные скопления нервных клеток, которые образуют зубчатое, пробковидное, шаровидное ядра и ядро шатра.
Задний мозг является жизненно важным отделом нервной системы, где происходит замыкание дуг целого ряда соматических и вегетативных рефлексов. При участии ядер заднего мозга осуществляются цепные рефлексы, связанные с жеванием и глотанием. С функцией пищеварительного тракта связаны многие вегетативные рефлексы заднего мозга. К ним относится рефлекторная регуляция секреции слюнных желез.
Мозжечок как надсегментарный орган входит в систему регуляции движений, выполняет следующие важные функции: 1) регуляцию позы и мышечного тонуса; 2) сенсомоторную координацию позы и целенаправленных движений; 3) координацию быстрых целенаправленных движений, осуществляемых по команде из коры больших полушарий.
Основные функции мозжечка определяют и характер патологических симптомов при нарушении его деятельности. Известно, что при частичном общем поражении мозжечка наблюдаются три основных симптома: атония, астения и астазия. Атония
характеризуется ослаблением мышечного тонуса. У животных после удаления мозжечка наблюдается начальное повышение тонуса мышц-разгибателей. Движения их плохо скоординированы, размашистые, резкие, они не способны поддерживать соответствующую позу. Астения
характеризуется слабостью и быстрой усталостью мышц. Движение очень утомляет животное, пройдя несколько шагов, оно ложится отдохнуть. Третий симптом — астазия —
проявляется в способности мышц выполнять колебательные и дрожательные движения. Мышечный тремор особенно выражен в начале и в конце движений, что в значительной степени препятствует целенаправленному движению.
При повреждении мозжечка существует также симптом атаксия.
Больные с таким симптомом ходят с широко расставленными ногами, совершают лишние движения, покачиваются из стороны в сторону. Координация произвольных движений в позе сидя или лежа изменяется мало.
Средний мозг
(рис. 111).

Рис. 111.
Средний мозг и ромбовидная ямка:
1 — пластинка крыши (четверохолмия); 2 —
верхняя ножка мозжечка; 3 —
треугольник петли; 4
— нижний холмик; 5—
верхний холмик; 6—
ручка нижнего холмика; 7— ручка верхнего холмика
В нем выделяют крышу и ножки мозга. Полостью среднего мозга служит водопровод мозга. Нижней границей среднего мозга на его вентральной поверхности является передний край моста, верхней — зрительный тракт и уровень сосцевидных тел.
Крыша среднего мозга
представляет собой пластинку четверохолмия и расположена над водопроводом мозга. Состоит из четырех возвышений ~ холмиков, которые имеют вид полусфер, отделенных одна от другой перпендикулярными бороздами. В продольной борозде расположено шишковидное тело. Поперечная борозда отделяет пару верхних холмиков от нижних. Толщу холмиков составляет серое вещество.
От каждого холмика в латеральном направлении отходит утолщение — ручка холмика, которая заканчивается в коленчатых телах промежуточного мозга. У человека верхние холмики крыши среднего мозга (четыреххолмия) и латеральные коленчатые тела выполняют функцию подкорковых зрительных центров. Нижние холмики и медиальные коленчатые тела являются подкорковыми слуховыми центрами.
На основании головного мозга хорошо видны два толстых белых расходящихся пучка, идущих в ткань полушарий большого мозга. Это ножки мозга.
Углубление между ними называется межножковой ямкой. Из нее выходят корешки глазодвигательных нервов (III пара). На поперечном срезе среднего мозга хорошо выделяется своей темной окраской (за счет пигмента в клетках — меланина) черное вещество. Оно простирается в ножке мозга от моста до промежуточного мозга. Черное вещество делит ножку мозга на два отдела: задний — покрышку мозга и передний — основание ножки мозга. В покрышке среднего мозга проходят восходящие проводящие пути и залегают ядра среднего мозга. Самым крупным ядром покрышки на разрезе среднего мозга является красное ядро.
Оно находится несколько выше черного вещества, имеет продолговатую форму и простирается от уровня нижних холмиков до гипоталамуса.
Красное ядро —
одно из центральных координационных образований экстрапирамидной системы.
Водопровод среднего мозга (силъвиев водопровод) —
узкий канал длиной около 1,5 см; соединяет полость III желудочка с IV и содержит спинномозговую жидкость. Вокруг водопровода среднего мозга находится центральное серое вещество, в котором расположены ядра III и IV пар черепных нервов.
Функциональное значение среднего мозга заключается в том, что здесь находятся подкорковые центры слуха и зрения; ядра черепных нервов, обеспечивающие иннервацию поперечнополосатых и гладких мышц глазного яблока; ядра, относящиеся к экстрапирамидной системе (черное вещество, красное ядро), которые обеспечивают сокращение мышц тела во время автоматических движений. Кроме того, через средний мозг проходят нисходящие (двигательные) и восходящие (чувствительные) проводящие пути. Область среднего мозга является также местом расположения вегетативных центров и ретикулярной формации.
Повреждение среднего мозга у животных вызывает нарушение тонуса мышц. Такое явление называется децереб-рационной ригидностью.
Это состояние характеризуется резким повышением тонуса мышц разгибателей конечностей, спины и хвоста. Животное, поставленное на лапы, сохраняет стоячее положение, так как сгибания в суставах не происходит. Децеребрационная ригидность — рефлекторное состояние, которое поддерживается сенсорными сигналами от проприорецепторов мышц. Такое состояние возникает потому, что в результате перерезки ствола мозга от продолговатого и спинного мозга отделяются красные ядра и ретикулярная формация.
Промежуточный мозг
.
Расположен под мозолистым телом и сводом, срастается по бокам с полушариями большого мозга. Он представлен следующими отделами: 1) областью зрительных буфов (таламическая область); 2) гипоталамусом (подталамическая область); 3) III желудочком.
К таламической области относятся таламус (зрительный бугор), метаталамус (медиальное и латеральное коленчатые тела) и эпиталамус (шишковидное тело, поводки, спайки поводков и эпиталамическая спайка).
Таламус —
парное образование овоидной формы, расположенное по сторонам III желудочка. Он состоит из серого вещества, в котором различают отдельные скопления нервных клеток — ядра таламуса, разделенные тонкими прослойками белого вещества. В настоящее время выделяют до 120 ядер, выполняющих различные функции. В связи с тем что здесь происходит переключение большей части чувствительных проводящих путей, таламус фактически является подкорковым чувствительным центром, а его подушка — подкорковым зрительным центром.
Метаталамус
представлен латеральными и медиальными коленчатыми телами — парными образованиями, которые соединяются с холмиками крыши среднего мозга при помощи ручек верхнего и нижнего холмиков. Латеральное коленчатое тело вместе с верхними холмиками среднего мозга является подкорковым центром зрения. Медиальное коленчатое тело и нижние холмики среднего мозга образуют подкорковые центры слуха.
Эпиталамус
объединяет шишковидное тело (эпифиз), поводки и треугольники поводков. Передние отделы поводков перед входом в эпифиз образуют спайку поводков. Спереди и снизу от шишковидного тела находится пучок по-перечно идущих волокон — эпиталамическая спайка. Между спайкой поводков и эпиталамической спайкой у основания шишковидного тела образуется неглубокая впадина — шишковидное углубление.
Гипоталамус
формирует нижние отделы промежуточного мозга, участвует в образовании дна III желудочка. К гипоталамусу относятся зрительный перекрест, зрительный тракт, сосцевидные тела, серый бугор с воронкой и гипофизом.
Зрительный перекрест состоит из волокон зрительных нервов (II пара черепных нервов), частично переходящих на противоположную сторону, и напоминает валик, который затем продолжается в зрительный тракт. Сзади от зрительного перекреста находится серый бугор, внизу переходящий в воронку, которая далее соединяется с гипофизом. Сосцевидные тела находятся между серым бугром и задним продырявленным веществом, состоят из белого и серого вещества. В сосцевидных телах заканчиваются столбы свода мозолистого тела. Гипоталамус с гипофизом образует единый функциональный комплекс, в котором первый играет регулирующую роль, а второй — эффекторную.
В гипоталамусе различают три основные гипоталамические области скопления нервных клеток: переднюю, заднюю и промежуточную. Скопления нервных клеток в этих областях образуют более 30 ядер гипоталамуса. Нервные клетки его ядер обладают способностью вырабатывать нейрогормоны (вазопрессин, или антидиуретический гормон, окситоцин), которые затем по разветвлениям аксонов нейросекреторных клеток поступают в заднюю долю гипофиза и током крови разносятся по организму. Некоторые ядра гипоталамуса вырабатывают так называемые рилизинг-факторы (либерины) и ингибирующие факторы (статины), регулирующие деятельность аденогипофиза. Последний передает информацию дальше в виде тропных гормонов периферическим железам внутренней секреции. Рилизинг-фактор способствует высвобождению тирео-, лютео-, кортикотропина, пролактина, сомато- и меланотропина. Статины тормозят выделение последних двух гормонов и пролактина. Из гипоталамуса выделены также пептидовидные вещества энкефалины и эндорфины, которые обладают морфиноподобным действием. Считают, что эти вещества участвуют в регуляции поведения и вегетативных процессов.
Главными функциями таламуса являются интеграция (объединение) всех видов чувствительности, кроме обоняния; сравнение информации, которую получает на разных каналах связи, и оценка ее биологического значения. По функции таламические ядра делятся на специфические, неспецифические, ассоциативные.
В специфических ядрах происходит переключение сенсорной информации с аксонов восходящих афферентных путей на конечные нейроны, отростки которых идут в сенсорные области коры больших полушарий. Повреждение этих ядер приводит к необратимой утрате определенных видов чувствительности. Неспецифические ядра таламуса связаны с базальными ядрами и различными участками головного мозга, они поддерживают определенный уровень возбудимости головного мозга, необходимый для восприятия раздражении из окружающей среды. Ассоциативные ядра участвуют в высоких интеграционных процессах.
У человека таламус играет значительную роль в эмоциональном поведении, которое характеризуется своеобразной мимикой, жестами, сдвигами функций внутренних органов. При эмоциональных реакциях повышается артериальное давление, ускоряются частота пульса, дыхания, расширяются зрачки. Поражение таламуса у человека сопровождается сильной головной болью, нарушением сна и чувствительности, координации движения, его точности и др.
Гипоталамус является главным подкорковым центром вегетативной нервной системы, играет большую роль в поддержании постоянства внутренней среды организма, обеспечивает интеграцию функций вегетативной, эндокринной и соматической систем. Кроме того, гипоталамус участвует в формировании разносторонних поведенческих реакций, играет значительную роль в терморегуляции, определяет правильную периодичность функций, связанных с размножением. Как регуляторный орган гипоталамус участвует в чередовании сна и бодрствования, а также в регуляции деятельности гипофиза, имеет связь с-лимбической системой.
Конечный мозг.
Состоит из двух полушарий большого мозга, разделенных продольной щелью и соединенных в ней с помощью мозолистого тела, передней и задней спаек, а также спайки свода. Полость конечного мозга образует правый и левый боковые желудочки, каждый из них находится в своем полушарии. Полушарие большого мозга состоит из коры большого мозга (плащ) и нижележащего белого вещества и расположенного в нем серого вещества — базальных ядер. Граница между конечным и промежуточным мозгом находится в том месте, где внутренняя капсула прилегает к латеральной стороне таламуса.
Полушария большого мозга
покрыты снаружи тонкой пластинкой серого вещества — корой большого мозга.
Площадь поверхности коры полушарий у взрослого человека в среднем составляет 220 тыс. мм , причем на выпуклые части извилин приходится 1/3, а на боковые и нижние стенки борозд — 2/3 всей площади коры. Кора содержит около 14 млрд нейронов. В коре выделяют шесть слоев нервных клеток: 1) молекулярную пластинку; 2) наружную зернистую пластинку; 3) наружную пирамидную пластинку; 4) внутреннюю зернистую пластинку; 5) внутреннюю пирамидную пластинку; 6) мультиформную пластинку. В каждом слое, кроме клеток, располагаются их отростки — волокна. Толщина коры в разных участках неодинакова и колеблется от 1,5 до 5,0 мм.
Каждое из полушарий имеет три поверхности: наиболее выпуклую — верхнелатеральную, медиальную и нижнюю. Наиболее выступающие участки полушарий получили название полюсов: лобный полюс, затылочный полюс, височный полюс. Рельеф поверхностей полушарий очень сложный в связи с наличием глубоких щелей, борозд и расположенных между ними валикообразных возвышений — извилин (рис. 112). Глубина, продолжительность борозд, их форма и направление очень изменчивы. Щели, борозды делят полушария на лобную, теменную, затылочную, височную и островковую доли. Последняя находится на дне латеральной борозды и прикрыта участками других долей.
На верхнелатеральной поверхности полушария находится латеральная (сильвиева) борозда, которая служит границей между лобной, теменной и височной долями. Центральная (роландова) борозда отделяет лобную долю от теменной.
Лобная доля
расположена в переднем отделе каждого полушария большого мозга. На ней находится предцент ральная борозда, которая дает начало двум параллельным бороздам, идущим к лобному полюсу. На поверхности доли расположены также предцентральная, верхняя, средняя и нижняя извилины.

Рис. 112.
Головной мозг: верхнелатеральная поверхность,
борозды и извилины (схема):
А, Б: 1 —
латеральная борозда; 2 —
покрышечная часть нижней лобной извилины; 3 —
треугольная часть нижней лобной извилины; 4—
глазничная часть нижней лобной извилины; 5—
нижняя лобная борозда; 6 —
нижняя лобная извилина; 7—верхняя лобная борозда; 8—
средняя лобная извилина; 8— верхняя лобная извилина; 10—
нижняя предцентральная борозда; 11 — верхняя предцентральная борозда; 12 —
пред-центральная извилина; 13 —
центральная борозда; 14 —
постцентральная борозда; 15 —
внутритеменная борозда; 16 —
верхняя теменная долька; 17 —
нижняя теменная долька; 18—
надкраевая извилина; 19—
угловая извилина; 20 —
затылочный полюс; 21 —
нижняя височная борозда; 22 —
верхняя височная извилина; 23 —
средняя височная извилина; 24—
нижняя височная извилина; 25—
верхняя височная борозда
По теменной доле
проходят постцентральная и внутритеменная борозды. Они делят теменную долю на постцентральную извилину, а также на верхнюю и нижнюю теменные дольки.
Затылочная доля
расположена позади теменно-затылоч-ной борозды. По сравнению с другими долями она меньше по размерам и заканчивается затылочным полюсом. Размеры борозд и извилин в затылочной доле весьма вариабельны. Лучше других выражена поперечная затылочная борозда.
Височная доля
отделяется от лобной и теменной глубокой латеральной бороздой. Кроме того, на верхнелатеральной ее поверхности имеются две борозды, которые делят поверхность мозга на верхнюю, среднюю и нижнюю извилины. Верхняя височная извилина находится между латеральной бороздой сверху и верхней височной снизу. Средняя височная извилина лежит между верхней и нижней височными бороздами. Нижняя височная извилина занимает нижнелатеральный край височной доли и ограничена сверху одноименной бороздой; задний конец этой извилины продолжается в затылочную долю.
Островковая доля (островок)
находится в глубине латеральной борозды. Эту долю можно найти, если удалить прикрывающие островок участки лобной, теменной и височной долей. Глубокая круговая борозда отделяет островок от окружающих его отделов мозга. На поверхности островка находятся длинная и короткие извилины. Между длинной и короткими извилинами лежит центральная борозда островка.
Медиальную поверхность
полушария большого мозга образуют все его доли, кроме островковой. Над мозолистым телом находится борозда мозолистого тела, которая направляется вниз и вперед и продолжается в гиппокампальную борозду. Выше борозды мозолистого тела лежит поясная борозда. Она берет начало от клюва мозолистого тела, затем идет вверх и заканчивается выше и кзади от валика мозолистого тела как подтеменная борозда. Между бороздой мозолистого тела и поясной лежит поясная извилина, которая охватывает спереди, сверху и сзади мозолистое тело. Спереди других борозд и извилин на медиальной поверхности выделяются парацентральная долька, шпорная борозда затылочной доли, а также язычная извилина и коллатеральная борозда.
Нижняя поверхность
полушария большого мозга имеет очень сложный рельеф. На нижней поверхности лобной доли находится обонятельная борозда, к которой снизу прилегают обонятельная луковица и обонятельный тракт, переходящие затем в обонятельный треугольник. Между продольной щелью большого мозга и обонятельной бороздой лобной доли находится прямая извилина. В заднем отделе нижней поверхности полушария имеется коллатеральная борозда, вокруг которой расположены носовая борозда и медиальная и латеральная затылочно-височные извилины и затылочно-височная борозда. На медиальной и нижней поверхностях полушарий выделяют ряд образований, относящихся к лимбической системе. В последнюю входят обонятельные луковица и тракт, обонятельный треугольник, переднее продырявленное вещество на нижней поверхности лобной доли, а также поясная и зубчатая извилины, гиппокамп и другие структуры.
Базальные (подкорковые) ядра —
это скопления серого вещества в виде ядер, которые залегают в толще белого вещества каждого полушария и расположены ближе к основанию мозга. К базальным ядрам относят следующие образования: полосатое тело, которое состоит из хвостатого и чечевицеобразного ядер, ограду и миндалевидное тело. Прослойки белого вещества между ними образуют наружную и внутреннюю капсулы. Последняя представляет собой толстый слой белого вещества, которое состоит из проводящих путей головного мозга. Во внутренней капсуле выделяют переднюю и заднюю ножки и колено.
Полосатое тело —
это образование, на горизонтальных и фронтальных разрезах мозга имеющее вид чередующихся полос серого и белого вещества.
Хвостатое ядро
располагается кпереди от таламуса, от которого отделяет полоска белого вещества — колено внутренней капсулы.
Чечевицеобразное ядро
находится латеральное таламуса и хвостатого ядра. От таламуса его отделяет задняя ножка внутренней капсулы. Медиальная часть чечевицеобразного ядра обращена к колену внутренней капсулы, а латеральная поверхность выпуклая и обращена к основанию островковой доли полушария большого мозга.
Ограда
имеет вид тонкой вертикальной пластинки серого вещества и располагается в белом веществе полушария, между скорлупой и корой остров-ковой доли.
Миндалевидное тело
лежит в белом веществе височной доли полушария; примерно на 1,5—2,0 см кзади от височного полюса.
Белое вещество
полушарий большого мозга образует полуовальный центр, состоящий из многочисленных нервных волокон.
Нервные волокна представлены тремя системами проводящих путей конечного мозга: 1) ассоциативными; 2) комиссуральны-ми и 3) проекционными.
Ассоциативные нервные волокна
соединяют разные участки коры в пределах одного полушария; комис-суральные —
симметричные участки полушарий и образуют спайки (больше всего их находится в мозолистом теле). Проекционные нервные волокна
представлены волокнами, которые проводят импульсы как восходящего (к коре), так и нисходящего (к нижележащим центрам) направления и обеспечивают связь полушарий с рецепторным аппаратом и рабочими органами. По характеру проводимых импульсов восходящие (чувствительные) проекционные пути делятся на три группы: 1) экстероцептивные —
несут импульсы (болевые, температурные, давления и осязательные), которые проявляются в результате влияния раздражении на кожу (рис. 113), и импульсы от органов чувств; 2) про-приоцептивные —
проводят импульсы от органов движения (мышцы, сухожилия, суставные капсулы, связки), несут информацию о положении частей тела при движении; интероцептивные —
проводят импульсы от внутренних органов, сосудов, где хемо-, баро- и меха-норецепторы воспринимают состояние внутренней среды, интенсивность обмена веществ и др.
Рис. 113.
Схема проводящих путей болевой, температурной
и тактильной чувствительности:
1 — латеральный спинно-таламический путь; 2 — передний спинно-таламический путь; 3
—зрительный бугор; 4—
медиальная петля; 5— поперечный срез среднего мозга; 6 —
поперечный срез моста; 7 — поперечный срез продолговатого мозга; 8 —
спинномозговой узел; 9 —
поперечный срез спинного мозга
Нисходящие (эффекторные, эфферентные) проекционные пути
делятся на две группы: 1) главный двигательный, корково-спинномозговой (пирамидный) путь (рис. 114), который несет импульсы произвольных движений от коры к мышцам головы, шеи, туловища; 2) экстрапирамидные двигательные пути, которые передают импульсы от подкорковых центров к двигательным ядрам черепных и спинномозговых нервов, а затем к мышцам.

Рис. 114.
Схема корково-спинно-мозгового (пирамидного)
проводящего пути:
1 — предцентральная извилина; 2 —
зрительный бугор; 3 —
корково-ядерный путь; 4 —
поперечный срез среднего мозга; 5 — поперечный срез моста; 6—
поперечный срез продолговатого мозга; 7— перекрест пирамид; 8 —
латеральный корково-спинномозговой (пирамидный) путь; 9—
поперечный срез спинного мозга; 10—
передний корково-спинномозговой (пирамидный) путь
Следовательно, взаимосвязь и функционирование ассоциативных, комиссуральных, а также нисходящих и восходящих путей обеспечивает существование сложных рефлекторных реакций, дающих организму возможность постоянно приспосабливаться к меняющимся условиям среды.
Желудочки головного мозга
.
Это полости, которые находятся в головном мозге. По выполняемой функции они являются местом образования и вместилищем цереброспинальной жидкости, а также частью ликворопроводящих путей. В области головного мозга находятся четыре желудочка. Боковые (правый и левый) желудочки
лежат в толще белого вещества полушарий большого мозга (рис. 115).
Рис. 115.
Боковые желудочки большого мозга (вскрыты),
разрез в горизонтальной плоскости:
1 — центральная часть бокового желудочка; 2 —
нижний рог; 3 —
задний рог; 4 —
межжелудочко-вое отверстие; 5 — прозрачная перегородка; 6 —
головка хвостатого ядра; 7— передний рог
Полость желудочков различная по форме, поскольку она образуется отделами всех долей полушарий (кроме островковой). Центральная часть желудочка залегает в теменной доле. От центральной части во все доли мозга расходятся отростки — рога: передний (лобный)— в лобную долю; нижний (височный) — в височную; задний (затылочный) — в затылочную долю.
Боковые желудочки замкнуты со всех сторон, за исключением межжелудочкового отверстия, через которое они соединяются с III желудочком, а при его помощи — друг с другом.
Третий желудочек —
непарная полость щелевидной формы, расположен в промежуточном мозге. Полость этого желудочка ограничена шестью стенками: двумя латеральными, верхней, нижней, средней и задней. Латеральными стенками являются медиальные поверхности таламусов. Верхняя стенка образована сосудистой основой (мягкой сосудистой оболочкой). Нижней стенкой, или дном, III желудочка, служит гипоталамус. Передняя стенка образована терминальной пластинкой, столбами свода и передней спайкой. Через межжелудочковое отверстие полость III желудочка соединяется с боковыми желудочками. Задней стенкой служит эпиталамическая спайка, под которой находится отверстие водопровода мозга.
Четвертый желудочек
является производным полости ромбовидного мозга (рис. 116). По форме полость IV желудочка напоминает палатку, дно которой имеет форму ромба (ромбовидная ямка), образована задними поверхностями продолговатого мозга и моста, а также мозжечком и перешейком ромбовидного мозга. Полость IV желудочка соединяется с субарахноидальным пространством тремя отверстиями — непарным средним и парными боковыми.

Рис. 116
. Ромбовидный мозг (саггитальный разрез):
1 - мозолистое тело; 2— шишковидное тело (эпифиз); 3 —
мозжечок; 4 —
продолговатый мозг; 5 - ромбовидный мозг; 6— мост; 7— гипофиз; 8—
воронка; 9—
зрительный перекрест; 10 - гипоталамус; 11 — межгаламическое сращение
Оболочки головного мозга
.
Головной мозг окружен тремя оболочками, которые являются продолжением оболочек спинного мозга (рис. 117).
Твердая оболочка
головного мозга одновременно является надкостницей внутренней поверхности костей черепа, с которыми связана непрочно. У основания черепа оболочка дает отростки, которые проникают в щели и отверстия черепа. На внутренней поверхности твердой оболочки различают несколько отростков, которые проникают в глубокие щели мозга и отделяют его разделы. Самым крупным отростком твердой оболочки головного мозга между полушариями является серп большого мозга.
Задний отдел серпа срастается с другим отростком твердой оболочки — наметом мозжечка, который отделяет затылочные доли полушарий от мозжечка. Продолжением серпа большого мозга является серп мозжечка,
который проникает между полушариями мозжечка. Еще один отросток окружает турецкое седло, образует его диафрагму и защищает гипофиз от давления массы мозга.

Рис. 117.
Оболочки головного мозга:
1 - грануляция паутинной оболочки; 2—
эмиссарная вена; 3—
вена губчатого вещества кости; 4 —
твердая мозговая оболочка; 5
— перекладины паутинной оболочки; 6 —
подпаугинное пространство; 7—сосудистая оболочка; 8 —
паутинная оболочка; 9 —
серп большого мозга; 10 —
верхний сагиттальный синус; 11 —
кора большого мозга
На соответствующих участках твердой оболочки головного мозга находятся синусы (пазухи), образованные путем расщепления твердой оболочки; по этим синусам оттекает венозная кровь. Различают следующие синусы: 1) верхний сагиттальный; 2) нижний сагиттальный; 3) прямой; 4) поперечный; 5) затылочный; б) сиг-мовидный; 7) пещеристый; 8) клиновидно-теменной; 9) верхний и нижний каменистые.
Паутинная оболочка головного мозга
расположена внутри от твердой мозговой оболочки и отделяется от нее субдуральным пространством. Паутинная оболочка в виде мостиковперебрасывается с одной части на другую. От мягкой оболочки паутинная отделена подпаутинным (субарахноидальным) пространством, в котором содержится спинномозговая жидкость. Над широкими и глубокими бороздами паутинная оболочка образует подпаутинные цистерны.
Из них наиболее крупными являются: 1) мозжечково-мозговая цистерна; 2) цистерна латеральной ямки большого мозга; 3) цистерна перекреста; 4) межножковая цистерна.
Подпаугинное пространство головного мозга соединяется с подпаутинным пространством спинного мозга на уровне большого затылочного отверстия. Около синусов твердой оболочки головного мозга паутинная оболочка образует своеобразные выросты — грануляции паутинной оболочки. Эти выросты входят в синусы твердой оболочки.
Мягкая (сосудистая) оболочка —
самая внутренняя оболочка мозга. Она плотно прилегает к поверхности мозга, заходит во все щели и борозды. Состоит из рыхлой соединительной ткани, в толще которой находятся кровеносные сосуды, обеспечивающие питание мозга. В некоторых местах сосудистая оболочка образует сосудистые сплетения, вырабатывающие спинномозговую жидкость.
Спинномозговая жидкость —
жидкая биологическая среда организма, которая циркулирует в желудочках головного мозга, ликворопроводящих путях, субарахноидальном пространстве головного и спинного мозга. Она выполняет в ЦНС защитно-трофическую функцию, участвует в метаболизме мозга и др.
Общий объем спинномозговой жидкости у взрослого человека составляет в среднем 140 мл. Обновление ее происходит примерно 4—8 раз в сутки и зависит от питания, водного режима, физической нагрузки и др. Химический состав спинномозговой жидкости сходен с составом сыворотки крови, она содержит органические и неорганические вещества, которые принимают участие в метаболизме мозга. При различных патологических процессах в ЦНС возможны изменения давления жидкости, ее свойств и состава, которые отражают то или иное заболевание.
Периферическая нервная система — это часть нервной системы. Она находится вне головного и спинного мозга, обеспечивает двустороннюю связь центральных отделов нервной системы с органами и системами организма.
К периферической нервной системе относятся черепные и спинномозговые нервы, чувствительные узлы черепных и спинномозговых нервов, узлы (ганглии) и нервы вегетативной (автономной) нервной системы и, кроме того, ряд элементов нервной системы, при помощи которых воспринимаются внешние и внутренние раздражители (рецепторы и эффекторы).
Нервы образуются отростками нервных клеток, тела которых лежат в пределах головного и спинного мозга, а также в нервных узлах периферической нервной системы. Снаружи нервы покрыты рыхлой соединительнотканной оболочкой — эпиневрием.
В свою очередь нерв состоит из пучков нервных волокон, покрытых тонкой оболочкой — периневрием,
а каждое нервное волокно — эндоневрием.
Периферические нервы могут быть различные по длине и толщине. Самым длинным черепным нервом является блуждающий нерв. Известно, что периферическая нервная система соединяет головной и спинной мозг с другими системами при помощи двух видов нервных волокон — центростремительных и центробежных.
Первая группа волокон проводит импульсы от периферии к ЦНС и называется чувствительными (эфферентными) нервными волокнами, вторая несет импульсы от ЦНС к иннервируемому органу — это двигательные (афферентные) нервные волокна.
В зависимости от иннервируемых органов эфферентные волокна периферических нервов могут выполнять двигательную функцию — иннервируют мышечную ткань; секреторную — иннервируют железы; трофическую — обеспечивают обменные процессы в тканях. Выделяют нервы двигательные, чувствительные и смешанные.
Двигательный нерв
образуется отростками нервных клеток, находящихся в ядрах передних рогов спинного мозга или в двигательных ядрах черепных нервов.
Чувствительный нерв
состоит из отростков нервных клеток, которые формируют спинномозговые узлы черепных нервов.
Смешанные нервы
содержат как чувствительные, так и двигательные нервные волокна.
Вегетативные нервы и их ветви сформированы отростками клеток боковых рогов спинного мозга или вегетативными ядрами черепных нервов. Отростки этих клеток являются предузловыми нервными волокнами и идут до вегетативных (автономных) узлов, которые входят в состав вегетативных нервных сплетений. Отростки клеток узлов направляются к иннервируемым органам и тканям и называются послеузловыми нервными волокнами.
Нервы, отходящие от стволовой части головного мозга, называются черепными.
У человека выделяют 12 пар черепных нервов, их обозначают римскими цифрами по порядку расположения. Черепные нервы имеют разные функции, так как они состоят только из двигательных или чувствительных либо из двух видов нервных волокон. Поэтому одна часть их относится к двигательным нервам (III, IV, VI, XI и XII пары), другая — к чувствительным (I, II, VIII пары), а третья — смешанная (V, VII, IX и Х пары).
Обонятельные нервы
(nn. olfactorii) — I пара черепных нервов (рис. 118).

Рис. 118.
Обонятельный нерв:
1— обонятельные луковицы; 2—
обонятельные нервы
По функции они являются чувствительными и образованы центральными отростками обонятельных клеток, расположенных в слизистой оболочке полости носа. Эти отростки формируют нервные волокна, которые в составе 15—20 обонятельных нервов идут через отверстия решетчатой пластинки в полость черепа в обонятельную луковицу (см. «Орган обоняния»).
Зрительный нерв
(п. opticus) — II пара чувствительных нервов (рис. 119).
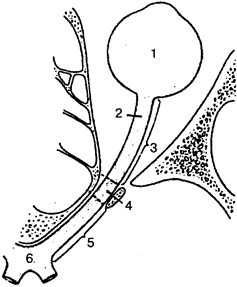
Рис. 119.
Зрительный нерв (схема):
1 — глазное яблоко; 2 —
зрительный нерв; 3 —
глазничная часть; 4 —
внутри-канальцевая часть; 5 — внутричерепная часть; 6 —
зрительный перекрест
Представлен нейритами ганглиозных нервных клеток сетчатки глазного яблока. Пройдя через сосудистую оболочку, склеру, каналы зрительного нерва проникают в полость черепа, где образуют неполный зрительный перекрест (хиазму). После перекреста нервные волокна собираются в зрительные тракты (см. «Орган зрения»).
Глазодвигателъный нерв
(п. oculomotorius) — IIIпара (рис. 120). Одна часть нерва берет начало от двигательного ядра, другая — от вегетативного (парасимпатического) ядра, расположенных в среднем мозге. Он выходит на основание черепа из одноименной борозды на медиальную поверхность ножки мозга и через верхнюю глазную щель проникает в глазницу, где делится на две ветви: верхнюю и нижнюю; иннервирует мышцы глаза. Вегетативные волокна отходят от нижней ветви глазодвигательного нерва и образуют глазодвигательный (парасимпатический) корешок,
который направляется к ресничному узлу
Блоковый нерв
(п. trochlearis), IV пара, является двигательным нервом (см. рис. 120). Он начинается от ядра среднего мозга, выходит из дорсальной поверхности ствола мозга и идет по основанию черепа к глазнице. В глазнице нерв проникает через верхнюю глазную щель, достигает верхней косой мышцы глаза и иннервирует ее.

Рис. 120.
Глазодвигательный и блоковый нервы:
1 —
перекрест блоковых нервов; 2 —
блоковый нерв; 3 —
глазодвигательный нерв; 4 —
симпатический корешок; 5 —
зрительный нерв (часть); 6 —
короткие ресничные нервы; 7— ресничный узел; 8—
нижняя ветвь глазодвигательного нерва; 9
— носоресничный корешок; 10 —
тройничный нерв; 11 — верхняя ветвь глазодвигательного нерва
Тройничный нерв
(п. trigeminus), V пара, — смешанный нерв. Двигательные волокна тройничного нерва начинаются из его двигательного ядра, который лежит в мосту.
Чувствительные волокна этого нерва идут к ядрам среднемозгового и спинномозгового пути тройничного нерва.
Нерв выходит на основание мозга из боковой поверхности моста двумя корешками: чувствительным и двигательным. На передней поверхности пирамиды височной кости образует утолщение чувствительного корешка тройничного нерва — тройничный узел. Этот узел представлен телами чувствительных нейронов, центральные отростки которых образуют чувствительный корешок, а периферические участвуют в образовании всех трех ветвей тройничного нерва, отходящих от тройничного узла: 1) глазной нерв;
2) верхнечелюстной нерв и 3) нижнечелюстной нерв. Первые две ветви по своему составу чувствительные, третья — смешанная, так как к ней присоединяются двигательные волокна.
Первая ветвь, глазной нерв
(рис. 121), проходит в глазницу через верхнюю глазную щель, где делится на три основные ветви, (йлезный нерв, лобный нерв и носоресничный нерв); иняервируют содержимое глазницы, глазное яблоко, кожу и конъюнктиву верхнего века, кожу лба, носа, слизистую оболочку части полости носа, лобной, клиновидной пазух.
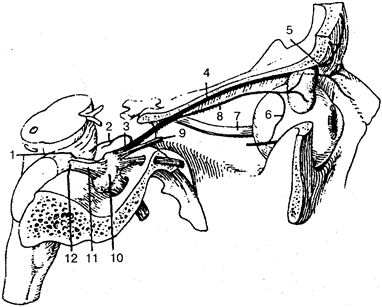
Рис. 121.
Глазной нерв (первая ветвь тройничного нерва):
1 —
двигательный корешок; 2 — тенториальная (оболочечная) ветвь; 3 —
глазной нерв; 4 —
лобный нерв; 5 — надглазничный нерв; 6 —
соединительная ветвь (со скуловым нервом); 7— зрительный нерв; 8—
слезный нерв; 9—
носоресничный нерв; 10—
тройничный узел; 11 —
тройничный нерв; 12—
чувствительный корешок
Вторая ветвь, верхнечелюстной нерв
(рис. 122), через круглое отверстие проходит в крыловидно-нёбную ямку, где от него отходят подглазничный и скуловой нервы, а также узловые ветви к крылонёбному узлу.

Рис. 122.
Верхнечелюстной нерв (вторая ветвь тройничного нерва):
1 —
верхнечелюстной нерв; 2 — скуловой нерв; 3 —
подглазничный нерв; 4—
нижние ветви век; 5— наружные носовые ветви; 6—
внутренние носовые ветви; 7— верхние губные ветви; 8 —
верхние зубные ветви; 9 —
верхние десневые ветви; 10 —
верхнее зубное сплетение; 11 —
средняя верхняя альвеолярная ветвь; 12 —
задние верхние альвеолярные ветви; 13 —
передние верхние альвеолярные ветви
Подглазничный нерв отдает ветви для иннервации зубов, десен верхней челюсти; иннервирует кожу нижнего века, носа, верхней губы.
Скуловой нерв по ходу отдает ветви от парасимпатических волокон слезной железе, иннервирует также кожу височной, скуловой и щечной областей. От крылонёбного узла отходят ветви, которые иннервируют слизистую оболочку и железы полости носа, твердого и мягкого нёба.
Третья ветвь, нижнечелюстной нерв
(рис. 123), выходит из черепа через овальное отверстие и делится на ряд двигательных ветвей ко всем жевательным мышцам, челюстно-подъязычной мышце, напрягающей нёбную занавеску, и к мышце, напрягающей барабанную перепонку. Кроме того, нижнечелюстной нерв отдает ряд чувствительных ветвей, в том числе крупных: язычный и нижний альвеолярный нервы; более мелкие нервы (щечный, ушно-височный, менингеальная ветвь). Последние иннервируют кожу и слизистую оболочку щек, часть ушной раковины, наружного слухового прохода, барабанную перепонку, кожу височной области, околоушную слюнную железу, оболочку головного мозга.

Язычный нерв
(рис. 124) воспринимает общую чувствительность слизистой оболочки (боль, прикосновение, температура) с 2/3 части языка и слизистой оболочки рта.

Нижний альвеолярный нерв
(рис. 125) самый крупный изо всех ветвей нижнечелюстного нерва, входит в канал нижней челюсти, иннервирует зубы и десны нижней челюсти и, пройдя через подбородочное отверстие, иннервирует кожу подбородка и нижней губы.

Отводящий нерв
(п. abducens), VI пара (рис. 126), формируется аксонами двигательных клеток ядра этого нерва, лежит в задней части моста на дне IV желудочка. Нерв берет начало из ствола мозга, проходит в глазницу через верхнюю глазную щель и иннервирует наружную прямую мышцу глаза.
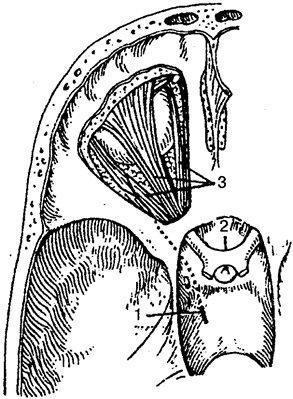
Рис. 126.
Отводящий нерв:
1 —
отводящий нерв; 2—
зрительный нерв; 3 —
мышцы глаза
Лицевой нерв
(п. facialis), VII пара, — это смешанный нерв, объединяющий два нерва: собственно лицевой и промежуточный (рис. 127). Ядра лицевого нерва залегают в границах моста мозга. Выйдя из мозгового ствола в борозде между мостом и продолговатым мозгом, лицевой нерв входит во внутренний слуховой проход и, пройдя через лицевой канал, выходит через шилососцевидное отверстие.
В лицевом канале нерв делится на ряд ветвей:
1)большой каменистый нерв,
который несет парасимпатические волокна к крыловидно-нёбному узлу;
он выходит из канала через отверстие на верхней поверхности пирамиды;
2)барабанную струну —
смешанный нерв, отходит от лицевого нерва через ба-рабаннокаменистую щель и идет вперед и вниз до соединения с язычным нервом. Нерв содержит афферентные вкусовые волокна от передней части языка и парасимпатические слюноотделительные волокна к подъязычной и подчелюстной слюнным железам; 3) стременной нерв —
двигательный нерв, иннервирует стременную мышцу барабанной полости.
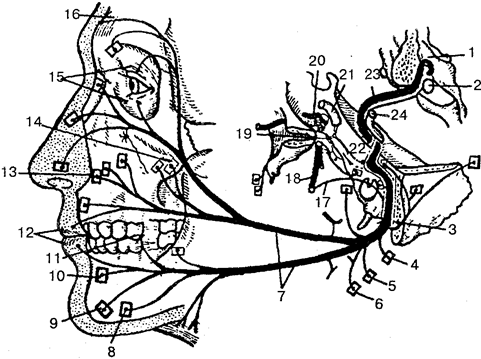
Рис. 127.
Лицевой нерв (схема):
1— дно IV желудочка; 2 - ядро лицевого нерва; 3 —
шилососцевидное отверстие; 4—
ветвь к задней ушной мышце; 5— ветвь к заднему брюшку двубрюшной мышцы; 6—ветвь к шилоподъязычной мышце; 7—ветви лицевого нерва к мимическим мышцам и подкожной мышце шеи; 8 —
ветвь к мышце, опускающей угол рта; 9 —
ветвь к подбородочной мышце; 10 —
ветвь к мышце, опускающей нижнюю губу; 11 —
ветвь к щечной мышце; 12 —
ветвь к круговой мышце рта; 13 —
ветвь к мышце, поднимающей верхнюю губу; 14 —
ветвь к скуловой мышце; 15 —
ветви к круговой мышце глаза; 16—
ветви к лобному брюшку надчерепной мышцы; 17—
барабанная струна; 18—
язычный нерв; 19—
крылонёбный узел; 20 —
тройничный узел; 21 —
внутренняя сонная артерия; 22 — промежуточный нерв; 23 —
лицевой нерв; 24 —
преддверно-улитковый нерв
Лицевой нерв при выходе из своего канала через шилососцевидное отверстие отдает ветви надчерепной мышце, задней ушной мышце, двубрюшной и шилоподъязычной мышцам. В толще околоушной железы лицевой нерв вееровидно распадается на ветви и образует большую гусиную лапку — околоушное сплетение. Из этого сплетения выходят только двигательные волокна и образуют очередные ветви — височные, скуловые, щечные, красную ветвь нижней челюсти, шейную. Все они участвуют в иннервации мимических мышц лица и подкожной мышцы шеи.
Преддверно-улитковый нерв
(п. vestibulocochlearis), VIII пара, образован чувствительными нервными волокнами, которые идут от органа слуха и равновесия (рис. 128). Выходит из мозгового ствола позади моста, латеральнее лицевого нерва и делится на преддверную и улитковую части, которые осуществляют иннервацию органа слуха и равновесия.
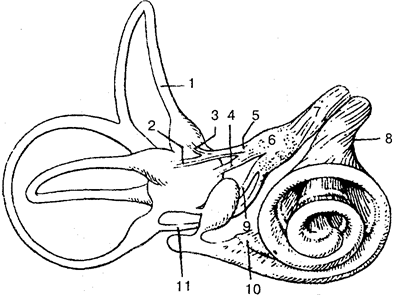
Рис. 128.
Преддверно-улитковый нерв (схема):
1
— полукружные каналы; 2 — латеральный ампулярный нерв; 3 —
передний ампулярный нерв; 4—
эллиптически-мешотчатый нерв; 5— эллиптически-мешотчато-ампулярный нерв; 6—
преддверный узел; 7— преддверный нерв; 8 —
улитковый нерв; 9 —
сферически-мешотчатый нерв; 10 —
улитковый узел (спиральный узел улитки); 11— задний ампулярный нерв
Преддверная часть нерва
лежит в преддверием узле, расположенном на дне внутреннего слухового прохода. Периферические отростки этих клеток образуют ряд нервов, которые заканчиваются рецепторами в полукружных каналах перепончатого лабиринта внутреннего уха, а центральные отростки направляются к одноименным ядрам ромбовидной ямки. Преддверная часть участвует в регулировании положения головы, туловища и конечностей в пространстве, а также в системе координации движений.
Улитковая часть
нерва образуется центральными отростками нейронов улиткового узла, лежащего в улитке лабиринта. Периферические отростки клеток этого узла заканчиваются в спиральном органе улиткового протока, а центральные отростки достигают одноименных ядер, которые лежат в ромбовидной ямке. Улитковая часть принимает участие в формировании органа слуха.
Языко глоточный нерв
(п. glossopharyn-geus), IX пара, — смешанный нерв, который выходит из продолговатого мозга 4—5 корешками и направляется к яремному отверстию (рис. 129). Выходя из полости черепа, нерв образует два узла: верхний и нижний. Эти узлы содержат тела чувствительных нейронов. За яремным отверстием нерв спускается вниз, идет к корню языка и делится на конечные язычные ветви, которые заканчиваются в слизистой оболочке спинки языка. От языкоглоточного нерва отходят боковые ветви, которые обеспечивают чувствительную иннервацию слизистой оболочки барабанной полости и слуховой трубы (барабанный нерв), а также дужки нёба и миндалины (мин-даликовые ветви), околоушную железу (малый каменистый нерв), сонный синус и сонный клубочек (синусная ветвь), двигательную иннервацию шилоглоточной мышцы (ветвь шилоглоточной мышцы). Кроме того, ветви языкоглоточного нерва соединяются с ветвями блуждающего нерва и симпатического ствола, образуя глоточное сплетение.

Рис. 129.
Языкоглоточный нерв:
1 — языкоглоточный нерв; 2 — верхний узел; 3 —
соединительная ветвь; 4 —
нижний узел; 5 —
ветвь шилоглоточной мышцы; 6—
миндаликовые ветви; 7—язычные ветви; 8—
глоточные ветви; 9—
синусная ветвь
Блуждающий нерв
(п. vagus), X пара, — смешанный нерв (рис. 130), включает чувствительные, двигательные и вегетативные волокна. Это самый длинный из черепных нервов. Его волокна достигают органов шеи, грудной клетки и брюшной полости. По волокнам блуждающего нерва идут импульсы, которые замедляют ритм сердца, расширяют сосуды, суживают бронхи, усиливают перистальтику кишечника, расслабляют сфинктеры кишечника, усиливают секрецию желудочных и кишечных желез. Блуждающий нерв выходит из продолговатого мозга в задней борозде несколькими корешками, которые, соединившись, образуют единый ствол и направляются к яремному отверстию. Снизу от яремного отверстия нерв имеет два утолщения: верхний и нижний узлы, образованные телами чувствительных нейронов, периферические отростки которых идут от внутренних органов, твердой оболочки головного мозга, кожи наружного слухового прохода, а центральные — к ядру одиночного пучка продолговатого мозга.
Блуждающий нерв делится на четыре отдела: головной, шейный, грудной и брюшной.
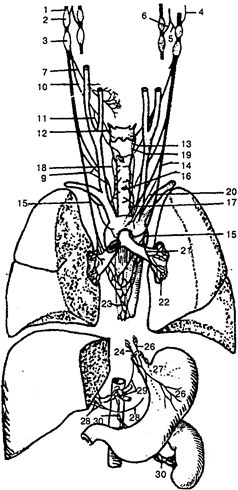
Рис. 130.
Блуждающий нерв:
1 — блуждающий нерв; 2 — верхний узел; 3 —
нижний узел; 4—
менингеальная ветвь; J— ушная ветвь; 6 —
соединительная ветвь; 7 — глоточные ветви; S
—
глоточное сплетение; 9 —
верхние шейные сердечные ветви; 10 —
верхний гортанный нерв; 11
— наружная ветвь; 12 —
внутренняя ветвь; 13 —
соединительная ветвь с возвратным гортанным нервом; 14 —
нижние шейные сердечные ветви; 15—
возвратный гортанный нерв; 16—
трахеальные ветви; 17—
пищеводные ветви; 18—
нижний гортанный нерв; 79— соединительная ветвь с внутренней гортанной ветвью; 20—
грудные сердечные ветви; 21 —
бронхиальные ветви; 22 —легочное сплетение; 23 —
пищеводное сплетение; 24 —
передний блуждающий ствол; 25— задний блуждающий ствол; 26— передние желудочные ветви; 27 — задние желудочные ветви; 28 —
печеночные ветви; 2° — чревные ветви; 30—
почечные ветви
Головной отдел
находится между началом нерва и верхним узлом, отдает свои ветви твердой оболочке головного мозга, стенкам поперечного и затылочного синусов, коже наружного слухового прохода и наружной поверхности ушной раковины.
Шейный отдел
включает часть, расположенную между нижним узлом и местом выхода возвратного нерва. Ветвями шейного отдела являются: 1) глоточные ветви,
иннерви-руют слизистую оболочку глотки, мышцы-констрикторы, мышцы мягкого нёба; 2) верхние шейные сердечные ветви,
вместе с ветвями симпатического ствола входят в сердечные сплетения; 3) верхний гортанный нерв,
иннервирует слизистую оболочку гортани и корня языка, а также перстнещито-видную мышцу гортани; 4) возвратный гортанный нерв,
отдает ветви трахее, пищеводу, сердцу, иннервирует слизистую оболочку и мышцы гортани, кроме перстнещитовидной.
Грудной отдел
располагается от уровня отхождения возвратного гортанного нерва до уровня пищеводного отверстия диафрагмы и отдает ряд ветвей к сердцу, легким, пищеводу, участвует в образовании сердечного, легочного и пищеводного сплетений.
Брюшной отдел
состоит из переднего и заднего блуждающих стволов. Они отдают ветви желудку, печени, поджелудочной железе, селезенке, почкам, кишечнику.
Добавочный нерв
(п. accessorius), XI пара, — двигательный нерв (рис. 131). Состоит из нескольких черепных и спинномозговых корешков, иннервирует грудино-ключично-сосцевидную и трапециевидную мышцы. Имеет два ядра. Одно из них находится в продолговатом мозге, другое — в клетках передних рогов шейной части спинного мозга.Рис. 131.
Добавочный нерв (схема):
1 —
спинномозговые корешки; 1 —
черепные корешки (блуждающая часть); .У—ствол добавочного нерва; 4—
внутренняя ветвь; 5 — наружная ветвь; 6—
мышечные ветви
Подъязычный нерв
(п. hypoglossus), XII пара (рис. 132), —двигательный, образуется отростками нервных клеток одноименного ядра, которое находится в продолговатом мозге. Нерв выходит из черепа через канал подъязычного нерва затылочной кости, иннервирует мышцы языка и частично некоторые мышцы шеи.
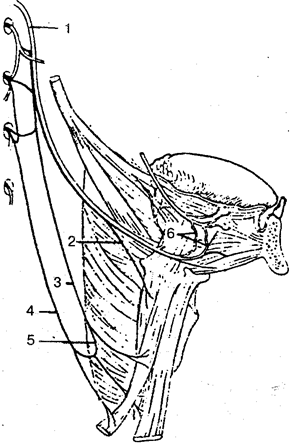
Рис. 132.
Подъязычный нерв и шейная (подъязычная) петля:
1 — подъязычный нерв; 2 — щитоподъ-язычная ветвь; 3 —
передний корешок; 4—
задний корешок; 5—
шейная (подъязычная) петля; 6 —
язычные ветви
Спинномозговые нервы (nn. spinales) представляют собой парные, метамерно расположенные нервные стволы, которые созданы слиянием двух корешков спинного мозга — заднего (чувствительного) и переднего (двигательного) (рис. 133). На уровне межпозвоночного отверстия они соединяются и выходят, делясь на три или четыре ветви: переднюю, заднюю, менингеальную белую соединительные ветви; последние соединяются с узлами симпатического ствола. У человека находится 31 пара спинномозговых нервов, которые соответствуют 31 паре сегментов спинного мозга (8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 пара копчиковых нервов). Каждая пара спинномозговых нервов иннервирует определенный участок мышц (миотом), кожи (дерматом) и костей (склеротом). На основании этого выделяют сегментарную иннервацию мышц, кожи и костей.

Рис. 133.
Схема образования спинномозгового нерва:
1 —
ствол спинномозгового нерва; 2 —
передний (двигательный) корешок; 3—
задний (чувствительный) корешок; 4—
корешковые нити; 5—
спинномозговой (чувствительный) узел; 6—
медиальная часть задней ветви; 7— латеральная часть задней ветви; 8 —
задняя ветвь; 9 —
передняя ветвь; 10 —
белая ветвь; 11
— серая ветвь; 12 —
менингеальная ветвь
Задние ветви
спинномозговых нервов иннервируют глубокие мышцы спины, затылка, а также кожу задней поверхности головы и туловища. Выделяют задние ветви шейных, грудных, поясничных, крестцовых и копчикового нервов.
Задняя ветвь I шейного спинномозгового нерва (C1
) называется подзатылочным нервом.
Он иннервирует большую и малую задние прямые мышцы головы, верхнюю и нижнюю косые мышцы головы и полуостистую мышцу головы.
Задняя ветвь II шейного спинномозгового нерва (СII
) называется большим затылочным нервом,
делится на короткие мышечные ветви и длинную кожную ветвь, иннервирует мышцы головы и кожи затылочной области.
Передние ветви
спинномозговых нервов значительно толще и длиннее задних. Они иннервируют кожу, мышцы шеи, груди, живота, верхней и нижней конечностей. В отличие от задних ветвей метамерное (сегментарное) строение сохраняют передние ветви только грудных спинномозговых нервов. Передние ветви шейных, поясничных, крестцовых и копчикового спинномозговых нервов образуют сплетения (plexus). Выделяют шейное, плечевое, поясничное, крестцовое и копчиковое нервные сплетения.
Шейное сплетение
образовано передними ветвями четырех верхних шейных (СI
—CIV
) спинномозговых нервов, соединены тремя дугообразными петлями и лежит на глубоких мышцах шеи. Шейное сплетение соединяется с добавочным и подъязычным нервами. Шейное сплетение имеет двигательные (мышечные), кожные и смешанные нервы и ветви. Мышечные нервы иннервируют трапециевидную, грудино-мышечно-сосцевидную мышцы, отдают ветви к глубоким мышцам шеи, а от шейной петли получают иннервацию подподъязычные мышцы. Кожные (чувствительные) нервы шейного сплетения дают начало большому ушному нерву, малому затылочному нерву, поперечному нерву шеи и надключичным нервам. Большой ушной нерв иннервирует кожу ушной раковины и наружного слухового прохода; малый затылочный нерв — кожу бокового отдела затылочной области; поперечный нерв шеи дает иннервацию коже передней и боковой области шеи; надключичные нервы иннервируют кожу над ключицей и ниже ее.
Самым крупным нервом шейного сплетения является диафрагмалъный нерв.
Он смешанный, формируется от передних ветвей III—V шейных спинномозговых нервов, проходит в грудную клетку и заканчивается в толще диафрагмы.
Двигательные волокна диафрагмального нерва иннервируют диафрагму, а чувствительные — перикард и плевру.
Плечевое сплетение
(рис. 134) образуется передними ветвями четырех нижних шейных (СV
— СVIII
) нервов, частью передней ветви I шейного (СIV
) и грудного (ThI
) спинномозговых нервов.
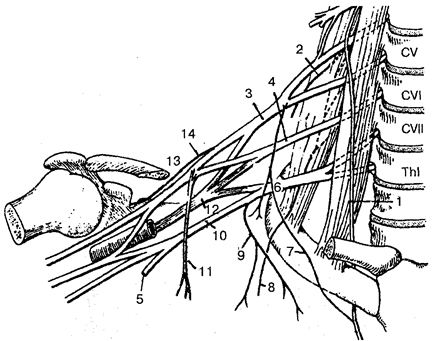
Рис. 134.
Плечевое сплетение (схема):
1 —
диафрагмальный нерв; 2 —
дорсальный нерв лопатки; 3 —
верхний ствол плечевого сплетения; 4 —
средний ствол плечевого сплетения; 5 — подключичный ствол; 6 —
нижний ствол, плечевого сплетения; 7 — добавочные диафрагмальные нервы; 8 —
длинный грудной нерв; 9 —
медиальный грудной нерв; 10 —
латеральный грудной нерв; 11 —
медиальный пучок; 12 —
задний пучок; 13 —
латеральный пучок; 14 —
надлопаточный нерв
В межлестничном промежутке передние ветви образуют три ствола — верхний, средний и нижний. Эти стволы делятся на ряд ветвей и направляются в подмышечную ямку, где формируют три пучка (латеральный, медиальный и задний) и окружают подмышечную артерию с трех сторон. Стволы плечевого сплетения вместе с их ветвями, лежащими выше ключицы, называются надключичной частью,
а с ветвями, лежащими ниже ключицы, — подключичной частью.
Ветви, которые отходят от плечевого сплетения, делятся на короткие и длинные. Короткие ветви иннервируют главным образом кости и мягкие ткани плечевого пояса, длинные — свободную верхнюю конечность.
В составе коротких ветвей плечевого сплетения находятся дорсальный нерв
лопатки — иннервирует мышцу, поднимающую лопатку, большую и малую ромбовидные мышцы; длинный грудной нерв —
переднюю зубчатую мышцу; подключичный —
одноименную мышцу; надлопаточный —
над- и полостную мышцы, капсулу плечевого сустава; подлопаточный—
одноименную и большую круглую мышцы; грудо-спинной —
широчайшую мышцу спины; латеральные и медиальные грудные нервы—
одноименные мышцы; подмышечный нерв —
дельтовидную и малую круглую мышцы, капсулу плечевого сустава, а также кожу верхних отделов боковой поверхности плеча.
Длинные ветви
плечевого сплетения берут начало от латерального, медиального и заднего пучков подключичной части плечевого сплетения (рис. 135, А, Б).

Рис. 135.
Нервы плеча, предплечья и кисти:
А — нервы плеча: 1 —
медиальный кожный нерв плеча и медиальный кожный нерв предплечья; 2 — срединный нерв; 3 —
плечевая артерия; 4 —
локтевой нерв; 5 —
двуглавая мышца плеча (дистальный конец); 6—
лучевой нерв; 7— плечевая мышца; 8—
мышечно-кожный нерв; 9—
двуглавая мышца плеча (проксимальный конец); Б — нервы предплечья и кисти: 1 —
срединный нерв; 2 — круглый пронатор (пересечен); 3 —
локтевой нерв; 4 —
глубокий сгибатель пальцев; 5—
передний межкостный нерв; 6—
тыльная ветвь локтевого нерва; 7— глубокая ветвь локтевого нерва; 8 —
поверхностная ветвь локтевого нерва; 9 —
квадратный пронатор (пересечен); 10 —
поверхностная ветвь лучевого нерва; //— плечелучевая мышца (пересечена); 12 —
лучевой нерв
Мышечно-кожный нерв
берет начало от латерального пучка, отдает свои ветви плечеклювовидной, двуглавой и плечевой мышцам. Отдав ветви локтевому суставу, нерв спускается как латеральный кожный. Он иннервирует часть кожи предплечья.
Срединный нерв
образуется путем слияния двух корешкоз из латерального и медиального пучков на передней поверхности подмышечной артерии. Первые ветви нерв отдает локтевому суставу, затем, опускаясь ниже, — передним мышцам предплечья. На ладони подладонным апоневрозом срединный нерв делится на конечные ветви, которые иннервируют мышцы большого пальца, кроме мышцы, приводящей большой палец кисти. Срединный нерв иннервирует также суставы запястья, первые четыре пальца и часть червеобразных мышц, кожу тыльной и ладонной поверхности.
Локтевой нерв
начинается от медиального пучка плечевого сплетения, идет вместе с плечевой артерией по внутренней поверхности плеча, где ветвей не дает, затем огибает медиальный надмыщелок плечевой кости и переходит на предплечье, где в одноименной борозде идет вместе с локтевой артерией. На предплечье он иннервирует локтевой сгибатель кисти и часть глубокого сгибателя пальцев. В нижней трети предплечья локтевой нерв делится на тыльную и ладонную ветви, которые затем переходят на кисть. На кисти ветви локтевого нерва иннервируют мышцу, приводящую большой палец, все межкостные мышцы, две червеобразные мышцы, мышцы мизинца, кожу ладонной поверхности на уровне V пальца и локтевого края IV пальца, кожу тыльной поверхности на уровне V, IV и локтевой стороны III пальцев.
Медиальный кожный нерв плеча
выходит из медиального пучка, отдает ветви коже плеча, сопровождает плечевую артерию, соединяется в подмышечной ямке с латеральной ветвью II, а иной раз и III межреберных нервов.
Медиальный кожный нерв предплечья
также является ветвью медиального пучка, иннервирует кожу предплечья.
Лучевой нерв
берет начало от заднего пучка плечевого сплетения, является самым толстым нервом. На плече в плечемышечном канале проходит между плечевой костью и головками трехглавой мышцы, отдает мышечные ветви к этой мышце и кожные — к задней поверхности плеча и предплечья. В латеральной борозде локтевой ямки делится на глубокую и поверхностную ветви. Глубокая ветвь иннервирует все мышцы задней поверхности предплечья (разгибатели), а поверхностная идет в борозде вместе с лучевой артерией, переходит на тыл кисти, где иннервирует кожу 2 1/2 пальца, начиная от большого.
Передние ветви
грудных спинномозговых нервов (ThI
— ThXII
), 12 пар, идут в межреберных промежутках и называются межреберными нервами. Исключение составляет передняя ветвь XII грудного нерва, которая проходит под XII ребром и называется подреберным нервом. Межреберные нервы идут в межреберных промежутках между внутренней и наружной межреберными мышцами и не образуют сплетений. Шесть верхних межреберных нервов с двух сторон доходят до грудины, а пять нижних реберных нервов и подреберный нерв продолжаются на переднюю стенку живота.
Передние ветви иннервируют собственные мышцы груди, участвуют в иннервации мышц передней стенки брюшной полости и отдают передние и боковые кожные ветви, иннервируя кожу груди и живота.
Пояснично-крестцовое сплетение
(рис. 136) образуется передними ветвями поясничных и крестцовых спинномозговых нервов, которые, соединяясь между собой, формируют поясничное и крестцовое сплетения. Связующим звеном между этими сплетениями служит пояснично-крестцовый ствол.

Рис. 136.
Пояснично-крестцовое сплетение:
1-задние ветви поясничных нервов; 2- передние ветви поясничных нервов; 3-
подвздошно-подчревный нерв; 4-
бедренно-половой нерв; 5-подвздошно-паховый нерв; 6 -
латеральный кожный нерв бедра; 7- бедренная ветвь; 8-
половая ветвь; 9 -
передние мошоночные нервы; 10 -передняя ветвь запирательного нерва; 11 - запирательный нерв; 12 —
пояснично-крестцовое сплетение; 13 -
передние ветви крестцового сплетения
Поясничное сплетение
формируется передними ветвями трех верхних поясничных и частично передними ветвями XII грудного и IV поясничного спинномозговых нервов. Оно лежит кпереди от поперечных отростков поясничных позвонков в толще большой поясничной мышцы и на передней поверхности квадратной мышцы поясницы. От всех передних ветвей поясничных нервов отходят короткие мышечные ветви, иннервирующие большую и малую поясничные мышцы, квадратную мышцу поясницы и межпоясничные латеральные мышцы поясницы.
Наиболее крупными ветвями поясничного сплетения являются бедренный и запирательный нервы.
Бедренный нерв
формируется тремя корешками, которые сначала идут вглубь большой поясничной мышцы и соединяются на уровне V поясничного позвонка, образуя ствол бедренного нерва. Направляясь вниз, бедренный нерв располагается в борозде между большой поясничной и подвздошной мышцами. На бедро нерв выходит через мышечную лакуну, где отдает ветви передним мышцам бедра и коже переднемедиальной поверхности бедра. Наиболее длинная ветвь бедренного нерва — подкожный нерв бедра.
Последний вместе с бедренной артерией входит в приводящий канал, затем вместе с нисходящей коленной артерией следует по медиальной поверхности голени до стопы. На своем пути иннервирует кожу коленного сустава, надколенника, частично кожу голени и стопы.
Запирательный нерв —
вторая по величине ветвь поясничного сплетения. Из поясничной области нерв опускается вдоль медиального края большой поясничной мышцы в малый таз, где вместе с одноименными артерией и веной идет через запирательный канал на бедро, отдает мышечные ветви приводящим мышцам бедра и делится на две конечные ветви: переднюю (иннервирует кожу медиальной поверхности бедра) и заднюю (иннервирует наружную за-пирательную, большую приводящую мышцы, тазобедренный сустав).
Кроме того, от поясничного сплетения отходят более крупные ветви: 1) подвздошно-подчревный нерв —
иннервирует мышцы и кожу передней стенки живота, часть ягодиной области и бедра; 2) подвздошно-паховый нерв —
иннервирует кожу лобка, паховой области, корень полового члена, мошонку (кожу больших половых губ); 3) бедренно-по-ловой нерв —
делится на две ветви: половую и бедренную. Первая ветвь иннервирует часть кожи бедра, у мужчин — мышцу, поднимающую яичко, кожу мошонки, и мясистую оболочку; у женщин — круглую маточную связку и кожу больших половых губ. Бедренная ветвь через сосудистую лакуну проходит на бедро, где иннервирует кожу паховой связки и области бедренного канала; 4) латеральный кожный нерв бедра —
выходит из полости таза на бедро, иннервирует кожу латеральной поверхности бедра до коленного сустава.
Крестцовое сплетение образуется
передними ветвями верхних четырех крестцовых, V поясничного и частично IV поясничного спинномозговых нервов. Передние ветви последних образуют пояснично-крестцовый ствол.
Он опускается в полость малого таза, соединяется с передними ветвями I- IV крестцовых спинномозговых нервов. Ветви крестцового сплетения делятся на короткие и длинные.
К коротким ветвям крестцового сплетения относятся верхний и нижний ягодичные нервы (рис. 137), половой нерв, внутренний запирательный и грушевидный, а также нерв квадратной мышцы бедра. Последние три нерва являются двигательными и иннервируют одноименные мышцы через подгрушевидное отверстие.

Рис.
137. Нервы ягодичной области и задней поверхности бедра:
1 — верхний ягодичный нерв; 2—
седалищный нерв; 3,4—
мышечные ветви седалищного нерва; 5 — большебердовый нерв; 6 —
общий малоберцовый нерв; 7— латеральный кожный нерв икры; 8- задний кожный нерв бедра; 9 —
нижний ягодичный нерв; 10—
медиальный тыльный кожный нерв
Верхний ягодичный нерв
из полости таза через надгрушевидное отверстие вместе с верхней ягодичной артерией и веной проходит между малой и средней ягодичными мышцами. Иннервирует ягодичные мышцы, а также мышцу, напрягающую широкую фасцию бедра.
Нижний ягодичный нерв
выходит из полости таза через грушевидное отверстие и иннервирует большую ягодичную мышцу.
Длинные ветви
крестцового сплетения представлены задним кожным нервом бедра, который иннервирует кожу ягодичной области и частично кожу промежности, и седалищным нервом (рис. 138).

Рис 138.
Нервы голени (задняя поверхность):
1 —
седалищный нерв; 2
— общий малоберцовый нерв; 3—
болыпеберцовый нерв; 4, 7,8—
мышечные ветви болыиеберцового нерва; 5 — латеральный кожный нерв икры; 6 —
мышечные ветви малоберцового нерва
Седалищный нерв —
самый крупный нерв тела человека. Он выходит из полости таза через подгрушевидное отверстие, идет вниз и на уровне нижней трети бедра делится на большеберцовый и общий малоберцовый нервы. Они иннервируют заднюю группу мышц на бедре.
Большеберцовый
нерв проходит в подколенной ямке, на своем пути отдает ветви коленному суставу, трехглавой мышце голени, подошвенной и подколенной мышцам. Спускаясь вниз, нерв идет на голень, отдает ветви мышцам. В подколенной ямке от болыиеберцового нерва отходит медиальный кожный нерв икры, который в нижней трети голени соединяется с ветвью латерального кожного нерва икры и образуют икроножный нерв.
Он иннервирует кожу латеральной части стопы и лодыжки. В области медиальной лодыжки большеберцовый нерв делится на медиальный и латеральный подошвенные нервы. Эти нервы иннервируют мышцы, кожу и суставы стопы.
Общий малоберцовый нерв,
отделившись от седалищного нерва, идет латерально вниз на голень и делится на поверхностный и глубокий. Поверхностный малоберцовый нерв
проходит через верхний мышечно-малоберцовый канал, отдает ветви длинной и короткой малоберцовым мышцам, выходит на тыл стопы, где иннервирует кожу тыла стопы и пальцев. Глубокий малоберцовый нерв
идет по передней поверхности межкостной перепонки и выходит на тыл стопы; иннервирует передние мышцы голени, стопы, голеностопный сустав, часть кожиI - II пальцев стопы.
Копчиковое сплетение
образуется передними ветвями последнего крестцового и копчикового спинномозговых нервов. Оно расположено на копчиковой мышце, отдает ветви коже в области копчика и заднепроходного отверстия.
Вегетативная (автономная) нервная система (рис. 139) — часть нервной системы, которая обеспечивает иннервацию внутренних органов и систем, желез внутренней секреции, кровеносных и лимфатических сосудов и других органов. Она также координирует деятельность всех внутренних органов, регулирует обменные, трофические процессы во всех органах и частях тела человека, поддерживает постоянство внутренней среды. По своей функции вегетативная нервная система неподконтрольна нашему сознанию, но находится в подчинении ЦНС (спинного мозга, мозжечка, гипоталамуса, базальных ядер конечного мозга, коры головного мозга). По расположению вегетативная (автономная) нервная система делится на центральный и периферический отделы.
К центральному отделу
относятся: 1) надсегментарные центры, находящиеся в коре полушарий головного мозга (лобная и теменная доли), в подкорковых структурах, мозжечке и стволе мозга; 2) сегментарные центры: парасимпатические ядра III, VII, IX и Х пар черепных нервов, которые лежат в мозговом стволе; 3) вегетативное (симпатическое) ядро бокового промежуточного столба спинного мозга, VIII шейного, всех грудных и двух верхних поясничных сегментов (СVIII
, ThI
—LII
спинного мозга; 4) парасимпатические центры спинного мозга, расположенные в сером веществе трех (SII
— SIV
) крестцовых сегментов.

Рис. 139.
Вегетативная (автономная) нервная система (схема).
Симпатическая часть обозначена штриховыми (преганглионарные волокна) и штрихпунктирными (постганглионарные волокна) линиями, парасимпатическая часть — сплошными (преганглионарные волокна) и штриховыми (постганглионарные волокна) линиями:
I —
продолговатый и задний мозг; 2 —
средний мозг; 3 —
верхний шейный мозг; 4 —
средний шейный узел; 5 — шейно-грудной (звездчатый) узел; 6 —
большой внутренностный нерв; 7— чревный нерв; 8—
малый внутренно-стный нерв; 9 —
верхний брыжеечный узел; 10 —
нижний брыжеечный узел; II —
тазовый внутренностный нерв; 12 —
мочепузырное сплетение; 13 —
ресничный узел; 14—глаз; 15 — поднижнечелюстной узел; 16—
поднижнечелюстная железа; 17—
ушной узел; 18 —
околоушная железа; 19—
сер-дце; 20 —
желудок; 21 —
тонкая кишка; 22 —
надпочечник; 23 —
толстая кишка; 24 —
мочевой пузырь; 25 —
ветви к сосудам, мышечным волокнам и железам кожи
В периферический отдел
входят: 1) правый и левый симпатический ствол с узлами, межузловыми ветвями и симпатическими нервами; 2) вегетативные (автономные) нервы, ветви и волокна, которые берут начало от головного и спинного мозга; 3) вегетативные (автономные) органные сплетения; 4) узлы вегетативных (автономных) органных сплетений; 5) конечные узлы парасимпатической части вегетативной нервной системы.
Выделение вегетативной (автономной) нервной системы обусловлено некоторыми ее особенностями строения и различиями с соматической нервной системой. К ним относятся: 1) очаговость расположения вегетативных ядер в спинном и головном мозге; 2) широкое ее распространение в организме; 3) отсутствие строгого сегментарного строения; 4) наличие многочисленных узлов в составе периферической части; 5) наличие местных рефлекторных дуг за счет собственных афферентных клеток, которые переключаются в узлах и делают последние местными рефлекторными (периферическими) центрами иннервации органов. Первыми эфферентными нейронами на пути от спинного и головного мозга к иннервируемому органу являются нейроны ядер центрального отдела вегетативной нервной системы. Образованные отростками этих нейронов, волокна называются предузловыми (преганглионарными) волокнами, поскольку они идут и заканчиваются синапсами на клетках узлов периферической части вегетативной нервной системы.
Узлы периферической части вегетативной нервной системы содержат тела других (эффекторных) нейронов, которые находятся на пути к иннервируемым органам. Отростки этих вторых нейронов эфферентного пути, которые передают импульс от вегетативных узлов к рабочим органам, называются послеузловыми (постганглионарными) нервными волокнами. Предузловые волокна покрыты ми-елиновой оболочкой и выходят из головного и спинного мозга в составе корешков соответствующих черепных и спинномозговых нервов. В послеузловых волокнах миелиновая оболочка отсутствует; эти волокна несут импульс от узлов к гладкой мускулатуре, железам и тканям. Вегетативные волокна тоньше, чем соматические, и нервные импульсы по ним передаются с меньшей скоростью.
На основании функциональных отличий вегетативная нервная система делится на две части: симпатическую и парасимпатическую. Влияние этих двух частей на деятельность различных органов обычно носит противоположный характер: если одна система оказывает усиливающее действие, то другая — тормозящие (табл. 5).
Таблица 5
Влияние симпатических и парасимпатических нервов на
функции органов (по П. И. Лобко с соавт., 1988)
Орган
|
Нервная система |
| симпатическая |
парасимпатическая |
| 1 |
2 |
3 |
| Зрачок |
расширяет |
суживает |
| Железы (кроме потовых) |
ослабляет секрецию |
усиливает секрецию |
| Потовые железы |
усиливает секрецию |
не иннервируются |
| Сердце |
учащает и усиливает сердцебиение |
урежает и ослабляет сердцебиение |
Окончание табл. 5
| 1 |
2 |
3 |
| Неисчерченная мускулатура внутренних органов (бронхов, желудочно-кишечного тракта, мочевого пузыря) |
расслабляет |
сокращает |
| Сосуды (кроме коронарных) |
суживает |
не иннервируются |
| Коронарные сосуды |
расширяет |
суживает |
| Сфинктеры |
усиливает тонус |
расслабляет |
Кроме функциональных, существует ряд морфологических отличий симпатической и парасиматической частей вегетативной нервной системы (табл. 6).
Таблица б
Морфологические различия симпатической и парасимпатической
частей вегетативной нервной системы (по П. И. Лобко с соавт., 1988)
| Характеристика |
Нервная система |
| симпатическая |
парасимпатическая |
| Область распространения |
повсеместно |
не имеют парасимпатической иннервации сосуды, исчерченная мускулатура и др. |
| Топография сегментарных центров |
боковые рога спинного мозга (сегменты C8
– L3
) |
в среднем и продолговатом мозге (парасимпатические ядра III, VII, IX, Х пары черепных нервов) и в крестцовом отделе спинного мозга (сегманты S2-S4) |
| Топография узлов |
узлы I порядка — паравертебральные (симпатический ствол), II — преверте-брадьные, III порядка — органные (вблизи органа или в толще его) |
узлы расположены в толще органа (интра-мурально) или рядом с органом |
| Пре- и постганглионарные волокна |
различной длины (в зависимости от удаления узлов от ЦНС) |
преганглионарные — длинные, постганглионарные — короткие |
Отличаются эти системы и медиаторами — веществами, осуществляющими передачу нервного импульса в синапсах. Все преганглионарные волокна (симпатические и парасимпатические) содержат медиатор ацетилхолин или вещества, аналогичные ему, и называются холинергическими веществами. Парасимпатические постганглионарные волокна также холинергические. Симпатические постганглионарные волокна содержат адреналин, норадреналин или вещества, по действию аналогичные норадреналину, и называ ются адренергическими. Эрготоксин блокирует передачу нервного импульса в синапсах симпатической нервной системы, а атропин — парасимпатической.
Строение рефлекторной вегетативной дуги также отличается от строения рефлекторной дуги симпатической части нервной системы. В рефлекторной дуге вегетативной части эфферентное звено состоит не из одного, а из двух нейронов.
Простая вегетативная рефлекторная дуга представлена тремя нейронами.
Первое звено рефлекторной дуги — это чувствительный нейрон, тела которого находятся в спинномозговых узлах и в чувствительных узлах черепных нервов. Периферический отросток такого нейрона, имеющий чувствительное окончание — рецептор, берет начало в органах и тканях. Центральный отросток в составе задних корешков спинномозговых нервов или в составе черепных нервов направляется к соответствующим ядрам в спинной и головной мозг. Второе звено рефлекторной дуги является эфферентным, поскольку несет импульсы от спинного или головного мозга к рабочему органу. Это эфферентный путь вегетативной рефлекторной дуги с двумя нейронами. Первый из этих нейронов (второй по счету в вегетативной рефлекторной дуге) располагается в вегетативных ядрах ЦНС и называется вставочным, так как он находится между чувствительным (афферентным) звеном рефлекторной дуги и вторым (эфферентным) нейроном эфферентного пути. Эффекторный нейрон представляет собой третий нейрон вегетативной рефлекторной дуги; тела его находятся в периферических узлах вегетативной нервной системы (симпатический ствол, вегетативные узлы черепных нервов и др.). Отростки этих нейронов направляются к органам, тканям и сосудам в составе вегетативных или смешанных нервов. Заканчиваются постганглионарные нервные волокна на гладких мышцах, железах и других тканях, где являются концевыми нервными волокнами.
Симпатическая часть состоит из центрального и периферического отделов. К центральному отделу относится латеральное промежуточное (серое) вещество (вегетативное ядро), которое лежит в боковых столбах от VIII шейного до II поясничных сегментов спинного мозга. Периферический отдел образуется выходящими из данных сегментов мозга симпатическими предузловыми волокнами, которые идут в составе передних корешков спинного мозга и прерываются в около- и предпозвоночных узлах симпатического ствола.
Симпатический ствол — парное образование, состоящее из 20—25 нервных узлов, соединенных между собой межузловыми ветвями. Каждый узел симпатического ствола напоминает скопление различных размеров клеток, которое окружено соединительнотканной капсулой, имеет веретеновидную, овоидную или неправильную (многоугольную) форму. Узлы симпатического ствола находятся по обе стороны позвоночного столба от основания черепа до копчика. При помощи серых и белых ветвей они соединяются со спинномозговыми нервами. Серые соединительные ветви содержат постганглионарные симпатические волокна, которые являются отростками нейроцитов, расположенных в узлах симпатического ствола. Общая особенность серых соединительных ветвей — их тесная связь с сосудами. По ходу сосудов постганглионарные симпатические волокна в составе спинномозговых нервов направляются к коже, мышцам, всем внутренним органам, потовым и сальным железам и осуществляют их иннервацию. Самой крупной серой соединительной ветвью является позвоночный нерв — ветвь шейно-грудного симпатического ствола до позвоночной артерии.
Белые соединительные ветви находятся только в грудном и поясничном отделах симпатического ствола на уровне сегментов спинного мозга СVIII
- LIII
, в которых имеются сегментарные симпатические центры. Последние являются началом симпатических преганглионарных волокон, образующих белые соединительные ветви.
Белые соединительные ветви не доходят до шейных, нижних поясничных, крестцового и копчикового узлов симпатического ствола. По существу они являются единственным путем прохождения преганглионарных волокон из ЦНС к вегетативным узлам, а также главным путем эфферентных связей внутренних органов и сосудов из ЦНС. Топографически симпатический ствол делится на четыре отдела: шейный, грудной, поясничный и крестцовый.
Шейный отдел
симпатического ствола находится на уровне основания черепа до входа в грудную полость. Он включает три узла: верхний, средний и нижний, соединяющиеся межузловыми ветвями. Самым крупным узлом симпатического ствола является верхний шейный узел.
Чаще этот узел располагается на уровне первых трех шейных позвонков. От верхнего шейного узла отходят ветви, которые осуществляют симпатическую иннервацию органов, кожи, сосудов головы и шеи.
Эти ветви по ходу сосудов (наружной и внутренней сонной и позвоночной артериям) образуют сплетения, которые иннервируют слезные и слюнные железы, железы слизистой оболочки глотки, гортани и других органов, принимают участие в образовании сердечного сплетения.
Средний шейный узел
непостоянный, он залегает на уровне IV—VII шейных позвонков и отдает ветви для иннервации сердца, сосудов шеи, щитовидной и паращитовидной желез.
Шейно-грудной (звездчатый) узел
лежит на уровне шейки I ребра сзади подключичной артерии, отдает ветви для иннервации щитовидной железы, сосудов головного и спинного мозга, органов средостения, образует глубокое и поверхностное сердечное и другие сплетения и обеспечивает симпатическую иннервацию сердца.
Грудной отдел
симпатического ствола состоит из 10—12 грудных узлов верете новидной или треугольной формы, которые лежат спереди от головок ребер на латеральной поверхности тел позвонков. От этого отдела отходят ветви, участвующие в формировании сердечного, легочного, пищеводного, грудного, аортального и других сплетений, иннервируют одноименные органы. Грудной отдел дает начало наиболее крупным своим ветвям: большому и малому внутренностным нервам, которые между ножек диафрагмы входят в брюшную полость, достигают чревного сплетения, где и заканчиваются.
Поясничный отдел
формируется из 2—7 поясничных узлов и содержит две группы ветвей: серые соединительные ветви и поясничные внутренностные нервы. СерЫе соединительные ветви идут ко всем поясничным спинномозговым нервам. Поясничные внутренностные нервы связывают поясничный, отдел симпатического ствола с предпозвоночными сплетениями брюшной полости, сосудистыми нервными сплетениями поясничных артерий и других сосудов и органов полости живота, обеспечивают их симпатическую иннервацию.
Крестцовый отдел
симпатического ствола состоит из четырех крестцовых узлов, каждый размером около 5 мм, связанных межузловыми ветвями. Узлы лежат на тазовой поверхности крестца, медиально от тазовых крестцовых отверстий. Ветви узлов участвуют в образовании сплетений таза, которые иннервируют железы, сосуды, органы тазовой области (конечные отделы кишечника, мочеполовые органы малого таза, наружные половые органы).
В брюшной полости и в полости таза находятся различные по величине вегетативные нервные сплетения, состоящие из вегетативных узлов и соединяющих их пучков нервных волокон. Топографически в брюшной полости выделяют следующие основные сплетения: чревное, верхнее и нижнее брыжеечные, брюшное аортальное, межреберное, верхнее и нижнее подчревные сплетения, подчрев-ные нервы и др.
Чревное сплетение
расположено на уровне XII грудного позвонка, напоминает вид подковы вокруг одноименного артериального ствола. Это самое крупное сплетение из всех предпозвоночных сплетений брюшной полости.
Чревное сплетение состоит из нескольких крупных узлов и многочисленных нервов, соединяющих эти узлы. К чревному сплетению подходят правый и левые большой и малый внутренностные нервы от грудных узлов и поясничные внутренностные нервы от поясничных узлов симпатического ствола. К чревному сплетению присоединяются волокна блуждающего и чувствительного волокна правого диафрагмального нерва. В составе внутренностных нервов и висцеральных ветвей от поясничных симпатических узлов к чревному сплетению подходят афферентные предпостганглионарные симпатические волокна. От чревных узлов отходят нервные ветви, образующие вокруг чревного ствола и его ветвей одноименные сплетения, которые вместе с артериями идут к соответствующим органам и осуществляют их иннервацию (печеночное, селезеночное, желудочное, поджелудочной железы, надпочечное и диафрагмальное). Верхнее брыжеечное сплетение
тесно связано с чревным сплетением и иннервирует органы брюшной полости, которые снабжаются кровью верхней брыжеечной артерией.
Брюшное аортальное сплетение
является непосредственным продолжением чревного и верхнего брыжеечного сплетений и одним из самых крупных вегетативных сплетений, которое лежит на аорте. От этого сплетения по ветвям нижней брыжеечной артерии волокна достигают органов, кро-воснабжающихся от этой артерии, и иннервируют их. Далее брюшное аортальное сплетение переходит на общие подвздошные артерии в виде правого и левого подвздошного сплетений.
Затем сплетение брюшной аорты переходит в непарное верхнее надчревное сплетение,
которое находится на передней поверхности аорты и на телах нижних поясничных позвонков. Несколько ниже мыса крестца верхнее подчревное сплетение делится на два пучка нервов — правый и левый подчревные нервы, которые переходят соответственно в правое и левое нижнее подчревное (тазовое) сплетение.
Это одно из наиболее крупных вегетативных сплетений; своими ветвями оно участвует в образовании вторичных органных сплетений (прямокишечные, предстательное и сплетение семявыносящего протока у мужчин и маточно-влагалищное у женщин) и обеспечивает симпатическую иннервацию органов полости таза.
Парасимпатическая часть вегетативной (автономной) нервной системы делится на головной и крестцовый отделы. К головному отделу относятся вегетативные ядра и парасимпатические волокна глазодвигательного (III пара), лицевого (VII пара), языкоглоточного (IX пара) и блуждающего (X пара) нервов, а также ресничный, крылонёбный, под нижнечелюстной, подъязычный и ушной узлы со своими разветвлениями. В среднем мозге, рядом с двигательным ядром глазодвигательного нерва, находится парасимпатическое дополнительное ядро глазодвигательного нерва (ядро Якубовича). Аксоны клеток этого ядра (преганглио-нарные волокна) идут в составе III пары черепных нервов в полость глазницы, а затем по глазодвигательному корешку достигают ресничного узла, где и заканчиваются на его клетках. Постганглионарные волокна (отростки нейронов ресничного узла) в составе ресничных нервов доходят до глазного яблока и иннервируют мышцу, которая сужает зрачки, и ресничную мышцу глаза. Парасимпатические преганглионарные волокна, которые идут в составе лицевого нерва, берут начало в верхнем слюноотделительном ядре, отростки которого формируют промежуточный нерв и вместе с лицевым проходят по одноименному каналу. Затем в виде большого каменистого нерва парасимпатические волокна выходят из канала лицевого нерва через рваное отверстие на основании черепа и вступают в крыловидный канал. Здесь большой каменистый нерв соединяется с симпатическим глубоким каменистым нервом, и они образуют нерв крыловидного канала. Последний после выхода из канала достигает крылонёбного узла, где и заканчиваются преганглионарные парасимпатические волокна.
Отростки клеток крылонёбного узла (постганглионарные волокна) в составе соответствующих нервов иннервируют слизистые железы полости носа, решетчатой и клиновидной пазух, мягкого и твердого нёба и слезные железы. Вторая часть преганглионарных парасимпатических волокон промежуточного нерва в составе барабанной струны доходит до язычного нерва и вместе с ним направляется к поднижнечелюстному и подъязычному узлам, где и заканчивается. Постганглионарные волокна вышеперечисленных узлов направляются к нижнечелюстной слюнной железе для ее секреторной иннервации.
Парасимпатические волокна языкоглоточного нерва
образуются нижним слюноотделительным ядром, ушным узлом и отростками клеток, которые расположены в них. Аксоны клеток нижнего слюноотделительного ядра, которое лежит в продолговатом мозге, в составе языкоглоточного нерва выходят из полости черепа через яремное отверстие. Преганглионарные парасимпатические нервные волокна ответвляются в составе барабанного нерва, проникающего в барабанную полость, где он образует сплетение, затем эти волокна в виде малого каменистого нерва достигают ушного узла, на клетках которого и заканчиваются. Постганглионарные волокна (отростки клеток ушного узла) направляются к околоушной слюнной железе и обеспечивают ее секреторную иннервацию в составе околоушных ветвей ушно-височного нерва.
Парасимпатические волокна блуждающего нерва
образуются из заднего (парасимпатического) ядра блуждающего нерва и многочисленных узлов, которые входят в состав органных вегетативных сплетений и отростков клеток, расположенных в ядре и узлах. Аксоны клеток заднего ядра блуждающего нерва, которое лежит в продолговатом мозге, идут в составе ветвей блуждающего нерва. Они доходят до парасимпатических узлов вегетативных сплетений (около органных и внутриорганных). Такие парасимпатические узлы входят в состав сердечного, пищеводного, кишечного и других висцеральных вегетативных сплетений. В парасимпатических узлах вегетативных сплетений (околоорганных и внутриорганных) лежат клетки второго нейрона эфферентного пути, а отростки их клеток образуют пучки постганглионарных волокон, которые иннервируют гладкую мускулатуру стенок внутренних органов, железы внутренних органов шеи, груди и живота.
Крестцовый отдел
парасимпатической части автономной (вегетативной) нервной системы образуется крестцовыми парасимпатическими ядрами, которые лежат в промежуточно-латеральном ядре бокового рога серого вещества спинного мозга на уровне II—IV крестцовых сегментов. Отростки клеток этих ядер (преганглионарные волокна) по передним корешкам присоединяются к спинномозговым нервам и после выхода через тазовые крестцовые отверстия разветвляются и образуют тазовые внутренностные нервы. Последние идут до нижнего подчревного сплетения и в составе его ветвей достигают органов мочеполовой системы, которые лежат в полости малого таза, и части толстой кишки. В стенках органов или около них располагаются прямо-кишечное, предстательное, маточно-влагалищное, моче-пузырное и другие сплетения, которые содержат парасимпатические тазовые узлы,
на их клетках и заканчиваются преганглионарные волокна тазовых внутренностных нервов. Постганглионарные парасимпатические волокна тазовых узлов дальше направляются в органы и выполняют парасимпатическую иннервацию гладких мышц и желез.
Известно, что под влиянием раздражителя живые клетки и ткани из состояния физиологического покоя переходят в состояние активности. Наибольшая ответная реакция среди тканей на раздражение наблюдается со стороны нервной и мышечной ткани. Основными свойствами нервной и мышечной ткани являются возбудимость, возбуждение, проводимость, рефрактерность и сократимость.
Возбудимость —
это способность живой ткани отвечать на действие раздражителя изменением физиологических свойств и возникновением процесса возбуждения. Возбуждение —
это активный физиологический процесс, который возникает в ткани под влиянием раздражителей и характеризуется изменением уровня обменных процессов в тканях, выделением энергии, сокращением мышечной ткани, выделением секрета, генерацией нервного импульса. Проводимостью
называют способность живой ткани проводить волны возбуждения (биопотенциалы). Рефрактерность
— это временное снижение возбудимости ткани, которое возникает в результате возбуждения. Лабильность —
это зависимость ткани от особенностей обменных процессов, которая может возбуждаться определенное количество раз за единицу времени.
Различают электрические, химические, механические и температурные раздражители, которые способны вызвать ответную реакцию со стороны возбудимых тканей. По биологическим признакам раздражители могут быть адекватными и неадекватными, а по силе — подпороговымя, пороговыми и надпороговыми.
Решающее значение для появления возбуждения принадлежит силе раздражителя (закон раздражения).
Существует определенная зависимость между силой раздражения и ответной реакцией. Чем больше сила раздражителя, тем выше, до соответствующего уровня, ответная реакция со стороны возбудимой ткани. Большое значение имеет и продолжительность действия раздражителя. Зависимость между силой раздражителя и продолжительностью его действия, необходимого для появления минимальной ответной реакции, определяется кривой силы — времени (рис. 140). Минимальная сила тока (напряжения), способная вызвать возбуждение, называется реобазой
(отрезок ординаты (ОА).
Кроме реобазы, важным параметром кривой силы является хроноксия.
Последняя отражает наименьший промежуток времени, во время которого ток, равный по силе удвоенной реобазе (отрезок абсциссы OF
),
вызывает в ткани возбуждение. По величине хроноксии судят о скорости появления возбуждения в ткани: чем меньше хроноксия, тем быстрее возникает возбуждение. Приспособление возбудимой ткани к медленному нарастанию силы раздражителя получило название аккомодации.
Последняя обусловлена тем, что за время нарастания силы раздражителя в ткани происходят активные изменения, которые повышают порог раздражения и препятствуют развитию возбуждения. Таким образом, скорость нарастания раздражения во времени называют градиентом раздражения.

Рис. 140.
Кривая силы — времени
Закон градиента раздражения —
это реакция на раздражитель, которая зависит от срочности или крутизны нарастания раздражителя за определенное время: чем выше градиент раздражения, тем сильнее (до определенных пределов) ответная реакция возбудимого объекта.
Потенциал покоя (мембранный потенциал) —
это разность потенциалов между наружной поверхностью клетки и ее внутренним содержимым; он составляет около 60—90 мВ в зависимости от особенности той или иной клетки.
Потенциал действия (потенциал возбуждения)
возникает при воздействии на участок нервного или мышечного волокна раздражителя достаточной силы и продолжительности. Проявлением возникшего возбуждения является быстрое колебание мембранного потенциала (см. рис. 99). При этом возбужденный участок имеет электроотрицательный заряд по отношению к невозбужденному. В потенциале действия различают местные колебания мембранного потенциала, пик потенциала действия и следовые потенциалы — отрицательный и положительный. Пик потенциала действия представляет собой кратковременное изменение внутреннего потенциала и имеет очень быструю восходящую фазу и несколько замедленный спад. Вслед за пиком потенциала действия регистрируются более слабые и продолжительные отрицательные, а затем положительные следовые потенциалы. Продолжительность потенциала действия в нервных и мышечных волокнах составляет 0,1—5,0 мс. В развитии потенциала покоя и потенциала действия роль играет система проникающих каналов для ионов Na+
, К+
, С1-
, Са2+
. В нервной мембране присутствуют специфические натриевые, калиевые, хлорные и кальциевые каналы, которые пропускают только вышеназванные ионы. Эти каналы обладают воротными механизмами и могут быть открытыми и закрытыми. Определение состояния ионных каналов мембраны очень важно для образования потенциала покоя, где ведущая роль принадлежит неравномерному распределению ионов калия. В образовании потенциала действия основную роль играют ионы натрия. Проведение возбуждения — специализированная функция нервных волокон. Скорость возбуждения по ним зависит в основном от диаметра и гистологических особенностей строения нервных волокон. Чем больше диаметр нервного волокна, тем выше в нем скорость распространения возбуждения. Например, по нервному волокну диаметром 12— 22 мкм скорость распространения возбуждения составляет 70—120 м/с, а по нервному волокну диаметром 8—12 мкм — только 40—70 м/с.
По гистологическому строению нервные волокна делят на миелиновые и безмиелиновые. Миелиновое волокно
состоит из осевого цилиндра и покрывающей его миелино-вой, или шванновской, оболочкой. В ее состав входят жи-ровидные вещества, которые обладают высоким удельным сопротивлением и выполняют изолирующую роль. Через равные промежутки миелиновая оболочка прерывается и оставляет открытые участки осевого цилиндра шириной около 1мкм (перехват Ранвье). Поверхность осевого цилиндра представлена плазматической мембраной, а его содержимое — аксоплазмой. Безмиелиновые волокна
не имеют миелиновой оболочки, а покрыты только шванновскими клетками. Пространство между шванновскими клетками и осевым цилиндром заполнено межклеточной жидкостью, что дает возможность поверхностной мембране осевого цилиндра сообщаться с окружающей нервное волокно средой.
Передача возбуждения по миелиновым и безмиелино-вым волокнам имеет свои особенности. Так, передача потенциала действия по миелиновому волокну происходит скачкообразно от одного перехвата Ранвье к другому, что дает возможность возбуждению распространяться без угасания. Скорость распространения по миелиновым волокнам значительно выше, чем по безмиелиновым. Если скорость возбуждения по двигательным нервным волокнам (покрытым миелиновой оболочкой) составляет 80—120 м/с, то по волокнам, которые не имеют миелиновых волокон, — только 0,5—2,0 м/с. Распространение возбуждения по нервному волокну при нанесении возбуждения подчиняется соответствующим законам.
Закон физиологической целостности —
проведение возбуждения по нервному волокну возможно только в том случае, если сохраняется не только его анатомическая, но и физиологическая целостность (непрерывность).
Закон двухстороннего проведения возбуждения —
передача возбуждения происходит в двух направлениях — центростремительном и центробежном.
Закон изолированного проведения возбуждения —
при нанесении раздражения возбуждение проводится только по одному нервному волокну и не охватывает соседние волокна, что обусловливает строгую координацию рефлекторной деятельности. Нервные волокна мало устают. Это объясняется низкими энергетическими затратами и быстрыми восстановительными процессами.
Синапс —
это специализированная структура, которая обеспечивает передачу нервного импульса из нервного волокна на эффекторную клетку — мышечное волокно, нейрон или секреторную клетку.
Синапсы классифицируют по анатомо-гистологическому принципу (нейросекреторные, нервно-мышечные, межнейронные); нейрохимическому принципу (адренергические — медиатор норадреналин и холинергические — медиатор ацетилхолин); функциональному (возбуждающие и тормозные). Нервно-мышечный синапс состоит из трех основных структур: пресинаптической мембраны, синапти-ческой щели и постсинаптической мембраны. Пресинаптическая мембрана покрывает нервное окончание, а постсинаптическая — эффекторную клетку. Между ними находится синаптическая щель. Постсинаптическая мембрана отличается от пресинаптической тем, что имеет белковые хеморецепторы, чувствительные не только к медиаторам, гормонам, но и к лекарственным и токсическим веществам. Строение нервно-мышечного синапса обусловливает его физиологические свойства: 1) односторонее проведение возбуждения (от пре- к постсинаптической мембране) при наличии чувствительных к медиатору рецепторов только в постсинаптической мембране; 2) синаптическая задержка проведения возбуждения, связанная с малой скоростью диффузии медиатора в сравнении со скоростью нервного импульса; 3) низкая лабильность и высокая усталость синапса; 4) высокая избирательная чувствительность синапса к химическим веществам.
Передача возбуждения в синапсе представляет собой сложный физиологический процесс, который проходит несколько стадий: 1) синтез медиатора; 2) секреция медиатора; 3) взаимодействие медиатора с рецепторами постсинаптической мембраны; 4) инактивация (полная утрата активности) медиатора. Известно, что некоторые химические вещества, в том числе и лекарственные, могут существенно влиять на возбуждение в синапсе. Это явление нашло применение в клинической практике.
Нейромоторная единица —
это анатомическая и функциональная единица скелетных мышц, которая состоит из аксона (длинного отростка мотонейрона спинного мозга) и иннервируемых им определенного количества мышечных волокон. В состав нейромоторной единицы может входить разное количество мышечных волокон (от единиц до нескольких тысяч), которое зависит от специализации мышцы. Двигательная единица работает как единое целое. Импульсы, выработанные мотонейроном, приводят в действие все образующие ее мышечные волокна.
Основной функцией скелетных мышц является сокращение, которое выражено различными движениями человека. Скелетные мышцы выполняют также рецепторную, обменную и терморегулирующую функции. Они образуются большим количеством многоядерных мышечных волокон. Сократительной частью мышечного волокна являются длинные мышечные нити — миофибриллы,
которые проходят внутри волокна от одного конца к другому и имеют поперечную очерченность. Последняя образована чередованием темных (анизотропных) А-дисков и светлых (изотропных) 1-дисков (см. рис. 53). Через середину 1-диска проходит Z-линия; две соседние Z-линии ограничивают саркомер, структурно-фунциональную единицу. При электронной микроскопии волокон видно, что в составе А-диска есть более светлый участок (Н-зона), а в центре этот диск пересекает темная полоса — М-линия. Темный диск образован толстыми нитями белка миозина, а светлый 1-диск — тонкими нитями белка актина. В мышечном волокне содержатся также фибриллярный палочковидный белок — тропомиозин и глобулярный белок — тропонин. Механизм сокращения состоит в перемещении (перетягивании) тонких нитей вдоль толстых к центру саркомера за счет поперечных актиномиозиновых мостиков. Основным источником энергии, необходимой для мышечного сокращения, служат аденозинтрифосфорная кислота (АТФ) и присутствие ионов Са2+
и Mg2+
. Преобразование химической энергии в механическую происходит в мышце как без кислорода, так и с его участием. Анаэробная (бескислородная) фаза характеризуется рядом последовательных реакций, которые приводят к распаду АТФ и креатинфосфата, и их восстановлением. Выделенная при этом энергия используется для сокращения мышц и восстановления (ресинтеза) этих веществ. Аэробная (кислородная) фаза химических преобразований связана с процессами окисления молочной кислоты до углекислого газа и воды. Возникшая энергия используется для дальнейшего преобразования остатков молочной кислоты в глюкозу, а затем в гликоген.
Деятельность скелетной мускулатуры регулируется ЦНС — корой головного мозга, через чувствительные, двигательные и симпатические нервные волокна. Скелетные мышцы обладают следующими физиологическими свойствами: возбудимостью, проводимостью, рефрактерностью, лабильностью и сокращением. Возбудимость, скорость распространения возбуждения, лабильность мышечной ткани ниже, чем в нервной, а рефракторный период продолжительнее нервного. Скелетные мышцы могут выполнять работу в режиме изотонического, изометрического и ауксото-ничного сокращения. При первом сокращении в основном происходит укорочение мышечного волокна, но напряжение остается постоянным, а при втором — длина мышечных волокон остается неизменной, но изменяются длина и напряжение. Характер сокращения скелетных мышц зависит от частоты раздражения (частотыпоступления нервныхимпульсов).
Раздражение одиночным импульсом ведет к одиночному мышечному сокращению, а следующих один за другим нервных импульсов — к тетаническому сокращению, или тетанусу.
Физиологические свойства гладких мышц связаны с особенностью их строения, уровнем обменных процессов и значительно отличаются от особенностей скелетных мышц. Гладкие мышцы менее возбудимы, чем поперечнополоса-тые. Сокращение гладкой мускулатуры происходит медленнее и продолжительнее. Рефракторный период у гладких мышц более удлиненный, чем у скелетных (до нескольких секунд). Характерная особенность гладких мышц — их способность к автоматической деятельности, которая обеспечивается нервными элементами. Гладкие мышцы иннервируют-ся симпатическими и парасимпатическими вегетативными нервами, обладают высокой чувствительностью к некоторым биологически активным веществам (ацетилхолин, адреналин, норадреналин, серотонин и др.).
Физиология коры полушарий большого мозга
.
Большой, или конечный, мозг является одним из сложных органов человека. Функции этого отдела ЦНС значительно отличаются от функций ствола и спинного мозга. Они составляют основу физиологии высшей нервной деятельности. Под высшей нервной деятельностью И. П. Павлов подразумевал поведение, деятельность, направленную на приспособляемость организма к изменяющимся условиям внешней среды, на равновесие с окружающей средой. И. П. Павлов своими исследованиями доказал не только рефлекторную деятельность коры мозга, но и открыл качественно новый высший тип рефлексов — условные рефлексы. Далее было выяснено, что условные рефлексы — это элементарные акты, из которых складывается поведение человека и животных. Вместе с тем было установлено, что поражение коры полушарий в эксперименте приводит к безвозвратной утрате приобретенных реакций, выработанных в процессе индивидуальной жизни, — условных рефлексов. Морфологическим подтверждением данных физиологии и клиники явилось учение о разнокачественном строении коры полушарий большого мозга в разных ее участках — цито- и миелоархитектоники коры. В результате детального изучения были созданы специальные карты мозговой коры, отражающие совокупность корковых концов и анализаторов.
Анализатор представляет собой нервный механизм, состоящий из рецепторного воспринимающего аппарата, проводников нервных импульсов и мозгового центра, где происходит анализ всех тех раздражении, которые поступают из окружающей среды и организма человека. Различные анализаторы тесно взаимосвязаны, в связи с этим в коре происходят анализ и синтез, выработка ответственных реакций, которые регулируют все виды деятельности человека. Известно, что в коре головного мозга имеются ядро и рассеянные элементы, занимающие определенную площадь. Кора полушарий большого мозга представляет собой совокупность ядер различных анализаторов, между которыми находятся рассеянные элементы разных смежных анализаторов.
Так, в соответствии с цитоархитектоническими картами полушарий большого мозга у человека можно определить корковые концы различных анализаторов (ядер) относительно извилин и долей полушарий (рис. 141).

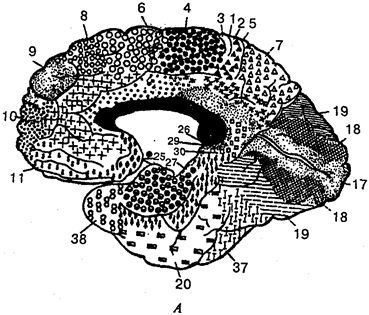
Рис. 141.
Цитоархитектонические поля коры больших
полушарий большого мозга (по Бродману, 1925):
А -
латеральная поверхность; Б -
медиальная поверхность; числа -
корковые поля
В коре постцентральной извилины и верхней теменной дольке находятся нервные клетки, которые образуют ядро коркового анализатора общей чувствительности (температурной, болевой, чувствительной) и проприоцептивной. Проводящие чувствительные пути, идущие от коры большого мозга, имеют перекрест на уровне спинного и продолговатого мозга. В результате этого постцентральные извилины каждого полушария связаны с противоположной половиной поля. В постцентральной извилине все рецеп-торные поля разных участков тела имеют свою собственную проекцию на область коркового окончания анализатора общей чувствительности. Ядро двигательного анализатора находится в основном в двигательной области коры и локализовано в предцентральной извилине, которая лежит перед центральной (роландовой) бороздой. Известно, что в верхних участках предцентральной извилины и в парацентральной дольке расположено ядро, импульсы от которого идут к мышцам нижних отделов туловища и конечностей.
В нижней части предцентральной извилины находится ядро двигательного анализатора, которое регулирует деятельность мышц лица.
В задних отделах средней лобной извилины находится ядро анализатора, которое обеспечивает функцию сопряженного поворота головы и глаз в противоположную сторону.
В области нижней теменной дольки находится ядро двигательного анализатора, функция, которого заключается в осуществлении всех целенаправленных сложных движений.
В коре верхней теменной дольки расположено ядро кожного анализатора, одного из видов чувствительности, которому свойственна функция познания предмета на ощупь. Корковые концы этого анализатора находятся в правом и левом полушариях. Повреждение этих участков коры приводит к утрате узнавания предметов при ощупывании.
Ядро зрительного анализатора находится на медиальной поверхности затылочной доли. В коре затылочной доли левого полушария проецируются соответственно рецепторы латеральной половины сетчатки левого глаза и медиальной половины сетчатки правого глаза. Поражение зрительного анализатора ведет к полной утрате зрения или зрительной памяти с нарушением способности ориентироваться в незнакомом пространстве.
Ядро слухового анализатора локализовано в верхнем крае височной доли. К нему идут проводящие пути от рецепторов как левой, так и правой стороны. При этом одностороннее поражение ядра не вызывает полной утраты способности воспринимать звуки. При двустороннем поражении наблюдается «корковая глухота». На нижней поверхности височной доли полушарий большого мозга, в области крючка (конец парагиппокампальной извилины) находится ядро анализатора запаха.
Чувства обоняния и вкуса тесно взаимосвязаны, что объясняется близким расположением их анализаторов. Ядра анализаторов полушарий связаны с рецепторами как левой, так и правой стороны тела.
В заднем отделе средней лобной извилины находится ядро двигательного анализатора письма. Повреждение этой зоны ведет к утрате точных движений при написании букв и цифр.
Ядро двигательного анализатора артикуляции речи находится в задних отделах нижней лобной извилины (центр Брока). Поражение этой зоны ведет к утрате двигательной способности мышц, которые участвуют в речеобразовании. В нижней лобной извилине расположено ядро языкового анализатора, который связан с пением; его повреждение вызывает утрату запоминания музыкальных фраз. В верхней части височной извилины лежит ядро коркового анализатора, поражение которого приводит к музыкальной глухоте.
Проекционные зоны коры занимают небольшой участок поверхности коры больших полушарий мозга человека в сравнении с ассоциативными зонами, которые не имеют тесной связи ни с органами чувств, ни с мышцами, они осуществляют связь между различными областями коры; интегрируют, объединяют все поступающие в кору импульсы в целостные акты обучения (чтение, язык, письмо), логическое мышление, память и обеспечивают возможность целенаправленной реакции поведения.
При нарушениях ассоциативных зон появляются агнозия — неспособность познания и апраксия — неспособность выполнять заученные движения. Например, при повреждении наружной поверхности затылочной доли — ассоциативной зоны зрения — наблюдается зрительная агнозия, больной не способен прочитать текст, узнать знакомого человека. В случае нарушения ассоциативных зон речи коры головного мозга возможна афазия — утрата речи. Афазия может быть сенсорной и моторной.
Сенсорная афазия (афазия Вернике)
характеризуется нарушением понимания устной речи при сохранении возможности повторения сказанного другим лицом; наблюдается при поражении проводящих путей между задней и средней частью верхней височной извилины (зона Вернике) и другими областями коры головного мозга. Моторная афазия
возникает при поражении задней третей части нижней лобной извилины слева (центра Брока): больной понимает речь говорящего, но сам говорить не может.
Электрические явления в коре головного мозга
.
У человека и других позвоночных с помощью специальных приборов можно зарегистрировать спонтанные электрические колебания, для которых характерна соответствующая периодичность. Эти постоянные колебания отражают элементарную активность коры и обозначаются термином электроэнцефалограмма — ЭЭГ (рис. 142).
Для проведения ЭЭГ обычно используются два метода: биполярный и монополярный.При биполярном отведении
оба отводящих электрода расположены на коже головы, являются активными и регистрируют разность потенциалов между двумя точками коры. При монополярном отведении
один электрод фиксируется на поверхности головы (активный), а другой — на мочке уха (индифферентный). Расположение электродов при регистрации ЭЭГ стандартизировано и включает обязательные отведения от лобных долей, двигательной коры, теменных и затылочных долей.
Рис. 142.
Электроэнцефалография.
А —
схема регистрации ЭЭГ; Б —
основные ритмы ЭЭГ; Э1
—
активный электрод; Э2
—
индифферентные электроды
При анализе ЭЭГ учитывают частоту, амплитуду, форму и продолжительность ее электрических колебаний. У взрослого человека в состоянии покоя и при отсутствии внешних раздражителей на ЭЭГ наблюдаются регулярные волны, идущие с частотой 8—13 Гц и имеющие амплитуду около 50 мкВ. Эти волны обозначаются как альфа-ритм,
наиболее выражены в затылочных долях коры. Переход человека от состояния покоя к деятельности (умственная работа, восприятие света и др.) сопровождается исчезновением альфа-ритма и появлением частых (14—30 Гц) низкоамплитудных (25 мкВ) колебаний бета-ритма.
Если человек в состоянии покоя переходит не к активной деятельности, а ко сну, то в его ЭЭГ появляются более медленные и высокоамплитудные по сравнению с альфа-ритмом волны, в частности тэта-ритм
(4—7 Гц) — 100—150 мкВ и дельта-ритм
(0,5— 3,5 Гц) - 250-300 мкВ.
В норме у не спящего человека тэта- и альфа-ритмы не выявляются. Прекращение кровоснабжения мозга уже через 15с приводит к исчезновению его электрической активности.
Таким образом, ЭЭГ и анализ ее частотного спектра позволяют судить о функциональном состоянии коры головного мозга и широко используют в клинической практике.
Рефлексы —
это закономерная реакция организма на изменение внутренней или внешней среды, которая осуществляется при участии центральной нервной системы в ответ на раздражение рецепторов.
По биологическому значению рефлексы делятся на пищевые (акт глотания, жевания, слюноотделения и др.), половые (продолжение рода), локомоторные (перемещение тела). В зависимости от места расположения рецепторов рефлексы бывают экстерорецептивные (воспринимающие раздражения из внешней среды), висцерорецептивные (раздражения идут от внутренних органов), проприоцептивные (раздражения, идущие от скелетных мышц, суставов, сухожилий).
По характеру ответных реакций различают рефлексы секреторные, трофические и двигательные. Рефлексы делятся на простые и сложные. Суживание зрачков на сильный свет, удар по сухожилию — простые рефлексы; регуляция дыхания, сердечно-сосудистой и пищеварительной систем — сложные. В зависимости от того, какой отдел ЦНС участвует в рефлекторной деятельности, различают кортикальные (нейроны коры больших полушарий), мезенцефальные (нейроны среднего мозга), бульбарные (нейроны продолговатого мозга) и спинальные (нейроны спинного мозга) рефлексы.
Условные рефлексы —
индивидуальные приспособительные реакции организма, которые медленно формируются под многократным влиянием раздражителей. Они отсутствуют у новорожденных, могут вырабатываться и осуществляться только при участии коры полушарий большого мозга. Условные рефлексы человека временные, они могут исчезнуть, если условный раздражитель не подкреплен безусловным.
Для образования условных рефлексов необходимы специальные условия: 1) наличие двух раздражителей — индифферентного, такого, который может быть условным, и безусловного, который вызывает какую-либо деятельность организма, например отделение слюны и др.; 2) индифферентный раздражитель (свет, звук и др.) должен предшествовать безусловному; 3) безусловный раздражитель должен быть сильнее условного; 4) отсутствие отвлекающих и других раздражителей; 5) активное состояние коры головного мозга, отсутствие патологических процессов и других постоянных раздражителей.
Безусловные рефлексы —
это врожденные, наследственные, постоянно передаваемые реакции, которые свойственны всем животным и человеку. Основными безусловными рефлексами являются сосательные, пищевые, защитные и половые.
Безусловные рефлексы имеют готовые анатомически сформированные рефлекторные дуги
(рис. 143).
Рис. 143.
Схема рефлекторной дуги:
1 — нервные окончания чувствительного нейрона в коже; 2— периферический отросток чувствительного нейрона; 3 —
нейрит двигательной клетки; 4 —
нервное окончание в мышце; 5 —
двигательная клетка переднего рога; 6—
вставочный нейрон; 7— центральный отросток чувствительного нейрона; 8—
спинномозговой узел
В осуществлении безусловных рефлексов ведущая роль принадлежит подкорковым ядрам, мозговому стволу, спинному мозгу. Безусловные рефлексы — относительно постоянные рефлекторные реакции, малоизменяющиеся, инертные, в результате чего за счет безусловных рефлексов невозможно приспособиться к новым условиям существования.
Формирование типов высшей нервной деятельности зависит от силы процессов возбуждения и торможения, их равновесия и изменчивости (подвижности). На основе этих признаков различают четыре типа высшей нервной деятельности: 1) сильный неуравновешенный (возбуждение преобладает над торможением); 2) сильный уравновешенный, с большой подвижностью нервных процессов; 3) сильный уравновешенный, с малой подвижностью нервных процессов и 4) слабый, с недостаточным развитием возбуждения и торможения.
У человека первый тип соответствует сангвиническому типу
(условные рефлексы быстро возникают, легко угасают и восстанавливаются). При этом возбуждение быстро сменяется торможением и наоборот. Люди с таким типом высшей нервной деятельности отличаются живым темпераментом, выразительной мимикой, хорошим поведением и т. д.
Второй тип — флегматический
(условные рефлексы образуются быстро, закрепляются, имеют сильные тормозные реакции). Люди такого типа ведут себя спокойно, ровно, речь их без резких выразительных эмоций и др.
Третий тип — холерический,
сильный, повышенно возбудимый, неуравновешенный. Условные рефлексы образуются медленно, слабые. Человек с этим типом нервной системы высокоэмоциональный, легковозбудимый, запальчивый.
Четвертый тип — меланхолический,
слабый, со сниженной возбудимостью, с медленным формированием условных реакций. Люди с меланхолическим типом нервной системы быстро устают, речь их тихая, бедная словами, они часто страдают невротическими реакциями и неврозами.
Первая сигнальная система
обеспечивает восприятие конкретных раздражителей (звук, химические и физические факторы и др.) внешней среды, их анализ и синтез корой головного мозга. Она свойственна как человеку, так и животному
Вторая сигнальная система
возникла в процессе трудовой деятельности, общественных отношений и формирования нервных функций мозга: восприятия и произношения слов, мимики, жестов, их понимания. При этом словесная сигнализация, речь, язык являются главнейшими средствами отношений между людьми. Таким образом, вторая сигнальная система играет важную роль в обучении человека. Изменение социальной среды влечет за собой и изменения в формировании второй сигнальной системы.
Известно, что смена дня и ночи ведет за собой суточные, или циркадные, ритмы поведения. Периодическая смена освещения и сопутствующих внешних раздражении играют особенно важную роль в становлении внутреннего ритма. Смена сна и бодрствования — это одно из проявлений внутреннего суточного ритма организма человека, является не пременным условием жизни. В ночном сне человека различают периоды медленного сна,
которые характеризуются медленными высокоамплитудными колебаниями ЭЭГ, и быстрого сна,
на протяжении которого на ЭЭГ регистрируются высокочастотные низкоамплитудные колебания. Последние характерны для человека, который не спит. Поэтому быстрый сон стали называть парадоксальным,
а медленный — ортодоксальным.
Для человека, который еще не спит, а находится в состоянии дремоты, характерен альфа-ритм, амплитуда которого постепенно уменьшается и может совсем исчезнуть (стадия А). При возникновении легкой сонливости (стадия В) возникает неустойчивая высокоамплитудная активность. Стадия С обычно связана с поверхностным сном, когда начинают появляться низкоамплитудные медленные волны. Переход к стадиям в и Е свидетельствует о глубоком сне, который сопровождается усилением высокоамплитудной медленной активности (дельта-ритм). Для парадоксального сна характерна низкоамплитудная нерегулярная активность с непостоянными редкими группами альфа-ритма и явлениями острых пилообразных волн. У взрослых на протяжении ночи отмечается 4—6 циклов быстрого сна, продолжительность каждого — по 20 мин. Значение быстрого сна для улучшения самочувствия с возрастом увеличивается.
Продолжительность сна у людей очень индивидуальна. У пожилых людей снижается общая продолжительность сна, они чаще просыпаются, периоды глубокого медленного сна сокращаются. Медленный сон сопровождается снижением вегетативного тонуса: сужаются зрачки, розовеет кожа, усиливается потоотделение, уменьшается слезо- и слюноотделение, снижается активность сердечно-сосудистой и дыхательной, пищеварительной и выделительной систем. Для медленного сна характерны и медленные движения глаз, а в парадоксальном сне возникают быстрые глазные движения. Установлено, что в регуляции сна участвуют нейрохимические вещества серотонин и норадреналин. Медленно-волновой сон регулируется серотонинэрги-ческой системой ядер продолговатого мозга: установлена прямая зависимость сна от общего уровня серотонина и его обмена и функциональной активности этих мозговых структур. Катехоламинэргические нейроны моста и ретикулярной формации среднего мозга выступают как антагонистическая система, которая отвечает за быстрый сон и состояние бодрствования. Одной из основных нейрохимических функций медленного сна являются процессы, связанные с метаболизмом белков и РНК, причем главным образом в глиальных клетках определенных структур мозга. Активные изменения в мембранах нейронов при парадоксальном сне являются одной из причин особенностей ЭЭГ при данном функциональном состоянии.
Нарушения сна ведут к развитию функциональных нарушений нервной системы, возникновению заболеваний.
1. Охарактеризуйте основные структуры элементов нервной системы.
2. Что такое рефлекторная дуга. Ее составные части.
3. Расскажите о классификации нервной системы.
4. Объясните общее строение спинного мозга.
5. Дайте характеристику сегментам спинного мозга.
6. Строение серого и белого вещества спинного мозга.
7. Перечислите оболочки спинного мозга.
8. Опишите строение головного мозга.
9. Объясните строение, топографию белого и серого вещества продолговатого мозга и моста.
10. Расскажите о строении мозжечка.
11. Особенности строения среднего мозга.
12. Назовите основные отделы промежуточного мозга.
13. Охарактеризуйте кору конечного мозга:
14. Назовите борозды и извилины, локализацию функций в коре.
15. Опишите белое вещество головного мозга. Назовите проводящие пути.
16. Расскажите о желудочках головного мозга.
17. Назовите оболочки головного мозга, объясните их структурно-функциональные особенности.
18. Что такое спинномозговая жидкость? Ее значение.
19. Расскажите о физиологии коры головного мозга.
20. Назовите основные элементы периферической нервной системы.
21. Опишите спинномозговые нервы.
22. Объясните, как формируется шейное сплетение.
23. Особенности формирования плечевого сплетения, охарактеризуйте его.
24. Опишите формирование срединного локтевого и лучевого нервов.
25. Объясните формирование поясничного сплетения, охарактеризуйте его ветви.
26. Как образуется крестцовое сплетение? Охарактеризуйте его ветви.
27. Объясните строение обонятельных нервов.
28. Опишите зрительный и глазодвигательный нервы.
29. Что вы знаете о тройничном нерве?
30. Опишите лицевой нерв.
31. Строение преддверно-улиткового и языкоглоточного нервов.
32. Расскажите о блуждающем нерве.
33. Дайте общую характеристику вегетативной (автономной) нервной системе и ее составным частям.
34. Расскажите о симпатической части вегетативной нервной системы.
35. Охарактеризуйте парасимпатическую часть вегетативной нервной системы.
36. Что вы знаете об условных и безусловных рефлексах?
37. Охарактеризуйте типы высшей нервной деятельности. Что такое первая и вторая сигнальные системы?
38. Расскажите о физиологии сна.
Цель занятий —
изучить анатомическое, и гистологическое строение нервного волокна, спинного и головного мозга; исследовать глазные и сухожильные рефлексы человека.
Оснащение —
таблицы, атлас, микропрепараты головного мозга, поперечный срез спинного мозга, поперечный срез продолговатого мозга, микроскоп, перкусионный молоточек.
Содержание работы.
Учащийся должен знать: 1) особенности строения нервной системы; 2) строение спинного и головного мозга;
3) строение периферической нервной системы; 4) физиологию коры головного мозга; 5) препараты, отражающие гистологическое строение нервного волокна, спинного и головного мозга; 6) как определить зрительный и сухожильный рефлексы у человека.
Оформление протокола.
Нарисовать: а) общий план строения мозга в сагиттальном разрезе; б) схему желудочков головного мозга; в) схему поперечного среза спинного и продолговатого мозга. Нанести соответствующие обозначения. Записать результаты проведения зрительного, коленного и ахиллова рефлексов, датьим объяснение.
Органы чувств — это анатомические образования, которые воспринимают внешние раздражения (звук, свет, запах, вкус и др.), трансформируют их в нервный импульс и передают его в головной мозг.
Живой организм постоянно получает информацию об изменениях, которые происходят за его пределами и внутри организма, а также из всех частей тела. Раздражения из внешней и внутренней среды воспринимаются специализированными элементами, которые определяют специфику того или иного органа чувств и называются рецепторами.
Органы чувств служат живому организму для взаимосвязи и приспособления к постоянно изменяющимся условиям окружающей среды и ее познания.
Согласно учению И. П. Павлова, каждый анализатор является сложным комплексным механизмом, который не только воспринимает сигналы из внешней среды, но и преобразует их энергию в нервный импульс, проводит высший анализ и синтез.
Каждый анализатор представляет собой сложную систему, которая включает следующие звенья: 1) периферический прибор,
который воспринимает внешнее воздействие (свет, запах, вкус, звук, прикосновение) и преобразует его в нервный импульс; 2) проводящие пути,
по которым нервный импульс поступает в соответствующий корковый нервный центр; 3) нервный центр
в коре большого мозга (корковый конец анализатора). Все анализаторы делятся на два типа. Анализаторы, осуществляющие анализ и синтез окружающей среды, называются внешними
или экстерорецептивны-ми.
К ним относятся зрительный, слуховой, обонятельный, тактильный и др. Анализаторы, осуществляющие анализ явлений, которые происходят внутри организма, называются внутренними
или интерорецептивными.
Они дают информацию о состоянии сердечно-сосудистой, пищеварительной систем, органов дыхания и др. Одним из главных внутренних анализаторов является двигательный анализатор, который дает информацию в мозг о состоянии мышечно-суставного аппарата. Его рецепторы имеют сложное строение и расположены в мышцах, сухожилиях и суставах.
Известно, что некоторые анализаторы занимают промежуточное положение, например вестибулярный анализатор. Он находится внутри организма (внутреннее ухо), но возбуждается внешними факторами (ускорение и замедление вращательных и прямолинейных движений).
Периферическая часть анализатора превращает определенные виды энергии в нервное возбуждение, при этом для каждого из них существует собственная специализация (холод, тепло, запах, звук и т. д.).
Таким образом, при помощи органов чувств человек получает всю информацию об окружающей среде, изучает ее и дает соответствующий ответ на реальные воздействия.
Орган зрения — один из главных органов чувств, он играет значительную роль в процессе восприятия окружающей среды. В многообразной деятельности человека, в исполнении многих самых тонких работ органу зрения принадлежит первостепенное значение. Достигнув совершенства у человека, орган зрения улавливает световой поток, направляет его на специальные светочувствительные клетки, воспринимает черно-белое и цветное изображение, видит предмет в объеме и на различном расстоянии.
Орган зрения расположен в глазнице и состоит из глаза и вспомогательного аппарата (рис. 144).

Рис. 144.
Строение глаза (схема):
1 — склера; 2 —
сосудистая оболочка; 3 —
сетчатка; 4 — центральная ямка; 5 —
слепое пятно; 6 —
зрительный нерв; 7— конъюнктива; 8—
цилиар-ная связка; 9—роговица; 10—зрачок; 11, 18—
оптическая ось; 12 —
передняя камера; 13 —
хрусталик; 14 —
радужка; 15 —
задняя камера; 16 —
ресничная мышца; 17—
стекловидное тело
Глаз
(oculus) состоит из глазного яблока и зрительного нерва с его оболочками. Глазное яблоко имеет округлую форму, передний и задний полюсы. Первый соответствует наиболее выступающей части наружной фиброзной оболочки (роговицы), а второй — наиболее выступающей части, которая находится латеральное выхода зрительного нерва из глазного яблока. Линия, соединяющая эти точки, называется наружной осью глазного яблока, а линия, соединяющая точку на внутренней поверхности роговицы с точкой на сетчатке, получила название внутренней оси глазного яблока. Изменения соотношений этих линий вызывают нарушения фокусировки изображения предметов на сетчатке, появление близорукости (миопия) или дальнозоркости (гиперметропия).
Глазное яблоко
состоит из фиброзной и сосудистой оболочек, сетчатки и ядра глаза (водянистая влага передней и задней камер, хрусталик, стекловидное тело).
Фиброзная оболочка —
наружная плотная оболочка, которая выполняет защитную и светопроводящую функции. Передняя ее часть называется роговицей, задняя — склерой. Роговица —
это прозрачная часть оболочки, которая не имеет сосудов, а по форме напоминает часовое стекло. Диаметр роговицы — 12 мм, толщина — около 1 мм.
Склера
состоит из плотной волокнистой соединительной ткани, толщиной около 1 мм. На границе с роговицей в толще склеры находится узкий канал — венозный синус склеры. К склере прикрепляются глазодвигательные мышцы.
Сосудистая оболочка
содержит большое количество кровеносных сосудов и пигмента. Она состоит из трех частей: собственной сосудистой оболочки, ресничного тела и радужки. Собственно сосудистая оболочка образует большую часть сосудистой оболочки и выстилает заднюю часть склеры, срастается рыхло с наружной оболочкой; между ними находится околососудистое пространство в виде узкой щели.
Ресничное тело
напоминает среднеутолщенный отдел сосудистой оболочки, который лежит между собственной сосудистой оболочкой и радужкой. Основу ресничного тела составляет рыхлая соединительная ткань, богатая сосудами и гладкими мышечными клетками. Передний отдел имеет около 70 радиально расположенных ресничных отростков, которые составляют ресничный венец. К последнему прикрепляются радиально расположенные волокна ресничного пояса, которые затем идут к передней и задней поверхности капсулы хрусталика. Задний отдел ресничного тела — ресничный кружок — напоминает утолщенные циркулярные полоски, которые переходят в сосудистую оболочку. Ресничная мышца состоит из сложнопереплетенных пучков гладких мышечных клеток. При их сокращении происходят изменение кривизны хрусталика и приспособление к четкому видению предмета (аккомодация).
Радужка
— самая передняя часть сосудистой оболочки, имеет форму диска с отверстием (зрачком) в центре. Она состоит из соединительной ткани с сосудами, пигментных клеток, которые определяют цвет глаз, и мышечных волокон, расположенных радиально и циркулярно.
В радужке различают переднюю поверхность, которая формирует заднюю стенку передней камеры глаза, и зрачковый край, который офаничивает отверстие зрачка. Задняя поверхность радужки составляет переднюю поверхность задней камеры глаза, ресничный край соединяется с ресничным телом и склерой при помощи гребенчатой связки. Мышечные волокна радужки, сокращаясь или расслабляясь, уменьшают или увеличивают диаметр зрачков.
Внутренняя (чувствительная) оболочка глазного яблока — сетчатка —
плотно прилегает к сосудистой. Сетчатка имеет большую заднюю зрительную часть и меньшую переднюю «слепую» часть, которая объединяет ресничную и радужковую части сетчатки. Зрительная часть состоит из внутренней пигментной и внутренней нервной частей. Последняя имеет до 10 слоев нервных клеток. Во внутреннюю часть сетчатки входят клетки с отростками в форме колбочек и палочек, которые являются светочувствительными элементами глазного яблока. Колбочки
воспринимают световые лучи при ярком (дневном) свете и являются одновременно рецепторами цвета, а палочки
функционируют при сумеречном освещении и играют роль рецепторов сумеречного света. Остальные нервные клетки выполняют связующую роль; аксоны этих клеток, соединившись в пучок, образуют нерв, который выходит из сетчатки.
На заднем отделе сетчатки находится место выхода зрительного нерва — диск зрительного нерва, а латеральное от него располагается желтоватое пятно. Здесь находится наибольшее количество колбочек; это место является местом наибольшего видения.
В ядро глаза
входят передняя и задняя камеры, заполненные водянистой влагой, хрусталик и стекловидное тело. Передняя камера глаза — это пространство между роговицей спереди и передней поверхностью радужки сзади. Место по окружности, где находится край роговицы и радужки, ограничено гребенчатой связкой. Между пучками этой связки расположено пространство радужно-роговичного узла (фонтановы пространства). Через эти пространства водянистая влага из передней камеры оттекает в венозный синус склеры (шлеммов канал), а затем поступает в передние ресничные вены. Через отверстие зрачка передняя камера соединяется с задней камерой глазного яблока. Задняя камера в свою очередь соединяется с пространствами между волокнами хрусталика и ресничным телом. По периферии хрусталика лежит пространство в виде пояска (петитов канал), заполненное водянистой влагой.
Хрусталик —
это двояковыпуклая линза, которая расположена сзади камер глаза и обладает светопреломляющей способностью. В нем различают переднюю и заднюю поверхности и экватор. Вещество хрусталика бесцветное, прозрачное, плотное, не имеет сосудов и нервов. Внутренняя его часть — ядро —
намного плотнее периферической части. Снаружи хрусталик покрыт тонкой прозрачной эластичной капсулой, к которой прикрепляется ресничный поясок (циннова связка). При сокращении ресничной мышцы изменяются размеры хрусталика и его преломляющая способность.
Стекловидное тело —
это желеобразная прозрачная масса, которая не имеет сосудов и нервов и покрыта мембраной. Расположено оно в стекловидной камере глазного яблока, сзади хрусталика и плотно прилегает к сетчатке. Сбоку хрусталика в стекловидном теле находится углубление, называемое стекловидной ямкой. Преломляющая способность стекловидного тела близка к таковой водянистой влаги, которая заполняет камеры глаза. Кроме того, стекловидное тело выполняет опорную и защитную функции.
Вспомогательные органы глаза
.
К вспомогательным органам глаза относятся мышцы глазного яблока (рис. 145), фасции глазницы, веки, брови, слезный аппарат, жировое тело, конъюнктива, влагалище глазного яблока.


Рис. 145.
Мышцы глазного яблока:
А — вид с латеральной стороны: 1 —
верхняя прямая мышца; 2 — мышца, поднимающая верхнее веко; 3 —
нижняя косая мышца; 4 —
нижняя прямая мышца; 5 —
латеральная прямая мышца; Б — вид сверху: 1
— блок; 2
— влагалище сухожилия верхней косой мышцы; 3 —
верхняя косая мышца; 4—
медиальная прямая мышца; 5 —
нижняя прямая мышца; 6 —
верхняя прямая мышца; 7 — латеральная прямая мышца; 8 —
мышца, поднимающая верхнее веко
Двигательный аппарат глаза представлен шестью мышцами. Мышцы начинаются от сухожильного кольца вокруг зрительного нерва в глубине глазницы и прикрепляются к глазному яблоку. Выделяют четыре прямые мышцы глазного яблока (верхняя, нижняя, латеральная и медиальная) и две косые (верхняя и нижняя). Мышцы действуют таким образом, что оба глаза поворачиваются согласованно и направлены в одну и ту же точку. От сухожильного кольца начинается также мышца, поднимающая верхнее веко. Мышцы глаза относятся к поперечнополосатым мышцам и сокращаются произвольно.
Глазница, в которой находится глазное яблоко, состоит из надкостницы глазницы, которая в области зрительного канала и верхней глазничной щели срастается с твердой оболочкой головного мозга. Глазное яблоко покрыто оболочкой (или теноновой капсулой), которая рыхло соединяется со склерой и образует эписклеральное пространство. Между влагалищем и надкостницей глазницы находится жировое тело глазницы, которое выполняет роль эластичной подушки для глазного яблока.
Веки (верхнее и нижнее)
представляют собой образования, которые лежат впереди глазного яблока и прикрывают его сверху и снизу, а при смыкании — полностью его закрывают. Веки имеют переднюю и заднюю поверхность и свободные края. Последние, соединившись спайками, образуют медиальный и латеральные углы глаза. В медиальном углу находятся слезное озеро и слезное мясцо. На свободном крае верхнего и нижнего век около медиального угла видно небольшое возвышение — слезный сосочек с отверстием на верхушке, которая является началом слезного канальца.
Пространство между краями век называется глазной щелью.
Вдоль переднего края век расположены ресницы. Основу века составляет хрящ, который сверху покрыт кожей, а с внутренней стороны — конъюнктивой века, которая затем переходит в конъюнктиву глазного яблока. Углубление, которое образуется при переходе конъюнктивы век на глазное яблоко, называется конъюнктивальным мешком. Веки, кроме защитной функции, уменьшают или перекрывают доступ светового потока.
На границе лба и верхнего века находится бровь,
представляющая собой валик, покрытый волосами и выполняющий защитную функцию.
Слезный аппарат
состоит из слезной железы с выводными протоками и слезоотводящих путей. Слезная железа находится в одноименной ямке в латеральном углу, у верхней стенки глазницы и покрыта тонкой соединительно-тканной капсулой. Выводные протоки (их около 15) слезной железы открываются в конъюнктивальный мешок. Слеза омывает глазное яблоко и постоянно увлажняет роговицу. Движению слезы способствуют мигательные движения век. Затем слеза по капиллярной щели около края век оттекает в слезное озеро. В этом месте берут начало слезные канальцы, которые открываются в слезный мешок. Последний находится в одноименной ямке в нижнемедиальном углу глазницы. Книзу он переходит в довольно широкий носослезный канал, по которому слезная жидкость попадает в полость носа.
Проводящие пути зрительного анализатора
(рис. 146). Свет, который попадает на сетчатку, проходит вначале через прозрачный светопреломляющий аппарат глаза: роговицу, водянистую влагу передней и задней камер, хрусталик и стекловидное тело. Пучок света на своем пути регулируется зрачком. Светопреломляющий аппарат направляет пучок света на более чувствительную часть сетчатки — место наилучшего видения — пятно с его центральной ямкой. Пройдя через все слои сетчатки, свет вызывает там сложные фотохимические преобразования зрительных пигментов. В результате этого в светочувствительных клетках (палочках и колбочках) возникает нервный импульс, который затем передается следующим нейронам сетчатки — биполярным клеткам (нейроцитам), а после них — нейроцитам ганглиозного слоя, ганглиозным нейроцитам. Отростки последних идут в сторону диска и формируют зрительный нерв. Пройдя в череп через канал зрительного нерва по нижней поверхности головного мозга, зрительный нерв образует неполный зрительный перекрест. От зрительного перекреста начинается зрительный тракт, который состоит из нервных волокон ганглиозных клеток сетчатки глазного яблока. Затем волокна по зрительному тракту идут к подкорковым зрительным центрам: латеральному коленчатому телу и верхним холмикам крыши среднего мозга. В латеральном коленчатом теле волокна третьего нейрона (ганглиозных нейроцитов) зрительного пути заканчиваются и вступают в контакт с клетками следующего нейрона. Аксоны этих нейроцитов проходят через внутреннюю капсулу и достигают клеток затылочной доли около шпорной борозды, где и заканчиваются (корковый конец зрительного анализатора). Часть аксонов ганглиозных клеток проходит через коленчатое тело и в составе ручки поступает в верхний холмик. Далее из серого слоя верхнего холмика импульсы идут в ядро глазодвигательного нерва и в дополнительное ядро, откуда происходит иннервация глазодвигательных мышц, мышц, которые суживают зрачки, и ресничной мышцы. Эти волокна несут импульс в ответ на световое раздражение и зрачки суживаются (зрачковый рефлекс), также происходит поворот в необходимом направлении глазных яблок.

Рис. 146.
Схема строения зрительного анализатора:
1 — сетчатка; 2—
неперекрещенные волокна зрительного нерва; 3 —
перекрещенные волокна зрительного нерва; 4—
зрительный тракт; 5—
корковый анализатор
Механизм фоторецепции основан на поэтапном превращении зрительного пигмента родопсина под действием квантов света. Последние поглощаются группой атомов (хромофоры) специализированных молекул — хромолипо-протеинов. В качестве хромофора, который определяет степень поглощения света в зрительных пигментах, выступают альдегиды спиртов витамина А, или ретиналь. Последние всегда находятся в форме 11-цисретиналя и в норме связываются с бесцветным белком опсином, образуя при этом зрительный пигмент родопсин, который через ряд промежуточных стадий вновь подвергается расщеплению на ретиналь и опсин. При этом молекула теряет цвет и этот процесс называют выцветанием. Схема превращения молекулы родопсина представляется следующим образом.

Процесс зрительного возбуждения возникает в период между образованием люми- и метародопсина II. После прекращения воздействия света родопсин тотчас же ресинтезируется. Вначале полностью при участии фермента рети-нальизомеразы транс-ретиналь превращается в 11-цисретиналь, а затем последний соединяется с опсином, вновь образуя родопсин. Этот процесс беспрерывный и лежит в основе темновой адаптации. В полной темноте необходимо около 30 мин, чтобы все палочки адаптировались и глаза приобрели максимальную чувствительность. Формирование изображения в глазу происходит при участии оптических систем (роговицы и хрусталика), дающих перевернутое и уменьшенное изображение объекта на поверхности сетчатки. Приспособление глаза к ясному видению на расстоянии удаленных предметов называют аккомодацией.
Механизм аккомодации глаза связан с сокращением ресничных мышц, которые изменяют кривизну хрусталика.
При рассмотрении предметов на близком расстоянии одновременно с аккомодацией действует и конвергенция,
т. е. происходит сведение осей обоих глаз. Зрительные линии сходятся тем больше, чем ближе находится рассматриваемый предмет.
Преломляющую силу оптической системы глаза выражают в диоптриях («Д» — дптр). За 1 Д принимается сила линзы, фокусное расстояние которой составляет 1 м. Преломляющая сила глаза человека составляет 59 дптр при рассмотрении далеких предметов и 70,5 дптр при рассмотрении близких.
Существуют три главные аномалии преломления лучей в глазу (рефракции): близорукость, или миопия; дальнозоркость, или гиперметропия; старческая дальнозоркость, или пресбиопия (рис. 147). Основная причина всех дефектов глаза состоит в том, что не согласуются между собой преломляющая сила и длина глазного яблока, как в нормальном глазу. При близорукости (миопии) лучи сходятся перед сетчаткой в стекловидном теле, а на сетчатке вместо точки возникает круг светорассеяния, глазное яблоко при этом имеет большую длину, чем в норме. Для коррекции зрения используют вогнутые линзы с отрицательными диоптриями.

Рис. 147.
Ход лучей света в нормальном глазу (А), при близорукости
(Б1
и Б2
), при дальнозоркости (В1
и В2
) и при астигматизме (Г1
и Г2
):
Б2
, В2
— двояковогнутая и двояковыпуклая линзы для исправления дефектов близорукости и дальнозоркости; Г2
— цилиндрическая линза для коррекции астигматизма; 1 —
зона четкого видения; 2 —
зона размытого изображения; 3 —
корректирующие линзы
При дальнозоркости (гиперметропии) глазное яблоко короткое, и поэтому параллельные лучи, идущие от далеких предметов, собираются сзади сетчатки, а на ней получается неясное, расплывчатое изображение предмета. Этот недостаток может быть компенсирован путем использования преломляющей силы выпуклых линз с положительными диоптриями.
Старческая дальнозоркость (пресбиопия) связана со слабой эластичностью хрусталика и ослаблением натяжения цинновых связок при нормальной длине глазного яблока.
Исправлять это нарушение рефракции можно с помощью двояковыпуклых линз. Зрение одним глазом дает нам представление о предмете лишь в одной плоскости. Только при зрении одновременно двумя глазами возможно восприятие глубины и правильное представление о взаимном расположении предметов. Способность к слиянию отдельных изображений, получаемых каждым глазом, в единое целое обеспечивает бинокулярное зрение.
Острота зрения характеризует пространственную разрешающую способность глаза и определяется тем наименьшим углом, при котором человек способен различать раздельно две точки. Чем меньше угол, тем лучше зрение. В норме этот угол равен 1 мин, или 1 единице.
Для определения остроты зрения используют специальные таблицы, на которых изображены буквы или фигурки различного размера.
Поле зрения —
это пространство, которое воспринимается одним глазом при неподвижном его состоянии. Изменение поля зрения может быть ранним признаком некоторых заболеваний глаз и головного мозга.
Цветоощущение —
способность глаза различать цвета. Благодаря этой зрительной функции человек способен воспринимать около 180 цветовых оттенков. Цветовое зрение имеет большое практическое значение в ряде профессий, особенно в искусстве. Как и острота зрения, цветоощущение является функцией колбочкового аппарата сетчатки. Нарушения цветового зрения могут быть врожденными и передаваться по наследству и приобретенными.
Нарушение цветового восприятия носит название дальтонизма
и определяется с помощью псевдоизохроматических таблиц, в которых представлена совокупность цветных точек, образующих какой-либо знак. Человек с нормальным зрением легко различает контуры знака, а дальтоник нет.
Орган слуха и равновесия, преддверно-улитковый орган (organumvestibulocochleare) у человека имеет сложное строение, воспринимает колебания звуковых волн и определяет ориентировку положения тела в пространстве.
Предверно-улитковый орган (рис. 148) делится на три части: наружное, среднее и внутреннее ухо. Эти части тесно связаны анатомически и функционально. Наружное и среднее ухо проводит звуковые колебания к внутреннему уху, и таким образом является звукопроводящим аппаратом. Внутреннее ухо, в котором различают костный и перепончатый лабиринты, образует орган слуха и равновесия.
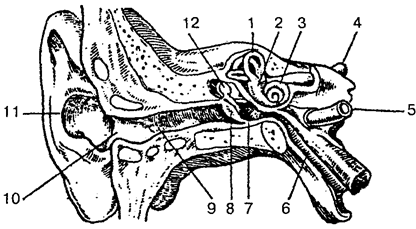
Рис. 148.
Преддверно-улитковый орган (орган слуха и равновесия):
1— верхний полукружный канал; 2— преддверие; 3 —
улитка; 4—
слуховой нерв; 5 — сонная артерия; 6 —
слуховая труба; 7— барабанная полость; 8—
барабанная перепонка; 9—
наружный слуховой проход; 10—
наружное слуховое отверстие; 11 —
ушная раковина; 12—
молоточек
Наружное ухо
включаетушную раковину, наружный слуховой проход и барабанную перепонку, которые предназначены для улавливания и проведения звуковых колебаний. Ушная раковина состоит из эластического хряща и имеет сложную конфигурацию, снаружи покрыта кожей. Хрящ отсутствует в нижней части, так называемой дольке ушной раковины или мочке. Свободный край раковины завернут и называется завитком, а параллельно ему идущий валик — противозавитком. У переднего края ушной раковины выделяется выступ — козелок,
а сзади него располагается проти-вокозелок. Ушная раковина прикрепляется к височной кости связками, имеет рудиментарные мышцы, которые хорошо выражены у животных. Ушная раковина устроена так, чтобы максимально концентрировать звуковые колебания и направлять их в наружное слуховое отверстие.
Наружный слуховой проход
представляет собой S-образную трубку, которая снаружи открывается слуховым отверстием и слепо заканчивается в глубине и отделяется от полости среднего уха барабанной перепонкой. Длина слухового прохода у взрослого человека составляет около 36 мм, диаметр в начале достигает 9 мм, а в узком месте б мм. Хрящевая часть, являющаяся продолжением хряща ушной раковины, составляет 1/3 его длины, остальные 2/3 образованы костным каналом височной кости. В месте перехода одной части в другую наружный слуховой проход суженный и изогнутый. Он выстлан кожей и богат жировыми железами, а также железами, которые выделяют ушную серу.
Барабанная перепонка
— тонкая полупрозрачная овальная пластинка размером 11´9 мм, которая находится на границе наружного и среднего уха. Расположена наискось, с нижней стенкой слухового прохода образует острый угол. Барабанная перепонка состоит из двух частей: большой нижней — натянутой части и меньшей верхней — ненатянутой части. Снаружи она покрыта кожей, основу ее образует соединительная ткань, внутри выстлана слизистой оболочкой. В центре барабанной перепонки есть углубление — пупок, который соответствует прикреплению с внутренней стороны рукоятки молоточка.
Среднее ухо
включает выстланную слизистой оболочкой и заполненную воздухом барабанную полость (объемом около 1 см3
) и слуховую (евстахиеву) трубу. Полость среднего уха соединяется с сосцевидной пещерой и через нее — с сосцевидными ячейками сосцевидного отростка.
Барабанная полость
находится в толще пирамиды височной кости, между барабанной перепонкой латерально и костным лабиринтом медиально. Она имеет шесть стенок:
1) верхнюю покрышечную — отделяет ее от полости черепа и находится на верхней поверхности пирамиды височной кости; 2) нижнюю яремную — стенка отделяет барабанную полость от наружного основания черепа, находится на нижней поверхности пирамиды височной кости и соответствует области яремной ямки; 3) медиальную лабиринтную — отделяет барабанную полость от костного лабиринта внутреннего уха. На этой стенке находится овальное отверстие — окно преддверия, закрытое основанием стремени; несколько выше на этой стенке находится выступ лицевого канала, а ниже — окно улитки, закрытое вторичной барабанной перепонкой, которая отделяет барабанную полость от барабанной лестницы; 4) заднюю сосцевидную — отделяет барабанную полость от сосцевидного отростка и имеет отверстие, которое ведет в сосцевидную пещеру, последняя в свою очередь соединяется с сосцевидными ячейками; 5) переднюю сонную — граничит с сонным каналом. Здесь находится барабанное отверстие слуховой трубы, через которую барабанная полость соединяется с носоглоткой; 6) латеральную перепончатую — образована барабанной перепонкой и окружающими ее частями височной кости.
В барабанной полости находятся покрытые слизистой оболочкой три слуховые косточки, а также связки и мышцы. Слуховые косточки (рис. 149) имеют небольшие размеры. Соединяясь между собой, они образуют цепь, которая протянулась от барабанной перепонки до овального отверстия. Все косточки соединяются между собой при помощи суставов и покрыты слизистой оболочкой. Молоточек рукояткой сращен с барабанной перепонкой, а головкой при помощи сустава соединяется с наковальней, которая в свою очередь подвижно соединена со стременем. Основание стремени закрывает окно преддверия.
В барабанной полости находятся две мышцы: одна идет от одноименного канала до рукоятки молоточка, а другая — стременная мышца — направляется от задней стенки к задней ножке стремени. При сокращении стременной мышцы изменяется давление основания стремени на перилимфу.
Слуховая труба
имеет в среднем длину 35 мм, ширину 2 мм, служит для поступления воздуха из глотки в барабанную полость и поддерживает в полости давление, одинаковое с внешним, что очень важно для нормальной работы звукопроводящего аппарата. Слуховая труба имеет хрящевую и костную части, выстлана мерцательным эпителием. Хрящевая часть слуховой трубы начинается глоточным отверстием на боковой стенке носоглотки, направляется вниз и латерально, затем суживается и образует перешеек. Костная часть меньше хрящевой, лежит в одноименном полуканале пирамиды височной кости и открывается в барабанную полость отверстием слуховой трубы.

Рис. 149.
Слуховые косточки:
1 — наковальне-молоточковый сустав; 2 —
короткая ножка наковальни; 3 —
тело наковальни; 4—
наковальня; 5 — длинная ножка наковальни; б—
чечевицеоб-разный отросток; 7— задняя ножка стремени; 8 —
стремя; 9—
основание стремени; 10 —
передняя ножка стремени; 11— головка стремени; 12 —
наковальне-стременной сустав; 13
— рукоятка молоточка; 14 —
передний отросток молоточка; 15 —
латеральный отросток молоточка; 16 —
молоточек; 17—
шейка молоточка; 18—
головка молоточка
Внутреннее ухо
расположено в толще пирамиды височной кости, отделено от барабанной полости ее лабиринтной стенкой. Оно состоит из костного и вставленного в него перепончатого лабиринта.
Костный лабиринт состоит из улитки, преддверия и полукружных каналов. Преддверие представляет собой полость небольших размеров и неправильной формы. На латеральной стенке находятся два отверстия: окно преддверия и окно улитки. На медиальной стенке преддверия расположен гребень преддверия, который делит полость преддверия на два углубления — переднее сферическое и заднее эллиптическое. Через отверстие на задней стенке полость преддверия соединяется с костными полукружными каналами, а через отверстие на передней стенке сферическое углубление преддверия соединяется с костным спиральным каналом улитки.
Улитка
— передняя часть костного лабиринта, она представляет собой извитый спиральный канал улитки (рис. 150), который образует 2,5 оборота вокруг оси улитки. Основание улитки направлено медиально в сторону внутреннего слухового прохода; верхушка купола улитки — в сторону барабанной полости. Ось улитки лежит горизонтально и называется костным стержнем улитки. Вокруг стержня обвивается костная спиральная пластинка, которая частично перегораживает спиральный канал улитки. У основания этой пластинки находится спиральный канал стержня, где лежит спиральный нервный узел улитки.

Рис.
150.
Канал улитки (поперечный срез):
1 —
лестница преддверия; 2—
преддверная стенка улиткового протока; 3—
покровная мембрана; 4 —
улитковый проток; 5 —
слуховые клетки с ресничками; 6—
опорные клетки; 7— спиральный гребень (спиральная связка); 8—
костная ткань улитки; 9 —
опорная клетка; 10—
кортиевы клетки-столбы; 11 —
барабанная лестница; 12—
базилярная пластинка; 13—
нервные клетки спирального узла .
Костные полукружные каналы
представляют собой три дугообразно изогнутые тонкие трубки, которые лежат в трех взаимно перпендикулярных плоскостях. На поперечном срезе ширина каждого костного полукружного канала составляет около 2 мм. Передний (сагиттальный, верхний) полукружный канал лежит выше других каналов, а верхняя его точка на передней стенке пирамиды образует дугообразное возвышение. Задний (фронтальный) полукружный канал расположен параллельно задней поверхности пирамиды височной кости. Латеральный (горизонтальный) полукружный канал слегка выступает в барабанную полость. Каждый полукружный канал имеет два конца — костные ножки. Одна из них — простая костная ножка, другая — ампулярная костная ножка. Полукружные каналы открываются пятью отверстиями в полость преддверия, причем соседние ножки переднего и заднего клапанов образуют общую костную ножку, которая открывается одним отверстием.
Перепончатый лабиринт
находится внутри костного лабиринта и повторяет его контур. Стенки перепончатого лабиринта состоят из тонкой соединительнотканной пластинки, которая покрыта плоским эпителием. Между костным и перепончатым лабиринтом существует щель — периферическое пространство, заполненное жидкостью — перилимфой.
Из этого пространства по перилимфатическо-му протоку, который проходит в канальца улитки, перилимфа оттекает в подпаутинное пространство оболочек головного мозга. Перепончатый лабиринт заполнен эндолимфой, в нем выделяют эллиптический и сферический мешочки, три полукружных протока и улитковый проток. Эллиптический мешочек расположен в одноименном углублении и соединяется со сферическим мешочком. Оба мешочка соединяются протоком эллиптического и сферического мешочков, от которого отходит эндолимфатический проток. Эллиптический мешочек пятью отверстиями соединяется с полукружными протоками, а сферический мешочек — с улитковым протоком. На внутренней поверхности сферического и эллиптического мешочков, на стенках перепончатых ампул полукружных протоков находятся покрытые желеобразным веществом волосковые (чувствительные) клетки, которые воспринимают колебания эндолимфы при прямолинейном движении, ускорении, поворотах, наклонах головы. Раздражение этих клеток передается чувствительным окончаниям — клеткам преддверного узла VIII пары черепных нервов, а затем вестибулярным ядрам продолговатого мозга и мозжечка.
Улитковый проток (перепончатый лабиринт улитки) начинается слепо в преддверии и продолжается внутри спирального канала улитки. На поперечном срезе он имеет форму треугольника. Различают три стенки улиткового протока: наружная стенка срастается с надкостницей наружной стенки спирального канала улитки; барабанная стенка улиткового протока является продолжением костной спиральной пластинки и отделяет улитковый проток от барабанной лестницы; преддверная стенка представлена мембраной, которая идет от спиральной пластинки косо вверх к наружной стенке улиткового протока. Верхняя часть спирального канала улитки представлена лестницей преддверия, нижняя — барабанной лестницей. В области верхушки улитки обе лестницы соединяются между собой отверстием улитки; в них находится перилимфа. В основании улитки барабанная лестница заканчивается у окна, закрытого вторичной барабанной перепонкой. Лестница преддверия имеет соединение с перилимфатическим пространством преддверия, овальное окно которого закрыто основанием стремени.
Внутри улиткового протока, на спиральной мембране, расположен слуховой спиральный орган (кортиев орган). У основания спирального органа лежит базилярная пластинка, содержащая до 2400 тонких коллагеновых волокон (струн), которые прикрепляются к противоположной стенке спирального канала улитки и выполняют роль струн-резонаторов. На базилярной пластинке (мембране) расположены поддерживающие (опорные) и рецепторные волосковые (сенсорные) клетки, которые воспринимают механические колебания перилимфы, находящейся в лестнице преддверия и в барабанной лестнице. Звуковые колебания воздуха, воспринимаемые барабанной перепонкой, передаются через слуховые косточки перилимфе преддверной, а затем перилимфе барабанной лестницы, закрытой у основания улитки вторичной барабанной перепонкой. Звуковые колебания перилимфы в барабанной лестнице передаются базилярной пластинке, на которой находится спиральный (слуховой) орган, и эндолимфе в улитковом протоке. Затем колебания эндолимфы и базилярной пластинки приводят в действие звуковоспринимающий аппарат, волосковые (сенсорные, рецепторные) клетки которого превращают механическое движение в нервный импульс. Последний воспринимается окончаниями биполярных клеток, тела которых лежат в улитковом узле, а их центральные отростки образуют улитковую часть преддверно-улиткового нерва (VIII пара), а затем через внутренний слуховой проход направляются в мозг к переднему и заднему улитковым ядрам, расположенным в мосту в области вестибулярного поля ромбовидной ямки. Здесь импульс передается следующему нейрону, клеткам слуховых ядер. Отростки клеток переднего ядра формируют пучок нервных волокон (трапециевидное тело). Аксоны заднего ядра далее погружаются внутрь вещества мозга и присоединяются к волокнам трапециевидного тела. На противоположной стороне моста волокна трапециевидного тела делают изгиб, дают начало латеральной петле и следуют к подкорковым центрам слуха — медиальному коленчатому телу и нижнему холмику пластинки крыши среднего мозга. Далее отростки клеток медиального коленчатого тела проходят через внутреннюю капсулу и направляются к слуховому центру (корковый конец слухового анализатора). Последний расположен в коре верхней височной извилины (поперечные височные извилины). В этой области происходит анализ нервных импульсов, которые идут из звуковоспринимающего аппарата.
Ухо человека может воспринимать диапазон звуковых частот в довольно широких пределах: от 16 до 20 000 Гц. Звуки частот ниже 16 Гц называют инфразвуками,
а выше 20 000 Гц — ультразвуками.
Каждая частота воспринимается определенными участками слуховых рецепторов, которые реагируют на определенное звучание. Наибольшая чувствительность слухового анализатора наблюдается в области средних частот (от 1000 до 4000 Гц). В речи используются звуки в пределах 150—2500 Гц. Слуховые косточки образуют систему рычагов, с помощью которых улучшается передача звуковых колебаний из воздушной среды слухового прохода к перилимфе внутреннего уха. Разница в величине площади основания стремени (малая) и площади барабанной перепонки (большая), а также в специальном способе сочленения косточек, действующих наподобие рычагов; давление на мембране овального окна увеличивается в 20 раз и более, чем на барабанной перепонке, что способствует усилению звука. Кроме того, система слуховых косточек способна изменять силу высоких звуковых давлений. Как только давление звуковой волны приближается к 110—120 дБ, существенно меняется характер движения косточек, снижается давление стремени на круглое окно внутреннего уха, предохраняет слуховой рецепторный аппарат от длительных звуковых перегрузок. Это изменение давления достигается сокращением мышц среднего уха (мышцы молоточка и стремени) и уменьшением амплитуды колебания стремени. Слуховой анализатор способен к адаптации. Длительное действие звуков приводит к снижению чувствительности слухового анализатора (адаптация к звуку), а отсутствие звуков — к ее повышению (адаптация к тишине). С помощью слухового анализатора можно относительно точно определить расстояние до источника звука. Наиболее точная оценка удаленности источника звука происходит на расстоянии около 3 м. Направление звука определяется благодаря бинауральному слуху. Ухо, которое ближе к источнику звука, воспринимает его раньше и, следовательно, более интенсивно по звучанию. При этом определяется и время задержки на пути к другому уху. Известно, что пороги слухового анализатора не строго постоянны и колеблются в значительных пределах у человека в зависимости от функционального состояния организма и действия факторов окружающей среды.
Различают два вида передачи звуковых колебаний — воздушную и костную проводимость звука. При воздушной проводимости звука звуковые волны улавливаются ушной раковиной и передаются по наружному слуховому проходу на барабанную перепонку, а затем через систему слуховых косточек перилимфе и эндолимфе. Человек при воздушной проводимости способен воспринимать звуки от 16 до 20 000 Гц. Костная проводимость звука осуществляется через кости черепа, которые также обладают звукопроводимостью. Воздушная проводимость звука выражена лучше, чем костная.
Рецепторы вестибулярного аппарата раздражаются от наклона или движения головы. При этом происходят рефлекторные сокращения мышц, которые способствуют выпрямлению тела и сохранению соответствующей позы. При помощи рецепторов вестибулярного аппарата происходит восприятие положения головы в пространстве движения тела. Известно; что сенсорные клетки погружены в желеобразную массу, которая содержит отолиты, состоящие из мелких кристаллов карбоната кальция. При нормальном положении тела сила тяжести заставляет отолиты оказывать давление на определенные волосковые клетки. Если голова наклонена теменем вниз, отолит провисает на волосках; при боковом наклоне головы один отолит давит на волоски, а другой провисает. Изменение давления отолитов вызывает возбуждение волосковых сенсорных клеток, которые сигнализируют о положении головы в пространстве. Чувствительные клетки гребешков в ампулах полукружных каналов возбуждаются при движении и ускорении. Поскольку три полукружных канала расположены в трех плоскостях, то движение головы в любом направлении вызывает движение эндолимфы. Раздражения волосковых сенсорных клеток передаются чувствительным окончаниям преддверной части преддверно-улиткового нерва. Тела нейронов этого нерва находятся в преддверном узле, который лежит на дне внутреннего слухового прохода, а центральные отростки в составе преддверно-улиткового нерва идут в полость черепа, а затем в мозг к вестибулярным ядрам. Отростки клеток вестибулярных ядер (очередной нейрон) направляются к ядрам мозжечка и к спинному мозгу, образуют далее преддверно-спинномозговой путь. Они также входят в задний продольный пучок ствола головного мозга. Часть волокон преддверной части преддверно-улиткового нерва, минуя вестибулярные ядра, идут непосредственно в мозжечок.
При возбудимости вестибулярного аппарата возникают многочисленные рефлекторные реакции двигательного характера, которые изменяют деятельность внутренних органов, а также различные сенсорные реакции. Примером таких реакций может быть появление быстро повторяющихся движений глазных яблок (нистагма) после проведения вращательной пробы: человек делает глазами ритмичные движения в сторону, противоположную вращению, а затем очень быстро в сторону, которая совпадает с направлением вращения. Возможны также появление изменений в деятельности сердца, в суживании или расширении сосудов, снижение артериального давления, усиление перистальтики кишечника и желудка и др. При возбудимости вестибулярного аппарата появляется чувство головокружения, нарушается ориентировка в окружающей среде, возникает чувство тошноты. Вестибулярный аппарат участвует в регуляции и перераспределении мышечного тонуса.
На поверхности языка, задней стенки глотки и мягкого нёба находятся рецепторы, воспринимающие сладкое, соленое, горькое и кислое. Эти рецепторы получили название вкусовых почек.
Последние находятся главным образом в желобоватых, листовидных и грибовидных сосочках языка, а также в слизистой оболочке нёба, зева и надгортанника.
Каждая вкусовая почка состоит из вкусовых и поддерживающих клеток. На верхушке вкусовой почки находится вкусовое отверстие (пора),
которое открывается на поверхности слизистой оболочки. Вкусовые луковички состоят из опорных и рецепторных вкусовых клеток; последние имеют микроворсинки длиной 2 мкм и диаметром около 0,2 мкм.
Микроворсинки выходят на поверхность языка через вкусовые поры. Благодаря микроворсинкам происходит восприятие вкусового раздражителя. Вкусовые рецепторы на поверхности языка расположены неравномерно (рис. 151). Так, чувство горького вкуса связано с раздражением основания языка, чувство соленого и сладкого — при раздражении кончика, края и основания языка. Кислый вкус чаще всего обусловлен раздражением рецепторов, которые расположены в основной и средней частях боковой поверхности языка. Вкусовые зоны могут перекрывать одна другую, например, в зоне, где происходит вкус сладкого, могут находиться рецепторы горького вкуса.

Рис.
151.
Сосочки языка. Вкусовые поля языка:
А — сосочки языка; а —
общий вид; б —
грибовидный сосочек; в — нитевидный сосочек; г —
листовидный сосочек; д —
желобовидный сосочек (/ — грибовидные сосочки; 2— нитевидные сосочки; 3 —
листовидные сосочки; 4—
желобовидные сосочки); Б —
вкусовые поля языка
При нахождении пищи в ротовой полости возникает комплекс раздражении, которые идут по нервным волокнам, разветвленным вокруг одной или нескольких рецепторных клеток, и превращаются из раздражителя в возбудителя, передаются в корковую часть вкусового анализатора головного мозга. Корковая часть вкусового анализатора расположена в области крючка и парагиппокампальной извилине височной доли коры большого мозга.
Обоняние играет существенную роль в жизни человека и предназначено для распознавания запахов, определения газообразных пахучих веществ, которые содержатся в воздухе. Вместе со вкусом обоняние участвует в рефлекторном возбуждении пищеварительных желез. Обоняние предупреждает человека о наличии в воздухе ядовитых или вредных веществ.
У человека орган обоняния расположен в верхнем отделе носовой полости и имеет площадь около 2,5 см2
. Область обоняния включает слизистую оболочку, которая покрывает верхнюю часть перегородки носа. Рецепторный слой слизистой оболочки представлен обонятельными нейросенсор-ными клетками (эпителиоцитами), которые воспринимают присутствие пахучих веществ. Под клетками осязания лежат поддерживающие клетки. В слизистой оболочке находятся обонятельные (боуменовы) железы, секрет которых увлажняет поверхность рецепторного слоя. Периферические отростки клеток обоняния несут на себе обонятельные волоски (реснички), а центральные отростки формируют около 15—30 обонятельных нервов. Последние через отверстия решетчатой пластинки проникают в полость черепа, а затем в обонятельную луковицу, где аксоны обонятельных нейросенсорных клеток в обонятельных клубочках вступают в контакт с митральными клетками. Отростки последних в толще обонятельного тракта направляются в обонятельный треугольник, а затем в составе обонятельных полосок идут в переднее продырявленное вещество, в подмозолистое поле и диагональную полоску Брока. В составе латерального пучка направляются в парагиппокампальную извилину и в крючок, в котором находится корковый центр обоняния. Обонятельная чувствительность является дистантным видом рецепции. С этим видом рецепции связано различие более 400 разных запахов. Чувствительность к запаху зависит от вида пахучего вещества, его концентрации, местонахождения (в воде, воздухе и др.), температуры, увлажнения, движения воздуха, продолжительности воздействия и других факторов.
Кожа (cutis) образует общий покров тела человека, площадь которого составляет 1,5—2,0 м2
в зависимости от размеров тела, и является большим полем для разных видов кожной чувствительности: тактильной, болевой и температурной. Кожа непосредственно граничит с внешней средой и выполняет ряд главных функций: защитную, терморегуляторную, обменную, выделительную, энергетическую. В коже выделяют два слоя: поверхностный — эпидермис и глубокий — дерма, или собственно кожа (рис. 152).
Эпидермис
представлен многослойным плоским орого-вевающим эпителием, в котором выделяют пять основных слоев: базальный, шиповатый, зернистый, блестящий и роговой. Толщина эпидермиса неодинакова. На бедре, плече, предплечье, груди и шее он тонкий (0,02—0,05 мм), а на местах значительной физической нагрузки (подошва, ладони) он имеет толщину 0,5—2,4 мм.
Дерма (собственно кожа)
состоит из соединительной ткани с некоторым количеством эластических волокон и гладких мышечных клеток. Толщина дермы неодинакова, на предплечье она составляет 1,0—1,5 мм, а в некоторых местах достигает 2,5 мм. Собственно кожа делится на два слоя: сосочковый и сетчатый. Сосочковый слой
расположен непосредственно под эпидермисом, состоит из рыхлой волокнистой неоформленной соединительной ткани и образует сосочки, которые содержат петли кровеносных и лимфатических капилляров, нервные волокна. Соответственно расположению сосочков на поверхности эпидермиса видны гребешки кожи, а между ними находятся продолговатые углубления — бороздки кожи. Гребешки и бороздки более выражены на подошве и ладони, где они образуют сложный индивидуальный рисунок. В сосочковом слое находятся пучки гладких мышечных клеток, связанных с луковицами волосков, а в некоторых местах такие пучки лежат самостоятельно (кожа лица, сосок молочной железы, мошонка).
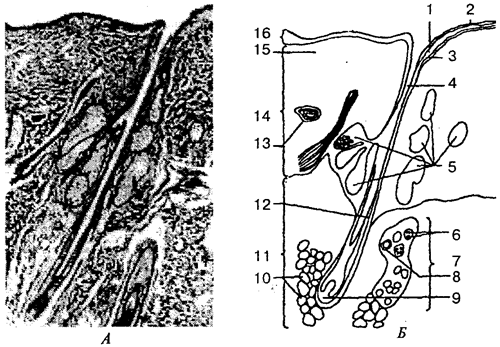
Рис. 152.
Строение кожи человека: (А —
поперечный срез;
Б —
схема структур, видимых на срезе):
1—
зернистый слой; 2— роговой слой; 3 —
малышгиев слой; 4—
волосяной фолликул; 5—
сальные железы; 6—
секреторные клетки; 7— потовая железа; 8—
проток железы; 9—
волосяной сосочек; 10—
подкожные жировые клетки; 11 —
подкожная клетчатка; 12 —
часть стержня волоса; 13 —
кровеносный сосуд; 14 —
дерма; 15 —
эластические и коллагеновые волокна; 16—
эпидермис
Сетчатый слой
состоит из плотной неоформленной соединительной ткани, которая содержит пучки коллагеновых, эластических и ретикулярных волокон. Этот слой без резкой границы переходит в подкожную основу (клетчатку), содержащую жировую ткань. Степень выраженности жировой ткани зависит от индивидуальных, половых, региональных особенностей. Жировой слой выполняет амортизационную функцию, является источником энергии, сберегает тепло организма.
Цвет кожи
зависит от наличия пигмента, который находится в клетках базального слоя эпидермиса, а также встречается в дерме, в некоторых областях тела пигментация особенно выражена (околососковый кружок молочной железы, мошонка и др.).
Волосы
покрывают всю кожу (кроме подошвы, ладоней, переходной части уст, головки полового члена, внутренней поверхности крайней плоти и малых половых губ). Различают длинные, щетинистые и пушковые волосы. Волосы являются производными эпидермиса и состоят из стержня, который выступает над поверхностью кожи, и корня, скрытого в ее толще. Корень волоса лежит в соединительнотканной сумке, в которую открывается сальная железа. В эту волосяную сумку вплетаются мышцы, поднимающие волосы, которые идут от сетчатого слоя дермы. Цвет волос зависит от наличия пигмента, изменение которого приводит к изменению их цвета. Питание волоса осуществляется за счет сосудов, которые находятся в волосяном сосочке.
Ногти
являются роговой пластинкой, которая лежит в соединительнотканном ногтевом ложе, откуда осуществляется рост ногтя. В ногте различают корень, который находится в ногтевой щели, тело и свободный край, который выступает за границы ногтевого ложа. Кожные складки, ограничивающие ноготь сбоку корня и сзади, называется валиком.
Сальные железы
находятся на всех участках тела человека, имеют альвеолярное строение, располагаются на небольшой глубине на границе сосочкового и сетчатого слоев дермы. Они связаны выводными протоками с волосяными мешочками. Секрет желез — кожное сало — служит смазкой для волос и для эпидермиса, смягчает кожу, оберегает ее от воздействия воды и микроорганизмов.
Потовые железы —
простые трубчатые железы, встречаются почти на всех участках кожного покрова, за исключением красной каймы губ, головки полового члена и внутреннего листка крайней плоти. Общее количество их достигает 2,5 млн. Особенно богата потовыми железами кожа ладоней, подошвы ног, мышечные и подмышечные складки. Секрет потовых желез — пот — содержит около 98 % воды и 2 % органических и неорганических веществ. С потом выделяются продукты белкового обмена (мочевина, мочевая кислота и др.), некоторые соли (натрия хлорид и др.).
По характеру секреции потовые железы делятся на апокринные и мерокринные. Секрет апокринных потовых желез содержит большое количество белковых веществ, которые разрушаются на поверхности кожи и создают специфический запах.
Кожный анализатор играет существенную роль в сенсорном развитии человека. Периферический отдел кожного анализатора представлен тактильными, температурными, белковыми, вибрационными и другими рецепторами. От различных рецепторов информация по нервам поступает в корковый отдел кожного анализатора, где она анализируется и вызывает соответствующее чувство.
В корковом отделе кожного анализатора есть представители рецепторных полей рук, лица, губ, языка, туловища. Корковый анализатор кожи расположен в верхней части постцентральной извилины коры головного мозга.
Молочная железа —
парный орган, по своему происхождению является видоизмененной потовой железой, выполняет функцию по выработке молока для вскармливания детей и определяет вторичный половой признак. У мужчин железа остается неразвитой.
Молочная железа находится на уровне от III до VI ребра, на фасции, покрывающей большую грудную мышцу С грудной фасцией железа соединяется рыхло, что обеспечивает ее подвижность. Приблизительно на середине молочной железы находится сосок с точечными отверстиями на его вершине, которыми открываются млечные протоки. Тело молочной железы состоит из 15—25 долей, отделенных одна от другой прослойками жировой и пучками волокнистой соединительной ткани. Молочная железа относится к сложным альвеолярно-трубчатым железам. По отношению к соску доли располагаются радиально, млечные протоки которых образуют расширения — млечные синусы. Участок кожи вокруг соска (околососковый кружок) железы имеет пигментацию: у родивших женщин он коричневый, а у нерожавших — розовый. Кожа кружка молочной железы неровная, состоит из ямок и бугорков, на которых открываются протоки желез околососкового кружка и сальных желез. При беременности молочная железа увеличивается в размерах, а после лактации уменьшается. В климактерическом периоде железа часто подвергается инволюции.
1. Объясните значение органов чувств для человека.
2. Что такое анализатор? Перечислите его части.
3. Расскажите об анализаторах внешней и внутренней среды.
4. Как устроен орган зрения?
5. Объясните строение оболочек глазного яблока.
6. Назовите ядро глаза и его части.
7. Перечислите мышцы глаза; опишите их строение и функции.
8. Особенности строения век.
9. Опишите слезный аппарат глаза, взаимоотношения его частей.
10. Расскажите о зрительном анализаторе.
11. Как устроен преддверно-улитковый орган? Его функциональное значение.
12. Строение наружного уха. 13. Назовите стенки среднего уха и его содержимое.
14. Опишите строение внутреннего уха.
15. Каковы особенности строения костного и перепончатого лабиринтов?
16. Как устроен проводящий путь анализатора обоняния?
17. Что такое анализатор вкуса и его роль в организме?
18. Расскажите о строении кожи.
19. Объясните строение волос, ногтей.
20. Расскажите о железах кожи.
21. Как устроена молочная железа?
Цель занятий —
изучить: 1) анатомическое и гистологическое строение органов чувств; 2) зарисовать слуховой, вкусовой, обонятельный и кожный анализаторы; 3) определить остроту зрения по таблицам.
Оснащение —
таблицы, муляжи, набор слайдов, таблицы для определения остроты зрения, диапроектор, микроскоп, микропрепараты — вкусовые почки, орган обоняния, кожа.
Содержание работы.
Учащийся должен знать: 1) строение органа зрения; 2) как определить остроту зрения; 3) строение органа слуха и равновесия; 4) строение органа обоняния и вкуса; 5) строение кожи.
Оформление протокола.
Нарисовать схему строения вкусовой почки; основные элементы органа обоняния и эпителия обонятельной области носа; схему строения кожи. Сделать соответствующие обозначения.
организма
взрослого человека
| Сенсорные системы
|
Показатели
|
Частота слышимых человеком
звуковых колебаний...................................................................... 16—20 000 Гц
Максимальный уровень громкости ............................................. 13—14 Б
Ближняя точка ясного зрения ...................................................... 0,1 м
Диаметр желтого пятна................................................................. около 0,5×10-3
м
Питание
Усвояемость смешанной пищи ................................................... 82—90 %
Норма белка в питании при легкой работе ………………….... 80—100 г/сут
Калорический коэффициент 1 г белка ........................................ около 17 Дж (4,1 кал)
Калорический коэффициент 1 г жира ........................................ » 38 Дж (9,3 кал)
Калорический коэффициент 1 г углеводов................................ » 17 Дж (4,1 кал)
Суточная потреьность в витаминах
Аскорбиновая кислота…………………………………………..25 – 50 мг
Витамин В1
……………………………………………………….около 1 мг
Никотиновая кислота…………………………………………….» 50 мг
Каротин……………………………………………………………» 1 мг
Пищеварительные соки
Слюна
Количество в сутки .............
|
500-2000 мл
|
| Плотность ............................ |
...... 1,002-1,020 г/см3
|
| рН ......................................... |
...... 5,6-7,6 |
| Вода...................................... |
...... 99,14-99,42% |
| Амилаза................................ |
……1/10 мг/мл |
Желудочный
сок
Количество в сутки ........................................................
|
...... 2000-3000 мл
|
| Плотность............................ |
...... 1,004-1,010 г/см3
|
| рН ........................................ |
...... 1,9-1,8 |
| Вода...................................... |
...... 99,4% |
| Соляная кислота общая…………………………………... |
…..46,0-118,3 |
| (мэкв/л) свободная .............. |
……0-115,0 |
| Липаза ................................... |
……7,0-8,4 ед/мк |
| Лизоцим....................... |
..... 7,57 (2,6 19,2) мкг/мл |
Панкреатический сок
-
Количество в сутки ..............
|
….600 (0-700) мл |
| Плотность ............................. |
….1,005-1.014 г/см3
|
| рН .......................................... |
….8 (6 9,0) |
| Вода....................................... |
….98,7 |
Желчь
пузырная
Количество в сутки .......... . .
|
….500—1200,0 мл
|
| Плотность ........................... |
….1,011-1,032 г/см3
|
| рН .......................................... |
….5,6-8,0 |
| Вода....................................... |
….85,92 % |
Сок тонкой
кишки
Количество в сутки ......
|
…1000мл |
| рН................ |
….5,05-7,07 |
| Вода...................................... |
…..97,5 % |
Сок толстой
кишки
Количество в сутки ..............
|
…..270 (0-1550) мл |
| рН.................................... . |
…6,1-7,31 |
| Вода....................................... |
..86,4-93,9 % |
| Дыхание
|
| Число дыханий в покое .......................... . |
..... 16—20 в 1 мин |
| Жизненная емкость легких ......................... |
…..3-5л |
| Дыхательный объем вдоха........................... |
…..1,5-З.Ол |
| Резервный объем выдоха .......................... .. |
1-1,5л |
| Остаточный воздух........................................ |
0,8-1,7 л |
| Легочная вентиляция в покое ...................... |
0,1-0,7 л/с |
| ………………………………………………………………… |
..... (6-10 л/мин) |
| Легочная вентиляция при работе ............... |
0,83-1,67 л/с |
| ………………………………………………………………… |
(50-100 л/мин) |
Внутриплевральное отрицательное
давление при вдохе ......................
|
..... 1,2 кПа (9 мм рт. ст.)
|
| То же, при выдохе .................. |
…. 0,8 кПа (6 мм рт. ст.) |
Содержание О2
и СО2
в атмосферном воздухе.........
в выдыхаемом воздухе ..........
в альвеолярном воздухе ........
|
…..20,94 и 0,03 %
.... 16,3 и около 4 %
….14,2-14,6 и 5,2 5,7%
|
Парциальное давление О2
в альвеолярном воздухе ...........
…………………………………………………………….
|
.... около 14,7 кПа
.... (100мм рт. ст.)
|
Парциальное давление СО2
в альвеолярном воздухе ................................
|
.... 5,3 кПа (40 мм рт. ст.)
|
Напряжение О2
в артериальной крови .......
……………………………………………………..
|
.... около 13,3 кПа
.... (100 ммрт. ст.)
|
Напряжение О2
в венозной крови ...............
……………………………………………………
|
….5,3-6,0 кПа
.... (40—45 мм рт. ст.)
|
| Напряжение СО^ в артериальной крови |
.... 5,3 кПа (40 мм рт. ст.) |
Напряжение СО-, в венозной крови ................
....................................................
|
…..около 6,3 кПа
…..(47 мм рт. ст.)
|
| Коэффициент утилизации О2
в покое ............. |
….. около 40 % |
| Коэффициент утилизации О2
при работе'...... |
…..50—60 % |
Кровь
|
| Общее количество крови от массы тела .......... |
6,5—7 % |
| Объем плазмы.................................................... |
55—60 % |
| Содержание белков в плазме ........................... |
около 7,2 % |
| сывороточный альбумин .......... |
4% |
| сывороточный глобулин ........... |
2,8 % |
| фибриноген ............................... |
0,4 % |
| Содержание белков в лимфе ............................ |
0,3—0,4 % |
| Содержание белков в ликворе ......................... |
0,02 % |
| Содержание минеральных солей в крови ....... |
0,9—0,95 % |
Содержание глюкозы в крови ..........................
....................................................
|
4,44—6,66 ммоль/л
(80-120 мг %)
|
| Осмотическое давление плазмы ...................... |
около 7,5 атм |
| Онкотическое давление плазмы ...................... |
25—30 мм рт. ст. |
| Плотность крови ............................................... |
1,050—1,060 г/см3
|
Число эритроцитов в крови
у мужчин в 1 мм3
.......................................
у женщин в 1 мм3
....................................
|
4 500 000—5 000 000
4 000 000—4 500 000
|
Содержание гемоглобина
у мужчин ....................................
....................................................
у женщин ...................................
....................................................
|
7,7—8,1 ммоль/л
(78—82 ед. по Сали)
7,0—7,4 ммоль/л
(70—75 ед. по Сали)
|
| Число тромбоцитов в крови в 1 мм3
............................ |
около 300 000 |
Скорость оседания эритроцитов:
У мужчин
у женщин ...................................
(у беременных
|
1 - 10 мм/ч
2—15 мм/ч
до 45 мм/ч)
|
| Число лейкоцитов в крови в 1 мм3
................................. |
4000—9000 |
| базофилы ................................... |
0—1 % |
| эозинофилы ............................... |
2—4 % |
| нейтрофилы: миелоциты .......... |
0 % |
| метамиелоциты ...................... |
0—1 % |
| палочкоядерные ..................... |
1—5 % |
| сегментоядерные.................... |
50—70 % |
| лимфоциты ................................ |
20—40 % |
| моноциты................................... |
2—10 % |
| Кровообращение
|
| Число сердечных сокращений (в покое)......... |
60—80 в 1 мин |
| Систолический объем (в покое) ...................... |
65—70 мл |
| Минутный объем (в покое) .............................. |
4,5—5 л |
| Минутный объем (при работе) ........................ |
до 30л |
ЭКГ: длительность интервала PQ......
длительность интервала QRS ...
длительность всего цикла.........
|
0,12—0,18 с
0,06—0,09 с
0,75—1,0 с
|
Артериальное давление (в возрасте от 16 до 45 лет):
максимальное ............................
минимальное .............................
|
110—126 мм рт. ст.
60—85 мм рт. ст
|
| Давление в капиллярах...................................... |
30—10мм рт ст. |
Средняя скорость тока крови
в крупных артериях...........................................
» » » » венах среднего калибра ............
» » » » полых венах ...............................
» » » » капиллярах.................................
|
0,5 м/с
0,06—0,14 м/с
0,2 м/с
0,5×103
м/с
|
Скорость распространения
пульсовой волны в артериях ............................
|
6—9 м/с
|
Минимальное время полного
кругооборота крови...........................................
|
20—23 с
|
| Обмен веществ и энергии
|
| Поглощение O2
(в покое) ................................. |
250—400 мл/мин |
| Выделение СО2
(в покое) ................................. |
200—300 мл/мин |
Дыхательный коэффициент
при смешанной пище .......................................
|
0,82—0,9
|
| Основной обмен в сутки................................... |
7,12 кДж (1700 кал) |
Обмен энергии при легкой работе ..................
....................................................
» » работе средней тяжести ............
....................................................
» » тяжелой работе ..........................
....................................................
|
8,37—12,50 кДж
(2000-3000 кал)
12,56—14,65 кДж
(3000-3500 кал)
14,65—25,12 кДж
(3500-6000 кал)
|
| Моча
|
| Суточное количество ........................................ |
1—1,5 л |
| Плотность .................................................... |
1010—1025 г/см3
|
| Количество мочевины ...................................... |
1,5—2,0 % |
Суточное выделение мочевины .......................
....................................................
» » мочевой кислоты .......................
....................................................
» » аммиака......................................
....................................................
» » хлоридов ....................................
....................................................
|
333—500 ммоль
(20-30 г)
3,0—5,9 ммоль
(0,5-1,0 г)
17,6—70,5 ммоль
(0,3-1,2 г)
282—451 ммоль
(10-16 г)
|
| А |
Б |
| Масса, кг |
Калории |
Масса, кг |
Калории |
Рост,см |
Мужчины (возраст в годах) |
| 17 |
19 |
21 |
23 |
25 |
27 |
29 |
31 |
33 |
35 |
37 |
39 |
41 |
43 |
45 |
| 44 |
1076 |
85 |
1468 |
40 |
| 45 |
1085 |
86 |
1478 |
44 |
| 46 |
1095 |
87 |
1487 |
48 |
| 47 |
1105 |
88 |
1497 |
52 |
| 48 |
1114 |
89 |
1506 |
56 |
| 49 |
1124 |
90 |
1516 |
60 |
| 50 |
1133 |
91 |
1525 |
64 |
| 51 |
1143 |
92 |
1535 |
68 |
| 52 |
1152 |
93 |
1544 |
72 |
| 53 |
1162 |
94 |
1554 |
76 |
| 54 |
1172 |
95 |
1564 |
80 |
| 55 |
1181 |
96 |
1573 |
84 |
| 56 |
1191 |
97 |
1583 |
88 |
| 57 |
1200 |
98 |
1592 |
92 |
| 58 |
1210 |
99 |
1602 |
96 |
21 |
| 59 |
1219 |
100 |
1661 |
100 |
5 |
14 |
| 60 |
1229 |
101 |
1621 |
104 |
11 |
2 |
| 61 |
123S |
102 |
1631 |
108 |
27 |
18 |
| 62 |
1248 |
103 |
1640 |
112 |
43 |
34 |
| 63 |
1258 |
104 |
1650 |
116 |
59 |
50 |
| 64 |
1267 |
105 |
1659 |
120 |
75 |
66 |
| 65 |
1277 |
106 |
1669 |
124 |
101 |
82 |
| 66 |
1286 |
107 |
1678 |
128 |
107 |
98 |
| 67 |
1296 |
108 |
1688 |
132 |
123 |
114 |
| 68 |
1305 |
109 |
1698 |
136 |
139 |
130 |
| 69 |
1315 |
110 |
1707 |
140 |
155 |
146 |
| 70 |
1325 |
111 |
1717 |
144 |
171 |
162 |
| 71 |
1334 |
112 |
1726 |
148 |
187 |
178 |
| 72 |
1344 |
113 |
1736 |
152 |
201 |
192 |
183 |
174 |
164 |
155 |
146 |
136 |
127 |
117 |
108 |
99 |
89 |
80 |
71 |
| 73 |
1353 |
114 |
1745 |
156 |
215 |
206 |
190 |
181 |
172 |
162 |
153 |
144 |
134 |
125 |
116 |
106 |
97 |
87 |
78 |
| 74 |
1363 |
115 |
1755 |
160 |
229 |
220 |
19S |
188 |
179 |
170 |
160 |
151 |
142 |
132 |
123 |
114 |
104 |
95 |
86 |
| 75 |
1372 |
116 |
1764 |
164 |
243 |
234 |
205 |
196 |
186 |
177 |
168 |
158 |
149 |
140 |
130 |
121 |
112 |
102 |
93 |
| 76 |
1382 |
117 |
1774 |
168 |
255 |
246 |
213 |
203 |
194 |
184 |
175 |
166 |
156 |
147 |
138 |
128 |
119 |
110 |
100 |
| 77 |
1391 |
118 |
1784 |
172 |
267 |
258 |
220 |
211 |
201 |
192 |
183 |
173 |
164 |
154 |
145 |
136 |
126 |
117 |
108 |
| 78 |
1401 |
119 |
1793 |
176 |
279 |
270 |
227 |
218 |
209 |
199 |
190 |
181 |
171 |
162 |
153 |
143 |
134 |
123 |
115 |
| 79 |
1411 |
120 |
1803 |
180 |
291 |
2S2 |
235 |
225 |
216 |
207 |
197 |
188 |
179 |
169 |
160 |
151 |
141 |
132 |
124 |
| 80 |
1420 |
121 |
1812 |
184 |
303 |
294 |
242 |
233 |
223 |
214 |
204 |
195 |
186 |
177 |
167 |
158 |
149 |
139 |
130 |
| 81 |
1430 |
122 |
1822 |
188 |
313 |
304 |
250 |
240 |
231 |
221 |
215 |
203 |
193 |
184 |
175 |
165 |
156 |
147 |
137 |
| 82 |
1439 |
123 |
1831 |
192 |
322 |
314 |
257 |
248 |
238 |
229 |
220 |
210 |
201 |
191 |
182 |
173 |
163 |
154 |
145 |
| 83 |
1449 |
124 |
1841 |
196 |
333 |
324 |
264 |
255 |
246 |
236 |
227 |
218 |
208 |
199 |
190 |
180 |
171 |
161 |
152 |
| 84 |
1458 |
•— |
— |
200 |
— |
334 |
272 |
262 |
253 |
244 |
234 |
225 |
216 |
206 |
197 |
188 |
179 |
169 |
160 |
Окончание прил. 2
| А |
Б |
| Масса, кг |
Калории |
Масса, кг |
Калории |
Рост,см |
Женщины (возраст в годах) |
| 17 |
19 |
21 |
23 |
25 |
27 |
29 |
31 |
33 |
35 |
37 |
39 |
41 |
43 |
45 |
| 44 |
672 |
85 |
1235 |
40 |
| 45 |
685 |
86 |
1249 |
44 |
| 46 |
699 |
87 |
1263 |
48 |
| 47 |
713 |
88 |
1277 |
52 |
| 48 |
727 |
89 |
1290 |
56 |
| 49 |
740 |
90 |
1304 |
60 |
| 50 |
754 |
91 |
1318 |
64 |
| 51 |
768 |
92 |
1332 |
68 |
| 52 53 54 55 56 57 58 59 60 61 62 63 64 65 66 67 |
782 795 809 823 837 850 864 878 892 905 919 933 947 910 974
988
|
93 94 95 96 97 98 99 100 101 102 103 104 105 106107
108
|
1345 1359 1373 1387 1406 1414 1428 1442 1445 1469 1483 1497 1510 1524 1538 1552 |
72 76 80 84 88 92 96 100 104 108 112 116 120 124 128132 |
113 153 193 233 273 313 353 393 433473
|
128 168 208 248 288 328 368 408 448
|
-- |
68 69
70 71 72 73 74 75 76 77 78 79 80
|
1002 1015 1029 1043 1057 1070 1084 1098 1112 1125 1139 1153 1167 |
109 110 111 112 113 114 115 116 117 118 119 120 121 |
1565 1579 1593 1607 1620 1634 1648 1662 1675 1689 1703 1717 1730
1744 758 772
|
136 140 144 148 152 156 160 164 168 172 176 180 184 |
513 553 539 633 673 713 743 773 803823
843
863
883
903 923
|
488 528 568 608 648 678 708 738 768 788 808 828 848
868 888 908
|
619 669 659 679 699 719 729 759779
799 819 839 859
|
605 625 645 665 685 705 725 745765
785 805 825 845
|
592 612 631 652 672 692 718732
752 772 792 812 832
|
578 598 618 638 658 678 698 718
738 758 778 798 818
|
565 585 605 625 645 665 685705
725 745 765 785 805
|
551 571 591 611 631 651 671691
711 731 751 771 791
|
538 558 578 598 618 638 658678
698 718 738 758 778
|
524 544 564 584 604 624 644 664
684 704 724 744 764
|
511 531 551 571 591 611 63 651
671 691 711 731 751
|
497
517 537 557 577 597 617637
657 677 697
717 737
|
484 504 524 544 564 584 604 624
644 664 684 704 724
|
470 490 510 530 550 557 590610
630 650 670 690 710
|
457 477 497 517 537 543 577 597
617 637 657 677 697
|
| 81 82 83 84 |
1180 1194 1208 1222 |
22 123 24 |
188 192 196 200 |

Анатомия человека: В 2 т. 2.-е изд., перераб. и доп /Под ред. М. Р. Сапина. М., 1993.
Атлас нормальной физиологии /Под ред. Н. А. Агаджаня-на. М., 1986.
Воробьева Е. А., Губарь А. В., Сафьянникова.
Анатомия и физиология. М., 3987.
Гаврилов Л. Ф.,
Татаринов В. Г.
Анатомия. М., 1985. Георгиева С. А.
Физиология. М., 1982.
Крылова Н. В., Наумец Л. В.
Анатомия органов чувств: Атлас-пособие. М.,1991.
Липченко В. Я., Самусев Р. П.
Атлас нормальной анатомии человека. М., 1988.
Лобко П. И., Мелъман Е. П., Денисов С. Д., Пивченко П. Г.
Вегетативная нервная система: Атлас. Мн., 1988.
Общий курс физиологии человека и животных: В 2 т. / Под ред. А. Д. Ноздрачева. М., 1991.
Самусев Р. П., Седин Ю. М.
Анатомия человека. М., 1990. Сапин М. Р., Билич Т. Л.
Анатомия человека. М., 1989.
Сапин М. Р., Билич Г. Л.
Руководство к практическим занятиям по анатомии человека. М., 1992.
СОДЕРЖАНИЕ
ПРЕДИСЛОВИЕ.. 3
ВВЕДЕНИЕ.. 4
Краткая история развития анатомии 5
и физиологии.. 5
Методы исследований.. 11
Вопросы для самоконтроля. 13
КЛЕТКИ И ТКАНИ.. 14
Клетки.. 14
Ткани.. 16
Эпителиальная ткань
. 17
Соединительная ткань
. 19
Мышечная ткань
. 28
Нервная ткань
. 29
Органы и системы органов.32
Организм как единое целое. 32
Вопросы для самоконтроля. 33
Практические занятия. 34
КОСТИ И ИХ СОЕДИНЕНИЯ.. 35
Строение костей.. 35
Соединение костей.. 38
Скелет туловища.. 41
Скелет головы.. 50
Скелет конечностей.. 65
Кости верхней конечности
. 66
Кости нижней конечности
. 74
Вопросы для самоконтроля. 83
Практические занятия. 83
МЫШЕЧНАЯ СИСТЕМА.. 84
Строение мышц.. 85
Классификация мышц.. 85
Вспомогательный аппарат и работа мышц.. 87
Мышцы и фасции туловища.. 90
Мышцы и фасции головы и шеи.. 98
Мышцы и фасции верхней конечности.. 104
Мышцы и фасции нижней конечности.. 112
Вопросы для самоконтроля. 121
Практические занятия. 121
ВНУТРЕННИЕ ОРГАНЫ... 122
Пищеварительная система.. 123
Полость рта. 124
Железы рта. 127
Глотка. 128
Пищевод. 129
Желудок. 130
Тонкая кишка. 132
Толстая кишка. 134
Печень. Желчный пузырь. 136
Поджелудочная железа. 138
Полость живота и брюшина. 139
Физиология пищеварения. 140
Регуляция пищеварения. 145
Вопросы для самоконтроля. 146
Практические занятия. 146
Дыхательная система.. 146
Полость носа. 147
Гортань. 148
Трахея и бронхи. 150
Легкие. 151
Плевра и средостение. 154
Физиология дыхания. 155
Вопросы для самоконтроля. 159
Практические занятия. 159
Мочеполовой аппарат. 159
Почка. 160
Мочеточники. 163
Мочевой пузырь. 164
Мочеиспускательный канал. 165
Физиология почек. 166
Мужские половые органы.. 167
Женские половые органы.. 171
Вопросы для самоконтроля. 177
Практические занятия. 178
ОБМЕН ВЕЩЕСТВ И ЭНЕРГИИ.. 179
Белковый обмен.. 179
Углеводный обмен.. 180
Липидный обмен.. 181
Водный и минеральный обмен.. 182
Витамины.. 183
Образование и расход энергии.. 184
Вопросы для самоконтроля. 187
Практические занятия. 187
Задания. 188
ЖЕЛЕЗЫ ВНУТРЕННЕЙ СЕКРЕЦИИ.. 189
Гипофиз и эпифиз. 189
Щитовидная и паращитовидная железы.192
Вилочковая железа.. 192
Надпочечник. 194
Эндокринная часть поджелудочной железы.. 196
Эндокринная часть половых желез. 197
Регуляция желез внутренней секреции.. 197
Вопросы для самоконтроля. 198
Практические занятия. 199
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА.. 200
Сердце. 203
Сосуды малого круга кровообращения. 209
Сосуды большого круга кровообращения. 210
Ветви дуги аорты.. 210
Ветви грудной части аорты.. 214
Ветви брюшной части аорты.. 214
Вены большого круга кровообращения. 219
Система вен сердца. 219
Система верхней полой вены.. 219
Система нижней полой вены.. 223
Система воротной вены.. 224
Лимфатическая система.. 226
Кроветворные органы.. 230
Физиология сердечно - сосудистой и
лимфатической систем.. 231
Регуляция деятельности
сердечно-сосудистой системы.. 240
Образование, состав и своийства лимфы.. 242
Вопросы для самоконтроля. 243
Практические занятия. 244
НЕРВНАЯ СИСТЕМА.. 245
Центральная нервная система.. 246
Спинной мозг. 247
Головной мозг. 253
Периферическая нервная система.. 273
Черепные нервы.. 274
Спинномозговые нервы.. 286
Вегетативная (автономная) нервная система.. 295
Симпатическая часть вегетативной (автономной)
нервной системы.. 299
Парасимпатическая часть вегетативной
(автономной) нервной системы.. 302
Физиология нервно-мышечной системы.. 304
Физиология центральной нервной системы.. 309
Условные и безусловные рефлексы.. 314
Типы высшей нервной деятельности.315
Сигнальные системы.. 315
Физиология сна.. 316
Вопросы для самоконтроля. 317
Практические занятия. 318
ОРГАНЫ ЧУВСТВ.. 320
Орган зрения. 321
Орган слуха и равновесия. 329
Орган вкуса.. 337
Орган обоняния. 338
Кожа.. 339
Вопросы для самоконтроля. 342
Практические занятия. 342
ПРИЛОЖЕНИЯ.. 343
1.Важнейшие количественные
физиологические показатели
организма взрослого человека
(по данным литературы)344
2.Таблица для расчета основного обмена
у мужчин и женщин (1 ккал = 4,19 кДж)347
3.Номограмма для формулы Рида.. 350
Литература.. 352
Федюкович Николай Иванович
АНАТОМИЯ И ФИЗИОЛОГИЯ ЧЕЛОВЕКА
Ответственный редактор Э. Юсупянц
Художник А. Пащенко
Корректоры Н. Никанорова, Г. Бибикова
Лицензия ЛР № 065194 от 2 июня 1997 г.
Сдано в набор 11.08.2002. Подписано в печать 21.02.2003.
Формат 84 х 108 1/32. Бумага тип № 2. Гарнитура Тайме.
Печать высокая. Усл. печ. л. 20,16. Тираж 5 000.
Заказ № 834.
Издательство «Феникс» 344002,
г. Ростов-на-Дону, пер. Соборный, 17.
Отпечатано с готовых диапозитивов
в ФГУИПП «Курск» 305007,
г. Курск, ул. Энгельса, 109.
Качество печати соответствует
качеству представленных заказчиком диапозитивов
|