Федеральное агентство по здравоохранению и социальному развитию Российской Федерации
Государственное образовательное учреждение высшего профессионального образования
Алтайский государственный медицинский университет Росздрава
Педиатрический факультет
Кафедра педиатрии № 2
пропедевтика детских болезней
Заведующий кафедрой: профессор …
Преподаватель: профессор кафедры …
Куратор студент: … № группы …
История болезни
ребенок:
возраст: 15 лет дата рождения 18.02.91
Клинический диагноз:
Основное заболевание: Эрозивный дуоденит. Смешанный (поверхностный и «зернистый») гастрит, обострение. Дискинезия желчевыводящих путей по гипотоническому типу на фоне деформации желчного пузыря.
Сопутствующее заболевание: Анемия легкой степени тяжести.
Срок курации: от 03.03.06 до 09.03.06
Куратор
Преподаватель оценка
г. Барнаул
2006
Паспортная часть
Дата и время поступления: 22.02.06г. 10часов 25мин.
Дата и время выписки:
Гастроэнтерологическое отделение, палата № 5
Проведено 17 койко-дней.
В отделение пришла самостоятельно.
Группа крови: IIРезус- принадлежность Rh +
Побочного действия лекарств (непереносимости) нет.
Фамилия, имя, отчество:
Пол жен, возраст 15 лет, дата рождения 18.02.91
Постоянное место жительства: г. Барнаул
| Родственник |
Фамилия, имя, отчество |
Возраст |
Место работы |
| Мать |
Ушакова Светлана Егоровна |
37 лет |
д/с №148 воспитатель |
| Отец |
Ушаков Вадим Михайлович |
37 лет |
БКП механик |
Место учебы:
Больная направлена поликлиникой №5, в стационар доставлена для планового обследования и лечения.
Диагноз направившего учреждения: Эрозия луковицы двенадцатиперстной кишки. Слабовыраженный смешанный (поверхностный и «зернистый») гастрит.
Диагноз при поступлении: Эрозивный дуоденит. Хронический (поверхностный и «зернистый») гастрит. Обострение.
Диагноз клинический: Эрозивный дуоденит, хроническое течение. Хронический смешанный (поверхностный и «зернистый») гастрит, обострение.
Диагноз заключительный клинический:
а) основной: Эрозивный дуоденит. Смешанный (поверхностный и «зернистый») гастрит, обострение. Дискинезия желчевыводящих путей по гипотоническому типу на фоне деформации желчного пузыря.
б) осложнение основного:
в) сопутствующий: Анемия легкой степени тяжести.
Госпитализирована в данном году по поводу данного заболевания впервые, ранее лежала в стационаре неоднократно.
Дата курации 03.03.06
Куратор Преподаватель
Жалобы:
При поступлении: на периодически повторяющиеся тупые, ноющие боли в животе (в эпигастрии и правом подреберье), возникающие спустя 1-2 часа после еды и натощак (ночью), отмечает стихание болей после приема пищи; боли усиливаются в осенний период (сентябрь – октябрь) и весной (февраль – март); отрыжку кислым, снижение аппетита, повышенное газообразование.
На момент курации больная жалоб не предъявляет.
Анамнез заболевания:
Считает себя больной в течение нескольких лет, год начала заболевания не помнит. Неоднократно (до 5 раз в год) проходила стационарное лечение в гастроэнтерологическом отделении с диагнозом: хронический смешанный гастрит в стадии обострения, дискинезия желчевыводящих путей по гипотоническому типу, какими препаратами лечилась, не помнит. Последняя госпитализация была в 2003г. Последнее обострение – в 2004г. В последнее время состояние без ухудшения, контрольное обследование проводилось для перевода в подростковую сеть. Впервые выявлены эрозии ДПК, направлена на стационарное лечение.
Заключение:
На основании собранных жалоб и анамнеза заболевания можно сделать вывод о поражении желудочно-кишечного тракта. Поскольку заболевание возникло несколько лет назад и проявляется периодами ремиссии и обострения, то течение заболевания хроническое.
Анамнез жизни:
Ребенок от первой беременности, первых родов, других детей в семье нет. Настоящая беременность протекала с токсикозом I (на 6-8 неделе мать лежала в стационаре с жалобами на тошноту, рвоту, отеки), вторая половина беременности - без патологии. Страдала ВСД по кардиальному типу. Роды срочные (38 нед), нормальные.
Масса тела при рождении 3500 г, длина тела 52см. Закричала сразу, к груди была приложена через 30мин, сосала активно. Пуповинный остаток отпал на 4 день, пупочная ранка заживала быстро, из роддома выписана на 5день, масса при выписке 3264г.
Заключение:
Неблагоприятными факторами в пренатальном периоде являлись токсикоз матери, ВСД.
Нервно-психическое развитие ребенка
Помесячные прибавки
| Показатель |
1. |
2. |
3. |
4. |
5. |
6. |
7. |
8. |
9. |
10. |
11. |
12. |
| Рост, см |
54 |
57 |
60 |
63 |
66 |
67 |
70 |
70 |
72 |
73,5 |
75 |
76 |
| Масса, г |
4100 |
4500 |
5700 |
6500 |
7200 |
7800 |
8400 |
8700 |
9800 |
8500 |
9700 |
10650 |
Развитие моторики: держать голову начала в 1,5мес., переворачиваться со спины на бок в 3мес, на живот в 4мес, сидеть стала в 6мес, стоять - в 8 мес., ходить - в 10мес.
Психическое развитие: первая улыбка появилась в 1мес, гулить начала в 3мес, произносить отдельные слоги - в 6мес, слова – в 11мес, узнавать мать - в 4мес, к первому году произносила 10 слов.
Характер поведения дома и в коллективе общительный.
зубы прорезались с 7мес, к 1 году – 8 зубов.
Заключение: Нервно-психическое развитие ребенка на первом году жизни соответствует возрастным нормам.
Питание ребенка
Мать кормила ребенка грудью до 1мес., режим кормления через 3часа №7.
С 1мес. ребенок на смешанном вскармливании (т.к. у матери не хватает молока), получает смесь «Детолакт», «Малыш», «Импресс». I прикорм введен в 4мес – овощное пюре, II прикорм – в 5 мес. – 5% манная каша, с 7мес находится на искусственном вскармливании (получает смесь «Импресс»). Дополнительные факторы питания: яблочный сок получала с1мес – до 10,0, в 8мес – до 100,0; желток, творог, витамин Д2 дополнительно на первом году жизни не получала. В настоящий момент получает 4-х кратное питание.
Заключение: Рано введен первый ДФП (в 1мес), при смешанном вскармливании рекомендуется вводить соки с 3мес. В качестве II прикорма ребенок получал манную кашу (из глютеновых злаков); поскольку у детей до 9мес наблюдается глютеновая недостаточность, для профилактики глютеновой энтеропатии рекомендуется в качестве прикорма использовать безглютеновые каши (рисовую, гречневую, кукурузную). Отсутствуют такие ДФП, как желток (с 5мес), творог (с 6мес).
Воспитание ребенка
Детский сад посещала регулярно, соблюдает режим дня (ночной сон составляет 9 часов), на свежем воздухе проводит ежедневно 2часа.
Заключение: режим дня ребенка в течение жизни не нарушался.
Перенесенные болезни
| Заболевания |
Возраст |
ОРВИ
Острый ринофарингит
Ветряная оспа
О. описторхоз
Гиперпластический полип пищевода
О. фарингит
|
Ежегодно
3года
4года
9лет
12лет
13лет
|
Травмы: перелом 6, 7, 8-го ребер 4 года назад. Операций, переливаний крови не было.
Заключение:
В анамнезе выявлены заболеваний, которые могли бы привести к поражению желудочно- кишечного тракта: описторхоз, гиперпластический полип пищевода.
Календарь профилактических прививок
| профилактические прививки |
сроки |
У ребенка |
БЦЖ
АКДС, ОПВ
АКДС, ОПВ
АКДС, ОПВ
Вакцина против кори, эпидемического паротита, краснухи
АКДС, ОПВ однократно
АДС-М, ОПВ
Вакцина против кори, эпидемического паротита, краснухи
БЦЖ
АД-М
БЦЖ
АДС-М
АДС-М, АД-М
|
4-7 день жизни
3 месяца
4 месяца
5 месяцев
12-15 месяцев
18 месяцев
24 месяца
6 лет
7 лет
11 лет
14 лет
16-17 лет
Взрослые
Однократно
Каждые 10 лет
|
5 день жизни
3 месяца
4 месяца
5 месяцев
12 месяцев
18 месяцев
24 месяца
6 лет
7 лет
11 лет
14 лет
|
Вакцинация против вирусного гепатита В
| Вакцинация |
сроки |
У ребенка |
Первая
Вторая
Третья
|
Первые 24 часа
1-й месяц
5-6-й месяц
|
-
-
-
|
Реакция Манту
| возраст |
Результат, мм |
1 год
2 года
3 года
4 года
6 лет
7 лет
9 лет
11 лет
12 лет
13 лет
|
5
6, гиперемия
5
4
5
4
5
5
4
5
|
Заключение: Профилактические прививки сделаны по возрасту, общих и местных реакций не было. Вакцинация против вирусного гепатита В не проводилась. Результаты пробы Манту отрицательны.
Аллергологический анамнез
В 1,5мес. На коже ребенка обнаружена сыпь аллергического характера, которая появилась в течение 10 дней после введения смеси «Детолакт». В настоящее время аллергии на лекарственные препараты, продукты нет.
Материально-бытовые условия и сведения о родителях
Мать: 37 лет, работает в д/с №148 воспитателем, здорова.
Отец: 37 лет, работает механиком БКП, с 2,5лет состоит на учете с бронхиальной астмой, страдает язвенной болезнью желудка. Дядя страдает экземой рук с 3мес. Алкоголизмом, туберкулезом, сифилисом в семье никто не болеет. Семья состоит из 3 человек, проживает в 2-х комнатной благоустроенной квартире, имеется водопровод и канализация; у ребенка есть отдельная кровать и место для занятий.
Генеалогическое дерево
         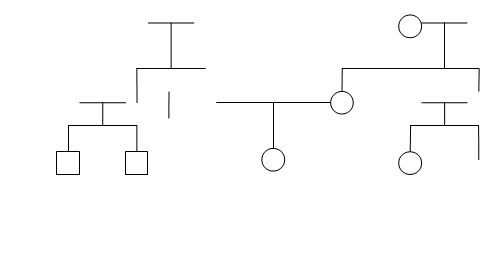
Легенда: III3 – пробанд – страдает хроническим гастродуоденитом, II3 – отец пробанда – страдает язвой желудка и бронхиальной астмой, II6 – дядя пробанда – страдает экземой рук.
Заключение: в родословной выявлена наследственная предрасположенность к заболеваниям желудочно-кишечного тракта.
Эпидемический анамнез
С инфекционными больными в семье, школе, с соседями – не контактировала. Молоко пьет пастеризованное, воду - бутилированную, перебоев с водоснабжением не было. За пределы города больная не выезжала, сырое мясо, рыбу в пищу не употребляла. Лечение у стоматолога проходила год назад, переливаний крови и плазмы не было. Имеются домашние животные: кошка, собака.
Общее заключение:
К неблагоприятным факторам в анамнезе жизни ребенка относятся: токсикоз I матери, ВСД по кардиальному типу во время беременности, отклонения от норм правильного вскармливания на первом году жизни, перенесенные заболевания и травмы, отсутствие вакцинации против вирусного гепатита В, отягощенный наследственный анамнез (отец девочки страдает язвой желудка).
Настоящее состояние больного
Общий осмотр
Состояние больной удовлетварительное, самочувствие не страдает. Положение тела свободное, сознание ясное, выражение глаз и лица живое. Видимых врожденных (стигмы дизэмбриогенеза) и приобретенных дефектов не наблюдается.
Нервная система
Нарушений поверхностной чувствительности (температурной, болевой, тактильной) по проводниковому, сегментарному и корковому типу не выявлено.
Глубокая чувствительность: чувство локализации, мышечно-суставное чувство сохранены, астереогноза нет.
Физиологические рефлексы: с двуглавой, трехглавой мышцы, запястный, брюшные, коленный, ахиллов, подошвенный – оживлены, проявляются с обеих сторон в одинаковой мере.
Патологические рефлексы: Россолимо, Маринеску - Радовича, Бехтерева1,2, Жуковского1,2, Оппенгейма, Гордона, Шаффара, Бабинского, Пуссепа - отрицательны.
Менингиальные симптомы: ригидности затылочных мышц, Брудзинского верхний, средний, нижний и синдром Кернига отрицательны.
Глоточные и корнеальные рефлексы сохранены, одинаковы с обеих сторон. Реакция зрачков на свет прямая и содружественная, а также на конвергенцию и аккомодацию живая, одинаковая с обеих сторон. Дермографизм красный, появляется через 35сек, исчезает через 15мин.
Пальценосовую и коленно-пяточную пробу выполняет правильно. В позе Ромберга сохраняет равновесие с открытыми и закрытыми глазами. Симптом Грефе, симптом «заходящего солнца» отрицательны.
Эмоции больная выражает сдержанно, экспрессивная речь не нарушена, понимание речи сохранено. Эмоциональная реакция на окружающих и на осмотр положительная.
Настроение хорошее, ребенок легко входит в контакт с врачом.
Обоняние, цветоощущение и звуковосприятие не нарушено, острота зрения 1,0 на оба глаза. Поля зрения в пределах физиологической нормы, скатомы, гемианопсии не выявлены.
Физическое развитие
Рост=163см Окружность головы = 55,5см
Масса=45кг Окружность груди = 77см
а) по эмпирическим формулам И.М. Воронцова: должный рост=110+10*6=170см. разница между фактическим и долженствующим ростом 163-170=-7см, что выходит за пределы 1 возрастного интервала и составляет -1,2 интервала, значит показатель роста – ниже среднего. Должная масса=5*15-20=55кг, разница между фактической и долженствующей массой=45-55=-10кг, что составляет -2 возрастных интервала, значит показатель массы – низкий. Масса тела и рост находятся в разных возрастных интервалах, значит развитие дисгармоничное за счет дефицита массы. Должная окружность груди=63+5*3=78см, разница между фактической и долженствующей окружностью груди=77-78=-1см, что входит в пределы 1 возрастного интервала и составляет -0,33 интервала, значит показатель окружности груди – средний. Должная окружность головы=50+0,6*10=56см, разница между фактической и долженствующей окружностью головы=-0,5см, что входит в пределы 1 возрастного интервала и составляет -0,83 интервала, значит показатель окружности головы – средний. Соотношение высоты головы к росту=20/163=1/8,15. Нормой для данного возраста является соотношение 1/8, значит развитие диспропорциональное.
Заключение: Физическое развитие девочки ниже среднего, дисгармоничное за счет дефицита массы, диспропорциональное.
б) по методу сигмальных отклонений: средний рост=162,8±5,5, разница между фактическим и долженствующим ростом=0,2см, что находится в пределах 1 сигмы и составляет +0,04сигмы, значит показатель роста – средний. Средняя масса девочки 15 лет=51,20±5,06, разница между фактической и долженствующей массой=-6,20, это равно-1,22сигмы, значит показатель массы – ниже среднего. Показатель массы выходит за пределы 1 сигмы, а показатель роста не выходит за пределы 1 сигмы, следовательно, развитие дисгармоничное за счет дефицита массы. Средний показатель окружности груди=76,30 ±5,70, разница между фактической и долженствующей окружностью=0,7см, что составляет +0,12сигмы, значит показатель окружности груди– средний. Средний показатель окружности головы=54,30 ±1,40, разница между фактической и долженствующей окружностью=1,2см, что составляет +0,86сигмы, значит показатель окружности головы– средний. Соотношение верхней части туловища и нижней=81/82=0,99/1, что является нормой для данного возраста, значит развитие пропорциональное.
Заключение: Физическое развитие девочки среднее, дисгармоничное за счет дефицита массы, пропорциональное.
в) центильным методом: фактический рост ребенка=163см, показатель находится в зоне25-75 центилей, значит рост средний. Фактическая масса=45кг, показатель находится в зоне10-25 центилей, значит масса ниже средней. Показатели роста и массы находятся в разных центильных зонах, поэтому развитие дисгармоничное. Окружность груди=77см, показатель находится в зоне25-75 центилей, значит показатель средний. Окружность головы=55,5см, показатель находится в зоне75-90 центилей, значит окружность головы выше средней. Индекс Тура А.Ф.: окружность груди минус окружность головы(77-55,5=21,5). Норма для данного возраста от 15 до 30. Ребенок развит пропорционально.
Заключение: Физическое развитие девочки среднее, дисгармоничное за счет дефицита массы, пропорциональное.
г) по шкалам регрессий: рост=163см – среднее значение, масса=45кг – среднее значение, окружность груди=77см - среднее значение. Индекс Тура А.Ф.= 77-55,5=21,5 Норма для данного возраста от 15 до 30. Ребенок развит пропорционально.
Заключение: Физическое развитие девочки среднее, гармоничное, пропорциональное.
д) по центильным номограммам: рост - 5 коридор, масса тела – 3 коридор, перекрест – 3 коридор.
Заключение: Физическое развитие девочки среднее, дисгармоничное за счет дефицита массы.
Длина туловища=61см Длина ноги=97см Окружность бедра=40см
Высота головы=20см Длина бедра=50см Окружность голени=30см
Длина руки=73см Длина голени=47см Окружность плеча=22см
Длина плеча=30см
Длина предплечья=44см
Индекс Эрисмана: окружность груди –полурост(77-0,5*163=-4,5) Норма для данного возраста от (+1) до (-3)см. Питание понижено.
Индекс Кетле-2: ИМТ=масса,кг/ростІ,м. =45/1,63І=16,9 , показатель находится в интервале 10-25 центилей- ниже среднего. Развитие дисгармоничное.
Общее заключение: Физическое развитие девочки среднее, гармоничное, пропорциональное.
Осмотр по системам
Кожа и подкожно-жировая клетчатка, костно-мышечная система
Кожа смуглая, умеренно влажная, эластичная, чистая, t=36,4Сє, симптомы жгута, щипка – отрицательны. Сыпей, кровоизлияний, расчесов, шелушений, рубцов, пигментаций, ангиом, телеангиоэктазий, поверхностных кожных вен, очаговых изменений цвета и поверхности кожи не обнаружено. Чувствительность (болевая, температурная, мышечно-суставная) сохранена. Дермографизм красный, появляется через 35сек, исчезает через 15мин. Волосы мягкие, густые, ногти не пигментированы, не слоятся. Слизистая оболочка полости рта и конъюнктивы бледно-розовая, влажная, чистая. Подкожно-жировой слой выражен недостаточно, распределен равномерно, толщина подкожно-жировой складки на животе 17мм, груди 6мм, плечах 10,0мм(10-25 центилей), бедрах 16мм, под лопаткой 9,0мм(25 центилей). Отеки и уплотнения отсутствуют, тургор мягких тканей сохранен. Лимфатические узлы не пальпируются.
Мускулатура развита нормально, тонус мышц сохранен. Результаты динамометрии: правая рука=14кг, левая рука=12кг.
Костно-суставная система развита пропорционально, осанка прямая. Голова округлой формы, высота головы=20см, деформации отсутствуют.
Постоянные зубы (формула):
| 7654321 |
1234567 |
| 7654321 |
1234567 |
4n-20=4x12-20=28
n- возраст в годах
Зубной возраст соответствует паспортному
Грудная клетка конусовидной формы, эпигастральный угол равен 90°, рахитических реберных четок, перипневмонической борозды Гаррисона не выявлено. Верхние конечности без искривлений и укорочений. Утолщений в области диафизов, эпифизов, фаланг пальцев, «браслеты», «нити жемчуга», «барабанные палочки» не выявлены. Плоскостопие визуально не определяется. Суставы безболезненны, конфигурация, температура, цвет кожных покровов над суставами не изменены.объем движений(активных и пассивных) сохранен во всех суставах.
Органы дыхания
При осмотре - кожа смуглая, симптом Франка отрицателен. Слизистая полости ротоглотки бледно-розовая, влажная, чистая. Миндалины не выступают из-за небных дужек. Носовое дыхание свободное, отделяемое из носа отсутствует, частота дыхания=18 в минуту, ритмичное. Одышки нет, дополнительная мускулатура в акте дыхания не участвует. Голос звонкий, кашля нет. Грудная клетка имеет коническую форму, симметрична, без деформаций, участвует в акте дыхания. Смешанный тип дыхания.
При пальпации грудная клетка безболезненна, эластична. Голосовое дрожание проводится симметрично со всех легочных полей. Экскурсия грудной клетки=7см, кожные складки на грудной клетке симметричны (по 6мм ).
При сравнительной перкуссии перкуторный звук ясный легочной по всем полям.
Границы легких
| линии |
Справа |
Слева |
| Среднеключичная |
VI ребро |
Отходит от грудины на высоте IV ребра и круто спускается книзу, образуя выемку для сердца |
| Подмышечные |
| -передняя |
VII ребро |
VIII ребро |
| -средняя |
VIII ребро |
IX ребро |
| -задняя |
IX ребро |
9 межреберье |
| Лопаточная |
9 межреберье |
X ребро |
| Околопозвоночная |
Остистый отросток XI грудного позвонка |
Остистый отросток XI грудного позвонка |
Верхушки
|
| -спереди |
3см |
3см |
| -сзади |
Остистый отросток VII шейного позвонка |
Остистый отросток VII шейного позвонка |
| Поля Кренига |
5см |
5см |
| Подвижность нижнего края легких |
5см |
5см |
Симптом Кораньи - притупление перкуторного звука наблюдается на уровне остистого отростка IVгрудного позвонка. Симптомы Аркавина и «чаши» Философова – отрицательны.
При аускультации легких дыхание везикулярное по всем полям, побочные дыхательные шумы не выслушиваются. Симптом ДґЭспина отрицателен ниже I грудного позвонка.
Сердечно-сосудистая система
При осмотре кожные покровы смуглые, деформаций грудной клетки в области сердца не выявлено. Верхушечный толчок определяется на уровне 5 межреберья, сердечный толчок, видимая пульсация в области больших сосудов, в яремной ямке, в подложечной области не определяется.
При пальпации верхушечный толчок определяется в 5 межреберье, на 1см кнутри от среднеключичной линии, не усиленный, ограниченный, положительный. Симптом «кошачьего мурлыканья» отрицателен. Пульс=75 в мин, ритмичный, одинаковый на правой и левой руках, твердый, полный, скорый, высокий.
Границы сердечной тупости при перкуссии
| Граница |
Относительная тупость |
Абсолютная тупость |
| Правая |
Середина расстояния между правой парастернальной линией и правым краем грудины |
По левому краю грудины |
| Верхняя |
III межреберье |
IV межреберье |
| Левая |
1см кнутри от среднеключичной линии |
1см кнутри от среднеключичной линии |
| Поперечник области притупления |
10см |
5,5см |
| длинник |
13см |
7см |
Ширина сосудистого пучка=4см. Конфигурация сердечного притупления не изменена.
При аускультации сердечные тоны четкие, ясные, средней звучности, ритмичные. ЧСС=75 в мин. Количество тонов-2. Дополнительных тонов в систоле и диастоле не выслушивается, шумы (сердечные и внесердечные, сосудистые) не выслушиваются.
Артериальное давление: правая рука-120/60мм рт ст. левая рука-120/60мм рт ст.
правая нога-135/70 мм рт ст. левая нога-135/70 мм рт ст
проба по Н.А. Шалкову № 4
| Показатель |
ЧСС |
ЧД |
А/Д, мм рт ст |
ПД |
МОК |
| В покое |
75 |
18 |
120/60 |
60 |
4500 |
| Сразу после нагрузки |
85 |
21 |
130/60 |
70 |
6300 |
| Через 3 минуты |
75 |
18 |
120/60 |
60 |
4500 |
| Через 5 минут |
75 |
18 |
120/60 |
60 |
4500 |
| Через 10 минут |
70 |
17 |
120/60 |
60 |
4200 |
Заключение: реакция на нагрузку неблагоприятная, т.к. МОК увеличился на 32%.ЧСС увеличилась на 13%, и вернулась к прежнему значению через 3мин, СД увеличилось на 10 мм рт ст, вернулось к прежнему значению через 3мин, ДД не изменилось. Рекомендуется провести пробу №3, если ее результаты окажутся удовлетворительными,- перевести ребенка на полупостельный режим.
Органы пищеварения
Кожные покровы чистые, слизистая полости рта бледно-розовая, влажная, чистая, целостность сохранена. Язык розовый, влажный, у основания покрыт белым налетом. Запаха изо рта, рвоты нет. Живот округлой формы, окружность=67см, участвует в акте дыхания. Видимой перистальтики, свободной жидкости не обнаружено.
При поверхностной пальпации живот мягкий, выявляется умеренная болезненность в эпигастрии и правом подреберье. Грыжевых ворот не выявлено, симптомы Щеткина-Блюмберга, Думбадзе, Воскресенского отрицательны.
Пальпация по Образцову:
Сигмовидная кишка пальпируется в виде безболезненного эластичного цилиндра диаметром 2см, с гладкой поверхностью, смещаемого, не урчащего.
Слепая кишка – в виде упругого цилиндра, безболезненного, смещаемого на 2см.
Восходящий и нисходящий отделы толстого кишечника пальпируются в виде цилиндров эластичной консистенции, диаметром 2,5см, подвижных, безболезненных, не урчащих. Глубокая пальпация желудка, поперечной ободочной кишки затруднена из-за болезненности. Край печени не выступает из-под правой нижней реберной дуги, умеренно болезненный, селезенка не пальпируется.
Патологические симптомы поражения желчного пузыря: Кера, Мерфи, Ортнера – положительны, Боаса, Мюсси – отрицательны.
Патологические симптомы поражения поджелудочной железы: зона Шоффара, точка Де-Жардена, точка Мейо-Робсона, точка Кача – отрицательны.
При перкуссии живота перкуторный звук тимпанический, симптомы Менделя, флюктуации – отрицательны. Нижняя граница желудка методом аускульто-перкуссии и аускульто-аффрикции определяется на 3см выше пупка.
Границы печени по Курлову
| Линии измерения |
Размеры, см |
| Правая среднеключичная |
10 |
| Срединная |
9 |
| Левая косая |
8 |
Размеры селезенки: длинник=6см, поперечник=4см.
При аускультации живота выслушивается умеренная перистальтика, сосудистые шумы и шум трения брюшины не выслушиваются.
При осмотре ануса трещин, гиперемии не обнаружено. Стул – 1 раз в сутки, оформленный, акт дефекации безболезненный.
Мочевыделительная система
При осмотре отеков, бледности кожных покровов, изменений наружных половых органов не выявлено. Почки в 5 положениях не пальпируются, проекции хода мочеточников безболезненны, мочевой пузырь не пальпируется. При перкуссии дно мочевого пузыря не выступает над краем лонного симфиза. Редуцированный симптом Пастернацкого отрицателен. Мочеиспускание безболезненное, 6-7 раз в сутки, цвет мочи – соломенно-желтый.
Эндокринная система. Половая система.
Физическое развитие девочки ниже среднего, дисгармоничное за счет дефицита массы, пропорциональное. Кожа смуглая, умеренно влажная, эластичная, чистая; телосложение феминное. Волосы на голове мягкие, густые. Подкожно-жировой слой выражен недостаточно, распределен равномерно. Половые органы сформированы по женскому типу.
Оценка полового развития по Таннеру:
| формула |
баллы |
| Развитие молочной железы Ма-3 |
3,6 |
| Оволосение лобка Р-3 |
0,9 |
| Оволосение подмышечной впадины Ах-3 |
1,2 |
| Становление менструальной функции Ме-3 |
6,3 |
Всего баллов – 12
Норма для данного возраста - более 11,6 баллов
Заключение: половое развитие по Таннеру соответствует паспортному возрасту.
Щитовидная железа визуально не определяется и не пальпируется. Экзофтальма, блеска в глазах, тремора век не обнаружено. Симптомы Грефе, Мебиуса отрицательны.
Обоснование предварительного диагноза
На основании собранных жалоб, анамнеза заболевания и данных объективного исследования можно сделать вывод о поражении желудочно-кишечного тракта. Выделены следующие синдромы:
· Болевой абдоминальный синдром - на основании жалоб на периодически повторяющиеся тупые, ноющие боли в животе, возникающие спустя 1-2 часа после еды и натощак (ночью), данных объективного исследования - умеренная болезненность в эпигастрии и правом подреберье при поверхностной пальпации, болезненность нижнего края печени.
· Синдром Мойнигана – т.к. боли уменьшаются после приема пищи и усиливаются через 1-2 часа после еды.
· Диспепсический синдром – на основании жалоб на отрыжку кислым, повышенное газообразование, данных объективного исследования - белый налет на корне языка.
Поскольку заболевание возникло несколько лет назад и проявляется периодами ремиссии и обострения, то течение заболевания хроническое. Учитывая наличие у девочки болевого абдоминального, мойнигановского, диспепсического синдромов, анамнеза заболевания, данные объективного осмотра (белый налет на корне языка, болезненность в эпигастрии и правом подреберье при поверхностной пальпации, болезненность нижнего края печени, наличие положительных пузырных симптомов), отягощенный наследственный анамнез, можно предположить, что у больной имеется хронический гастродуоденит в стадии обострения, дискинезия желчевыводящих путей по гипотоническому типу.
План дополнительных методов исследования
1. общий анализ крови с формулой
2. общий анализ мочи
3. кал на яйца глистов
4. соскоб на энтеробиоз
5. копрограмма
6. проба Ласуса
7. биохимический анализ крови (общий белок, в -липопротеиды, холестерин, АЛАТ, АСАТ, общий билирубин, амилаза, сахар)
8. УЗИ внутренних органов
9. эзофагогастродуоденофиброскопия
Результаты дополнительных (лабораторных) методов исследования
| № п/п |
Показатель (название) |
Показатель у ребенка |
Норма для данного возраста |
Заключение |
1.
2.
3.
4.
5.
6.
7.
8.
|
Б/х крови 22.02.06
общий белок
в - липопротеиды
холестерин
АЛАТ
АСАТ
О. билирубин
Амилаза
Сахар
ОАК 26.02.06
Hb
Лейкоциты
Базофилы
Эозинофилы
Сегментоядерные нф
Лимфоциты
Моноциты
СОЭ
Копрограмма
консистенция
цвет
мышечные волокна
жир
детрит
кал на яйца глистов, простейшие 27.02.06
соскоб на энтеробиоз 27.02.06
Б/х мочи
Диастаза
ОАМ 27.02.06
УВ
Цвет
Реакция
Прозрачность
Белок
Сахар
Лейкоциты
Проба Ласуса
|
64,0 г/л
30 г/л
4,0 ммоль/л
27 ед/л
31 ед/л
9,0 ммоль/л
30 ед/л
4,2 ммоль/л
106 г/л
7,3*10 в9/л
1%
1%
58%
32%
8%
6 мм/ч
оформленный
светло-коричневый
-
-
+++
-
-
64 ед
1027
насыщенно-желтая
кислая
полная
-
-
1-2 в п/зр
отр.
|
60-80 г/л
до 35-55 г/л
3,2-6,3ммоль/л
8,5-20,5 ммоль/л
16-32ед/л
33,3-66,6 ммоль/л
более 120 г/л
6-8*10 в9/л
0-1%
1-3%
60%
28 %
8-12%
2-10 мм/ч
оформленный
светло-коричневый
-
-
+++
-
-
32-64 ед
1005-1025
с/ж
кислая
полная
-
-
6-8 в п/зр
отр.
|
Норма
#
#
#
#
#
#
#
анемия легкой степени тяжести
норма
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
#
|
Результаты дополнительных (инструментальных) методов
исследования:
УЗИ 22.02.06
Печень не увеличена. КВР 122мм. Контуры четкие, ровные. Эхоструктура однородна , эхогенность не нарушена. Холедох не расширен, просвет его свободен, печеночные протоки не расширены, пузырный проток не расширен, воротная вена без особенностей, d=10мм.
Желчный пузырь в обычной проекции, деформирован перегибом в области тела, в полости осадок, стенки не утолщены, эхогенность стенок не изменена.
ПЖЖ не увеличена 11/9/14. контуры четкие, ровные. Эхоструктура однородна, эхогенность обычная. Гирсунгов проток не расширен.
Селезенка не увеличена, контуры четкие, ровные. Эхоструктура однородна , эхогенность не изменена.
Заключение: Деформация желчного пузыря. УЗ-признаки сгущения желчи.
ФЭГДС 22.02.06
Пищевод свободно проходим. Слизистая не изменена. Стенки эластичные. Кардии слабо смыкаются. Заброса желудочного содержимого не прослеживается. В желудке умеренное количество полупрозрачной жидкости. При нагнетании воздуха складки расправляются. Слизистая дна, тела и антрального отдела розового цвета, в препилорической области участки гиперемии и незначительного отека (эпителизирующиеся эрозии). В антральном отделе и частично в теле гиперплазия слизистой. Угол желудка выражен. Перистальтика в антральном отделе активная, глубокими циркулярными волнами. Привратник правильной формы, свободно проходим, полностью слабо смыкается. Заброса дуоденального содержимого в желудок на момент осмотра не прослеживается. Слизистая луковицы ДПК с участком гиперемии и отека по нижней стенке с мелкоточечными наложениями фибрина. Фатеров сосок без изменений. Складчатость равномерная. Осмотрено до нижней горизонтальной ветви.
Заключение: Эрозии луковицы ДПК, слабо выраженный смешанный (поверхностный и «зернистый») гастрит.
Обоснование клинического диагноза
Полученные при УЗИ данные о деформации желчного пузыря в области тела, а также наличие в его полости осадка говорит в пользу предположения о дискинезии желчевыводящих путей по гипотоническому типу. Обнаруженные при ФЭГДС в препилорической области участки гиперемии и незначительного отека (эпителизирующиеся эрозии), в антральном отделе и частично в теле гиперплазия слизистой свидетельствуют о слабо выраженном смешанном (поверхностном и «зернистом») хроническом гастрите. Выявленный на слизистой луковицы ДПК участок гиперемии и отека по нижней стенке с мелкоточечными наложениями фибрина свидетельствуют об эрозии луковицы ДПК. Обнаруженное при общем анализе крови снижение уровня гемоглобина до 106г/л свидетельствует об анемии легкой степени тяжести. Таким образом, данные дополнительных методов исследования подтверждают и уточняют предварительный диагноз – окончательный диагноз: Дискинезия желчевыводящих путей по гипотоническому типу на фоне деформации желчного пузыря. Эрозивный дуоденит. Смешанный (поверхностный и «зернистый») гастрит, обострение.
Анемия легкой степени тяжести.
Лист питания
Стол № 1
Диета имеет 3 варианта (1а, 1б, 1в) и предназначена для лечения детей с заболеваниями гастродуоденальной системы. Меню не отличается разнообразием блюд, что объясняется необходимостью длительно обеспечить больных механически и химически щадящей пищей при частых кормлениях (6-ти разовый прием пищи). На завтраки, полдники и на ночь ежедневно дается молоко, часто дается яйцо (всмятку, в виде омлета); творог, мясные и рыбные блюда в виде суфле, гаше. Каши готовятся из муки или протираются, супы – до 2раз в день (1а). Овощи (1б и 1в) готовятся в виде пюре, фрукты - в виде пюре или соков. Хлеб допускается только пшеничный (1в).
Потребность в белках = 100г/сут
жирах = 100 г/сут
углеводах = 400 г/сут
ккал = 3000
суточный объем = 2500 мл
Меню на один день
9.00 каша рисовая на молоке, с/с 200,0
яблоко 100,0
какао с/с 200,0
13.00суп овощной 300,0
картофельное пюре 150,0
Гаше 80,0
хлеб белый 70,0
кисель 200,0
16.00 ватрушка с творогом 200,0
груши 200,0
чай с/с 200,0
19.00каша овсяная на молоке, с/с 150,0
хлеб 70,0
чай с/с 200,0
21.00 кефир 200,0
печенье 50,0
Расчет питания
| Наименование продукта |
Количество (г) |
Белки (г) |
Жиры (г) |
Углеводы (г) |
Ккал |
1. каша рисовая на молоке, с/с
2. яблоко
3. какао с/с
4. суп овощной
5. картофельное пюре
6. Гаше
7. хлеб белый
8. кисель
9. ватрушка с творогом
10. груши
11. чай с/с
12. каша овсяная на молоке, с/с
13. хлеб белый
14. чай с/с
15.кефир
16. печенье
|
200,0
100,0
200,0
300,0
150,0
80,0
70,0
200,0
200,0
200,0
200,0
150,0
70,0
200,0
200,0
50,0
|
5
0,4
0,4
2,8
1,35
12,8
4,9
-
26
0,8
-
5,3
4,9
-
5,6
4,15
|
11,7
-
0,38
8,1
-
2,5
0,5
-
21
-
-
4,1
0,5
-
6,4
6,55
|
34,4
11,3
0,8
18,2
16,5
-
34,9
14
61,5
21,4
14,3
21,6
34,9
14,3
8,2
13
|
269,6
46
8,3
108,1
52,5
75,2
168
100
453,6
84
58,5
139,8
168
58,5
118
234
|
| Всего за сутки фактически (г) |
2570,0 |
74,4 |
61,73 |
319,3 |
2142,1 |
| На кг/массы/сутки |
57,5 |
1,65 |
1,37 |
7 |
47,6 |
| Потребность ребенка (г) |
2500,0 |
100 |
100 |
400 |
2900 |
| На кг/массы/сутки |
55,5 |
2,2 |
2,2 |
8,8 |
64,4 |
| Разность (+/-) |
+2 |
-0,55 |
-0,83 |
-1,8 |
-17,4 |
Заключение: питание не сбалансировано за счет недостатка белков, жиров, углеводов, Ккал. Требуется коррекция: на ужин добавить 200,0 творога 20% (белки=28г, жиры=36г, углеводы=2,6г, Ккал=452), на завтрак какао заменить цельным коровьим молоком 200,0 (белки=6,8г, жиры=7г, углеводы=19г, Ккал=171). В этом случае разность составит: белки=+0,2г/кг, жиры=+0,1г/кг, углеводы=+0,06г/кг, Ккал=-3/кг.
Литература
1. Мазурин А.В. Болезни органов пищеварения у детей. Москва. «Медицина».1984, С.298-311, 391-395.
2. Мазурин А.В., Воронцов И.М. Пропедевтика детских болезней. Санкт-Петербург. «Фолиант». 2001.С.482-538.
3. Лобанов Ю.Ф., Клименов Л.Н., Мальченко А.М., Скударнов Е.В., Шахова. Н.В. Некоторые физические и параклинические константы детского возраста. Барнаул. АГМУ. 2004.
4. Лобанов Ю.Ф. Схема клинической истории болезни ребенка. Барнаул. АГМУ. 2005.
5. Мазурин А.В., Воронцов И.М. Справочник по детской диететике. Ленинград . «Медицина».1980.
6. Лобанов Ю.Ф., Клименов Л.Н., Мальченко А.М., Скударнов Е.В., Шахова. Н.В. Фуголь Д.С. Лесникова А.М. Рациональное вскармливание детей. Барнаул. АГМУ. 2005.
7. Мальченко А.М., Лобанов Ю.Ф., Фуголь Д.С. Лекционный материал для студентов 3-4 курса педиатрического факультета по пропедевтике детских болезней.2005-2006г.
|