Основные положения и принципы клинической эпидемиологии, связь клинической эпидемиологии с биостатистикой
Ф КГМУ 4/3-04/01
ИП №6 УМС при КазГМА
от 14 июня 2007 г.
КАРАГАНДИНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра эпидемиологии и коммунальной гигиены
ЛЕКЦИЯ
Тема: «Основные положения и принципы клинической эпидемиологии, связь клинической эпидемиологии с биостатистикой».
Дисциплина: БДО 26 Epid - 3226 «Эпидемиология»
Специальность: 051301 - «Общая медицина»
Курс 3
Время (продолжительность) 1 час
Караганда 2010г.
Утверждена на заседании кафедры
«____» ____________ 2010г. Протокол № ___
Зав. кафедрой эпидемиологии и
коммунальной гигиены д.м.н., профессор__________Шабдарбаева М.С.
Тема: «Основные положения и принципы клинической эпидемиологии, связь клинической эпидемиологии с биостатистикой».
Цель: освоение научных и организационных основ клинической эпидемиологии.
- Принципы доказательной медицины.
- Клиническая эпидемиология и диагностические тесты
- Пре-тестовая вероятность наличия заболевания
- Чувствительность и специфичность диагностического теста
- Прогностическая ценность диагностического теста
- Популяция с низкой вероятностью заболевания
- Принципы доказательной медицины
Термин «медицина, основанная на доказательствах» или «доказательная медицина» (evidence based medicine) появился в лексиконе современных ме�дицинских специалистов совсем недавно, однако за сравнительно небольшой период времени основные принципы, вкладываемые в значение этого термина, составили доминирующую идеологию медицины XXI века. С помощью «доказательности» появилась возможность, если не сделать медицину точной наукой, то, по крайней мере, приблизить ее к таковой.
Этот термин был предложен в 1990 г. группой канадских ученых из Уни�верситета Мак Мастер в Торонто.
Определение, сформулированное рабочей группой по доказательной ме�дицине с некоторыми нашими дополнениями, звучит так:
«Доказательная медицина - это раздел медицины, основанный на до�казательствах, предполагающий поиск, сравнение и широкое распростра�нение полученных доказательств для использования в интересах больных (клиническая эпидемиология) или в интересах всего населения (профилак�тическая доказательная медицина)».
В последнее время существуют различные варианты определения поня�тия «доказательной медицины» (ДМ):
- ДМ - это доброкачественное, точное и осмысленное использование луч�ших результатов клинических исследований для выбора лечения конкретного больного (клиническая эпидемиология);
- ДМ - это способ (разновидность) медицинской практики, когда врач применяет при ведении пациента только те методы, полезность которых дока�зана в доброкачественных исследованиях (клиническая эпидемиология);
- ДМ - это такой подход к медицинской помощи, который обеспечивает сбор, интерпретацию и интеграцию надежных, важных и применимых на практике доказательств, полученных в специальных исследованиях, учитывающих наблюдения клиницистов и жалобы пациентов (клиническая эпидемиология), а также состояние здоровья населения (общественное здравоохранение);
- ДМ - это новый подход к технологиям сбора, обобщения и трактовки
медицинской информации.
Суть вышеприведенных определений заключается в оптимизации ка�чества медицинских услуг населению (конкретному пациенту) в плане их безопасности, пользы, эффективности, приемлемой стоимости и т.д., на что особо обращают внимание принятая в стране «Государственная программа реформирования и развития здравоохранения Республики Казахстан на 2005-2010 гг.» и стратегическое направление деятельности Министерства здравоох�ранения РК по контролю качества медицинской и фармацевтической помощи населению.
В основе доказательной медицины лежит «клиническая эпидемиология», являющаяся разделом медицины, использующим эпидемиологические мето�ды для получения медицинской информации, основанной только на строго доказанных научных фактах, исключающих влияние систематических и слу�чайных ошибок.
Термин клиническая эпидемиология (КЭ) произошел от названия двух «ро�дительских» дисциплин: «клиническая медицина» и «эпидемиология». Необ�ходимо четко различать цель и предназначение указанных двух дисциплин и задачи клинической эпидемиологии:
- «клиническая эпидемиология» (clinical epidemiology) - это наука «кли�ническая», потому что стремится ответить на клинические вопросы и реко�мендовать клинические решения, основанные на самых надежных фактах. Иными словами, «клиническая эпидемиология» - наука, разрабатывающая методы клинических исследований, которые дают возможность делать всес�торонне обоснованные заключения, контролируя влияние систематических и случайных ошибок;
- с эпидемиологической позиции - это раздел медицины, использующий эпидемиологические методы для получения медицинской информации, ос�нованной только на строго доказанных научных фактах, не подверженных влиянию систематических и случайных ошибок. Следовательно, эпидемиоло�гия - сфера науки, где различные ее направления (выявление факторов «риска» или причинного фактора, или модуля причинности, за которыми открываются «следствие» в виде болезни и ответные меры врача - способы их устранения) осуществляются эпидемиологом в широком спектре реальных фактов. Здесь конкретная помощь больному рассматривается в контексте большой популя�ции населения (группы людей, подвергшихся риску заболевания (заражения), к которой принадлежит конкретный индивидуум (больной человек);
- необходима тесная взаимосвязь эпидемиолога и клинициста, без чего их действия ограничены, не скоординированы и малоэффективны в решении вопроса охраны здоровья конкретного человека и населения в целом.
Главный постулат клинической эпидемиологии - любое решение в меди�цинской практике должно опираться на строго доказанные факты, которые являются основой для доказательной медицины.
Будучи частью медицины, эпидемиология как наука отличается от кли�нической медицинской практики подходом к проблеме: эпидемиолог изучает различия и общие свойства болезней, чтобы помочь большим группам людей (популяции, населения). Собственно и «эпидемиологический диагноз» отли�чается от «клинического диагноза». В первом случае определяются причины, условия и механизмы формирования заболеваемости населения путем анали�за ее распределения по территориям, среди различных групп и коллективов, а также во времени и у субъектов с различающимися характеристиками. При этом разделяют болезни как явление, наблюдаемое у индивидуального орга�низма (клиническая эпидемиология) и заболеваемость (совокупность случаев в популяции). В случае «клинического диагноза» болезнь рассматривается у конкретного индивидуума. Необходимо заметить, что только устранение «факторов риска» возникновения заболевания инфекционной или сомати�ческой природы (заболеваемости населения) может решить основной воп�рос - сохранение и улучшение здоровья населения. Поэтому эпидемиологию относят к основам науки общественного здравоохранении.
В узком смысле задача доказательной медицины - преобразовать резуль�таты научных исследований в конкретные клинические и профилакти�ческие решения и рекомендации для врачей.
Важным аспектом доказательной медицины стало установление степени достоверности и значимости, т.е. «доказательности» медицинской инфор�мации.
Согласно мнению Шведского совета по методологии оценки в здравоохра�нении, достоверность доказательств из различных источников не одинакова и зависит от типа проведенного исследования. Достоверность убывает в таком порядке:
- рандомизированное контролируемое клиническое испытание;
- нерандомизированное клиническое испытание с одновременным контролем;
- нерандомизированное клиническое испытание с историческим контролем;
- когортное исследование;
- «случай-контроль»;
- перекрестное клиническое испытание;
- результаты наблюдений.
Пирамида доказательств результатов исследований
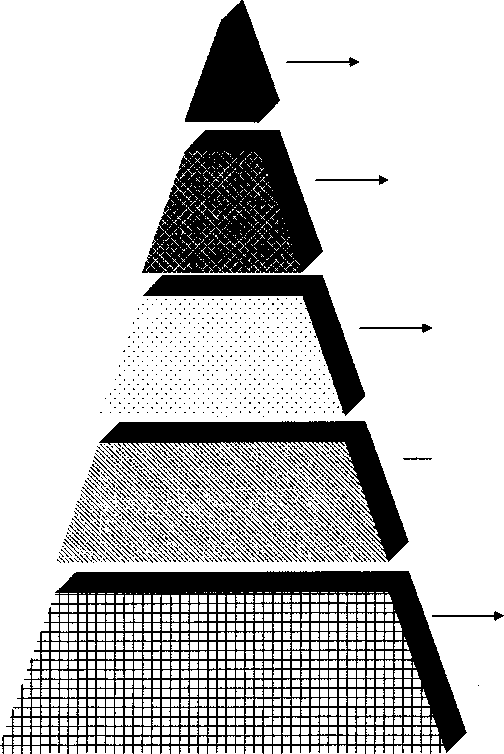
Мета-анализ
Рандоминизированные (экстремальные) контролируемые испытания («золотой стандарт»)
Аналитические исследования (когортный, «случай контроль»)
Описательные исследования
Мнение экспертов
Оценка достоверности (доказательности) полученной информации подра�зумевает ответ на три основных вопроса:
- Обоснованы ли результаты исследований (валидность)?
- Каковы эти результаты (надежность/достоверность)?
- Помогут ли результаты на месте (применимость)?
Центр доказательной медицины в Оксфорде предлагает следующие кри�терии достоверности медицинской информации:
Высокая достоверность - информация основана на результатах несколь�ких независимых клинических испытаний с совпадением результатов, обоб�щенных в систематических обзорах.
Умеренная достоверность - информация основана на результатах, по меньшей мере, нескольких независимых, близких по целям клинических ис�пытаний.
Ограниченная достоверность - информация основана на результатах одного клинического испытания.
Строгие научные доказательства отсутствуют (клинические испыта�ния не проводились) - некое утверждение основано на мнении экспертов.
Применительно к лабораторной диагностике доказательность должна быть обеспечена на нескольких уровнях:
- на техническом (или технологическом) уровне необходимо доказать, что получаемая информация достоверно отражает состояние функции органа или ткани, интересующее исследователя;
- на диагностическом уровне должно быть доказано, что проводимый анализ находится в доказанной причинно-следственной связи с предполагае�мой патологией и соответствующий лабораторный тест имеет определенную диагностическую специфичность (число отрицательных ответов в группе здоровых) и чувствительность (число положительных ответов теста в груп�пе пациентов с данным заболеванием).
Для комплексной оценки теста по его чувствительности и специфичности применяют графики характеристических кривых.
По своей сути доказательная медицина является новым подходом к тех�нологии сбора, анализа, обобщения и трактовки фактов и информации к про�цессам диагностики, лечения и профилактики, цель которого - дать научно обоснованные критерии и принципы планирования, проведения, анализа клинических, диагностических, эпидемиологических исследований и приме�нения их результатов в повседневной практической врачебной деятельности, называемой научно обоснованной медицинской практикой.
- Клиническая эпидемиология и диагностические тесты
Материалы Оксфордского центра доказательной медицины предусматри�вают следующие аспекты:
- пре-тестовая вероятность наличия заболевания;
- чувствительность и специфичность Диагностического исследования
(показатели чувствительности и специфичности некоторых диагности
ческих тестов);
- прогностическая ценность диагностического теста.
Пре-тестовая вероятность наличия заболевания
Проекты оценок ситуаций до получения результатов диагностического теста. Пре-тестовая вероятность особенно полезна в четырех случаях:
- При интерпретации результатов диагностического исследования.
- При отборе одного или более диагностических исследований.
- При выборе, начинать ли терапию:
а) без дальнейшего исследования (порог лечения);
б)при ожидании дальнейшего исследования.
- При решении вопроса стоит ли вообще проводить исследование (порог тестирования).
Чувствительность и специфичность диагностического теста
Любой клинический тест (лабораторное исследование, объективное исследование) не идеален. Всегда имеется возможность того, что резуль�таты теста не отображают объективное наличие или отсутствие заболева�ния.
Наличие (или отсутствие) патологии устанавливается неким референт�ным, эталонным методом, иначе называемым «золотой стандарт диагности�ки». Понятно, что эталонный метод также не 100% точен. Как правило, при�менение эталонного метода диагностики ограничивается рядом неудобств - от высокого риска осложнений до высокой стоимости.
Для суждения, насколько хорош данный диагностический тест относи�тельно эталонного, предложены понятия чувствительность и специфич�ность диагностического теста.
Чувствительность (sensitiviny): доля лиц с заболеванием, у которых диа�гностический тест положителен.
Специфичность (specificity): доля лиц без заболевания, у которых диа�гностический тест отрицателен.
Для иллюстрации соотношений между результатами клинического теста и объективно существующей (или не существующей) патологией строят так называемую четырехпольную таблицу.
|
Построение четырехпольной таблицы
|
|
|
Заболевание
|
|
|
|
Присутствует
|
Отсутствует
|
|
|
Тест
|
Положительный
|
а
|
Ь
|
а+Ь
|
|
|
Отрицательный
|
с
|
а
|
с+d
|
|
|
а+с
|
Ь+d
|
|
Чувствительность (Se) = а/(а+с)
Специфичность (Sр) = d/(Ь+d)
Чувствительный тест часто дает положительный результат при наличии заболевания (обнаруживает его). Однако, особенно информативен он, когда дает отрицательный результат, т.к. редко пропускает пациентов с заболеванием.
Специфичный тест редко дает положительный результат при отсутствии заболевания. Особенно информативен при положительном результате, под�тверждая (предположенный) диагноз.
Существует два правила, значительно помогающих в использовании дан�ных о чувствительности и специфичности диагностического теста:
- 1 правило, напоминающее о том, что признак, тест или симптом, имею�щий высокую чувствительность, при отрицательном его результате исключает заболевание;
- 2 правило, напоминающее о том, что признак, тест или симптом, имею�щий высокую специфичность, при положительном его результате подтверж�дает заболевание.
Прогностическая ценность диагностического теста
Прогностическая ценность теста - вероятность наличия (отсутствия) заболевания при известном результате исследования.
Когда распространенность заболевания стремится к 0%, прогностическая ценность положительного результата стремится к нулю.
Когда распространенность заболевания стремится к 100%, прогностичес�кая ценность отрицательного результата стремится к нулю.
После проведения клинического теста (не обязательно лабораторного) не�обходимо ответить на основной вопрос - болен ли обследуемый. Здесь нам поможет понятие о прогностической ценности теста.
Прогностическая ценность положительного результата - вероятность на�личия заболевания при положительном (патологическом) результате теста.
Прогностическая ценность отрицательного результата - вероятность от�сутствия заболевания при отрицательном (нормальном) результате теста.
Факторы, определяющие прогностическую ценность теста
Прогностическая ценность зависит от:
- чувствительности и специфичности метода диагностики;
- распространенности заболевания в исследуемой популяции.
Распространенность (рrevalenсе) определяется как отношение числа лиц с наличием заболевания (или любого другого состояния) ко всей исследуемой популяции. Распространенность называется априорной (претестовой) вероят�ностью, т.е. это вероятность выявления болезни до того, как стали известны результаты теста. Прогностическая ценность называется апостериорной (пос�ттестовой) вероятностью заболевания.
Формула, связывающая чувствительность, специфичность и распростра�ненность заболевания с прогностической ценностью положительного резуль�тата, выводится из теоремы Байеса.
где
+РV - Прогностическая ценность положительного результата
Sе - Чувствительность
Р - Распространенность
(по Р.Флетчер соавт. Клиническая эпидемиология. Основы доказательной ме�дицины, М., 2004)
Чем чувствительнее тест, тем выше прогностическая ценность его отрицательного результата (т.е. возрастает вероятность того, что отрица�тельные результаты теста отвергают наличие заболевания). Наоборот, чем специфичнее тест, тем выше прогностическая ценность его положитель�ного результата (т.е. возрастает вероятность того, что положительные резуль�таты теста подтверждают предполагаемый диагноз).
Интерпретация прогностической ценности
Интерпретация прогностической ценности положительного или отрица�тельного результата теста меняется в зависимости от распространенности за�болевания.
Популяция с низкой вероятностью заболевания
Если положительные результаты даже высокоспецифичного теста по�лучены в популяции с низкой вероятностью заболевания, то они окажутся преимущественно ложноположителъными.
В популяции, в которой нет изучаемого заболевания, все положительные результаты будут ложноположительными, таким образом, когда распростра�ненность заболевания стремится к нулю, прогностическая ценность положи�тельного результата тоже стремится к нулю.
Популяция с высокой вероятностью заболевания
Отрицательные результаты высокочувствительного теста, полученные в популяции с высокой вероятностью наличия заболевания, скорее всего, бу�дут ложноотрицателъными.
В популяции, где заболевание есть у каждого, все отрицательные резуль�таты даже высокочувствительного теста окажутся ложноотрицательными. Когда распространенность стремится к 100%, прогностическая ценность от�рицательного результата стремится к нулю.
- Иллюстрированный материал (таблицы, слайды).
- Пирамида доказательств результатов исследований
- Построение четырехпольной таблицы.
- Литература:
- Власов В.В. Эпидемиология. Учебное пособие. 2-е издание – М., 2006
- Покровский В.И., Брико Н.И. Руководство к практическим занятиям по общей эпидемиологии с основами доказательной медицины. Учебное пособие – М., 2008.
- Ющук Н.Д., Мартынов Ю.В. Эпидемиология.- М.:Медицина, 2003.
- Амиреев С.А. Эпидемиология. 2 т. Алматы 2002.
- Контрольные вопросы (обратная связь):
- Принципы доказательной медицины.
- Клиническая эпидемиология и диагностические тесты.
- Пре-тестовая вероятность наличия заболевания.
- Чувствительность и специфичность диагностического теста.
- Прогностическая ценность диагностического теста.
- Популяция с низкой вероятностью заболевания.
Основные положения и принципы клинической эпидемиологии, связь клинической эпидемиологии с биостатистикой