Билеты по анатомии
Билеты по анатомии..(((
1.Репродуктивная функция: Репродуктивная функция женщин и мужчин служит для продолжения человеческого рода. По статистике, для нормального воспроизводства населения, нужно, чтобы половина семей на планете имела двоих или троих детей.
Что такое репродуктивная функция человека? Грубо говоря – репродуктивная система представляет собой комплекс систем и органов, обеспечивающих процесс оплодотворения и зачатия, а это, в свою очередь, способствует воспроизводству человека.
Репродуктивная функция мужчин
В мужском организме каждые 4 месяца вырабатываются новые сперматозоиды – мужские половые клетки. Таким образом, с момента полового созревания на протяжении оставшейся жизни у мужчины образуются миллиарды сперматозоидов. Они выбрасываются в конце полового акта вместе со спермой из пениса. Попадая в женское влагалище, они могут прожить там 48-62 часа, ожидая выхода яйцеклетки для ее оплодотворения.
Репродуктивная функция женщин
В женском организме решающую роль играют яичники. Зачатие возможно лишь при условии наличия созревшей яйцеклетки. А созревание яйцеклетки происходит именно в яичниках под влиянием гормонов гипофиза, который посылает сигнал о необходимости начала менструального цикла при наступлении половой зрелости девочек.
В яичниках с самого рождения находится весь жизненный набор яйцеклеток – их сотни тысяч. Каждый цикл созревает одна яйцеклетка, и если она не находит мужскую половую клетку, то гибнет и наступает менструация.
2.Строение женских половых органов: Женские половые органы подразделяются на наружные и внутренние.
К наружным женским половым органам относят большие и малые половые губы, клитор, преддверие (вход) влагалища, а также некоторые железы.
Большие половые губы представляют собой две кожные складки с богатым подкожным жировым слоем, венозными сплетениями. Большие половые губы ограничивают щелевидное пространство — половую щель. Содержат большие железы преддверия (бартолиновы железы), находящиеся на границе передней и средней трети губ. Спереди большие половые губы соединены спайкой — передней спайкой губ, сзади, сливаясь, они образуют заднюю спайку губ. Большие половые губы с обеих сторон прикрывают малые половые губы, их наружная поверхность покрыта волосами.
Малые половые губы представляют собой тонкие кожные складки, расположенные под большими половыми губами, между ними. Передний край каждой малой половой губы расщепляется на две ножки спереди, образуя при слиянии над клитором крайнюю плоть клитора, задние ножки малых половых губ при слиянии под клитором образуют уздечку клитора.
Клитор является рудиментарным аналогом полового члена. Во время полового возбуждения наступает эрекция, он становится упругим, наполняется кровью, увеличивается в размере. Клитор, как и половой член, состоит из пещеристых тел, крайней плоти, головки, но все это значительно меньших размеров, чем у мужчин.
Преддверие (вход) влагалища — пространство, ограниченное сверху клитором, снизу и сзади — задней спайкой больших половых губ, с боков — малыми половыми губами, дном преддверия является девственная плева, представляющая собой перепонку из соединительной ткани и отделяющую внутренние женские половые органы от наружных. Иногда девственная плева может не иметь отверстия — атрезия девственной плевы. При этой аномалии во время полового созревания менструальная кровь скапливается над девственной плевой. Это требует хирургического вмешательства.
Промежность непосредственно к наружным половым органам не относят. Однако она играет важную роль для опоры внутренних половых органов и участвует в родовом акте. Промежность расположена между задней спайкой больших половых губ и копчиком, представляет собой пластинку, состоящую из кожи, мышц и фасций.
Лобок расположен в нижней части передней брюшной стенки и представляет собой треугольную площадку с хорошо развитым подкожным жировым слоем и оволосением. Оволосение на лобке у женщин имеет вид треугольника, направленного вершиной вниз — это женский тип оволосения, обусловленный действием женских половых гормонов. При повышенном содержании мужских половых гормонов появляется тенденция к мужскому типу оволосения — волосы растут вверх вплоть до пупка, становятся более жесткими и густыми.
К внутренним половым органам относятся влагалище, матка, маточные трубы, яичники.
Влагалище представляет собой орган в виде трубки длиной 8—10 см. Нижний конец его расположен под девственной плевой, а верхним концом оно охватывает шейку матки. При половом акте во влагалище изливается семенная жидкость. Из влагалища сперматозоиды перемещаются по каналу шейки матки в полость матки, а из нее — в маточные трубы. Стенки влагалища состоят из слизистого и мышечного слоев, способных к растяжению и сокращению, что имеет значение во время родов и полового акта.
Матка представляетсобой мышечный орган грушевидной формы, служащий для развития и вынашивания плода в период беременности и изгнания его наружу во время родов.
Находится матка в полости малого таза между мочевым пузырем спереди и прямой кишкой сзади.
Вне беременности матка имеет длину 7— 9 см, ширину 4 , 5 — 5 см, толщина ее стенок составляет 1 — 2 см, масса матки в среднем 50—100 г. Во время беременности полость матки может увеличиваться в 20 раз!
В матке различают дно, тело, шейку матки.
Шейка матки имеет 2 части: влагалищную (вдается в полость влагалища) и надвлагалищную (находится выше влагалища).
Тело матки по отношению к шейке расположено под углом, обычно обращенным вперед. В теле матки имеется щелевидное пространство — полость матки, а в шейке — канал шейки матки.Форма полости матки на фронтальном разрезе треугольная, в верхних углах ее находятся маточные отверстия труб, а в нижнем углу полость матки переходит в канал шейки матки (в акушерстве место перехода называют внутренним зевом). Канал шейки матки открывается во влагалище отверстием, называемым отверстием матки {наружным маточным зевом). Отверстие матки ограничено двумя утолщениями шейки матки — передней и задней губами шейки матки. Это отверстие у нерожавшей женщины имеет округлую форму, у рожавшей — вид поперечной щели. Канал шейки матки содержит слизистую пробку, представляющую собой секрет его желез. Слизистая пробка препятствует проникновению микроорганизмов из влагалища в матку.
Стенка матки состоит из трех слоев:
— внутренний слой — слизистая оболочка (эндометрий), в котором различают 2 подслоя: базальный (ростковый слой, из него после менструации восстанавливается функциональный слой) и функциональный (который подвергается циклическим изменениям во время менструального цикла и отторгается во время менструации);
— средний слой — мышечный (миометрий) — самый мощный слой матки, состоит из гладкой мышечной ткани;
— наружный слой — серозный (периметрии) — состоит из соединительной ткани.
Матка имеет также связки (связочный аппарат), которые выполняют по отношению к матке подвешивающую, закрепляющую и поддерживающую функцию. Связки матки, маточные трубы и яичники являются придатками матки.
При нарушении внутриутробного развития матка может быть двурогой, седловидной. Недоразвитая матка (маленьких размеров) называется инфантильной.
В обе стороны от матки отходят маточные трубы, открывающиеся в полость брюшины у поверхности яичника.
Маточные трубы (правая и левая) имеют форму трубчатого органа длиной 10— 12 см и толщиной 0,5 см и служат для проведения яйцеклеток в матку (одно из названий трубы — яйцевод). Маточные трубы находятся по бокам от матки и сообщаются с ней через маточные отверстия труб.
В маточной трубе имеются следующие части:
интерстициальная часть (проходит в стенке матки);
перешеек (истмический отдел) — наиболее суженная средняя часть;
ампула (расширенная часть трубы) и воронка, края которой имеют вид бахромок — фимбрий.
В ампуле маточной трубы происходит оплодотворение, после чего ее перемещение к матке осуществляется за счет волнообразных сокращений трубы и мерцания ресничек эпителия, которым выстлана внутренняя часть трубы.
Яичник — парный орган, женская половая железа. Яичники имеют миндалевидную форму и белесовато-розовый цвет. Длина яичника в среднем у взрослой женщины составляет 3 , 5 — 4 см, ширина 2 — 2 , 5 см, толщина 1 — 1,5 см, масса 6 — 8 г. В яичниках созревают яйцеклетки, из которых после оплодотворения сперматозоидом развивается плод (репродуктивная функция). Созревание яйцеклеток происходит со времени наступления половой зрелости и до климакса. В яичниках вырабатываются также половые гормоны (эндокринная функция).
3 Строение мужских половых органов:
Различают внутренние и наружные мужские половые органы. Внутренние половые органы обеспечивают начало новой жизни (зачатие), а наружные участвуют в половом акте. У мужчины такое деление носит несколько условный характер: мошонку относят к наружным половым органам, а находящиеся в ней яички — к внутренним.
К н а р у ж н ы м мужским половым органам относят мужской половой член и мошонку.
Половой член служит для выведения мочи и семенной жидкости. В нем различают: переднюю утолщенную часть — головку, среднюю часть — тело, заднюю часть — корень. Величина полового члена колеблется от 6 — 8 см в покое до 14—16 см в состоянии эрекции.
Тело полового члена покрыто кожей и состоит из одного губчатого и двух пещеристых тел, полости которых при половом возбуждении заполняются кровью. Сложная система клапанов в этих отделах дает возможность крови проникнуть в полости, но препятствует ее оттоку. Половой член при этом резко увеличивается (в 2 — 3 раза) и становится упругим — наступает эрекция. В дальнейшем происходит регулировка притока и оттока крови до тех пор, пока не происходит семяизвержение, после чего клапаны обеспечивают отток крови, эрекция прекращается. Внутри губчатого тела проходит мочеиспускательный канал, по которому выделяются моча и сперма. В канал открываются протоки желез, выделение секрета из которых увеличивается при половом возбуждении. Эти выделения увлажняют канал, и у здорового мужчины из наружного отверстия всегда можно выделить каплю слизистого секрета.
Головка прикрыта крайней плотью — кожным мешочком, который может быть разной величины. У некоторых народов (по традиции или по религиозным мотивам) крайнюю плоть удаляют в детском возрасте. Это, вероятно, связано с тем, что в условиях жаркого климата часто происходило воспаление головки и крайней плоти вследствие скопления между ними секрета желез (смегмы), и удаление крайней плоти избавляло от возможного воспаления.
Воспалительные заболевания головки, вызванные негигиеническим содержанием полового члена, могут вызывать такие серьезные заболевания, как рак полового члена или рак шейки матки у женщины, поэтому мужчине крайне важно соблюдать правила личной гигиены — ежедневно обмывать головку полового члена и внутреннюю сторону крайней плоти, чтобы не допускать разложения смегмы.
Иногда отверстие крайней плоти по размерам не превышает диаметра головки полового члена, и она не может выходить через такое отверстие. Эту патологию назы-нают фимозом.
Мошонка — многослойный мышечный мешочек, в котором находятся яички (семенники), выполняющие ряд функций. В них продуцируются серматозоиды, осуществляется гормональная функция.
Специальная мышца мошонки тонко реагирует на температуру окружающего воздуха. При высокой температуре она расслабляется, и тогда мошонка увеличивается, отвисает, при низкой, наоборот, сокращается. Температура кожи мошонки примерно на 3 — 4 °С ниже, чем температура внутренних органов. Длительное повышение температуры в промежности может отрицательно сказаться на функции яичек, например при перегревании.
К внутренним мужским половым органам относятся яички с придатками, семявыно-сящие протоки, семенные пузырьки, предстательная железа и бульбоуретральные железы.
Яичко — является парной мужской половой железой. В яичках размножаются и созревают мужские половые клетки — сперматозоиды и вырабатываются мужские половые гормоны. Яичко находится в мошонке и имеет придаток, в котором сперматозоиды накапливаются и дозревают.
По форме яичко представляет овальное, немного сплющенное с боков тело, масса которого у взрослого мужчины составляет в среднем 25 г, а длина — 4,5 см. Левое яичко у всех мужчин расположено в мошонке ниже, чем правое, и чуть больше в размере.
Яичко с помощью перегородочек делится на 2 5 0 — 3 0 0 долек, в которых находятся тонкие трубочки — извитые семенные канальцы, которые затем переходят в прямые извитые канальцы. Прямые извитые канальцы образуют сеть яичка. Из сети яичка выходит 1 2 — 1 5 выносящих канальцев яичка, которые впадают в проток придатка яичка, а затем — в семявыносящий проток.
Среди аномалий развития яичек, при которых нарушается их функция, следует отметить недоразвитие одного яичка или его отсутствие — монорхизм и задержку опускания яичек в мошонку — крипторхизм. При нарушении деятельности яичек не только становится невозможным осуществления детородной функции, но наблюдается евнухоидизм. Если деятельность яичек была снижена еще до наступления половой зрелости, то у мужчины наблюдаются высокий рост,длинные ноги, недоразвитые половые органы, выраженный подкожный жировой слой, высокий голос.
Предстательная железа (простата) расположена в нижней части мочевого пузыря, в самом начале мочеиспускательного канала. Она вырабатывает секрет и в момент семяизвержения резко сокращается, выделяя его в сперму. Считается, что без этого секрета сперма не могла бы достичь наружного мочеиспускательного канала. Воспалительные процессы или иные заболевания предстательной железы могут оказать неблагоприятное влияние на половые возможности мужчины.
4 строение зуба.3 признака зуба
Строение зуба всех живых организмов одинаково, и строение зуба человека не исключение. Зуб составляют следующие части:
1) коронка — утолщенная часть, выступающая из альвеолы челюсти;
2) шейка — суженная часть, место, где коронка переходит в корень;
3) корень — это часть зуба, располагающаяся внутри кости, заканчивается апексом (верхушкой корня зуба). В зависимости от своей функциональной группы зубы имеют различное количество корней — от одного до трех.
Коронка бывает анатомическая и клиническая — она выступает над краем десны, также различают анатомический корень и клинический – расположен в альвеоле зубов и мы его не видим. Вследствие возрастных изменений или атрофий десны клинический корень уменьшается, а коронка клиническая увеличивается.
Любой зуб имеет небольшую полость – пульпарная камера, она разная по форме во всех зубах и повторяет очертания коронки. В пульпарной камере различают:
-Дно, плавно переходит в каналы корней, каналы могут всячески извиваться и ветвиться, каналы заканчиваются отверстиями в апексе корней;
-Стенки;
-Крышу. В крыше, как правило, заметны маленькие выросты – это рога пульпы, они соответствуют жевательным буграм.
Полости зубов заполнены пульпой — рыхлой волокнистой соединительной тканью специального строения, в её состав входит множество клеточных элементом, нервов и сосудов. В соответствии с частями зуба выделяют пульпу корня и коронки.
Строение зубов человека
В общем строение зубов человека не такое уж и простое, как может сначала показаться.
Ткани зуба:
-дентин;
-эмаль;
-цемент
Основная ткань зуба — дентин — сходен по химическому составу и структуре с обычной костью, но отличается от нее большей прочностью и твердостью, а также отсутствием каких-либо клеток.
Химический состав:
— неорганические вещества 70%
— органические 20%
— вода около 10%
Дентин это первичная ткань зуба. В дентине расположены многочисленные дентинные трубочки, в полостях которых лежат отростки одонтобластов – это клетки, которые находятся в пульпе зуба по периферии. На 1 мм3 приходится около 80 000 дентинных трубочек. В корневом дентине вблизи пульпы трубочек меньше, чем в коронке.
Выделяют два слоя дентина:
— плащевой (наружный);
— околопульпарный (внутренний).
В плащевом слое волокна коллагена идут в верхней части коронки в радиальном направлении в отношении полости зуба, во внутреннем слое — тангенциально. В корне и в боковых частях коронки волокна коллагена наружного слоя идут по косой.
Самым близким слоем к пульпе зуба является предентин. В этом слое находятся одонтобласты, которые в течении всей жизни откладывают третичный дентин.
Строение эмали
Эмаль самая твердая и прочная ткань человеческого тела, основу её составляют эмалевые призмы, тонкие (3 — 6 мкм) удлиненные образования, идущие волнообразно сквозь всю толщину эмали. Склеивает их между собой межпризменное вещество.
Химический состав эмали:
— неорганические вещества 95%
— органические 3,8%
— вода 1,8%
Толщина эмали различается в частях зуба и колеблется в пределе 0,01 мм (в шейки зубов) до 2 мм (жевательные бугры моляров). Эмалевые призмы отличаются полигональной формой и имеют радиальное расположение по отношению к дентину и к оси зуба. Призмы состоят в основном из кристаллов гидроксиапатита.
С возрастом эмаль истирается, обнажая участки дентина.
Цемент – это тоже грубоволокнистая ткань подобная кости, но чуть менее твердая, чем дентин. Состоит цемент из основного коллагенового вещества, пропитанного различными солями (до 65%), волокна которого, идут в различных направлениях.
Химический состав:
— неорганические вещества 65%
— органические 25%
— вода 10%
Цемент на апексах корней и на бифуркациях содержит специальные клетки — цементоциты, лежащие в полостях. Какого либо рода трубочек, сосудов и нервов в цементе просто нет, питание осуществляется диффузно с помощью периодонта.
Строение периодонта
Корни зубов удерживаются в альвеолах челюсти с помощью многочисленных связок – периодонта. Помимо связок, в состав периодонта еще входят нервы и сосуды.
Совокупность всех образований: цемент, десна, периодонт, костная альвеола — называют пародонтом.
Периодонт это комплекс соединительнотканных коллагеновых и эластических пучков, расположенный между цементом и альвеолой. Соответственно этому образуется так называемая периодонтальная щель, ширина ее составляет около устья альвеолы кости 0,15— 0,35 мм, в середине корня 0,1 — 0,35 мм, у апекса корня 0,35 — 0,60 мм. С возрастом, после 60-65 лет эта щель сужается (в 75% случаев).
Множество пучков волокон коллагена проходят от стенки альвеолы к цементу. В периодонт входят следующие связки:
-зубодесневая;
-круговая связка зуба;
-межзубная;
-зубоальвеолярная.
Межзубные связки образуют мощнейшие пучки с толщиной до 1,0 — 1,5 мм. Они проходят от цемента одного зуба через межзубную перегородку к корню другого зуба. Эта группа связок выполняет важную роль: обеспечивает непрерывность верхнего и нижнего зубного ряда и принимает участие в распределении жевательной нагрузки в пределах одной зубной дуги.
3 признака Одноименные зубы правой и левой частей зубной дуги отличаются своим строением. Существуют три признака, по которым можно определить принадлежность зуба к правой или левой зубной дуге; признак угла коронки зуба, признак кривизны коронки зуба, признак отклонения корня зуба.
Признак угла коронки зуба: угол, образованный поверхностью смыкания зуба и медиальной поверхностью зуба более острый, чем угол между поверхностью смыкания и латеральной поверхностью зуба. Последний угол зуба несколько закруглен.
Признак кривизны коронки зуба определяется при рассмотрении зуба со стороны жевательной поверхности (или режущего края зуба). При этом медиальная часть коронки зуба на вестибулярной стороне более выпуклая, чем латеральная. Эмаль вестибулярной поверхности коронки зуба утолщается в медиальном направлении и у медиального края имеет более крутой изгиб, чем у латерального.
Признак отклонения корня зуба определяют при рассмотрении зуба - корень зуба слегка отклоняется в дистальную сторону по отношению к общей, мысленно проведенной через зуб его продольной оси. Признак отклонения корня зуба не всегда бывает выражен, а самый постоянный - признак кривизны коронки зуба. Данный признак следует учитывать в клинике в процессе расширения труднопроходимых корневых каналов и раскрытия верхушечного отверстия.
5 обозначения в стоматологии .Строение десны
Стандартная квадратно-цифровая система Зигмонди-Палмера (1876)
|
Постоянные зубы
87654321
12345678
87654321
12345678
|
Молочные зубы
V IV III II I
I II III IV V
V IV III II I
I II III IV V
|
|
Система Хадерупа
|
|
Постоянные зубы
8+7+6+5+4+3+2+1+
+1+2+3+4+5+6+7+8
8-7-6-5-4-3-2-1-
-1-2-3-4-5-6-7-8
|
Молочные зубы
05+04+03+02+01+
+01+02+03+04+05
05-04-03-02-01-
-01-02-03-04-05
|
|
Международная двухцифровая система Виола (принята FDI)
В 1971 году Международная федерация стоматологов предложила применять зубную формулу, в которой каждый зуб обозначается двузначным числом. При этом, первая цифра обозначает квадрат ряда, а вторая - позицию, занимаемую зубом.
Международная двухцифровая система по Виолу наиболее удобна для использования в любой стране так как отсутствие линий и букв позволяет быстро передавать данные по телефону, электронной почте, обрабатывать данные с помощью компьютера, печатать на пишущей машинке.
|
|
Постоянные зубы
18 17 16 15 14 13 12 11
21 22 23 24 25 26 27 28
48 47 46 45 44 43 42 41
31 32 33 34 35 36 37 38
|
Молочные зубы
55 54 53 52 51
61 62 63 64 65
85 84 83 82 81
71 72 73 74 75
|
|
Универсальная цифровая буквенная система (принята ADA)
|
|
Постоянные зубы
1 2 3 4 5 6 7 8
9 10 11 12 13 14 15 16
32 31 30 29 28 27 26 25
24 23 22 21 20 19 18 17
Принята ADA (Американская стоматологическая ассоциация) (American Dental Association) www.ada.org
(1) - верхний зуб, далее вокруг верхней арки к верхнему левому третьему коренному зубу (16).
Далее следует левый третий коренной зуб (17). Далее вокруг нижней арки к третьему коренному зубу (32)
|
|
Десна: Десна - слизистая оболочка, покрывающая альвеолярные отростки челюстей и охватывающая шейки зубов. В норме слизистая оболочка десны бледно-розового цвета, поверхность её неровная, похожа на апельсиновую корку за счёт мелких втяжений, которые образуются на месте прикрепления десны к альвеолярной кости пучками коллагеновых волокон. При воспалительном отёке неровности слизистой оболочки десны исчезают, десна становится ровной, гладкой, блестящей.
Зоны десны:
• маргинальная десна, или свободный край десны;
• альвеолярная десна, или прикреплённая десна;
• сулькулярная десна, или десневая борозда;
• переходная складка.
Маргинальная десна - это десна, окружающая зуб, шириной О,5-1,5 мм. Включает в себя межзубной, или десневой сосочек - папиллярная десна.
Альвеолярная десна - это десна, покрывающая альвеолярный отросток челюстей, шириной 1-9 мм.
Сулькулярная десна (десневая борозда) - клиновидное пространство между поверхностью зуба и маргинальной десной, глубиной 0,5-0,7 мм.
Десневая борозда выстлана бороздковым эпителием, который прикреплён к кутикуле эмали. Место прикрепления эпителия к эмали называется десневым прикреплением. Десневое прикреплениерассматривают как функциональную единицу, состоящую из 2-х частей:
• эпителиального прикрепления, или соединительного эпителия, который образует дно десневой борозды, находится над эмалево-цементным соединением на эмали. Ширина эпителиального прикрепления составляет от 0,71 до 1,35 мм (в среднем - 1 мм) ;
• соединительно-тканного фиброзного прикрепления, которое находится на уровне эмалево-цементного соединения на цементе. Ширина соединительно-тканного прикрепления составляет от 1,0 до 1,7 мм (в среднем - 1 мм).
Для физиологического прикрепления десны к зубу и для здорового состояния пародонта десневое прикрепление должно быть не менее 2 мм в ширину.Этот размер определяют как биологическая ширина десны.
Глубина анатомической десневой борозды менее 0,5 мм, определяется только гистологически.
Клиническая десневая борозда глубиной 1-2 мм определяется путём зондирования.
Эпителиальное прикрепление слабое, может быть разрушено при зондировании или работе другими инструментами. По этой причине клиническая глубина десневой борозды больше, чем анатомическая глубина. Нарушение связи между эпителием прикрепления и кутикулой эмали свидетельствует о начале образования пародонтального кармана.
Гистологическое строение десны.
Гистологически десна состоит из 2-х слоев:
• многослойный плоский эпителий,
• собственная пластинка слизистой оболочки десны (lamina propria).
Подслизистого слоя нет.
Строение многослойного плоского эпителия полости рта:
• базальный слой - состоит из цилиндрических клеток, расположенных на базальной мембране;
• шиповатый слой - состоит из клеток полигональной формы, которые соединены между собой с помощью гемидесмосом;
• зернистый слой - клетки плоские, содержат зерна кератогиалина;
• роговой слой - клетки плоские, без ядер, ороговевшие, постоянно слущиваются.
Базальный слой находится на базальной мембране, которая отделяет эпителий от собственной пластинки слизистой оболочки десны.
В цитоплазме клеток всех слоев эпителия, кроме рогового слоя, имеется большое количествотонофиламентов. Они определяют тургор десны, который противостоит механической нагрузке на слизистую оболочку и определяет её растяжимость. Эпителий маргинальной десны - ороговевающий, что делает его более устойчивым к механическим, температурным и химическим воздействиям во время приёма пищи.
Между клетками многослойного плоского эпителия находится склеивающее основное вещество соединительной ткани (матрикс) , в состав которого входят гликозоаминогликаны (в том числе и гиалуроновая кислота). Гиалуронидаза (микробная и тканевая) вызывает деполимеризацию гликозоаминогликанов основного вещества соединительной ткани, разрушая связь гиалуроновой кислоты с белком, вследствие чего молекула гиалуронозой кислоты изменяет свою пространственную конфигурацию,образуются поры и повышается проницаемость соединительной ткани для различных веществ,, в том числе для микробов и их токсинов.
Гистологическое строение эпителия прикрепления.
Эпителий прикрепления состоит из нескольких (15-20) рядов продолговатых клеток, располагающихся параллельно поверхности зуба.
В эпителии слизистой оболочки десны кровеносных сосудов и нервных окончаний нет.
Гистологическое строения собственной пластинки слизистой оболочки десны.
Собственная пластинка - это соединительно-тканное образование, состоит из двух слоёв:
• поверхностного (сосочкового),
• глубокого (сетчатого).
Сосочковый слой образован рыхлой соединительной тканью, сосочки которого вдаются в эпителий. В сосочках проходят кровеносные сосуды и нервы, находятся нервные окончания.
Сетчатый слой образован более плотной соединительной тканью (содержит больше волокон).
Состав соединительной ткани:
• основное вещество - межклеточный матрикс (35 %), образован макромолекулами протеогликанов и гликопротеинов. Основным гликопротеином является фибронектин, который обеспечивает соединение белка с клеточным матриксом. Другой тип гликопротеина - ламинин - обеспечивает присоединение эпителиальных клеток к базальной мембране.
• волокна (коллагеновые, аргирофильные) - 60-65 %. Волокна синтезируются фибробластами.
• клетки (5 %) - фибробласты, полиморфно-ядерные лейкоциты, лимфоциты, макрофаги, плазматические, тучные и эпителиальные клетки.
6 Железы пищеварительной системы. Строение поджелудочной железы, ее функции.
Билет № 19
1) Строение мужских половых органов. Семяобразование.
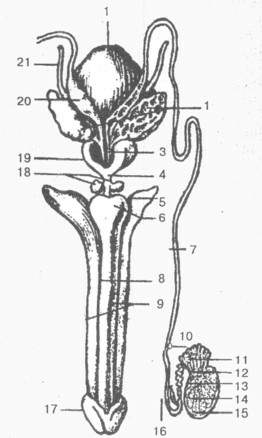
Внутренние и наружные мужские половые органы (схема)
1- мочевой пузырь;
2 - семенной пузырек;
3 - семявыбрасывающий проток;
4 - перепончатая часть уретры;
5 - ножка полового члена;
6 - луковица полового члена;
7 - семявыносящий проток;
8- губчатое тело;
9 - пещеристое тело;
10 - придаток яичка;
11 - выносящие канальцы;
12 - сетка яичка;
13 - прямые семенные канальцы;
14 - извитые семенные канальцы;
15 - белочная оболочка;
16 - нижняя часть семявыносящего протока;
17 - головка полового члена;
18 - бульбоуретральная железа;
19 - предстательная железа;
20 - ампула семявыносящего протока;
21 – мочеточник
Половой член (penis) - орган, который служит для выделения мочи и выбрасывания семени. Он состоит из передней свободной части - тела, которое заканчивается головкой, и задней части, прикрепленной к лобковым костям. В головке полового члена различают наиболее широкую часть - венец головки и узкую - шейку головки. Тело полового члена покрыто тонкой легкоподвижной кожей. На нижней его поверхности находится шов. В переднем отделе тела образуется кожная складка - крайняя плоть полового члена, которая закрывает головку, а затем переходит в кожу головки полового члена. На нижней поверхности органа крайняя плоть соединяется с головкой при помощи уздечки крайней плоти. На верхушке головки полового члена открывается наружное отверстие мочеиспускательного канала, которое имеет вид вертикальной щели.
Яички, или семенники (testis) - парная мужская железа, функцией которой является образование мужских половых клеток - сперматозоидов и выделение в кровь мужских половых гормонов. Яички отделены одно от другого перегородкой мошонки и окружены оболочками. Яичко подвешено на семенном канатике, в состав которого входят семявыносящий проток, мышцы и фасции, кровеносные и лимфатические сосуды, нервы. В яичке различают выпуклые латеральную и медиальную поверхности, а также два края - передний и задний, верхний и нижний концы. К заднему краю яичка прилегаетпридаток, в котором различают головку, тело и хвост. В толще каждой дольки находятся два-три извитых семенных канальца длиной 60-90 мм, окруженные рыхлой соединительной тканью и множеством кровеносных сосудов. Семенные канальцы внутри выстланы многослойным сперматогенным эпителием, здесь образуются мужские половые клетки - сперматозоиды. Последние входят в состав спермы, жидкая часть которой формируется из секретов семенных пузырьков и простаты. Семенные канальцы, сливаясь, образуют прямые семенные канальцы, которые впадают в сеть яичка. Из сети яичка берут начало 12-15 выносящих канальцев, которые проходят через белочную оболочку и впадают в проток придатка яичка.
Семявыносящий проток (ductus deferens) - парный орган длиной около 50 см, имеет в поперечнике 3 мм и диаметр просвета около 0,5 мм. Исходя из топографических особенностей протока, в нем различают четыре части: яичковую, соответствующую длине яичка; канатиковую - в семенном канатике; паховую - в паховом канале и тазовую - от глубокого пахового кольца по предстательной железы Пройдя семенной канал, семявыносящий проток делает изгиб, опускается по боковой стенке малого таза до дна мочевого пузыря. Около предстательной железы его конечная часть расширяется и образует ампулу. В нижней части ампула постепенно сужается и переходит в узкий канал, который соединяется с выделительным протоком семенного пузырька в семявыбрасывающий проток. Последний отверстием открывается в предстательную часть мочеиспускательного канала.
Бульбоуретральная железа (железа Купера) - парный орган, расположен сзади перепончатой части мужского мочеиспускательного канала в толще глубокой поперечной мышцы промежности. Железа имеет альвеолярно-трубчатое строение, плотную консистенцию, овальную форму, диаметр 0,3-0,8 см. Протоки бульбоуретральных желез открываются в мочеиспускательный канал. Железа вырабатывает вязкую жидкость, которая защищает слизистую оболочку стенки мочеиспускательного канала от раздражения ее мочой.
Предстательная железа (prostata) - непарный мышечно-железистый орган массой 20-25 г, выделяет секрет, который входит в состав спермы. Она располагается под мочевым пузырем на дне малого таза. По форме напоминает каштан, несколько сжатый в переднезаднем направлении.
В предстательной железе различают основание, которое прилегает ко дну мочевого пузыря, переднюю, заднюю, нижнелатеральную поверхности и верхушку. Передняя поверхность направлена к лобковому симфизу, задняя - к прямой кишке, нижнелатеральная - к мышце, поднимающей задний проход; верхушка прилегает к мочеполовой диафрагме.
Билет №20
1) Зрительный анализатор. Строение глазного яблока.
2)Строение органов полости рта: язык, строение, кровоснабжение, иннервация.
1)Зрительный анализатор состоит из трех отделов: рецепторного (периферического), проводникового и центрального, выполняющий аналитическую функцию в периферическом отделе анализатора различают две системы:: оптическую (роговица, хрусталик, стекловидное тело) и воспринимающую, которая состоит из фотосенсорного слоя сетчатки Основное назначение оптической системы - получение на сетчатке изображений рассматриваемых предм етив Большую роль в этом играет аккомодация, которая заключается в изменении Заломного силы хрусталика Функции колбочки и палочковидных зрительных клеток сетчатки довольно строго дифференцированы палочковидные Зоров и клетки, имея огромную чувствительность, воспринимают минимальную освещенность и лишены способности различать цвета, они служат для зрительных восприятий в условиях низкой яркости (сумеречное зрение) Кол бочкообразные зрительные клетки воспринимают высокие уровни яркости (дневное зрение) и цвета (хроматический зренией зір).
Для возникновения зрительного восприятия предмета в зрительном анализаторе реализуются три основные его функции: светоощущения, контрастная чувствительность и острота зрения Эти функции дают возможность воспринимать фо ОРМУ, размер и яркость рассматриваемого предмета светоощущения называют способность глаза воспринимать яркость действующих световых раздражителей Но самая яркость, которая вызывает светоощущения в условиях темноты, является порогом светоощущения Обратная величина порога светоощущения называют световой чувствительностью глаза Порог светоощущения зависит от угловых размеров раздражителя (чем больше размер рассмотрения ного предмета, тем чувствительность выше, и наоборотпаки).
Орган зрения включает:
•глазное яблоко;
• защитный аппарат (глазницу, веки);
• придатки глаза (слезный и мышечный аппараты);
• проводящие нервные пути и центры зрения.
Глазное яблоко имеет шаровидную форму, расположено в глазнице. От стенок глазницы глазное яблоко отделено плотным фиброзным влагалищем (теноновой капсулой), позади которого находится жировая клетчатка. Подвижность глаза обеспечивается деятельностью глазодвигательных мышц (четырех прямых и двух косых). Спереди глаз защищен веками. Внутренняя поверхность век и передняя часть глазного яблока, за исключением роговицы, покрыта слизистой оболочкой — конъюнктивой. У верхненаружного края каждой глазницы расположена слезная железа, которая вырабатывает жидкость, омывающую глаз
Роговица, или роговая оболочка, — выпуклая спереди и вогнутая сзади, прозрачная, бессосудистая пластинка глазного яблока, являющаяся непосредственным продолжением склеры.
Функция. Роговица — оптическая структура глаза, ее преломляющая сила составляет в среднем у детей первого года жизни 45D (диоптрий), а к 7 годам, как у взрослых, — около 40D. Сила преломления роговой оболочки в вертикальном меридиане несколько больше, чем в горизонтальном (физиологический астигматизм).
Склера — задняя часть фиброзной оболочки белесоватого цвета. Она непрозрачна, поскольку состоит из беспорядочно расположенных коллагеновых волокон. Склера бедна кровеносными сосудами, но ее поверхностный, более рыхлый слой — эписклера — богата ими.
Функции склеры. Склера является местом прикрепления мышц глаза, которые обеспечивают свободную подвижность глазных яблок в различных направлениях.
Отделы сосудистой оболочки глазного яблока:
• радужная оболочка;
• цилиарное, или ресничное, тело;
• собственно сосудистая оболочка (хориоидея). Радужная оболочка — круглая диафрагма с отверстием (зрачком) в центре, которая регулирует в зависимости от условий поступление света в глаз. Благодаря этому зрачок при сильном свете сужается, а при слабом — расширяется.
Ширина зрачка. Оптимальные условия для высокой остроты зрения обеспечиваются при ширине зрачка 3 мм (максимальная ширина может достигать 8 мм, минижащих радиально в задних слоях радужки, имеет симпатическую иннервацию.
Иннервация радужной оболочки: чувствительная — от тройничного нерва, парасимпатическая — от глазодвигательного нерва и симпатическая — от шейного отдела симпатического ствола.
Сетчатка — внутренняя оболочка глазного яблока, прилегающая к сосудистой оболочке на всем ее протяжении вплоть до зрачка.
Место начала зрительного нерва сетчатки — диск зрительного нерва, который расположен на 3—4 мм медиальнее (в сторону носа) от заднего полюса глаза и имеет диаметр около 1,6 мм. В области диска зрительного нерва светочувствительных элементов нет, поэтому это место не дает зрительного ощущения и называется слепым пятном.
Хрусталик вместе с роговицей, водянистой влагой и стекловидным телом составляют оптическую (преломляющую) систему глаза.
Внешний вид. Хрусталик имеет вид двояковыпуклой линзы диаметром 9—10 мм, толщиной 4 мм; своей передней, менее выпуклой поверхностью прилегает к радужке, а задней, более выпуклой, — к стекловидному телу. Центральные точки передней и задней поверхностей соответственно называются передний и задний полюсы. Периферический край, где обе поверхности переходят друг в друга, называется экватором. Оба полюса соединены осью хрусталика. Функции. Хрусталик может автоматически менять свою форму и приспосабливать глаз к ясному видению предметов, расположенных на различном расстоянии, т.е. аккомодировать или участвовать в изменении преломляющей силы глаза.
2) Язык. Строение языка. Мышцы языка. Иннервация, кровоснобжение языка. Язык, lingua (греч. glossa, отсюда воспаление языка — glossitis), представляет мышечный орган (исчерченные произвольные волокна). Изменение его формы и положения имеет значение для акта жевания и речи, а благодаря находящимся в его слизистой оболочке специфическим нервным окончаниям язык является и органом вкуса и осязания. В языке различают большую часть, или тело, corpus linguae, обращенную кпереди верхушку, apex, и корень, radix linguae, посредством которого язык прикреплен к нижней челюсти и подъязычной кости. Его выпуклая верхняя поверхность обращена к нёбу и глотке и носит название спинки, dorsum. Нижняя поверхность языка, facies inferior linguae, свободна только в передней части; задняя часть занята мышцами. С боков язык ограничен краями, mdrgo linguae. В спинке языка различают два отдела: передний, больший (около 2/з), располагается приблизительно горизонтально на дне полости рта; задний отдел расположен почти вертикально и обращен к глотке.
На границе между передним и задним отделами языка находится повредней линии ямка, носящая название слепого отверстия, foramen cecum linguae (остаток трубчатого выроста из дна первичной глотки, из которого развивается перешеек щитовидной железы). От слепого отверстия в стороны и вперед идет неглубокая пограничная бороздка, sulcus terminalis. Оба отдела языка различаются как по своему развитию, так и по строению слизистой оболочки. Слизистая оболочка языка является производным I, II, III и, вероятно, IV жаберных дуг (вернее, жаберных карманов), на что указывает его иннервация нервами указанных дуг (V, VII, IX и X пары черепных нервов). Из I жаберной дуги (мандибулярной) вырастают два боковых участка, которые, срастаясь по срединной линии, образуют передний отдел языка. След сращения парного зачатка остается на всю жизнь снаружи в виде борозды на спинке языка, sulcusr medidnus linguae, а внутри в виде фиброзной перегородки языка, septum linguae. Задний отдел развивается из II, Ш. и, по-видимому, из IV жаберных дуг и срастается с передним по linea terminalis. Слизистая оболочка его имеет узловатый вид от находящихся здесь лимфоидных фолликулов. Совокупность лимфоидных образований заднего отдела языка носит название язычной миндалины, tonsilla lingualis. От заднего отдела языка к надгортаннику слизистая оболочка образует три складки: plica glossoepiglottica mediana и две plicae glossoepiglotticae laterales; между ними расположены две valleculae epiglotticae. Сосочки языка, papillae linguales, бывают следующих видов: 1. Papillae filiformes et conicae, нитевидные и конические сосочки, занимают верхнюю поверхность переднего отдела языка и придают слизистой оболочке этой области шероховатый или бархатистый вид. Они функционируют, по-видимому, как тактильные органы. 2. Papillae fungiformes, сосочки грибовидные, расположены преимущественно у верхушки и по краям языка, снабжены вкусовыми луковицами, и поэтому признается, что они связаны с чувством вкуса. 3. Papillae vallatae, желобовидные сосочки, самые крупные, они расположены непосредственно кпереди от foramen cecum и sulcus terminalis в виде римской цифры V, с верхушкой, обращенной назад. Число их варьирует от 7 до 12. В них заложены в болыцом количестве вкусовые луковицы. 4. Papillae foliatae, листовидные сосочки, расположены по краям языка. Кроме языка, вкусовые сосочки встречаются на свободном крае и носовой поверхности нёба и на задней поверхности надгортанника. Во вкусовых сосочках заложены периферические нервные окончания, составляющие рецептор вкусового анализатора.
Иннервация, кровоснобжение языка. Питание языка обеспечивается из a. lingualis, ветви которой образуют внутри языка сеть с петлями, вытянутыми соответственно ходу мышечных пучков. Венозная кровь выносится в v. lingualis, впадающую в v. jugularis int. Лимфа течет от верхушки языка к Inn. submentales, от тела — к Inn. submandibulars, от корня — к Inn. retropharyngeales, а также в Inn. linguales и верхние и нижние глубокие шейные узлы. Из них имеет большое значение п. lymph, jugulodigastricus и п. lymph, juguloomohyoideus. Лимфатические сосуды от средней и задней третей языка в большей части перекрещиваются. Этот факт имеет практическое значение, так как при раковой опухоли на одной половине языка надо удалять лимфатические узлы с обеих сторон. Иннервация языка осуществляется так: мышцы — от п. hypoglossus; слизистая — в двух передних третях от п. lingualis (из III ветви п. trigeminus) и идущей в его составе chorda tympani (п. intermedius) — вкусовые волокна к грибовидным сосочкам; в задней трети, включая papillae vallatae — от п. glossopha-ryngeus; участок корня около надгортанника — от п. vagus (n. laryngeus superior).
Билет №21
1) Формула молочных зубов, время прорезывания.
Прорезывание зубов - физиологический процесс, который, помимо всего прочего, косвенно является признаком правильного развития ребенка или нарушения в нем.
Зубная формула
N = n - 4, где n – возраст ребенка в месяцах. Эта формула позволяет вполне достоверно судить о сроках прорезывания зубов и понять, сколько зубов у детей должно быть в том или ином возрасте.
Молочные зубы прорезываются числом 20 — по 10 на верхней и нижней челюсти, по 5 на каждой половине челюсти (два резца, клык и два моляра).
1- молочный (1) резец-6 месяцев,
2- молочный (2) боковой резец- 12 месяцев,
3- 1 моляр - 18 месяцев,
4- клык - 24 месяца,
5- 2 моляр - 30 месяцев.
Билет №22
1) Система органов дыхания. Строение и функция легких.
Система органов дыхания - это совокупность структур, позволяющих улавливать кислород и выводить углекислый газ, образованный внутренним дыханием. Центральный орган - это легкие, расположенные по обе стороны сердца. К ним через легочные артерии поступает венозная кровь, а через дыхательные пути - атмосферный воздух. Таким образом, клетки располагают нужным горючим - кислородом, позволяющим выполнять их функции: преобразовывать в энергию питательные вещества пищи, переносимые кровью, образовывать различные виды тканей и постоянно регенерировать.
Глотка - трубка, отходящая вниз от носовой полости. Пересечение дыхательных и пищеварительных путей.
Полость носа - нагревает, увлажняет и очищает воздух, поскольку является начальным отделом дыхательных путей.
Полость рта - второстепенный путь поступления воздуха, но важный, так как участвует в производстве голоса.
Гортань - хрящевая полость, расположенная между горлом и трахеей, является голосообразующим органом.
Бронхи - трубки, образующиеся при раздвоении трахеи, продолжают ветвиться на более тонкие - долевые и сегментарные бронхи.
Трахея - хрящевая трубка длиной 10-15 см, расположенная между гортанью и началом бронхов.
Легкие - основные органы дыхательной системы, находящиеся в грудной полости. Обеспечивают правильный газообмен крови через альвеолы.
Строение и функции легких.
Лёгкие (pulmones) - представляют собой парный орган, занимающий практически всю полость грудной клетки и являющийся главным органом дыхательной системы. Лёгкие заложены в грудной полости, прилегая справа и слева к сердцу. Они имеют форму полуконуса, основание, которого расположено на диафрагме, а верхушка выступает на 1-3 см выше ключицы.
Легкие состоят из долей. Правое лёгкое состоит из 3, а левое из 2 долей.
Скелет лёгкого образуют древовидно разветвляющиеся бронхи.
Каждое лёгкое покрыто серозной оболочкой — лёгочной плеврой и лежит в плевральном мешке. Внутренняя поверхность грудной полости покрыта пристеночной плеврой. Снаружи каждая из плевр имеет слой железистых клеток, выделяющих плевральную жидкость в плевральную щель (пространство между стенкой грудной полости и лёгким). С внутренней (сердечной) поверхности в лёгких имеется углубление — ворота лёгких. В них входят бронхи, легочная артерия, и выходят две лёгочных вены. Лёгочная артерия ветвится параллельно ветвлению бронхов.
Ткань лёгкого состоит из долек шириной 15 мм и длиной 25 мм пирамидальной формы, обращенных основанием к поверхности. В вершину каждой дольки входит бронх, внутри дольки образующий 18-20 концевых бронхиол. В свою очередь, каждая из бронхиол заканчивается ацинусом, являющимся структурно-функциональным элементом лёгких. Ацинус состоит из 20-50 альвеолярных бронхиол, которые делятся на альвеолярные ходы; стенки которых усеяны большим количеством альвеол. Каждый альвеолярный ход переходит в концевые отделы — 2 альвеолярных мешочка.
Основная функция легких - газообмен (обогащение крови кислородом и выделение из нее углекислоты).
Газообмен обеспечивается за счет активных движений грудной стенки и диафрагмы в сочетании с сокращениями самих легких. Процесс газообмена происходит непосредственно в альвеолах.
Дыхательная поверхность легких превышает поверхность тела примерно в 75 раз.
Физиологическая роль легких не ограничивается газообменом.
Кроме газообмена легкие выполняют секреторно-выделительную функцию, принимают участие в обменных процессах, также процессе теплорегуляции, обладают фагоцитарными свойствами.
24.
Соединительная ткань — это ткань живого организма, не отвечающая непосредственно за работу какого-либо органа или системы органов, но играющая вспомогательную роль во всех органах, составляя 60—90 % от их массы. Выполняет опорную, защитную и трофическую функции. Соединительная ткань образует опорный каркас (строму) и наружные покровы (дерму) всех органов. Общими свойствами всех соединительных тканей является происхождение из мезенхимы, а также выполнение опорных функций и структурное сходство.
Соединительные ткани выполняют четыре основные функции:
- опорно-механическая - образует строму органов (скелет органов);
- трофическая - питает органы, в частности кровь;
- защитная функция - образуют антитела;
- репаративная функция - восстанавливает повреждённые ткани (рубцы).
- Классификация соединительной ткани:
- 1. Собственно соединительная ткань
- а) Рыхлая волокнистая соединительная ткань
- б) Плотная волокнистая соединительная ткань
- – оформленная
- – неоформленная
- 2. Соединительные ткани со специальными свойствами
- а) Жировая ткань
- б) Ретикулярная ткань
- в) Пигментная ткань
- 3. Скелетные (опорные) ткани
- а) Хрящевая
- б) Костная
- в) Дентин
- 4. Ткани внутренней среды (жидкие виды соединительной ткани)
- а) Кровь
- б) Лимфа
Соединительная ткань составляет половину массы тела человека, образуя опорный каркас, наружные покровы, образовывая внутреннюю среду. Она выполняет трофическую, защитную, опорную, механическую, гомеостатическую и структурообразующую функции. Известно, что наследственность и иммунитет также обеспечивается соединительной тканью. Можно предположить, что это одна из самых прочных структур организма.
25.
Система органов кровообращения включает:
-сердце
-кровеносные сосуды (артерии, артериолы, капилляры, венулы, вены) .
Кровообращение — циркуляция крови по организму. Кровь приводится в движение сокращениями сердца и циркулирует по сосудам. Кровь снабжает ткани организма кислородом, питательными веществами, гормонами и доставляет продукты обмена веществ к органам их выделения .
Сердце человека располагается в грудной клетке, ориентировочно в центре с небольшим смещением влево. Представляет собой полый мышечный орган. Снаружи окружено оболочкой – перикардом (околосердечной сумкой). Между сердцем и околосердечной сумкой находится жидкость, увлажняющая сердце и уменьшающая трение при его сокращениях.
Сердце разделено на четыре камеры: две правые – правое предсердие и правый желудочек, и две левые – левое предсердие и левый желудочек. В норме правая и левая половины сердца между собой не сообщаются. При врожденных пороках в межпредсердной и межжелудочковой перегородках могут сохраняться отверстия, через которые кровь попадает из одной половины сердца в другую. Предсердия и желудочки соединяются между собой отверстиями. По краям отверстий располагаются створчатые клапаны сердца: справа – трехстворчатый, слева – двустворчатый, или митральный. Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении — из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении — из желудочков в аорту и легочную артерию.
26
Постоянные зубы
Постоянные зубы, denies permanentes , числом 32, начинают прорезываться в 6-7 лет.
Часть из них прорезывается допол�нительно к 20 молочным зубам, часть замещает выпадающие молочные зубы .
Зубная формула постоянных зубов. Клиническая формула постоянных зу�бов записывается арабскими циф�рами
|
8 7
|
6 5
|
4 3
|
2
|
1
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
|
8 7
|
6 5
|
4 3
|
2
|
1
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
Сроки прорезывания зубов мудрости
Сроки прорезывания зубов мудрости чисто персональны. В одних «восьмерки» прорезываются пораньше, у иных – позднее. От случая к случаю зубы мудрости прорезываются в 16-17 лет, хотя встречаются случаи, как скоро зуб мудрости неожиданно начинает подрастать в 40 лет. Хотя наиболее часто зубы мудрости прорезываются во время меж 16 и 25 годами.
При нормальном прорезывании и при условии физиологичной формы зубы мудрости можно использовать при протезировании, как опорный зуб для мостовидного протеза, либо для фиксации на нём кламмера либо атачмена в съёмном протезировании
27 Мышечная система осуществляет движение организма, поддержание равновесия тела, а также дыхательные движения, транспортировку пищи, крови внутри организма. В тканях мышечной системы химическая энергия превращается в механическую и тепловую.
Мышечная система представляет собой совокупность способных к сокращению мышечных волокон, объединённых в пучки, которые формируют особые органы - мышцы или же самостоятельно входят в состав внутренних органов.
У человека выделяют три типа мышц:
1. Скелетные мышцы (они же поперечнополосатые, или произвольные). Прикрепляются к костям. Состоят из очень длинных волокн, длина от 1 до 10 см, форма - цилиндрическая. Их поперечная исчерченность обусловлена наличием чередующихся двоякопреломляющих проходящий свет дисков - анизотропных, более темных, и однопреломляющих свет - изотропных, более светлых. Каждое мышечное волокно состоит из недифференцированной цитоплазмы, или саркоплазмы, с многочисленными ядрами расположенными по периферии, которая содержит большое число дифференцированных поперечнополосатых миофибрилл. Периферия мышечного волокна окружена прозрачной оболочкой, или сарколеммой, содержащей фибриллы коллагеновой природы. Небольшие группы мышечных волокон окружены соединительнотканной оболочкой - эндомизием, endomysium; более крупные комплексы представлены пучками мышечных волокон, которые заключены в рыхлую соединительную ткань - внутренний перемизий, perimysium internum; вся мышца в целом окружена наружным перимизием, perimysium externum. Все соединительнотканные структуры мышцы, от сарколеммы до наружного перимизия, являются продолжением друг друга и непрерывно связаны между собой. Всю мышцу одевает соединительнотканный футляр - фасция, fascia. К каждой мышце подходит один или несколько нервов и кровоснабжающие её сосуды. И те и другие проникают в толщу мышцы в области так называемого нервнососудистого поля, area nervovasculosa. С помощью мышц сохраняется равновесие тела, производится перемещение в пространстве, осуществляются дыхательные и глотательные движения. Эти мышцы сокращаются усилием воли под действием импульсов, поступающих к ним по нервам из центральной нервной системы. Характерны мощные и быстрые сокращения и быстрое развитие утомления.
2. Гладкие мышцы (непроизвольные). Они находятся в стенках внутренних органов и сосудов. Для них характерны длина: 0,02 -0,2 мм, форма: веретеновидная, одно ядро овальное в центре, нет исчерчености. Эти мышцы участвуют в транспортировке содержимого полых органов, например, пищи по кишечнику, в регуляции кровяного давления, сужении и расширении зрачка и других непроизвольных движений внутри организма. Гладкие мышцы сокращаются под действием вегетативной нервной системы. Характерны медленные ритмические сокращения, не вызывающие утомления.
3. Сердечная мышца. Она имеется только в сердце. Эта мышца неутомимо сокращается в течение всей жизни, обеспечивая движение крови по сосудам и доставку жизненно важных веществ к тканям. Сердечная мышца сокращается самопроизвольно, а вегетативная нервная система только регулирует её работу.
В теле человека около 400 поперечнополосатых мышц, сокращение которых управляется центральной нервной системой.
Функции мышечной системы
• двигательная;
• защитная (например, защита брюшной полости брюшным прессом);
• формировочная (развитие мышц в некоторой степени определяет форму тела);
• энергетическая (превращение химической энергии в механическую и тепловую)
Выделяют следующие формы мышц:
1) веретенообразная мышца (m. fusiformis) — мышца, сужающаяся к обоим концам и заканчивающаяся сухожилиями;
2) двуглавая/трехглавая/четырехглавая мышца (m. biceps/triceps/quadriceps) — мышца, у которой при одном брюшке может наблюдаться несколько головок, имеющих разное начало и переходящих в разные сухожилия;
3) двубрюшная мышца (m. biventer/digastricus)— мышца, брюшко которой делится на два промежуточным сухожилием, называемым сухожильной дугой (arcus tendineus) (рис. 91);
4) многобрюшная мышца, например прямая мышца (m. rectus), — мышца, ход волокон которой прерывается одной или несколькими сухожильными перемычками (intersectiones tendineae);
5) широкая мышца (m. latus) — мышца, у которой мышечные волокна имеют вид пластов, переходящих в широкое сухожилие — апоневроз (aponeurosis). Такие мышцы встречаются преимущественно на туловище;
6) одноперистая мышца (m. unipennatus)— мышца у которой мышечные волокна под углом прикрепляются к одному краю сухожилия;
7) двуперистая мышца (m. bipennatus) — мышца, волокна которой располагаются по обеим сторонам сухожилия также под углом.
Строение мышц
Структурной единицей мышцы является мышечное волокно, которое представляет собой огромную клетку, состоящую из цитоплазмы с множеством ядер и других компонентов клетки, называемой саркоплазмой, и прозрачной оболочки сарколеммы, в состав которой входит большое количество коллагеновых волокон. В саркоплазме содержится особый компонент, который позволяет мышечным волокнам сокращаться – миофибриллы, состоящие из белков актина и миозина. От количества миофибрил зависит сила мышечных сокращений. Мышечные волокна образуют группы, которые покрываются соединительно-тканной оболочкой – эндомизием, которые в свою очередь могут входить в состав более крупных групп мышечных волокон, и покрыты оболочкой из рыхлой соединительной ткани, называемой внутренним перимизием, так образуется мышца, которая в свою очередь покрывается наружным пери
мизием. Также каждая мышца одета в своеобразный чехол из соединительной ткани, называемый фасцией.
28 Физиология полости рта.
Полость рта (cavitas oris) подразделяется на два отдела: преддверие рта и собственно полость рта. Преддверие рта представляет собой щелевидное пространство, расположенное между губами и щеками снаружи и зубами и деснами изнутри. При сомкнутых зубах оно сообщается с собственной полостью рта позади больших коренных зубов. Ротовое отверстие ограничивают верхняя и нижняя губы. Кожа губ переходит в слизистую оболочку рта, которая, продолжаясь на альвеолярные отростки челюстей, образует уздечки верхней и нижней губ, а плотно срастаясь с надкостницей, образует десны (gingivae).
Собственно полость рта простирается от зубов до входа в глотку. Сверху полость рта ограничена твердым и мягким небом, снизу - мышцами, образующими диафрагму рта. На нижней поверхности ротовой полости лежит язык, который при закрытом рте почти полностью ее заполняет и своей верхней поверхностью прилежит к небу.
Под языком, по сторонам от средней линии, видны сосочки, на которых открываются протоки поднижнечелюстной и подъязычной слюнных желез.
Небо состоит из двух частей. Передняя часть его образована отростками верхней челюсти и горизонтальными пластинками небных костей и называется твердым небом. Задний отдел - мягкое небо - образовано мышцами и фиброзной тканью. Задний край мягкого неба свободно свисает и имеет посредине выступ - язычок. Небо отделяет полость рта от полости носа и глотки. По бокам мягкое небо переходит в дужки, передняя из них идет к боковой поверхности языка, а задняя продолжается по боковой поверхности глотки. Между дужками в углублении с обеих сторон располагаются небные миндалины. В состав мягкого неба и дужек входят мышцы, наиболее крупными из которых являются мышца, поднимающая небную занавеску, и мышца, напрягающая небную занавеску. Ротовая полость сообщается с глоткой через отверстие, носящее название зева. Зев ограничен сверху мягким небом, с боков - небными дужками, а снизу - корнем языка.
Образование пищевого комка
Попав в рот, пища раздражает многочисленные рецепторы (температурные, вкусовые, осязательные). Раздражение рецепторов также вызывает рефлексы жевания и выделения слюны. Малыми слюнными железами выделяется муцин, участвующий в формировании пищевого комка. Язык направляет пищу к зубам, перемешивает её, передвигает в глотку для глотания и участвуют в определение качества пищи.
Пища находится в полости рта всего около 15 секунд, поэтому здесь не происходит полного расщепления крахмала. Но пищеварение в ротовой полости имеет очень большое значение, так как является пусковым механизмом для функционирования желудочно-кишечного тракта и дальнейшего расщепления пищи.
Глотание
Глотание - рефлекторный акт, при помощи которого пища переводится из ротовой полости в желудок. Акт глотания состоит из трех фаз: ротовой (произвольной), глоточной (непроизвольной, быстрой) и пищеводной (непроизвольной, медленной).
Пищевой комок (объемом 5-15 см3) скоординированными движениями мускулатуры щек и языка продвигается к его корню (за передние дужки глоточного кольца). Так завершается первая фаза глотания и начинается вторая. С этого момента акт глотания становится непроизвольным. Раздражение пищевым комком рецепторов слизистой оболочки мягкого неба и глотки передается по языкоглоточным нервам к центру глотания в продолговатом мозге. Эфферентные импульсы от него идут к мышцам полости рта, глотки, гортани и пищевода по волокнам подъязычных, тройничных, языкоглоточных и блуждающих нервов. Этот центр обеспечивает координированные сокращения мышц языка и мускулатуры, приподнимающей мягкое небо. Благодаря этому вход в полость носа со стороны глотки закрывается мягким небом, и язык перемещает пищевой комок в глотку. Одновременно происходит сокращение мышц, поднимающих нижнюю челюсть. Это приводит к смыканию зубов и прекращению жевания, а сокращение челюстно-подъязычной мышцы - к поднятию гортани. В результате осуществляется закрытие входа в гортань надгортанником. Этим предотвращается попадание пищи в дыхательные пути. В это же время открывается верхний пищеводный сфинктер, образованный волокнами циркулярного направления в верхней половине шейной части пищевода, и пищевой комок поступает в пищевод. Так начинается третья фаза. Верхний пищеводный сфинктер сокращается после перехода пищевого комка в пищевод, предотвращая пищеводно-глоточ-ный рефлюкс (т. е. обратное поступление пищи в глотку). Затем осуществляется прохождение пищи по пищеводу и переход ее в желудок. Пищевод является мощной рефлексогенной зоной. Рецепторный аппарат представлен здесь в основном механорецепторами. Вследствие раздражения последних пищевым комком происходит рефлекторное сокращение мускулатуры пищевода. При этом последовательно сокращаются кольцевые мышцы (с одновременным расслаблением нижележащих). Волны перистальтических сокращений распространяются в сторону желудка, передвигая пищевой комок. Скорость их распространения 2-5 см/с. Сокращение мускулатуры пищевода связано с поступлением из продолговатого мозга эфферентной импульсации по волокнам возвратного и блуждающего нервов.
[Пережеванный и смоченный слюной комочек пищи сначала поступает в глотку. В глотке перекрещиваются поступления в организм воздуха и пищи. Но хрящ-надгортанник закрывает вход в гортань. А язычок мягкого нёба (увула) поднимается и отделяет носоглотку от ротоглотки. Эти процессы происходят рефлекторно. Затем пища поступает в пищевод и проталкивается по нему с помощью перистальтико- волнообразного сокращения его мышц. Далее пища поступает в желудок.]
Билет 33
. Грудная клетка. Грудина. Ребра. Строение. Соединение костей грудной клетки.
ГРУДНАЯ КЛЕТКА
Скелет грудной клетки (skeleton thoracis) – это часть туловища между шеей и диафрагмой; состоит из ребер, грудины и грудных позвонков.
Грудная клетка имеет форму усеченного конуса, обращенного широким основанием книзу, а усеченной верхушкой -кверху. В грудной клетке различают переднюю, заднюю и боковые стенки, верхнее и нижнее отверстия.
Передняя стенка короче остальных стенок, образуется грудиной и хрящами ребер. Располагаясь косо, она больше выступает кпереди своими нижними отделами, чем верхними. Задняя стенка длиннее передней, образована грудными позвонками и участками ребер от головок до углов; ее направление почти вертикально.
На наружной поверхности задней стенки грудной клетки, между остистыми отростками позвонков и углами ребер обеих сторон, образуются два желоба - спинные борозды; они выполняются глубокими мышцами спины. На внутренней поверхности грудной клетки, между выступающими телами позвонков и углами ребер, также образуются два желоба - легочные борозды, sulci pulmonales; к ним примыкают задние края легких
Боковые стенки длиннее передней и задней, образованы телами ребер и в зависимости от индивидуальности бывают более или менее выпуклы.
Пространства, ограниченные сверху и снизу двумя соседними ребрами, спереди - боковым краем грудины и сзади -позвонками, называют межреберьями, spatia intercostalia; они выполняются связками, межреберными мышцами и мембранами.
Полость грудной клетки, cavum thoracis, ограниченная указанными стенками, имеет два отверстия - верхнее и нижнее.
Верхняя апертура грудной клетки, apertura thoracis superior, меньше нижней, ограничена спереди верхним краем рукоятки, с боков - первыми ребрами и сзади - телом I грудного позвонка. Она имеет поперечно-овальную форму и расположена в наклонной сзади наперед и книзу плоскости; верхний край рукоятки грудины находится на уровне промежутка между П и Ш грудными позвонками.
Нижняя апертура грудной клетки, apertura thoracis inferior, ограничивается спереди мечевидным отростком и образованной хрящевыми концами ложных ребер реберной дугой, arcus costalis, с боков - свободными концами XI и ХП ребер и нижними краями ХП ребер, сзади - телом ХП грудного позвонка.
Реберная дуга, arcus costalis, у мечевидного отростка образует открытый книзу подгрудинный угол, angulus inf raster nalis.
Форма грудной клетки у различных людей неодинакова (плоская, цилиндрическая или коническая). У лиц с узкой грудной клеткой она длиннее, подгрудинный угол острее и меж-реберья шире, чем у лиц с широкой грудной клеткой. Грудная клетка у мужчин длиннее, шире и более конусообразна, чем у женщин. Кроме того, форма грудной клетки зависит от возраста.
ГРУДИНА.
Грудина, sternum, непарная кость удлиненной формы с передней несколько выпуклой поверхностью и задней соответственно вогнутой. Грудина занимает отдел передней стенки грудной клетки. На ней различают рукоятку, тело и мечевидный отросток. Все эти три части соединяются между собой хрящевыми прослойками, которые с возрастом окостеневают.
Рукоятка грудины, manubrium sterni, наиболее широкая часть, толстая вверху, тоньше и ^же внизу, имеет на верхнем крае яремную вырезку, incisura jugularis, легко прощупываемую через кожу. По бокам яремной вырезки располагаются две ключичные вырезки, incisurae claviculares, - места сочленения грудины с грудинными концами ключиц.
Несколько ниже, на боковом крае, находится вырезка I ребра, incisura costalis I, место сращения с хрящом I ребра; еще ниже имеется небольшое углубление - верхний участок реберной вырезки П ребра; нижний участок этой вырезки находится на теле грудины.
Тело грудины, corpus sterni, почти в 3 раза длиннее рукоятки, но уже ее. Тело грудины у женщин короче, чем у мужчин.
Хрящевое соединение верхнего края тела с нижним краем рукоятки получает название синхондроза рукоятки грудины, synchondrosis manubriosternalis; при этом тело и рукоятка сходятся под тупым, открытым кзади углом грудины, angulus sterni. Этот выступ находится на уровне сочленения П ребра с грудиной и легко прощупывается через кожу.
На боковом крае тела грудины различают четыре полные и две неполные реберные вырезки, incisurae costales, — место сочленения грудины с хрящами П—П ребер; при этом одна неполная вырезка находится вверху бокового края грудины и соответствует хрящу П ребра, другая - внизу бокового края и соответствует хрящу П ребра; четыре полные вырезки залегают между ними и соответствуют Ш-І ребрам.
Участки боковых отделов, лежащие между двумя соседними реберными вырезками, имеют форму лунообразных углублений.
Мечевидный отросток, processus xiphoideus, самая короткая часть грудины различной величины и формы. Острой или притупленной верхушкой он обращен либо кпереди, либо кзади, с раздвоенным концом или с отверстием посередине. В верхнебоковом отделе отростка имеется неполная вырезка, сочленяющаяся с хрящом П ребра.
К старости мечевидный отросток, окостеневая, срастается с телом грудины.
РЕБРА.
Ребра, costae, числом 12 пар, узкие, различной длины изогнутые костные пластинки, симметрично располагаются по бокам грудного отдела позвоночного столба.
В каждом ребре различают более длинную костную часть ребра, os costale, и короткую хрящевую - реберный хрящ, carti-lago costalis, и два конца - передний, или грудинный, и задний, или позвоночный.
Костная часть ребра имеет головку, шейку и тело. Головка ребра, caput costae, располагаясь на его позвоночном конце, представляет утолщение с суставной поверхностью головки ребра, fades articular is capitis costae. Поверхность эта от II до X ребра разделяется горизонтально идущим гребнем головки ребра, crista capitis costae, на верхнюю, меньшую, и нижнюю, большую, части, каждая из которых соответственно сочленяется с реберными ямками двух соседних позвонков.
Шейка ребра, collum costae, наиболее суженная и округлая часть ребра несет на верхнем крае гребень шейки ребра, crista colli costae (1 и ХП ребра этого гребня не имеют).
На границе с телом у 10 верхних ребер шейка имеет небольшой бугорок ребра, tuberculum costae, на котором находится суставная поверхность бугорка, fades articularis tuberculi costae, сочленяющаяся с поперечной реберной ямкой соответствующего позвонка.
Тело ребра, corpus costae, простираясь от реберного бугорка до грудинного конца, является наиболее длинным отделом костной части ребра. На некотором расстоянии от реберного бугорка тело ребра, сильно изгибаясь, образует угол ребра, angulus costae. Он совпадает с бугорком только у I ребра, а на остальных ребрах расстояние между этими образованиями увеличивается (вплоть до XI ребра); тело XII ребра угла необразует. На всем протяжении тело ребра уплощено. Это позволяет различать в нем две поверхности: внутреннюю, вогнутую, и наружную, выпуклую, и два края: верхний, округлый, и нижний, острый. На внутренней поверхности вдоль нижнего края проходит реберная борозда, sulcus costae, где залегают межреберные артерия, вена и нерв.
Форма и расположение ребра: по поверхности - внутренняя поверхность вогнута, наружная - выпукла; по краям - верхний и нижний края описывают спираль; по оси - перекручивание вокруг длинной оси ребра.
На переднем конце костной части ребра имеется ямка с небольшой шероховатостью, соединяющейся с реберным хрящом.
Некоторые особенности представляют два первых и два последних ребра. Первое ребро, costa I, короче, но шире остальных, имеет почти горизонтально расположенные верхнюю и нижнюю поверхности вместо наружной и внутренней у других ребер. Верхняя поверхность в переднем отделе несет бугорок передней лестничной мышцы, tuberculum т. scaleni anterioris (след прикрепления передней лестничной мышцы, m. scalenus anterior). Кнаружи и кзади от бугорка лежит неглубокая борозда подключичной артерии, sulcus arteriae subclaviae (след прилегающей здесь подключичной артерии, a. subclavia), кзади от которой находится небольшая шероховатость (след прикрепления средней лестничной мышцы, т. scalenus medius). Кпереди и кнутри от бугорка имеется более слабо выраженная борозда подключичной вены, sulcus v. subclaviae (след прилегания подключичной вены, . subclaviae). Суставная поверхность головки I ребра не разделена гребнем; шейка длинна и тонка; реберный угол совпадает с бугорком ребра.
Второе ребро, costa II, имеет на наружной поверхности шероховатость - бугристость передней зубчатой мышцы, tuberositas т. serial і anterioris (место прикрепления зубца передней зубчатой мышцы, т. serratus anterior).
Одиннадцатое и двенадцатое ребра, costa XI и costa XII, имеют не разделенные гребнем суставные поверхности головки. На XI ребре угол, шейка, бугорок и реберная борозда выражены слабо, а на XII - отсутствуют.
Соединения в грудной клетке
С грудиной соединяются хрящевые части верхних семи пар ребер; образующиеся грудино-реберные суставы (articulationes stemocostales) подкрепляются лучистыми грудино-реберными связками (соединяют реберный хрящ с поверхностью грудины). Хрящи VIII, IX и X ребер, соединяясь с хрящом вышележащего ребра, образуют межхрящевые суставы .
При вдохе и выдохе грудина и прикрепленные к ней передние концы ребер движутся вверх и вниз. Этому движению соответствуют вращательные движения задних концов ребер. Ось вращения проходит вдоль шейки ребра, а само вращение осуществляется в месте соединения ребра с позвонком.
Соединение ребер с позвонками обеспечивается посредством комбинированных суставов цилиндрической формы. Такие суставы состоят из реберно-поперечного сустава (articulatio costotransversaria), иначе называемого суставом реберного бугорка, и сустава головки ребра (articulatio capitis costae). Несмотря на то что анатомически эти суставы не являются одним целым, движения в них происходят синхронно, в связи с чем реберно-поперечный сустав и сустав головки ребра могут рассматриваться как единый сустав. XI и XII ребра реберно-поперечного сустава не имеют.
Реберно-поперечный сустав образуется суставной поверх-ностью бугорка ребра и реберной ямкой поперечного отростка позвонка. Реберно-поперечный сустав укреплен прочными связками: верхней (lig. costotransversarium superius) и латеральной (lig. costotransversarium laterale) реберно-поперечными связками, а также реберно-поперечной связкой (lig. costotransversarium), занимающей все пространство между поперечным отростком позвонка и шейкой ребра.
Сустав головки ребра образуется головкой ребра и реберными полуямками смежных позвонков (головки I, II и XII ребер входят в полые ямки соответствующих позвонков). Изнутри сустав подкрепляется внутрисуставной связкой головки ребра (lig. capitis costae intraarticulare), а снаружи - лучистой связкой головки ребра (lig. capitis costae radiatum). У I, II и XII ребер внутрисуставные связки головки ребра отсутствуют.
Билет 40
Ткани - это система клеток и межклеточного вещества, имеющих одинаковое строение, происхождение и функции.
Эпителиальные (пограничные) ткани - выстилают поверхность тела, слизистые оболочки всех внутренних органов и полостей организма, серозные оболочки, а также формируют железы внешней и внутренней секреции. Эпителий, выстилающий слизистую оболочку, располагается на базальной мембране, а внутренней поверхностью непосредственно обращен к внешней среде. Его питание совершается путём диффузии веществ и кислорода из кровеносных сосудов через базальную мембрану.
Особенности: клеток много, межклеточного вещества мало и оно представлено базальной мембраной.
Эпителиальные ткани выполняют следующие функции:
защитная;
выделительная;
всасывающая.
КЛАССИФИКАЦИЯ
1)Форма(кубическая, цилиндрическая, призматическая, плоский)
2) По количеству слоев (однослойный и многослойный)
3)По степени ороговения бывает ороговевающий(кожа) и неороговевающий(железы)
Билет 41
Околоушная слюнная железа — это самая крупная из всех слюнных желез. Она является парной. Топографически околоушная железа располагается кпереди и книзу от ушной раковины в зачелюстной ямке. Ее вес может достигать 20—30 г. Границами железы являются сверху скуловая дуга и наружный слуховой проход, сзади — сосцевидный отросток височной кости и грудино-ключично-сосцевидная мышца. С медиальной стороны границами являются шиловидный отросток и сама стенка глотки. Спереди от железы располагается ветвь нижней челюсти с прилегающими к ней жевательными крыловидными мышцами. Через околоушную железу проходят наружная сонная артерия, лицевой и ушно-височный нервы. Железа плохо прощупывается под кожей, так как со всех сторон окружена капсулой. Последняя дает в толщу железы многочисленные отростки, которые делят ее на дольки, соединенные в общую массу. Слюнные трубки долек образуют протоки, которые сливаются в общий околоушный проток. Передний отходит от железы в верхнем отделе ее переднего края, идет параллельно скуловой дуге (на 1 см ниже ее) и огибает наружную поверхность и передний край собственно жевательной мышцы. Затем он проходит через жировую клетчатку щеки, щечную мышцу и открывается на слизистой оболочке щеки в преддверие полости рта напротив II большого коренного зуба. Длина протока составляет 3—5 см, а диаметр — 2—3 мм. Околоушный проток имеет клапаны и терминальные сифоны, регулирующие выведение слюны. Количество выделяемой слюны изменчиво и зависит от состояния организма, вида и запаха пищи, а также характера раздражения рецепторов полости рта. Клетки околоушной железы, осуществляя выделительную функцию, выводят из организма различные лекарственные вещества, токсины и др. Околоушная слюнная железа является железой внутренней секреции. Отмечается ее гистофункциональная связь с половыми, околощитовидными и щитовидными железами, гипофизом, надпочечниками и др. Иннервация околоушной слюнной железы осуществляется за счет чувствительных, симпатических и парасимпатических нервов. Кроме того, через нее проходит лицевой нерв.
Состав и свойства слюны.
Слюна, находящаяся в ротовой полости, является смешанной. Ее рН равна 6,8-7,4. У взрослого человека за сутки образуется 0,5-2 л слюны. Она состоит из 99% воды и 1% сухого остатка. Сухой остаток представлен органическими и неорганическими веществами. Среди неорганических веществ - анионы хлоридов, бикарбонатов, сульфатов, фосфатов; катионы натрия, калия, кальция магния, а также микроэлементы: железо, медь, никель и др.. Органические вещества слюны представлены в основном белками. Лизоцим - обеззараживающее вещество слюны, белковое слизистое вещество муцин склеивает отдельные частицы пищи и формирует пищевой комок. Основными ферментами слюны являются амилаза и мальтаза, которые действуют только в слабощелочной среде. Амилаза расщепляет полисахариды (крахмал, гликоген) до мальтозы (дисахарида). Мальтаза действует на мальтозу и расщепляет ее до глюкозы.
Билет 42
КОСТИ МОЗГОВОГО ЧЕРЕПА
Затылочная, лобная, решетчатая, клиновидная, теменные и височные кости.
1. ЗАТЫЛОЧНАЯ КОСТЬ (os occipitale)
Образует задний отдел мозгового черепа, преимущественно его основание. Соединяется с теменными, височными и клиновидной костями. Состоит их 4-х частей:
- базилярная часть (спереди от затылочного отверстия) – pars basilaris
- парные латеральные части (по бокам от базилярной) - pars lateralis
- чешуя (сзади) - squama.
Эти части ограничивают большое затылочное отверстие, посредством которого полость черепа сообщается с позвоночным каналом. Внутренняя поверхность базилярной части вместе с телом клиновидной кости образует скат. Наружная поверхность базилярной части неровная, содержит глоточный бугорок – место фиксации свода глотки. На наружной поверхности латеральных частей имеются затылочные мыщелки, которые сочленяются с боковыми массами атланта. Позади мыщелков имеется мыщелковая ямка, на дне которой открывается непостоянный мыщелковый канал, который относится к венозным выпускникам. На латеральном крае имеется яремная вырезка, образующая с одноименной вырезкой височной кости яремное отверстие, рядом с которым по внутренней поверхности проходит борозда сигмовидного синуса. Чешуя имеет форму широкой пластинки с вогнутой внутренней и выпуклой наружной поверхностями. В центре наружной поверхности имеется наружный затылочный выступ, от которого книзу до большого затылочного отверстия спускается наружный затылочный гребень, а поперечно в обе стороны идут верхняя и нижняя выйные линии – место прикрепления мышц спины. На внутренней поверхности чешуи находится крестообразное возвышение, состоящее из внутреннего затылочного выступа, от которого книзу отходит внутренний затылочный гребень, по бокам - борозда поперечного синуса, а вверх борозда верхнего сагиттального синуса.
2. ТЕМЕННАЯ КОСТЬ (os parietale)
Парная, по форме напоминает изогнутую четырехугольную пластинку. Имеет 4 края: лобный (соединяется с чешуей лобной кости); затылочный (с чешуей затылочной кости); чешуйчатый (с чешуей височной кости); верхний (сагиттальный, для соединения теменных костей друг с другом). Различают 4 угла: лобный (передне-верхний), затылочный (задневерхний), клиновидный (передне-нижний), сосцевидный (задненижний). На наружной поверхности кости имеется возвышение – теменной бугор. Параллельно чешуйчатому шву проходят верхняя и нижняя височные линии. Внутренняя поверхность вогнута, с наличием артериальных борозд, отпечатков извилин мозга. Особенно рельефно представлена борозда средней менингеальной артерии, по верхнему краю которой проходит борозда сагиттального синуса. В области сосцевидного угла находится борозда сигмовидного синуса.
3. ЛОБНАЯ КОСТЬ (os frontale)
Входит в передний отдел свода и основания черепа, участвует в образовании глазниц и полости носа. Разделяется на 3 части: чешую, носовую (pars nasalis) и парные глазничные части (pars orbitales). Чешуя (squama frontalis) имеет наружную (выпуклую) и внутреннюю (вогнутую) поверхности. В нижнем отделе наружной части имеется надглазничный край (отделяющий чешую от глазничной части), на котором находится надглазничная вырезка, через которую проходят сосуды и нервы. Выше надглазничного края проходит надбровная дуга, а еще выше лобный бугор. Между надбровными дугами расположено переносье. В латеральном направлении надглазничный край продолжается в скуловой отросток. На внутренней поверхности по срединной линии проходит борозда верхнего сагиттального синуса.
Глазничные части формируют верхние стенки глазниц, задний их край соединяется с передним краем малых крыльев клиновидной кости. Между глазничными частями находится решетчатая вырезка, в которой расположена решетчатая кость. Передний край носовой части соединяется с носовыми костями и лобными отростками верхних челюстей. В носовой части имеются отверстия, ведущие в лобные пазухи.
4. РЕШЕТЧАТАЯ КОСТЬ (os ethmoidale)
Состоит из 3-х частей:
- перпендикулярная пластинка (расположена вертикально) – lamina perpendicularis;
- продырявленная (решетчатая) пластинка (горизонтально) – lamina cribrosa;
- решетчатый лабиринт (парный).
Перпендикулярная пластинка входит в состав костной перегородки носа, соединяется с носовыми костями, сошником и хрящевой перегородкой носа. Решетчатая пластинка имеет четырехугольную форму, расположена в решетчатой вырезке лобной кости и содержит многочисленные отверстия, через которые в полость черепа из полости носа проникают обонятельные нервы. Она образует верхнюю стенку полости носа. Над продырявленной пластинкой возвышается петушиный гребень (crista gali). Впереди петушиного гребня находится слепое отверстие (foramen caecum), в котором иногда проходит вена от слизистой оболочки носа. Чаще всего это отверстие слепое, неглубокое. Лабиринты – парные образования, состоящие из тонких плоских пластинок, соединяющиеся между собой и образующие полости различных размеров – ячейки решетчатой кости, сообщающиеся с полостью носа. Различают передние, средние и задние ячейки. На медиальной поверхности лабиринтов имеются две тонкие изогнутые пластинки – верхняя и средняя носовые раковины. С латеральной стороны лабиринты имеют сплошную тонкую стенку, формирующую медиальную стенку глазницы.
5. КЛИНОВИДНАЯ КОСТЬ (os sphenoidale)
Расположена посредине основания черепа, имеет сложную форму. Состоит из тела, парных больших (ala major) и малых крыльев (ala minor), и крыловидных отростков (processus pterygoidei), отходящих книзу. Верхняя поверхность обращена в полость черепа и называется турецким седлом, в его центре находится гипофизарная ямка, в которой расположен гипофиз. Сзади турецкое седло ограничено спинкой седла, впереди в предперекрестной борозде находится место перекреста зрительных нервов (chiasma opticum). Внутри тела находится полость – клиновидная пазуха, которая сообщается с полостью носа.
Между малыми и большими крыльями находится верхняя глазничная щель (fissura orbitalis superior), в которой проходят 3,4 и 6 пары ЧМН и первая ветвь 5-й пары, а также глазничная вена. В основании малых крыльев заключен зрительный канал, в котором проходят глазничная артерия и 2-я пара ЧМН. Верхняя поверхность малых крыльев обращена в полость черепа, нижняя в глазницу.
Большое крыло имеет 4 поверхности: мозговую, глазничную (латеральная стенка глазницы), височную и верхнечелюстную (в сторону бугра верхней челюсти). В больших крыльях имеется 3 отверстия: круглое (для второй ветви 5-й пары ЧМН), овальное (для 3-й ветви 5-й пары ЧМН) и остистое (для средней менингеальной артерии).
В крыловидных отростках проходит крыловидный канал. Каждый отросток состоит из двух пластинок: медиальной и латеральной, которые кзади расходятся, образуя крыловидную ямку.
6. ВИСОЧНАЯ КОСТЬ (os temporale)
Парная кость, расположена между затылочной и клиновидной костями, входит в состав и свода и основания черепа. Внутри нее находится орган слуха и равновесия, через нее проходят крупные сосуды и нервы.
Состоит из 4-х частей: каменистой (пирамида) – pars petrosa, барабанной – pars tympanica, сосцевидной и чешуйчатой – pars squamosa. Кроме этого, височная кость имеет 3 отростка: шиловидный (processus styloideus), сосцевидный (processus mastoideus) и скуловой (processus zygomaticus).
Каменистая часть имеет форму трехгранной пирамиды. Основание ее срослось с сосцевидной частью и чешуей, а вершина обращена вперед и медиально. В ней выделяют три поверхности (передняя и задняя – в полость черепа, нижняя – к основанию) и три края (передний, задний, верхний). У вершины пирамиды лежит тройничное вдавление, в котором лежит узел тройничного нерва. Сбоку от узла расположены расщелины каналов большого и малого каменистых нервов, где выходят одноименные ветви лицевого (7) и языкоглоточного (9) нервов. На задней поверхности пирамиды имеется внутреннее слуховое отверстие, ведущее во внутренний слуховой проход, в котором расположены лицевой (7) и преддверно-улитковый (8) ЧМН. На нижней поверхности пирамиды находится яремная ямка, впереди которой наружное сонное отверстие, которое ведет в одноименный канал (для внутренней сонной артерии). Внутреннее сонное отверстие расположено в области верхушки пирамиды. Кзади от яремной ямки находится шиловидный отросток. Между ним и сосцевидной частью расположено шилососцевидное отверстие- место выхода лицевого нерва из пирамиды.
Барабанная часть – тонкая костная пластинка, ограничивающее спереди наружное слуховое отверстие и наружных слуховой проход.
Сосцевидная часть расположена кзади от наружного слухового прохода, ее основу составляет сосцевидный отросток. Медиально от него, находится борозда затылочной артерии. На задней поверхности отростка может быть одноименное отверстие – венозный выпускник из борозды сигмовидного синуса. Внутри отростка многочисленные полости – сосцевидные ячейки, самая крупная из которых (сосцевидная пещера) сообщается с барабанной полостью.
Чешуя входит в состав крыши черепа, граничит с краем теменной кости и с большим крылом клиновидной кости. Имеет две поверхности: внутреннюю (мозговую) и наружную (височную), от которой отходит скуловой отросток, направленный вниз и кпереди. Ниже скулового отростка находится суставная (нижнечелюстная) ямка для соединения с нижней челюстью.
Пирамида височной кости пронизана каналами, через которые проходят сосуды и нервы:
1) Сонный канал (содержит внутреннюю сонную артерию)
2) Лицевой канал
3) Канал большого каменистого нерва (отходит от лицевого канала)
4) Каналец барабанной струны (отходит от лицевого канала)
5) Мышечно-трубный канал (соединяет барабанную полость и верхушку пирамиды). Состоит из двух полуканалов: полуканала слуховой трубы (т.е.костной частью слуховой трубы) и полуканала мышцы, напрягающей барабанную перепонку. Полуканалы разделены тонкой пластинкой.
6) Барабанный каналец.
Билет 43
КОСТЬ (os) – орган, являющийся компонентом системы органов опоры и движения, имеющий типичную форму и строение. Снаружи покрыта надкостницей, внутри содержит костный мозг.
Надкостница (periosteum) покрывает кость снаружи, кроме тех мест, где фиксируются связки, сухожилия мышц или имеются суставные хрящи. Тонкая, прочная пленка, построенная из плотной соединительной ткани, в которой расположены нервы, кровеносные и лимфатические сосуды. Во внутреннем слое надкостницы образуется костная ткань. Через питательные отверстия кровеносные сосуды проходят от надкостницы в кость и далее в костный мозг.
В области суставных поверхностей надкостница переходит в надхрящницу.
Костный мозг (medulla ossium) бывает красным (medulla ossium rubra) и желтым (medulla ossium flava). Красный костный мозг обладает большой активностью, участвует в кроветворении. Желтый костный мозг менее активен, выполняет резервную функцию, но может активизироваться при определенных условиях, частично превращаясь в красный.
В длинных костях различают срединную часть – диафиз (diaphysis) и два концевых отдела – эпифизы (epiphyses). Эпифиз, расположенный ближе к осевому скелету называют проксимальный эпифиз; более отдаленный – дистальный эпифиз. Участок длинных костей, расположенные на границе диафиза и эпифиза называется метафиз (metaphys). Эта граница заметна только у детей и подростков, т.к. между диафизом и эпифизом имеется прослойка хряща – эпифизарный хрящ (cartilago epiphysialis). За счет этого хряща кость растет в длину. Затем эпифизарный хрящ замещается костной тканью, формирующей эпифизарную линию (linea epiphysialis), которая с возрастом становится почти незаметной.
Кость состоит из компактного и губчатого вещества. Компактное вещество (substantia compacta) расположено снаружи и представлено сплошной костной массой, тонким слоем покрывает эпифизы трубчатых и плоских костей. Диафизы трубчатых костей полностью построены из компактного вещества, которое окружает костномозговую полость (cavitas medullaris). Губчатое вещество (substantia spongiosa, трабекулярное вещество) представлено редко расположенными костными пластинками, в ячейках между которыми содержится красный костный мозг. Из губчатого вещества построены эпифизы трубчатых костей, тела позвонков, ребра, грудина, тазовые кости, ряд костей кисти и стопы.
Структурно-функциональной единицей кости является остеон (гаверсова система, osteon), представленный костными пластинками, которые в виде цилиндров разного размера вложены друг в друга и окружают гаверсов канал, в котором проходят кровеносные сосуды и нервы. Между остеонами расположены вставочные (промежуточные) пластинки.
Диафиз трубчатой кости представляет собой полый цилиндр, стенками которого является компактное вещество, а полость называется костномозговой канал, сообщающийся с ячейками губчатого вещества в эпифизах костей. После срастаний переломов трубчатая структура кости меняется, что приводит к снижению ее прочности.
Химический состав кости. Кость взрослого человека на 50 % состоит из воды, 16 % жир, 12 % органические и 22% неорганические вещества (в основном соли кальция). Органическое вещество это белок «оссеин», синтезируемый остеоцитами. Состав кости зависит от возраста, характера питания, климата и т.д. У детей неорганических веществ намного меньше, поэтому кости у них более гибкие и мягкие. У пожилых людей наоборот, меньше органических веществ, что делает кости более хрупкими.
Классификация костей.
1. По расположению:
- кости черепа
- кости туловища
- кости конечностей
2. По форме и строению:
- трубчатые (на распиле в диафизе имеют полость).
Бывают длинные (плечевая, кости предплечья, бедренная, кости голени, ключица) и короткие (кости пясти, плюсны, пальцев).
- плоские (на распиле представлены однородной массой губчатого вещества)
Тазовые кости, лопатки, грудина, ребра.
- объемные (также на разрезах однородные)
Кости запястья, предплюсны
- смешанные (позвонки)
3. По развитию:
- первичные
- вторичные
- смешанные.
Кости черепа делятся на кости мозгового и лицевого отделов черепа. Кроме этого, по внутреннему строению они бывают трех видов:
- кости, состоящие из диплоического вещества (т.е. губчатого вещества с мелкими ячейками) – теменная, затылочная, лобная кости, нижняя челюсть);
- кости, содержащие воздушные полости (пазухи) – височные, клиновидная, решетчатая, лобная кости и верхняя челюсть;
- кости, построенные преимущественно из компактного вещества – слезная, скуловые, небная, носовая кость, нижняя носовая раковина, сошник, подъязычная кость.
НИЖНЯЯ ЧЕЛЮСТЬ (mandibula)
Непарная кость, соединяется с височной костью височно-нижнечелюстным суставом. Состоит из тела (corpus), двух ветвей (ramus) -правой и левой, а также двух отростков (венечным - processus coronoideum и мыщелковым – processus condylaris).
Тело подковообразной формы, имеет две поверхности (наружную и внутреннюю) и два края (верхний и нижний). На верхнем крае имеются углубления – зубные альвеолы. В центре наружной поверхности имеется подбородочный выступ, кзади от которого, на уровне 2-го малого коренного зуба расположено подбородочное отверстие, через которое выходят одноименные сосуды и нерв. На внутренней поверхности тела с обеих сторон имеется подъязычная ямка – для подъязычной слюнной железы.
Место перехода тело в ветви называется – угол нижней челюсти (практически всегда тупой). На наружной поверхности угла – жевательная бугристость, на внутренней – крыловидная бугристость (для прикрепления соответствующих жевательных мышц). На внутренней поверхности ветви находится отверстие нижней челюсти, ведущее в канал нижней челюсти, проходящий через все тело кости до подбородочного отверстия.
Мыщелковый (суставной) отросток заканчивается головкой нижней челюсти.
Билет 44
К системе кровообращения относится сердце и кровеносные сосуды. Основной функцией системы кровообращения является транспорт крови к органам и тканям, что обеспечивает поступление в органы питательных и активизирующих веществ (кислород, белки, глюкоза, гормоны, витамины и др.). От органов и тканей по венам переносятся продукты обмена веществ. Кровеносные сосуды имеются во всех органах и тканях, за исключением эпителия кожи и слизистых оболочек, волос, ногтей, роговицы, суставных хрящей.
КРОВЕНОСНЫЕ СОСУДЫ
1. Артерии.
2. Сосуды микроциркуляторного русла.
3. Вены.
1. АРТЕРИИ
Это сосуды, по которым кровь течет от сердца к органам и тканям.
Стенка артерий состоит из 3-х оболочек:
- внутренняя (интима)
Ее образуют плоские эндотелиальные клетки и подэндотелиальный слой, состоящий из волокон.
- средняя
Состоит из гладкой мышечной ткани и эластических волокон. В зависимости от типа артерий мышечные клетки расположены от 3 до 70 слоев.
- наружная (адвентиция)
Состоит из соединительной ткани. В этой оболочке проходят сосуды, питающие стенку сосудов (vasa vasorum) и нервы сосудов (nervi vasorum).
Выделяют артерии:
1) эластического типа
Содержат большое количество эластических волокон, желтоватого цвета (аорта, легочный ствол)
2) мышечного типа (все артерии мелкого калибра и часть среднего)
Более мелкие артерии, способны сокращаться, тем самым регулируя кровоток. Обеспечивают непрерывность тока крови.
3) среднего типа (сонные, подключичные, бедренные)
2. СОСУДЫ МИКРОЦИРКУЛЯТОРНОГО РУСЛА
Служат для обеспечения обменных процессов между тканями и кровью. В каждом органе эти сосуды могут иметь свои особенности строения и топографии. Начальным сосудом микроциркуляции является артериола. Диаметр артериолы 30-50 мкм, стенка состоит из одного слоя гладкомышечных клеток. От артериол отходят прекапилляры (артериальные капилляры), в их стенках имеется 2 слоя миоцитов, составляющих сфинктеры и регулирующих поступление крови из артериол. Прекапилляры продолжаются в капилляры, стенки которых не имеют гладкомышечных клеток; они образованы одним слоем эндотелиоцитов (толщиной 0,2-2,0 мкм), базальной мембраной и перицитами (перикапиллярными клетками, или клетками Руже). Соседние эпителиоциты соединены друг с другом с помощью десмосом и нексусов, между которыми имеются щели, шириной 3-15 нм, через которые различные вещества поступают в кровь и из крови (транспорт веществ). Базальная мембрана представлена соединительнотканными волокнами и аморфным веществом. К каждому перициту подходит окончание симпатического нейрона, способное передать нервный импульс. Диаметр капилляров 3-11 мкм. Наиболее тонкие капилляры в мышцах, наиболее толстые в коже и в слизистых оболочек. Самые толстые капилляры в печени, эндокринных железах, кроветворных органах, органах иммунитета (25-30 мкм), и в связи с этим их называют синусоидами. Общее количество капилляров в теле человека около 40 млрд, их площадь около 11000 кв.см. Из капилляров формируются посткапилляры (капиллярные венулы), диаметр которых 8-30 мкм, имеют более широкий просвет и большее число перицитов. Из посткапилляров формируются венулы, диаметр которых 30-50 мкм, они являются начальным звеном венозной системы. Венулы лишены эластической мембраны; в стенках более крупных венул (80-100 мкм) имеются единичные гладкомышечные клетки.
Кроме этого, в микроциркуляторное русло входят артерио-венулярные анастомозы. В стенках этих анастомозов имеются гладкие миоциты, при расслаблении которых анастомозы раскрываются и кровь из артериол направляется непосредственно в венулы, минуя капилляры.
Венулы соединяются друг с другом, укрупняются и образуют вены.
3. ВЕНЫ
Имеют 3 оболочки: наружную, среднюю и внутреннюю.
Особенностями строения вен являются:
а) меньшее количество эластических волокон (по сравнению с артериями), в связи с чем вены менее плотные, а на разрезах спадаются.
б) внутренние оболочки мелких, средних и некоторых крупных вен имеют клапаны – полулунные складки внутренней оболочки, благодаря которым кровь течет в одном направлении (от периферии к сердцу). Клапанов не имеют: обе полые вены, вены головы, шеи, почечные вены, воротная вена, легочные вены.
Классификация вен:
I. 1) Вены мышечного типа
Имеют в своих стенках гладкомышечные клетки.
2) Вены безмышечного типа (вены мозговых оболочек, клетчатки глаза, селезенки и др.органов иммунной системы).
II. 1) Поверхностные (подкожные)
2) Глубокие (чаще всего расположены рядом с одноименными артериями).
Соседние вены могут соединяться друг с другом многочисленными анастомозами, образуя венозные сплетения (например, на поверхности или в стенках внутренних органов).
Наиболее крупные вены большого круга кровообращения: верхняя и нижняя полые вены.
Билет 45
Артерии представляют собой цилиндрической формы трубки. Стенка их состоит из трех оболочек: наружной, средней и внутренней. Наружная оболочка (адвентиция) соединительнотканная, средняя гладкомышечная, внутренняя (интима) эндотелиальная. Помимо эндотелиальной выстилки (один слой эндотелиальных клеток), внутренняя оболочка большинства артерий имеет еще внутреннюю эластическую мембрану. Наружная эластическая мембрана расположена между наружной и средней оболочками. Эластические мембраны придают стенкам артерий добавочную прочность и упругость. Просвет артерий меняется в результате сокращения или расслабления гладких мышечных 'клеток средней оболочки.
Капилляры - это микроскопические сосуды, которые находятся в тканях и соединяют артерии с венами. Они представляют собой важнейшую часть кровеносной системы, так как именно здесь осуществляются функции крови. Капилляры есть почти во всех органах и тканях (их нет только в эпидермисе кожи, роговице и хрусталике глаза, в волосах, ногтях, эмали и дентине зубов). Толщина стенки капилляра около 1 мкм, длина не более 0,2-0,7 мм, стенка образована тонкой соединительнотканной базальной мембраной и одним рядом эндотелиальных клеток. Длина всех капилляров составляет примерно 100тыс.км.
Вены - кровеносные сосуды, несущие кровь к сердцу. Стенки вен гораздо тоньше и слабее артериальных, но состоят из тех же трех оболочек. Благодаря меньшему содержанию гладких мышечных и эластических элементов стенки вен могут спадаться. В отличие от артерий мелкие и средние вены снабжены клапанами, препятствующими обратному току крови в них. В венах нижней половины тела, где кровь продвигается против действия силы тяжести, мышечная оболочка развита лучше и клапаны встречаются чаще. Клапанов нет в полых венах (отсюда их название), в венах почти всех внутренностей, мозга, головы, шеи и в мелких венах. Соответственно разным условиям движения крови в полых венах стенки их имеют неодинаковое строение: в нижней полой вене мышечные волокна отсутствуют в средней оболочке, но хорошо развиты в наружной, где они имеют продольное направление и, сокращаясь, образуют поперечные складки стенки, препятствующие обратному току крови. Стенка верхней полой вены содержит мало мышечных элементов
Билет 46
Гипоксия (от греч. hypo - под, ниже и лат. oxygenium - кислород), кислородное голодание, понижение содержания кислорода в тканях. Различают несколько видов гипоксии. Гипоксическая гипоксия наблюдается при снижении содержания кислорода во вдыхаемом воздухе, при затруднении проникновения кислорода в кровь из органов дыхания вследствие их заболеваний, при расстройстве дыхания. Гемическая гипоксия возникает при уменьшении количества гемоглобина в крови. Циркуляторная гипоксия образуется при нарушениях кровообращения.
Тканевая гипоксия связана с изменениями активности дыхательных ферментов, в результате чего ткани не могут использовать кислород. При Г. нарушаются функции дыхания, центральной нервной системы, сердечно-сосудистой и др. систем; в жизненно важных органах развиваются необратимые процессы.
СТРУКТУРНО-ФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА ПРИ ГИПОКСИИ 1. Снижением эффективности тканевого дыхания и как следствие — уменьшением образования и содержания в клетках энергии в форме АТФ и креатинфосфата. 2. Активацией гликолиза и снижением в тканях содержания гликогена. В ответ на это из жировых депо организма мобилизуются липиды — другой источник образования энергии. В крови развивается гиперлипидемия, а во внутренних органах — жировая дистрофия. 3. Увеличением уровня молочной и пировиноградной кислот втканях и крови, что приводит к метаболическому ацидозу. Это тормозит интенсивность реакций гликолиза, окислительных и энергозависимых процессов в клетках, в том числе ресинтеза гликогена из молочной кислоты, что еще более угнетает гликолиз и способствует нарастанию ацидоза, т. е. гипоксия развивается по принципу "порочного круга". 4. Активацией процессов липолиза и появлением жировой дистрофии органов и тканей. 5. Дисбалансом электролитов — обычно увеличением в интерстициальной жидкости и крови ионов калия, в клетках — натрия и кальция. 6. Расстройством функции нервной системы, что проявляется: • нарушением процессов мышления; • психомоторным возбуждением, немотивированным поведением; • нарушением и потерей сознания, что обусловлено высокой чувствительностью нейронов к дефициту кислорода и энергии. При тяжелой гипоксии уже через 5—7 мин выявляются признаки необратимой дистрофии и деструкции нейронов. 7. Нарушениями кровообращения и кровоснабжения тканей и органов, что выражается: • снижением сократительной функции сердца и уменьшением сердечного выброса крови; • недостаточным кровоснабжением тканей и органов, что усугубляет степень гипоксии в них; • нарушением ритма сердца, вплоть до фибрилляции миокарда предсердий и желудочков; • прогрессирующим снижением артериального давления вплоть до коллапса и расстройств микроциркуляции. 8. Расстройства внешнего дакания характеризуются увеличением объема дыхания на начальной стадии гипоксии и нарушениями частоты, ритма и амплитуды дыхательных движений в терминальном периоде. При нарастании длительности и тяжести гипоксии период дискоординированного дыхания сменяется преходящей остановкой его. последующим развитием периодического дыхания (Биота, Куссмауля, Чейна—Стокса), а затем его прекращением. Это является результатом нарушения функций нейронов дыхательного центра
Билет 47
Скелет человека состоит из четырёх отделов: скелета туловища, скелета головы (черепа) и скелета верхних и нижних конечностей. К скелету туловища относятся позвоночный столб и кости, составляющие грудную клетку
Грудина (sternum) — это непарная длинная плоская губчатая кость*, состоящая из 3 частей: рукоятки, тела и мечевидного отростка.
Рукоятка составляет верхний отдел грудины, на верхнем её крае расположены 3 вырезки: непарная яремная и парные ключичные, которые служат для сочленения с грудинными концами ключиц. На боковой поверхности рукоятки видны ещё две вырезки — для I и II рёбер. Рукоятка, соединяясь с телом, образует направленный кпереди угол грудины. В этом месте к грудине прикрепляется II ребро.
Тело грудины длинное, плоское, книзу расширяющееся. На боковых краях имеет вырезки для прикрепления хрящевых частей II—VII пар рёбер.
Мечевидный отросток — это наиболее изменчивая по форме часть грудины. Как правило, он имеет форму треугольника, но может быть раздвоен книзу или иметь в центре отверстие. К 30 годам (иногда позже) части грудины срастаются в одну кость.[1989 Липченко В Я Самусев Р П - Атлас нормальной анатомии человека]
Рёбра (costae) - это парные кости грудной клетки. Каждое ребро имеет костную и хрящевую части. Рёбра делятся на группы:
- истинные с I по VII - крепятся к грудине;
- ложные с VIII по X - имеют общее крепление рёберной дугой;
- колеблющиеся XI и XII - имеют свободные концы и не крепятся.
Костная часть ребра (os costale) — длинная спиралеобразно изогнутая кость, в которой различают головку, шейку и тело.Головка ребра находится на заднем его конце. Она несёт на себе суставную поверхность для сочленения с рёберными ямками двух смежных позвонков. Головка переходит в шейку ребра. Между шейкой и телом виден бугорок ребра с суставной поверхностью для сочленения с поперечным отростком позвонка. (Поскольку XI и XII рёбра не сочленяются с поперечными отростками соответствующих позвонков, суставной поверхности на их бугорках нет.) Тело ребра длинное, плоское, изогнутое. На нём различают верхний и нижний края, а также наружную и внутреннюю поверхности. На внутренней поверхности ребра по его нижнему краю проходит борозда ребра, в которой располагаются межрёберные сосуды и нервы. Длина тела нарастает до VII—VIII ребра, а затем постепенно уменьшается. У 10 верхних рёбер тело непосредственно за бугорком образует изгиб — угол ребра.
Первое (I) ребро в отличие от остальных имеет верхнюю и нижнюю поверхности, а также наружный и внутренний края. На верхней поверхности у переднего конца I ребра заметен бугорок передней лестничной мышцы. Впереди бугорка находится борозда подключичной вены, а сзади — борозда подключичной артерии.[1989 Липченко В Я Самусев Р П - Атлас нормальной анатомии человека]
Грудная клетка в целом (compages thoracis, thorax) образована двенадцатью грудными позвонками, рёбрами и грудиной. Верхняя апертура её ограничена сзади I грудным позвонком, с боков — I ребром и спереди — рукояткой грудины. Нижняя апертура грудной клетки значительно шире. Границу её составляют XII грудной позвонок, XII и XI рёбра, рёберная дуга и мечевидный отросток. Рёберные дуги и мечевидный отросток образуют подгрудинный угол. Хорошо видны межрёберные промежутки, а внутри грудной клетки, по бокам от позвоночника, — легочные борозды. Задняя и боковые стенки грудной клетки значительно длиннее, чем передняя. У живого человека костные стенки грудной клетки дополняются мышцами: нижняя апертура закрыта диафрагмой, а межрёберные промежутки — одноименными мышцами. Внутри грудной клетки, в грудной полости, расположены сердце, лёгкие, вилочковая железа, крупные сосуды и нервы.
Форма грудной клетки имеет половые и возрастные отличия. У мужчин она книзу расширяющаяся, конусовидная, имеет большие размеры. Грудная клетка женщин меньшего размера, яйцеобразная: сверху узкая, в средней части широкая и книзу вновь сужающаяся. У новорожденных грудная клетка несколько сдавлена с боков и вытянута кпереди.[1989 Липченко В Я Самусев Р П - Атлас нормальной анатомии человека]
По своему развитию позвоночный столб (columna vertebralis) формируется вокруг спинного мозга, образуя для него костное вместилище. Помимо защиты спинного мозга, позвоночный столб выполняет в организме и другие важные функции: является опорой для органов и тканей туловища, поддерживает голову, участвует в образовании стенок грудной и брюшной
Позвоночный столб состоит из 32—34 позвонков. Различают 7 шейных (vertebrae cervicales), 12 грудных (vertebrae thoraciсае), 5 поясничных (vertebrae lumbales), 5 крестцовых (vertebrae sacrales), объединённых в одну кость — крестец (os sacrum), и 3—5 копчиковых позвонков (vertebrae coccygeae), образующих копчик.
Позвоночный столб человека на своем протяжении имеет несколько изгибов. Кривизна, обращенная выпуклостью кпереди, называется лордозом (lordosis), а вогнутостью кпереди — кифозом (kyphosis). Различают шейный лордоз (lordosis cervicalis) и поясничный лордоз (lordosis lumbalis). Выделяют кифозы грудного отдела позвоночника — грудной кифоз (kyphosis thoracalis), крестца — крестцовый кифоз (kyphosis sacralis). Такое чередование лордозов и кифозов присуще позвоночному столбу человека, является его особенностью и связано с прямохождением и вертикальным положением тела. Вместе с межпозвоночными дисками лордозы и кифозы придают позвоночному столбу человека пружинистость и эластичность. На срединном распиле позвоночника хорошо видны: позвоночный канал (canalis vertebralis), межпозвоночные отверстия (foramina intervertebralia) и выступающий позвонок (vertebra prominens).
В позвоночном столбе новорожденного хорошо выражен только грудной кифоз. Шейный лордоз появляется после того, как ребёнок научится держать головку и сидеть. Поясничный лордоз начинает формироваться с появлением способности ходить и полностью выражен только к 6—7 годам. [1989 Липченко В Я Самусев Р П - Атлас нормальной анато
Билет 48
Позвоночный столб состоит из 32-34 позвонков. Различают 7 шейных (vertebrae cervicales), 12 грудных (vertebrae thoraciсае), 5 поясничных (vertebrae lumbales), 5 крестцовых (vertebrae sacrales), объединённых в одну кость — крестец (os sacrum), и 3-5 копчиковых позвонков (vertebrae coccygeae), образующих копчик.
Позвонок (vertebra) состоит из тела и дуги, от которой отходят 7 отростков: остистый, 2 поперечных и 4 суставных - два верхних и два кожных. Тело позвонка обращено кпереди, а остистый отросток - кзади. Тело и дуга ограничивают позвоночное отверстие. Позвоночные отверстия всех позвонков составляют позвоночный канал, в котором находится спинной мозг. На дугах позвонков имеются углубления - верхние и нижние вырезки. Вырезки соседних позвонков образуют межпозвоночные отверстия, через которые проходят спинномозговые нервы.
Позвонки различных отделов позвоночного отдела отличаются по своему строению.
Шейные позвонки в поперечных отростках имеют отверстия, через которые проходит позвоночная артерия. Остистые отростки шейных позвонков на конце своём раздвоены.
I шейный позвонок - атлант - отличается тем, что у него отсутствует тело, но имеются две дуги - передняя и задняя; они соединены между собой боковыми массами. Своими верхними суставными поверхностями, имеющими форму ямок, атлант сочленяется с затылочной костью, а нижними, более плоскими, - со II шейным позвонком.
II шейный позвонок - осевой - имеет зубовидный отросток, который сочленяется с передней дугой атланта.
У VII шейного позвонка остистый отросток не раздвоен, выступает над остистыми отростками соседних позвонков и легко прощупывается.
Грудные позвонки имеют суставные ямки на теле для головок рёбер и на поперечных отростках для бугорков ребра. У грудных позвонков остистые отростки самые длинные книзу, они направлены кзади и книзу.
Поясничные позвонки - самые массивные, их остистые отростки направлены прямо назад.
Крестцовая кость, или крестец (sacrum), состоит из 5 сросшихся между собой позвонков. На крестце различают верхнюю широкую часть - основание, нижнюю узкую - верхушку и две боковые части. Передняя, или тазовая, поверхность крестца вогнута, на ней имеются четыре пары передних крестцовых отверстий. Задняя поверхность крестца выпуклая, на ней различают костные выступы - гребни, образовавшиеся в результате сращения отростков позвонков, и четыре пары задних крестцовых отверстий. Через крестцовые отверстия проходят нервы. Внутри крестца имеется крестцовый канал, являющийся продолжением позвоночного канала. На месте соединения крестца с V поясничным позвонком спереди образуется выступ - мыс (promontoriurn). На боковых частях крестца различаются суставные поверхности ушковидной формы, служащие для соединения с тазовыми костями.
Копчиковая кость, или копчик (coccygeus), состоит из 4 - 5 недоразвитых сросшихся позвонков и представляет собой остаток хвоста, который имелся у предков человека.
49 Различают 5 отделов позвоночника:
Шейный отдел (7 позвонков, C1—C7);
Грудной отдел (12 позвонков, Th1—Th12);
Поясничный отдел (5 позвонков, L1—L5);
Крестцовый отдел (5 позвонков, S1—S5);
Копчиковый отдел (3–5 позвонков, Co1—Co5).
Есть 2 вида изгиба позвоночника: лордоз и кифоз. Лордоз — это те части позвоночника, которые выгнуты вентрально (вперед) — шейный и поясничный. Кифоз — это те части позвоночника, которые выгнуты дорсально (назад) — грудной и крестцовый. Изгибы позвоночника способствуют сохранению человеком равновесия. Во время быстрых, резких движений изгибы пружинят и смягчают толчки, испытываемые телом.
Шейный отдел[править
Основная статья: Шейные позвонки
В шейном отделе позвоночника человека располагаются 7 позвонков. Этот отдел является самым подвижным. Первые два позвонка шейного отдела, атлант и эпистрофей, отличаются по своему строению от всех других позвонков. У первого позвонка, атланта, нет тела позвонка. Он состоит из двух дужек (передней и задней), соединённых между собой боковыми костными утолщениями (латеральными массами). Атлант прикрепляется к затылочному отверстию в черепе с помощью мыщелков. Эпистрофей имеет в передней части костный вырост, называющийся зубовидным отростком (зубом). Он фиксируется связками в невральном кольце атланта, представляя собой ось вращения позвонка. Благодаря наличию этих позвонков человек может совершать разнообразные повороты и наклоны головы.
Тела шейных позвонков невелики (из-за минимальной нагрузки). Поперечные отростки имеют собственные отверстия (образуются при сращении с рудиментами ребер), в которых проходят позвоночные артерия и вена. В месте сращения поперечного отростка с рудиментом ребра образуются бугорки (передний и задний). Передний бугорок сильно развит у VI шейного позвонка («сонный бугорок») — к нему можно прижать сонную артерию в случае кровотечения. Остистые отростки шейных позвонков раздвоены (кроме I, VI, VII). Остистый отросток VII позвонка называется «выступающим». Он является точкой отсчета позвонком при осмотре пациента.
Грудной отдел[править | править вики-текст]
Основная статья: Грудные позвонки
Грудной отдел позвоночника состоит из 12 позвонков. К телам этих позвонков полуподвижно прикреплены рёбра. Грудные позвонки и рёбра, впереди соединённые грудиной, образуют грудную клетку. Только 10 пар рёбер прикрепляются к грудине, остальные свободны.
Тела увеличиваются из-за увеличения нагрузки и имеют рёберные ямки для сочленения с головками рёбер. Обычно один позвонок имеет 2 полуямки — верхнюю и нижнюю. Однако, I-й грудной позвонок имеет полную верхнюю ямку и нижнюю полуямку, X-й — только верхнюю полуямку, XI-й и XII-й — имеют полные ямки для соответствующих рёбер. Остистые отростки грудных позвонков длинные, наклонены вниз, черепицеобразно накладываясь друг на друга. Суставные отростки направлены фронтально. На передней поверхности поперечных отростков — рёберные ямки для сочленения с бугорками рёбер (у XI, XII их нет).
Поясничный отдел[править | править вики-текст]
Основная статья: Поясничные позвонки
В поясничном отделе располагается 5 позвонков. На поясничный отдел приходится очень большая масса, поэтому тела поясничных позвонков самые крупные. Остистые отростки направлены сагиттально назад. Суставные отростки обращены сагиттально. Есть реберные отростки (рудименты ребер), добавочные отростки (остатки поперечных отростков, не слившиеся с ребром), сосцевидные отростки - след прикрепления мышц.
править
Крестцовый отдел
Основная статья: Крестец
5 крестцовых позвонков у взрослого человека образуют крестец (os sacrum), который у ребёнка состоит ещё из отдельных позвонков.
Копчиковый отдел[править | править вики-текст]
Основная статья: Копчик
Он имеет 3-5 позвонков.
Билет 4 Ротовая полость: губы, преддверие рта, твердое и мягкое небо. Их строение, функции, кровоснабжение и иннервация.
Полость рта, cavitas oris, расположенная в нижней части головы, является началом пи�щеварительной системы. Это пространство огра�ничено снизу мышцами верх�ней части шеи, которые обра�зуют диафрагму (дно) рта, diaphragma oris;сверху находится небо; которое отде�ляет ротовую полость от носовой. С боков полость рта огра�ничивают щеки, спереди — губы, а сзади через широкое отвер�стие — зев, fauces, полость рта сообщается с глоткой. В полости рта располагаются зубы, язык, в нее открываются протоки больших и малых слюнных желез.
Альвеолярные отростки челюстей и зубы делят ротовую по�лость на преддверие рта, vestibulum oris, и собственно полость рта, cavitas oris ргбрпа. Преддверие рта ограничено снаружи губами и щеками, а изнутри — деснами — слизистой оболочкой, покрывающей альвеолярные отростки верхней и альвеолярную часть нижней челюстей, и зубами. Кзади от преддверия рта расположена собственно полость рта. Преддверие и собственно полость рта сообщаются между собой через щель между верхни�ми и нижними зубами. Вход в полость рта, точнее в ее преддве�рие, — ротовая щель, rima dris,ограничен губами.
Верхняя губа и нижняя губа, labium superius et labium inferius, представляют собой кожно-мышечные складки. Основа губ образована волокнами круговой мышцы рта. Наружная поверх�ность губ покрыта кожей, внутренняя — слизистой оболочкой. На краю губ кожа переходит в слизистую оболочку (переходная зона, промежуточная часть). Слизистая оболочка губ в преддве�рии рта переходит на альвеолярные отростки и альвеолярную часть челюстей и образует по срединной линии хорошо выражен�ные складки — уздечку верхней губы и уздечку нижней губы, frenulum labli superioris et frenulum labii inferioris.Губы, верхняя и нижняя, ограничивая ротовую щель, с каждой стороны переходят одна в другую в углах рта посред�ством губной комиссуры — спайки губ, commissura labiorum.
Твёрдое нёбо, palatum durum, занимает передние две трети нёба; его основу образуют нёбные отростки верхнечелюстных костей и горизонтальные пластинки нёбных костей. По срединной линии на слизистой оболочке, покрывающей твердое небо, расположен шов неба, raphe palati, от которого отходят в стороны 1—6 поперечных небных складок.
Мягкое небо, palatum molle, составляет одну треть всего неба и расположено кзади от твердого неба. Образовано со�единительнотканной пластинкой (небный апоневроз), прикреп�ляющийся к заднему краю горизонтальных пластинок небных костей, мышцами, которые вплетаются в эту пластинку, и сли�зистой оболочкой, покрывающей мягкое небо сверху и снизу. Передний отдел мягкого неба расположен горизонтально, а задний, свободно свисающий, образует небную занавеску, velumpalatinum. Задний отдел мягкого неба заканчивается свободным краем с небольшим закруглен�ным отростком посередине — небным язычком, uvula palatina.
В состав мягкого неба входят следующие поперечно-поло�сатые мышцы: мышца, напрягающая небную занавеску, мышца, поднимающая небную занавеску, мышца язычка, небно-язычная мышца, и небно-глоточная мышца.
Небные дужки выглядят как крупные складки слизистой оболочки на переходе в глотку и язык.
1. Передняя, внутри которой находится небно-язычная мышца. Она начинается от поперечной мышца языка, проходит в дужке, утолщаясь и расширяясь в верхнем отделе, а в заднем и нижнем делится на передний и задний пучки, лежащие по краям мышцы, поднимающей небо.
2. Задняя, внутри которой лежит треугольная небно-глоточная мышца, начинающаяся от задней стенки глотки (подслизистой основы), заднего края и внутренней поверхности щитовидного хряща. Мышца у брахикефалов длинная (35-40 мм), у долихокефалов — короткая (20-35 мм). По заднему краю она делится на передний и задний слои, из которых передний формирует наружный и внутренний пучки. Большое значение имеет задний слой, мышечные пучки (3-5) которого идут не только к мягкому небу, но и к слуховой трубе, к крыловидному отростку, к задней носовой ости.
3. Дужки нередко называют по мышцам внутри них заложенным.
Между небными дужками находится миндаликовая ямка с глубокой нижней (глоточной) частью, которую называют миндаликовой пазухой. В ней лежит небная миндалина; сверху от нее располагается неглубокая надминдаликовая ямка.
Небная миндалина, tonsilla palatina, парная, располагается
в миндаликовой ямке, fossa tonsilldris. Над миндалиной, находится надминдаликовая ямка, fossa supratonsillaris. На медиальной поверхности миндалины видно до 20миндаликовых ямочек, fossulae tonsillae, в которых открываются миндаликовые крипты, cryptae tonsillares. Латеральной стороной миндалина прилежит к соединительнотканной пластинке, которую называют капсулой небной миндалины.
Язычная миндалина, tonsilla lingualis, непарная, залегает под многослойным эпителием слизистой оболочки корня языка не�редко в виде двух скоплений лимфоидной ткани. Границей между этими скоплениями на поверхности языка является срединная борозда языка, а в глуби�не органа — перегородка языка.
Капсулы язычная миндалина не имеет.
Глоточная миндалина, tonsllla pharyngedlis, непарная, располагается в области свода и задней стенки глотки, между правым и левым глоточными карманами. В этом месте складки слизистой оболочки. По срединной линии свода глотки проходит продольная борозда. Между складками имеются открытые книзу борозды, в просветы которых открываются протоки желез, залегающих в толще складок.
Трубная миндалина, tonsllla tubaria, парная, находится в области глоточного отверстия слуховой трубы. Миндалина представляет собой скопление лимфоидной ткани в виде прерывистой пластинки в толще слизистой оболочки трубного валика в области глоточного отверстия и хрящевой части слуховой трубы. Состоит миндалина из диффузной лимфоидной ткани и немногочисленных лимфоидных узелков.
Кровоснабжение дна полости рта происходит язычными, лицевыми и верхней щитовидной артериями и венами. Приносящие лимфатические сосуды впадают в подбородочные и глубокие шейные узлы. Иннервация слизистой дна полости рта осуществляется из нижней челюстной ветви тройничного нерва многочисленными веточками язычного нерва, а мышц — челюстно-подъязычными и подъязычными ветвями V пары.
Кровоснабжение губ и щек осуществляется одноименными ветвями лицевой артерии и вены. Лимфатический отток осуществляется в околоушные и подбородочные, поднижнечелюстные узлы.
Кожа и слизистая губ и щек иннервируются тройничным нервом (верхней и нижней челюстными ветвями), мимические мышцы — лицевым нервом (скуловыми и щечными ветвями).
57.Мыщцы и фасции шеи
Фасции шеи. Все фасции шеи объединены в одну шейную фасцию, в которой различают три листка, или три пластинки: поверхностную, предтрахеальную и предпозвоночную. Поверхностная пластинка расположена под платизмой и образует влагалища для грудино-ключично-сосцевидной и трапециевидной мышц. Предтрахеальная пластинка натянута между обеими лопаточно-подъязычными мышцами, покрывает слюнные железы и образует влагалища для над- и под подъязычных мышц, а также для других образований шеи, расположенных впереди от трахеи. Предпозвоночная пластинка покрывает предпозвоночные и лестничные мышцы, образуя для них влагалища.
Мышцы шеи. Мышцы шеи разделяются на поверхностные и глубокие. В отдельную группу выделяются мышцы, прикрепляющиеся к подъязычной кости, — над подъязычные и под - подъязычные мышцы.
К поверхностным мышцам шеи относятся подкожная мышца шеи и грудино - ключично - сосцевидная мышца.
Подкожная мышца (платизма) — тонкая мышечная пластинка, расположенная под кожей. Начинается от фасции груди ниже ключицы, покрывает боковую и частично переднюю поверхности шеи; прикрепляется в области нижней части лица. Оттягивает книзу угол рта и натягивает кожу шеи.
Грудино – ключично - сосцевидная мышца — самая сильная и большая из всех мышц шеи. Начинается двумя ножками от ключицы и от грудины и прикрепляется к сосцевидному отростку височной кости. При одностороннем сокращении производит -наклон шеи в ту же сторону с одновременным поворотом головы в противоположную сторону. При двустороннем сокращении поддерживает голову в вертикальном положении, а при максимальном сокращении запрокидывает ее назад.
В группе мышц, прикрепляющихся к подъязычной кости, различают мышцы, расположенные выше этой кости (над подъязычные), и мышцы, лежащие ниже нее (под - подъязычные). Над подъязычных мышц четыре. Двубрюшная мышца имеет переднее брюшко, начинающееся от нижней челюсти и переходящее в промежуточное сухожилие, закрепленное фиброзной петлей у подъязычной кости. От сухожилия начинается заднее брюшко, которое прикрепляется к вырезке сосцевидного отростка височной кости.
Шилоподъязычная мышца идет от шиловидного отростка височной кости к подъязычной кости. Челюстно-подъязычная мышца тянется от челюстной дуги к подъязычной кости, образуя дно полости рта, его диафрагму. Подбородочно-подъязычная мышца идет от подбородочной ости нижней челюсти к подъязычной кости. Все перечисленные мышцы поднимают кверху подъязычную кость, а с ней и гортань, участвуя в глотании и членораздельной речи. При фиксированной подъязычной кости три из них (за исключением шилоподъязычной мышцы) опускают нижнюю челюсть.
Под подъязычных мышц тоже четыре. Грудино-подъязычная мышца начинается от грудины и прикрепляется к подъязычной кости, тянет ее вниз. Лопаточно-подъязычная мышца идет от лопатки к подъязычной кости, имеет два брюшка (верхнее и нижнее), соединенные промежуточным сухожилием, опускает подъязычную кость. Грудино-щитовидная мышца идет от грудины к наружной поверхности щитовидного хряща, опускает щитовидный хрящ, а с ним гортань и подъязычную кость.
Щитоподъязычная мышца — продолжение предыдущей, тянется от щитовидного хряща к подъязычной кости; при фиксированной подъязычной кости поднимает гортань. Под подъязычные мышцы имеют большое значение в фиксации подъязычной кости и участвуют в опускании нижней челюсти.
К глубоким мышцам шеи относятся лестничные мышцы (передняя, средняя и задняя) и предпозвоночные мышцы (длинные мышцы головы и шеи, передняя и латеральная прямые мышцы головы). Лестничные мышцы начинаются от поперечных отростков шейных позвонков и прикрепляются к ребрам: передняя и средняя — к I ребру, а задняя — ко II ребру. Перед передней лестничной мышцей имеется предлестничный промежуток, между передней и средней — межлестничный промежуток, в котором проходят сосуды и нервы.
58.Три стадии свертывания крови
В результате повреждения сосудистой стенки и кровотечения раздражаются болевые рецепторы, которые передают информацию в центральную нервную систему, в ответ происходит рефлекторное сужение сосудов – сосудистый гемостаз (1-я фаза 1-й стадии свертывания). Одновременно с этим процессом в районе поврежденной стенки сосуда наблюдаются адгезия, активация, дегрануляция и агрегация тромбоцитов с образованием белого тромба, а серотонин, выделяющийся из слипшихся тромбоцитов, усиливает спазм сосудов – тромбоцитарный гемостаз (2-я фаза 1-й стадии свертывания).
На 2-й стадии свертывания крови (коагуляционный гемостаз), протекающей в три фазы, происходит целый каскад биохимических реакций, заканчивающихся образованием фибрина.
На 3-й стадии из нитей фибрина образуется красный тромб, который окончательно закрывает дефект сосудистой стенки. В течение часа из сгустка вытесняется вода, красный тромб объединяется с белым.
Определение СОЭ и его диагностическое значение
Определение скорости оседания эритроцитов (СОЭ) в течение длительного времени применялось для количественного определения воспалительного процесса, вызванного инфекцией, воспалением или развитием новообразования. Основное влияние на скорость оседания эритроцитов, взвешенных в плазме, оказывает степень их агрегации. Существуют 3 главных фактора, влияющих на агрегацию эритроцитов: поверхностная энергия клеток, заряд клеток и диэлектрическая постоянная. Последний показатель является характеристикой плазмы, связанный с концентрацией асимметричных молекул. Увеличение содержания этих белков приводит к повышению прочности связей между эритроцитами, приводящее к агглютинации и слипанию (образованию столбиков) эритроцитов и более высокой скорости оседания.
Существуют несколько методов определения СОЭ. Причём, норма СОЭ в этих методах различная и не взаимозаменяема.
Метод Вестергрена: 2 мл венозной крови вместе с 0,5 мл цитрата натрия набирают в цилиндрическую трубку, заполняя её до уровня 200 мм, и помещают вертикально в штатив. Через 1 час измеряют расстояние от верхней границы столбика плазмы до верхней границы столбика эритроцитов. Это расстояние, выраженное в мм/ч и является показателем СОЭ. Метод измерения СОЭ по Вестергрену одобрен Международным комитетом стандартизации гематологических исследований (ICSH) и является эталонным [6].
Метод Винтроба: кровь не разводят, а после добавления антикоагулянта, помещают в трубку длиной 100 мм. Длина трубки и является недостатком этого метода, т.к. при СОЭ более 60 мм/ч результат становится недостоверным из-за закупоривания трубки осевшими эритроцитами. Кроме того, трубка Wintrobe имеет малое сечение, что иногда нарушает воспроизводимость результатов.
В нашей стране используется метод Панченкова Т.П. Специальную стеклянную пипетку (капилляр Панченкова) шириной 1 мм и длиной в 100 мм заполняют наполовину (50 мм) 5% раствором цитрата натрия, который затем выдувают в пробирку. После укола пальца тот же капилляр полностью наполняют кровью (100 мм) и выдувают в пробирку с антикоагулянтом. Набор крови повторяют. Таким образом, в пробирке кровь перемешивается с реактивом в соотношении 4:1. Полученную смесь набирают в капилляр до метки 0 (100 делений), который ставится вертикально в штатив. Через час отмечают число миллиметров отстоявшегося столбика плазмы.
Гемолиз.
Гемолиз — это процесс патологического разрушения эритроцитов в плазме крови. Подробно показать, что такое гемолиз, может проведенный анализ. В норме разрушение красных кровяных телец происходит в клетках печени, где они распадаются на билирубин и белок. При развитии нарушения этого процесса наблюдается внутрисосудистый гемолиз. В результате этого явления разрушение красных кровяных телец происходит непосредственно в кровяном русле. Определение гемолиза возможно при проведении ряда лабораторных тестов.
Основные причины гемолиза заключаются в острых инфекционных состояниях, нарушении правил переливания крови, развития аутоиммунной реакции организма на введение некоторых антител. Очень часто массированный гемолиз эритроцитов возникает под действием отравляющих химических веществ и ядов растительного или искусственного происхождения.
Первые признаки гемолиза могут проявляться в виде анемии, бледности кожных покровов, учащении пульса, снижения артериального давления. Отдаленные последствия гемолиза могут проявляться в виде нарушения функций печени и почек, выпадении волос, ломкости ногтей.
78. Уровни организации.
Все живые тела состоят из отдельных молекул, которые, в свою очередь, организуются в клетки, клетки — в ткани, ткани — в органы, органы — в системы органов. А они в совокупности образуют целостный организм. На каждом из этих уровней действуют свои законы, которые обеспечивают нормальное функционирование организма как целого, его приспособление к окружающей среде.
Структура тела.
Снаружи тело человека покрыто кожей. Кости и мышцы, расположенные под ней, образуют опорно-двигательный аппарат. Внутри тела находятся две полости тела — брюшная и грудная, которые разделены перегородкой — мышечной диафрагмой. В этих полостях располагаются внутренние органы. В грудной — легкие, сердце, сосуды, дыхательные пути и пищевод. В брюшной полости слева (под диафрагмой) — желудок, справа — печень с желчным пузырем. Ниже располагаются кишечник, поджелудочная железа и селезенка. Многие органы брюшной полости, как фартуком, прикрыты брюшиной. Около позвоночника в области поясницы расположены почки, от которых отходят мочеточники, ведущие в мочевой пузырь с мочеиспускательным каналом.
Половые органы женщины — яичники, маточные трубы и матка — также находятся в брюшной полости. Половые органы мужчины — яички — располагаются в мошонке, вне брюшной полости, так как для их нормальной работы требуется более низкая температура, чем температура внутренних органов.
На голове располагаются органы чувств: непарные — нос, язык и парные — глаза, уши, скрытый в костях черепа вестибулярный аппарат — орган равновесия. Внутри черепной коробки находится головной мозг, а в канале позвоночника — спинной мозг. Они соединяются через затылочное отверстие черепа.
Органы и системы органов.
Анатомически обособленные части тела, имеющие чёткую структуру и выполняющие определенные функции, называются органами. Каждый орган имеет свою, только ему присущую форму и занимает определенное место в организме.
Органы, выполняющие общие физиологические функции, объединяются в систему органов.
У человека те же системы органов, что и у других млекопитающих: покровная, костно-мышечная, дыхательная, кровеносная, пищеварительная, выделительная, система органов размножения, нервная и эндокринная.
Последние две системы обеспечивают согласованную работу всех органов. Нервная система осуществляет регуляцию с помощью электрохимических сигналов, нервных импульсов. Эндокринная система действует с помощью биологически активных веществ — гормонов, которые поступают в кровь и, дойдя до органов, изменяют их работу. Нервная и эндокринная системы работают вместе и дополняют одна другую.
Различают три основных типа телосложения: астенический, нормостенический и гиперстенический.
Астенический тип телосложения. Женщин данной конституции характеризуют общая худощавость, длинная и тонкая шея, узкие плечи, плоская и узкая грудная клетка, удлиненные тонкие конечности, вытянутое лицо и тонкий нос. Рост чаще выше среднего. Мышцы у таких женщин развиты слабо. Поэтому им недостает силы и выносливости. Зато представительницы данной группы энергичны, легки и изящны, имеют небольшой вес. Из очевидных плюсов астенического телосложения стоит назвать минимальную склонность к полноте.
Нормостенический тип телосложения. У женщин данной конституции основные размеры тела пропорциональны. Такие дамы часто обладают стройными ногами, тонкой талией и, в целом, красивой гармоничной фигурой. Рост чаще средний. Такие люди от природы хорошо скоординированы, резки и быстры.
Гиперстенический тип телосложения. Женщины данной конституции имеют кости тяжелые и широкие, объемные плечи, широкую и короткую грудную клетку, чуть укороченные конечности (как правило). Рост чаще ниже среднего. От природы такие дамы обладают силой и выносливостью, но обделены гибкостью и изяществом.Кроме того, к недостаткам гиперстенического типа телосложения относится невысокая скорость обмена веществ, что подразумевает повышенную склонность к полноте.
79. Мышцы грудной клетки
Мышцы грудной клетки (лат. - mm. thoracis) разделяют на два слоя: поверхностный слой, прикрывающий грудную клетку снаружи, и глубокий слой, представляющий собой собственно мышцы грудной клетки.
Поверхностный слой мышц грудной клетки
Мышцы поверхностного слоя крепятся к плечевой кости и костям пояса верхней конечности и включают в себя: подключичную мышцу, большую грудную мышцу, малую грудную мышцу, переднюю зубчатую мышцу.
Подключичная мышца (лат. - m. subclavius) – небольшая продолговатая мышца, служащая для смещения ключицы вниз и кнутри и удержания ее в грудиноключичном суставе, а также для поднимания I ребра (фиксированное положение плечевого пояса). Местонахождение - ниже ключицы, практически параллельно ей, прикрыта большой грудной мышцей. Начало мышцы лежит на кости и хряще I ребра, крепление — на нижней поверхности акромиальной части ключицы.
Большая грудная мышца (лат. - m. pectoralis major) – широкая мышца. Необходима для приведения и вращения плечевой кости вовнутрь, опускание руки (при горизонтальном положении руки), смещая ее вперед и внутрь, принимает участие во вдохе (при фиксированном положении руки) путем расширения грудной клетки и поднимания ребра. Точка начала находится на внутренней половине ключицы, передней поверхности рукоятки и тела грудины, хрящах пяти-шести верхних ребер и передней стенке фиброзного влагалища прямой мышцы живота. Мышца полностью находится в передневерхней части грудной клетки, ограничивая спереди подмышечную ямку. Крепление расположено на большой грудной мышце на гребне большого бугорка плечевой кости.
Малая грудная мышца (лат. - m. pectoralis minor) – плоская треугольная мышца. Необходима для смещения плечевого пояса вперед и вниз, поднятия ребер (при фиксированном положении лопатки). Мышца начинается в местах соединения костной и хрящевой частей III–V ребер. Располагается под большой грудной мышцей. Поднимаясь, мышечные пучки сливаются, крепясь к клювовидному отростку лопатки.
Передняя зубчатая мышца (лат. - m. serratus anterior) – плоская широкая мышца, предназначенная для смещения лопатки вперед и кнаружи, путем оттягивания ее от позвоночного столба, и участия во вращении лопатки при подъеме руки к вертикальному положению. Также мышца фиксирует лопатку (наряду с ромбовидной мышцей, совершая прижатие ее к поверхности грудной клетки). Мышца точкой начала имеет наружную поверхность восьми-девяти верхних ребер, на сухожильной дуге между I и II ребрами. Полностью располагается в переднебоковом отделе грудной мышцы, будучи частично накрытой большой грудной мышцей. Крепление располагается на медиальном крае лопатки и ее нижнем угле.
Глубокий слой мышц грудной клетки
В состав глубокого слоя входят наружные межреберные мышцы, внутренние межреберные мышцы, подреберные мышцы, поперечная мышца груди, мышцы, поднимающие ребра.
Наружные межреберные мышцы (лат. - mm. intercostales externi) нужны для поднимания ребер, таким образом они участвуют в дыхательных движениях груди (вдох). Начало мышц расположено на верхнем крае вышерасположенного ребра, за исключением XII, но крепление осуществляется к верхнему краю нижерасположенного ребра. Мышцы находятся в межреберных промежутках от бугорков ребер сзади до места соединения ребер с их хрящами впереди. Там где находятся хрящи, наружных межреберных мышц нет, поскольку в той области имеется межреберная перепонка (лат. - membrana intercostalis externa).
Внутренние межреберные мышцы (лат. - mm. intercostales interni) принимают непосредственное участие в дыхательных движениях грудной клетки, опуская ребра (выдох). Начало мышц находится на верхнем крае нижерасположенного ребра, а крепление - на верхнем крае вышерасположенного. Местонахождение мышц – межреберные пространства от углов ребер до бокового края грудины. Кзади от угла ребра мышц нет, поскольку пространство заполнено внутренней межреберной перепонкой (лат. - membrana intercostales interna).
Выделяют также самые внутренние мышцы (лат. - mm. intercostales intimi), находящиеся на внутренней поверхности внутренних межреберных мышц, местом крепления которых является внутренняя поверхность смежных ребер.
Подреберные мышцы (лат. - mm. subcostales) необходимы для проведения акта выдоха. Начало мышц расположено аналогично началу внутренних межреберных мышц, за исключением того, что крепление ведется не к смежным ребрам, вместо этого – перекидывание через одно ребро. Находятся подреберные мышцы в нижней половине заднего отдела внутренней поверхности грудной клетки.
Поперечная мышца груди (лат. - m. transversus thoracis) - плоская, тонкая, веретенообразная мышца, необходимая для осуществления выдоха. Начало ведет от внутренней поверхности мечевидного отростка и нижней части тела грудины. Расположена на задней поверхности хрящей III–V ребер, прилегает к внутренней поверхности грудной стенки. Крепится поперченная мышца груди к точке соединения хрящевых и костных составляющих внутренней поверхности II–VI ребер.
Мышцы, поднимающие ребра (лат. - mm. levatores costarum), - веретенообразные мышечные пучки, имеющие направление к соседним нижерасположенным ребрам или перекидывающиеся через одно ребро. Делятся на короткие мышцы, поднимающие ребра (лат. - mm. levatores costarum breves) и длинные мышцы, поднимающие ребра (лат. - mm. levatores costarum longi). Мышца необходима для поднимания ребер, также принимает непосредственное участие во вдохе. Начало расположено на поперечных отростках VII шейного позвонка и I–XI грудных позвонков, а крепление — в углах нижерасположенных ребер.
Данная группа мышц расположена в грудном отделе позвоночного столба под мышцей, выпрямляющей позвоночник.
Фасции грудной клетки
Грудная фасция (лат. - fascia pectoralis), состоит из двух листков: поверхностного и глубокого. Поверхностный листок предназначен для покрытия наружной поверхности большой грудной мышцы (у женщин поверхностный листок грудной фасции необходим для отделения большой грудной мышцы от молочной железы). Глубокий листок расположен между грудными мышцами. Верхняя его часть срастается с ключицей и клювовидным отростком, в центральной части – с грудиной, переходя на переднюю зубчатую мышцу и в фасцию брюшной стенки. Перекидываясь с нижнего края большой грудной мышцы на нижний край широкой мышцы спины, глубокий листок служит настилом области подкрыльцовой ямки, создавая подкрыльцовую фасцию (лат. - fascia axillaris).
Внутригрудная фасция (лат. - fascia endothoracica) служит настилом во внутренней поверхности стенок грудной клетки.
Диафрагма
Диафрагма (лат. - diaphragma), - тонкая, широкая, непарная, изогнутая выпуклой стороной вверх пластинка, именуемая также грудобрюшной преградой. Служит мышечной перегородкой между полостью груди и брюшной полостью. Диафрагма замыкает нижнее отверстие грудной клетки.
Диафрагма - главная дыхательная мышца. Для способствования вдоху, она уплощается при сокращении, таким образом прибавляя грудной клетки объема.В расслабленном состоянии имеет сферически выпуклую форму, уменьшая объем грудной клетки, что обеспечивает выдох. Во время сокращения наряду с мышцами брюшного пресса диафрагма помогает работе брюшного пресса.
Диафрагма состоит из мышечных пучков от костных и хрящевых частей нижней апертуры грудной клетки и поясничных позвонков, направленных к центру и там переходящих в сухожильные пучки, образующие сухожильный центр (лат. - centrum tendineum). Этот центр имеет форму трилистника. Все мышечные пучки диафрагмы, которые идут, направляются к центру, где переходят в сухожильные пучки и образуют сухожильный центр, имеющий вид трилистника. В нем обнаруживает себя четырехстороннее отверстие полой вены (лат. - foramen venae cavae), служащее пропуском для полой вены.
Диафрагма делится на три части: грудинную (лат. - pars sternalis diaphragmatis), реберную (лат. - pars costalis diaphragmatis), поясничную (лат. - pars lumbalis diaphragmatis). Начало грудинной части расположено на задней поверхности мечевидного отростка, реберной на внутренней поверхности костных и хрящевых частей шести нижних ребер, поясничной - от переднебоковой поверхности I–III поясничных позвонков и сухожильных поясничнореберных связок. Реберная часть наиболее обширна. Пучки ее имеют направление вверх и кнутри. Поясничная часть в своем составе содержит правую ножку (лат. - crus dextrum) и левую ножку (лат. - crus sinistrum).
Медиальная дуговая связка (лат. - lig. arcuatum mediale) направлена от тела к поперечному отростку I поясничного позвонка, латеральная дуговая связка (лат. - lig. arcuatum laterale) имеет направление от поперечного отростка I поясничного позвонка к XII ребру; срединная дуговая связка (лат. - lig. arcuatum medianum) служит замыкающим звеном аортального отверстие. Центральные мышечные пучки поясничной части являются ограничителями аортального отверстия (лат. - hiatus aorticus), служащего для пропуска аорты. Немного ниже находится пищеводное отверстие (лат. - hiatus esophageus), которое пропускает пищевод.
Грудная и брюшная диафрагменные поверхности покрыты фасциями.
80. Методы исследований
Для изучения строения тела человека и его функций пользуются различными методами исследований. Для изучения морфологических особенностей человека выделяют две группы методов. Первая группа применяется для изучения строения организма человека на трупном материале, а вторая — на живом человеке.
В первую группу входят:
1) метод рассечения с помощью простых инструментов (скальпель, пинцет, пила и др.) — позволяет изучать. строение и топографию органов;
2) метод вымачивания трупов в воде или в специальной жидкости продолжительное время для выделения скелета, отдельных костей для изучения их строения;
3) метод распиливания замороженных трупов — разработан Н. И. Пироговым, позволяет изучать взаимоотношения органов в отдельно взятой части тела;
4) метод коррозии — применяется для изучения кровеносных сосудов и других трубчатых образований во внутренних органах путем заполнения их полостей затвердевающими веществами (жидкий металл, пластмассы), а затем разрушением тканей органов при помощи сильных кислот и щелочей, после чего остается слепок от налитых образований;
5) инъекционный метод — заключается в введении в органы, имеющие полости, красящих веществ с последующим осветлением паренхимы органов глицерином, метиловым спиртом и др. Широко применяется для исследования кровеносной и лимфатической систем, бронхов, легких и др.;
6) микроскопический метод — используют для изучения структуры органов при помощи приборов, дающих увеличенное изображение. Ко второй группе относятся:
1) рентгенологический метод и его модификации (рентгеноскопия, рентгенография, ангиография, лимфография, рентгенокимография и др.) — позволяет изучать структуру органов, их топографию на живом человеке в разные периоды его жизни;
2) соматоскопический (визуальный осмотр) метод изучения тела человека и его частей — используют для определения формы грудной клетки, степени развития отдельных групп мышц, искривления позвоночника, конституции тела и др.;
3) антропометрический метод — изучает тело человека и его части путем измерения, определения пропорции тела, соотношение мышечной, костной и жировой тканей, степень подвижности суставов и др.;
4) эндоскопический метод — дает возможность исследовать на живом человеке с помощью световодной техники внутреннюю поверхность пищеварительной и дыхательной систем, полости сердца и сосудов, мочеполовой аппарат.
В современной анатомии используются новые методы исследования, такие как компьютерная томография, ультразвуковая эхолокация, стереофотограмметрия, ядерно-магнитный резонанс и др.
В свою очередь из анатомии выделились гистология — учение о тканях и цитология — наука о строении и функции клетки.
Для исследования физиологических процессов обычно использовали экспериментальные методы.
На ранних этапах развития физиологии применялся метод экстирпации (удаления) органа или его части с последующим наблюдением и регистрацией полученных показателей.
Фистульный метод основан на введении в полый орган (желудок, желчный пузырь, кишечник) металлической или пластмассовой трубки и закреплении ее на коже. При помощи этого метода определяют секреторную функцию органов.
Метод катетеризации применяется для изучения и регистрации процессов, которые происходят в протоках экзокринных желез, в кровеносных сосудах, сердце. При помощи тонких синтетических трубок — катетеров — вводят различные лекарственные средства.
Метод денервации основан на перерезании нервных волокон, иннервирующих орган, с целью установить зависимость функции органа от воздействия нервной системы. Для возбуждения деятельности органа используют электрический или химический вид раздражения.
В последние десятилетия широкое применение в физиологических исследованиях нашли инструментальные методы (электрокардиография, электроэнцефалография, регистрация активности нервной системы путем вживления макро- и микроэлементов и др.).
В зависимости от формы проведения физиологический эксперимент делится на острый, хронический и в условиях изолированного органа.
Острый эксперимент предназначен для проведения искусственной изоляции органов и тканей, стимуляции различных нервов, регистрации электрических потенциалов, введения лекарств и др.
Хронический эксперимент применяется в виде целенаправленных хирургических операций (наложение фистул, нервнососудистых анастомозов, пересадка разных органов, вживление электродов и др.).
Функцию органа можно изучать не только в целом организме, но и изолировано от него. В таком случае органу создают все необходимые условия для его жизнедеятельности, в том числе подачу питательных растворов в сосуды изолированного органа (метод перфузии).
Применение компьютерной техники в проведении физиологического эксперимента значительно изменило его технику, способы регистрации процессов и обработку полученных результатов.
Билет 92. Верхние и нижние зубные ряды. Роль зубов в пищеварении.
Зубные ряды постоянного прикуса представлены 28 или 32 зубами по 4 резца, 2 клыка, 4 премоляра и 4-6 моляра на каждой челюсти. Формирование зубных рядов начинается с прорезывания первого постоянного моляра в возрасте 6 лет и заканчивается прорезыванием второго моляра в возрасте 12-13 лет. Третий моляр, не являющийся обязательным, прорезывается в 18-летнем возрасте.
Зубные ряды постоянного прикуса образованы зубами различной формы. Их функция также различна. Передняя группа зубов (резцы, клыки) откусывает и разрывает пищу, премоляры и моляры раздробляют ее и окончательно измельчают.
Зубной ряд получает дополнительную устойчивость за счет аркообразного строения дуги и наклона коронок. Дело в том, что язычный размер моляров и премоляров меньше щечного. Такое расположение зубов делает нижнюю челюсть более устойчивой к боковым воздействиям. Коронки нижних малых и коренных зубов, кроме того, наклонены вперед, что делает их более устойчивыми к сдвигам назад. К анатомическим особенностям, делающим зубы верхней челюсти более устойчивыми, следует отнести наличие трех корней моляров и большой размер корней передних зубов по сравнению с аналогичными нижними.
Верхний зубной ряд шире нижнего. Большой размер верхней зубной дуги объясняется различием в размере первых и вторых резцов: верхние резцы шире нижних. Несоответствие в размерах зубных рядов приводит к тому, что зубы нижней челюсти имеют контакты с зубами верхней челюсти не только в положении центральной окклюзии, но и при боковых смещениях
Различие в размерах отражается и на характере смыкания зубов. В связи с тем что верхние резцы шире нижних, зубы верхней челюсти как бы оттянуты назад и каждый зуб имеет два антагониста: основной и побочный. Исключение составляют нижние первые резцы и верхние третьи моляры, имеющие лишь по одному антагонисту.
Различают зубную, альвеолярную и базальную дуги. Альвеолярная дуга проходит по вершине альвеолярного гребня, а базальная - по верхушкам корней зубов, отчего часто называется апикальным базисом. На верхней челюсти апикальный базис уже альвеолярной дуги, последняя в свою очередь меньше зубной. На нижней челюсти эти взаимоотношения обратные: базальная дуга шире альвеолярной, а последняя больше зубной. Благодаря таким соотношениям жевательное давление от верхнего зубного ряда концентрируется на более узком участке базальной дуги, а на нижней челюсти - на более широком пространстве.
Размер зубных рядов с возрастом уменьшается. Межзубные контактные пункты вследствие физиологической подвижности зубов стираются и превращаются в контактные площадки. Но непрерывность зубных рядов не нарушается в силу склонности коренных зубов к мезиальному смещению. Размер же зубной дуги уменьшается до 1 см. Описание строения зубных рядов относится к так называемым физиологическим прикусам. Но, кроме них, имеются аномалийные формы прикуса, при которых нарушаются форма и размеры зубов, зубных дуг, а также меняется характер смыкания.
Роль зубов в пищеварении.
Важным отделом пищеварительной системы человека являются зубы. Роль зубов в пищеварении неоценима. Они служат для захвата пищи, размельчения пищи и перемещения ее в дальнейшие отделы ротовой полости.
Билет №95
Строение поджелудочной железы. Функция поджелудочной железы в пищеварении и
регуляции глюкозы в крови.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА, пищеварительная и эндокринная железа.
Строение. У человека поджелудочная железа весит от 80 до 90 г, расположена вдоль задней стенки брюшной полости и состоит из нескольких отделов: головки, шейки, тела и хвоста. Головка находится справа, в изгибе двенадцатиперстной кишки - части тонкого кишечника - и направлена вниз, тогда как остальная часть железы лежит горизонтально и заканчивается рядом с селезенкой. Поджелудочная железа состоит из двух типов ткани, выполняющих совершенно разные функции. Собственно, ткань поджелудочной железы составляют мелкие дольки - ацинусы, каждый из которых снабжен своим выводным протоком. Эти мелкие протоки сливаются в более крупные, в свою очередь впадающие в вирсунгиев проток - главный выводной проток поджелудочной железы. Дольки почти целиком состоят из клеток, секретирующих сок поджелудочной железы (панкреатический сок, от лат. pancreas - поджелудочная железа). Панкреатический сок содержит пищеварительные ферменты. Из долек по мелким выводным протокам он поступает в главный проток, который впадает в двенадцатиперстную кишку. Главный проток поджелудочной железы расположен вблизи общего желчного протока и соединяется с ним перед впадением в двенадцатиперстную кишку. Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, - т.н. островки Лангерганса. Островковые клетки выделяют гормоны инсулин и глюкагон.
Функции поджелудочной железы клеток, которой заключаются в выработке достаточного количества пищеварительных ферментов, в состав панкреатического сока синтезирует вещества белковой природы, участвующие в расщеплении сложных жиров, белков и углеводов. Эти питательные вещества поступают в организм в сложном виде, в составе продуктов питания, но всасываться организмом и включаться в обмен веществ могут только в том случае, когда в тонком кишечнике произойдет их расщепление до самых простых компонентов. Особенностью функции железы является то, что ферменты, предназначенные для переваривания белковой пищи, секретируются в состав панкреатического сока в неактивной форме (в виде проферментов-зимогенов) – при отсутствии препятствий к оттоку секрета их активация происходит только в просвете двенадцатиперстной кишки под действием фермента энтерокиназы. Это вещество, принимающее участие в процессах переваривания пищи, секретируется в слизистой оболочке двенадцатиперстной кишки только при наличии в ее просвете небольшого количества желчи. Под влиянием энтерокиназы начинается превращение трипсиногена в трипсин, а уже этот фермент активирует остальные вещества, необходимые для переваривания и всасывания белковых компонентов пищи (химотрипсин, эластазу, карбоксипептидазы А и В, рибонуклеазы).
Инсулин выделяется из клеток непосредственно в кровь. Он имеет решающее значение в процессе контролирования уровня сахара в крови. Сахар, содержащийся в крови, сначала попадает через кишечник в кровоток, а затем попадает внутрь клетки с помощью инсулина. Сахар необходим всем клеткам организма для нормального функционирования, но в случае недостатка или полного отсутствия инсулина сахар в крови не в состоянии достичь клеток. В этих условиях уровень сахара в крови постоянно увеличивается, что имеет опасные для здоровья последствия. Другой важный гормон, вырабатываемый поджелудочной железой, называется глюкагон. Глюкагон работает в противовес инсулину. Когда работоспособность клеток оказывается в опасности из-за нехватки сахара в крови, глюкагон мобилизирует запасы глюкозы из других органов, главным образом из печени. В случае отсутствия поджелудочной железы (после операции) глюкагон перестает вырабатываться. Этот фактор должен обязательно учитываться при лечении больных. Производство энзимов поджелудочной железы и инсулина – два важных процесса, которые между собой не связаны. При повреждении поджелудочной железы они могут быть нарушены независимо друг от друга.
|
вопрос 4
|
вопрос 5
|
вопрос 6
|
Вопрос 7
|
|
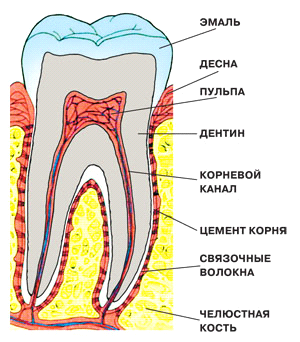 Эмаль зуба - оболочка, покрывающая зуб и имеющая сложную кристаллическую структуру из минерального вещества. Это самая твердая часть зуба. Эмаль зуба - оболочка, покрывающая зуб и имеющая сложную кристаллическую структуру из минерального вещества. Это самая твердая часть зуба.
Цемент - ткань зуба, по составу очень близкая к костной, она покрывает корень зуба и прочно с ним связана.
Дентин - это также твердая часть зуба, но его прочность значительно ниже, чем у эмали за счет того, что в нем содержится меньшее количество минеральных органических веществ. Дентин покрыт цементом и эмалью. Полость дентина заполнена пульпой и он полностью испещрен множеством тончайших каналов, через которые в дентине осуществляется обмен веществ.
Пульпа - это соединительная ткань, испещренная нервами и сосудами, через которую происходит питание зуба. Структура пульпы мягкая и рыхлая.
Признаки зубов. Определить принадлежность зуба к правой или левой половине зубных дуг можно по трем признакам: признаку угла коронки, признаку кривизны эмали коронки и признаку корня (рис. 1).Признак угла коронки выражен в большей остроте угла между режущим краем (жевательной поверхностью) и мезиальной поверхностью по сравнению с углом между режущим краем (жевательной поверхностью) и дистальной поверхностью коронки.2. Признак кривизны коронки характерен крутой кривизной вестибулярной поверхности у мезиального края и пологим скатом этой кривизны к дистальному краю.3. Признак положения корня (виден только на извлеченном из челюсти зубе, или на рентгенограмме) характерен в отклонении корня дистально по отношению к продольной оси коронки зуба.
Вопрос 8.
Полость рта– это первый отдел пищеварительной системы человека, где начинается механическая и химическая обработка пищи. Она ограничивается внутренними частями щек, губами, небом и основанием языка.
Полость рта человека делится на две части. Первой считается преддверие ротовой полости, которое ограничено зубами и деснами с задней стороны, и губами с передней. Вторая – это сама полость рта, состоящая из щек, языка, слюнных желез и неба.
Твердое небо (palatum durum) — костная стенка, отделяющая ротовую полость от полости носа, которая одновременно является крышей ротовой полости и дном полости носа. Твердое небо занимает передние 2/3 неба. По форме оно представляет собой выпуклый свод, образованный в передней части небными отростками верхнечелюстных и резцовых костей, а в задней — горизонтальными пластинками небных костей.
Строение твердого неба
Слизистую кожистую оболочку твердого неба покрывает многослойный плоский неороговевающий эпителий. Под ним в подслизистом слое располагается венозное сплетение. По срединной линии твердого неба проходит небный шов, разделяющий его на две половины. От шва по сторонам отходят поперечные небные валики.
Впереди небного шва аборальнее резцовых зацепов расположен треугольный резцовый сосочек, сбоку от него находится носонебный канал, через который сообщаются носовая и ротовая полости.
В задней части твердое небо без отчетливых границ переходит в мягкое небо, а по бокам – вдесну.Твердое небо разделяют на четыре зоны — железистую, жировую, зону небного шва и краевую.Жировая зона занимает переднюю часть твердого неба. В этой зоне под слизистой оболочкой присутствует жировая клетчатка, являющаяся аналогом подслизистой основы иных участков ротовой полости.Железистая зона располагается в задней части твердого неба. В этой зоне между надкостницей костных пластинок и слизистой оболочкой размещаются малые слюнные железы, вырабатывающие слизистый секрет.Краевая зона дугой охватывает твердое небо, являясь местом его перехода в десну верхней челюсти. В этой зоне твердого неба плотно сращены его слизистая оболочка и надкостница альвеолярных отростков.Зона небного шва проходит вдоль срединной линии твердого неба. В этой зоне плотно сращены слизистая оболочка твердого неба с надкостницей костных пластинок, а эпителий образует характерные складки (небные валики), которые особенно выражены у детей. Во взрослом возрасте эти складки сглажены, а у стариков могут вообще отсутствовать. Костное сращение небного шва завершается к 35-45 годам.Неподвижность надкостницы твердого неба обуславливает ее плотное сращение со слизистой оболочкой в краевой зоне и зоне небного шва.
|
Нумерация зубов в стоматологии используется врачами для удобства диагностики и заполнения зубной карты. Каждому из зубов присваивается двузначное число по следующему принципу: все человеческие зубы делят на четыре сектора, расположенные по часовой стрелке. Первый сектор - зубы расположенные с левой стороны верхней челюсти. Таким образом, левый верхний резец носит номер 11, а левый верхний зуб мудрости № 18.С левой стороны челюсти нижней, зубы расположены под номерами от 21 (нижний левый резец) до 28 (нижний левый зуб мудрости). Нижняя челюсть справа содержит зубы с 31 по 38, и наконец, с правой стороны верхней челюсти - 41 - 48.
Десна – слизистая оболочка альвеолярных частей верхней и нижней челюстей. Десна покрывает челюсти от шейки зубов до подвижной оболочки дна ротовой полости.Десна состоит из многослойного плоского ороговевающего эпителия и собственной пластинки с поверхностным сосочковым и более глубоким сетчатым слоем.
Строение десны
Ткань десны можно подразделить на следующие части:
Свободная.
Свободная часть включает в себя следующие элементы:
Межзубные сосочки – находятся в конце десны.
Десневые сосочки – прилегают к поверхности зубов.
Десневые желобки – находятся в месте прилегания свободной десны к зубу и обрамляют его шейку. Такие желобки выполняют весьма важную функцию, позволяющую обеспечить здоровье пародонта: они отвечают за герметизацию и не допускают проникновение патогенных бактерий. Ткань свободной десны представляет собой эластичные и коллагеновые волокна и испещрена множеством нервных окончаний. Прикрепленная(альвеолярная). Альвеола представляет собой неподвижный участок, который плотно соединен с прилегающими тканями. Маргинальная. Данная часть десны прилегает к шейке зуба и защищает периодонт от различных механических травм. Структура маргинальной десны включает в себя следующие элементы:Слизистая оболочка. Ороговевшийэпителий. Именно ороговевшие клетки многослойного эпителия позволяют маргинальной части десны выполнять защитную функцию, ведь в их состав входят глюкозаминогликаны. Данные вещества предотвращают проникновение патогенных микроорганизмов и инфекций, тем самым оберегая зуб от различных заболеваний.
ВОПРОС 9. Гистологическое строение зуба.
Каждый зуб состоит из корня, шейки и коронки.
Корень зуба находится в специальном углублении челюсти – альвеоле. Основная функция корня – крепление зуба к челюсти с помощью мощного связочного аппарата.
Шейка зуба отделяет корень от коронки и у здорового зуба находится под десневым краем. Шейка начинается там, где заканчивается слой эмали.
Коронка зуба в норме выступает над краем десны. Коронка покрыта эмалью – самой твердой, жевательной частью зуба. В коронке зуба находится полость зуба, которая переходит в зубной канал. В полости зуба находится рыхлая ткань – зубная пульпа, которая заполняет как коронковую, так и корневую часть зубной полости. В пульпе проходят сосуды и нервы.
Связочный аппарат зуба состоит из прочных соединительнотканных волокон, соединяющих шейку и корень зуба с костной пластинкой, находящейся в альвеоле челюсти. В области шейки эти пучки волокон имеют почти горизонтальное направление и образуют вместе с десной и надкостницей круговую связку зуба, которая отделяет корневую часть от окружающей среды. Связочный аппарат выполняет не только фиксацию и амортизацию зуба во время жевания, ведь при жевании нагрузка на коренной зуб может достигать 100 кг и без подобных амортизаторов может произойти травма дна альвеолы. Все связки, сосуды и нервы зуба носят обобщающее название - периодонт. С точки зрения гистологии зуб состоит из нескольких видов тканей. Основная масса зуба представлена дентином. Коронка зуда покрыта эмалью, а корень зуба – цементом. Дентин – это коллаген, который очень сильно пропитан минеральными солями, в основном фосфорнокислой известью. Это придает дентину особую прочность при минимальной ломкости. Дентин пронизан огромным числом тончайших канальцев – до 50 тысяч на квадратный миллиметр поверхности. В них работают и обеспечивают рост, развитие и жизнеспособность зуба специальные клетки - одонтобласты. Следовательно, дентин – живая ткань. В ней достаточно интенсивно происходит обмен веществ.Эмаль по прочности приближается к алмазу. Эмаль в основной массе состоит из неорганического вещества. Она представлена эмалевыми призмами, которые отвечают за особую ее прочность, и межпризменным веществом. Неповрежденная эмаль покрыта эмалевой кожицей.Пульпа представлена кровеносными сосудами, лимфатическими сосудами, нервами, а также специальными клетками – одонтобластами. Одонтобласты формируют особый слой на поверхности зубной полости и своими многочисленными отростками проникают во все канальцы дентина, благодаря чему и осуществляется обмен веществ в столь прочном образовании, как зуб. Пульпа выполняет множество функций, среди которых и трофическая (питательная), и защитная, и регенеративная, и регуляторная. Обилие сосудов и нервов в столь замкнутом пространстве при развитии воспаления довольно быстро приводит к сильному болевому синдрому. Цемент покрывает корневую часть зуба и отвечает за прикрепление связочного аппарата к зубу. Состав зубного цемента близок к составу костной ткани. Кровоснабжение зуба осуществляется веточками, отходящими от наружной сонной артерии. Наиболее значимые веточки – верхнечелюстная и нижняя альвеолярная артерии. Венозная система повторяет артериальную. Венозная система зубов тесно связана с мозговыми венозными синусами, поэтому стоматологические заболевания могут давать осложнения в виде тромбозов вен твердой мозговой оболочки. Иннервация зубов осуществляется в основном тройничным нервом. Название тройничный происходит от трех веточек этого нерва – верхнечелюстного, нижнечелюстного и глазного.
|
Железы пищеварительной системы.
Переваривание пищи происходит под действием ряда веществ — ферментов, содержащихся в отделяемом в пищеварительный канал соке нескольких крупных желёз. В ротовую полость открываются протоки слюнных желёз, выделяемая ими слюнасмачивает ротовую полость и пищу, способствует ее перемешиванию и формированию пищевого комка. Также при участии ферментов слюны амилазы и мальтазы в ротовой полости начинается переваривание углеводов. В тонкий кишечник, а именно в двенадцатиперстную кишку, выделяются сок поджелудочной железы и золотисто-жёлтый секрет печени — жёлчь. Сок поджелудочной железы содержит бикарбонаты и ряд ферментов, например, трипсин, химотрипсин, липазу, панкреатическуюамилазу, а также нуклеазы. Желчь, прежде чем попасть в кишечник, накапливается в желчном пузыре. Ферменты желчи разделяют жиры на мелкие капли, что ускоряет расщепление их липазой.
Слюнные железы. Слюнные железы выделяют слюну, состоящую из белкового секрета (серозного) и слизистого компонента. Белковый секрет выделяют околоушные железы, слизистый — нёбные и задние язычные; поднижнечелюстные и подъязычные — смешанный секрет. Основными компонентами слюны являются: муцин — слизистое белковое вещество, лизоцим — бактерицидное вещество, ферменты амилаза и мальтаза.
Различают малые и большие слюнные железы. К малым относятся губные, щечные, зубные, язычные, нёбные. Эти железы расположены в соответствующих участках слизистой оболочки рта. Больших слюнных желез три пары: околоушные,поднижнечелюстные и подъязычные; они лежат вне слизистой оболочки рта, но выводные протоки открываются в полость рта.
Печень — самая крупная железа (масса до 1,5 кг). Большая часть находится в правом подреберье, меньшая заходит в левую сторону брюшной полости. Основной секрет, который печень выделяет в пищеварительную систему, — желчь. Желчь эмульгирует жиры, активирует жирорасщепляющие ферменты поджелудочной железы, но сама ферменты не содержит. В печени углеводы превращаются в гликоген. Печень также осуществляет барьерную функцию, обезвреживая ядовитые вещества, появляющиеся в организме в процессе обмена веществ. Вне процесса пищеварения желчь собирается в желчном пузыре. Поджелудочная железа — Поджелудочная железа относится к железам смешанного типа. Экзокриннаячасть вырабатывает панкреатический сок, содержащий трипсиноген, амилазу, мальтазу, лактазу, липазу, нуклеазу. Эндокринная часть вырабатывает гормоны:инсулин и глюкагон. Строение поджелудочной железы очень необычное: она имеет головку, тело и хвост. Между головкой и телом поджелудочной железы находится узкая часть, которая называется шейкой. Длина поджелудочной железы у взрослого человека - от 16 до 22 см, толщина 2~3 см, а весит она около 80 г.Поджелудочная железа имеет альвеолярно-трубчатое строение. Она заключена в капсулу из соединительной ткани, от которой внутрь отходят перегородки, делящие ее на дольки. Эти дольки состоят из железистой ткани и системы выводных протоков. В дольках расположены клетки железы, вырабатывающие панкреатический сок. Протоки долек соединяются в более крупные, объединяясь в конечном счете в общий выводной проток.
ВОПРОС 10. КОСТИ ЛИЦЕВОГО ЧЕРЕПА
Лицевой череп находится под мозговым, является костной основой для лица начальных отделов пищеварительной и дыхательной систем. К его костям крепятся жевательные мышцы.
Включает в себя 15 костей, из которых 6 парные (верхняя челюсть, скуловая, носовая, слезная, небная, нижняя носовая раковина) и 3 непарных (нижняя челюсть, сошник, подъязычная кость).
1.Верхняя челюсть (maxilla) – образует стенки носовой полости, ротовой и глазниц. Части:· Глазничная поверхность· Передняя поверхность· Подвисочная поверхность· Носовая поверхность
· Лобный отросток· Скуловой отросток· Альвеолярный отросток (8 альвеол, межальвеолярные возвышения и альвеолярные борозды)
· Гайморова пазуха(открывается средний носовой ход)
· Клыковая ямка (собачья) – крепится мышца, поднимающая угол рта· Подглазничное отверстие· Слезная борозда
2.Скуловая кость(os zugomaticum) – от ее размера зависит форма лица. Части:· Латеральная поверхность · Височная поверхность ·Глазничная поверхность· Лобный отросток· Височный отросток3. Носова кость(os nasale) – крепится к лобной кости и к лобному отростку верхней челюсти. Образует спинку носа.4. Слезная кость(os lakrimale) – расположена на медиальной стенке глазницы. Имеет слезную борозду и слезный гребень, образует носослезный канал и ямку слезного мешка.5. Небная кость(os palatinum) – состоит из 2 пластинок (горизонтальная и вертикальная). Горизонтальная пластинка дополняет твердое небо, вертикальная латеральную стенку полости носа.6. Нижняя носовая раковина(concha nasalis inferior) – тонкая пластинка в полости носа.7. Нижняя челюсть(mandibula) – подвижная кость, состоящая из 2 частей, которые срастаются на 1 году жизни. Имеет форму подковы. Части:· Тело· 2 ветви (угол 110-130)· подбородочный выступ· альвеолярный отросток (16 альвеол, межальвеолярные перегородки и возвышения) · венечный отросток· мыщелковый отросток· вырезка нижней челюсти· нижнечелюстное отверстие (содержит нижний альвеолярный нерв, сосуды и нервы)· нижнечелюстная ямка· подъязычная ямка· жевательная бугристость (крепится жевательная мышца)· подбородочные отверстия· отверстие нижней челюсти8. Сошник (vomer) – прямоугольная пластинка, образующая перегородку носа, разделяющую полость на 2 неравные части.9. Подъязычная кость (os huoideum) –подковообразная по форме. Имеет 2 больших рога и 2 малых рога, располагается между нижней челюстью и гортанью в толще мышц. Крепится к ней перепонкой. Все кости черепа соединяются посредством швов, поэтому они неподвижны. Кости основания черепа соединяются синхондрозами. С возрастом швы и синхондрозы заменяются синостозами.
II.Придаточные пазухи носа или синусы, это воздухоносные полости, расположенные в костях лицевого черепа. Пазухи выстланы слизистой оболочкой, которая постоянно вырабатывает слизь.
Задача этой слизи состоит в том, чтобы противодействовать различным инфекционным заражениям. Все пазушные полости «стекаются» к носу, а в задней его части существует соединение с ушным каналам и горлом.
Полость носа в нормальном состоянии увлажнена. Увлажнение это результат естественных выделений из пазушных полостей.
|
Мочевыделительная система.
Мочевыделительная система (мочевая система) человека — система органов, формирующих, накапливающих и выделяющих мочу у человека. Состоит из пары почек, двух мочеточников,мочевого пузыря и мочеиспускательного канала.
Почки состоят из мельчайших функциональных структурных образований - нефронов. Количество их очень велико. В каждой почке здорового человека содержится приблизительно от 800 тыс до 1,2 млн нефронов.Нефрон, в свою очередь, состоит из клубочка и канальцев.
В основных чертах клубочек, или гломерула, имеет следующее строение. Он состоит из приносящей артериолы, по которой в него поступает кровь. Внутри клубочка приносящая артериола распадается на множество клубочковых (гломерулярных) капилляров. Капилляры на выходе из клубочка сливаются в выносящую артериолу , по которой кровь возвращается в общий кровоток. В капиллярах клубочков происходит процесс, называемый клубочковой (гломерулярной) ультрафильтрацией (или просто фильтрацией). Этот процесс заключается в переходе воды плазмы крови и растворенных в ней небольших по размерам (низкомолекулярных) веществ из просвета капилляров через их стенки в канальцы. В частности, в клубочках помимо воды легко фильтруются натрий, калий, хлор, глюкоза, аминокислоты, мочевина, креатинин и многие другие химические соединения и химические элементы. В то же время вещества крупных размеров (высокомолекулярные), например белки, растворенные в плазме крови, а также клетки крови (эритроциты, лейкоциты) практически не могут проникать через стенки клубочковых капилляров.
Процесс образования мочи проходит в два этапа. Первый проходит в капсулах наружного слоя почек (почечном клубочке). Вся жидкая часть крови, которая поступает в клубочки почек, фильтруется и попадает в капсулы. Так образуется первичная моча, которая представляет собой практически плазму крови. В первичной моче содержатся наряду с продуктами диссимиляции и аминокислоты, и глюкоза, и многие другие соединения, необходимые организму. Нет в первичной моче только белков из кровяной плазмы.
Второй этап образования мочи заключается в том, что первичная моча проходит по сложной системе канальцев, где последовательно всасываются нужные для организма вещества и вода. Все вредное для жизнедеятельности организма остается в канальцах и в виде мочи выводится из почек по мочеточникам в мочевой пузырь. Эта конечная моча и называется вторичной. Первичная моча ( клубочковый ультрафильтрат ) — жидкость, образующаяся в почечных тельцах почек непосредственно после отделения (ультрафильтрации) растворённых в крови низкомолекулярных веществ (как отходов жизнедеятельности, так и необходимых для метаболизма) от белков и форменных элементов .Вторичная моча — жидкость, образующаяся в почках после удаления из первичной мочи избытков воды, ценных для организма минеральных солей и органических веществ. Именно вторичная моча собирается в мочеточники, затем в мочевой пузырьи выводится в окружающую среду.
ВОПРОС 11 МЫШЦЫ И ФАСЦИИ ГОЛОВЫ. Мимические мышцы
Мышцы (musculi) — активная часть двигательного аппарата человека. Кости, связки, фасции образуют его пассивную часть.
Фасции головы
В состав фасции головы входят четыре части: височная фасция, фасция околоушной железы, жевательная фасция, щечноглоточная фасция.
Височная фасция (лат. - fascia temporalis) - прочную фиброзную пластинку, состоящая из поверхностной пластинки (лат. - lamina superficialis) и глубокой пластинки (лат. - lamina profunda). Предназначена для покрытия с двух сторон височной мышцы всем количеством листков.
Фасция околоушной железы (лат. - fascia parotidea), состоящая из двух листков, предназначена для покрытия околоушной железы
Жевательная фасция (лат. - fascia masseterica) необходима для покрытия жевательной мышцы.
Щечно-глоточная фасция (лат. - fascia buccopharyngea) служит для покрытия щечной мышцы. Фасция переходит на боковую стенку глотки.
У мимических мышц фасции отсутствуют вследствие их прямого расположения под кожей.
Все мышцы головы делятся на две группы: 1) мышцы лица и 2) жевательные мышцы.
Мимические мышцы (Круговая мышца глаза, Глазничная часть мышцы, Мышца, сморщивающая бровь, Мышца (мускул) гордецов). Эта группа мышц отличается от других отсутствием фасций. Сокращаясь, они вызывают сдвиг кожи, образование складок, морщин и определяют мимику лица.
Мимические мышцы расположены преимущественно в области лица и вместе с жевательными относятся к группе мышц головы. Во многих случаях мимические и жевательные мышцы функционируют совместно: при глотании, жевании, зевоте и, главное, членораздельной речи. Но основное назначение мимических мышц отражено в названии – это формирование мимики. Располагаясь непосредственно под кожей, мимические мышцы при своем сокращении сдвигают кожу, что приводит к образованию на ней разнообразных складок и морщин, придающих лицу то или иное выражение. При сложных ощущениях (эмоциях), таких как радость, стыд, боль, горе, от коры головного мозга по лицевому нерву к мимическим мышцам направляются нервные импульсы. Многочисленные комбинации сокращений этих мышц определяют богатейшее разнообразие мимики. Именно на примере мимических мышц ясно видна тесная связь нервной системы со скелетной мускулатурой. Тонкое строение, большая подвижность, а также близость к важнейшим органам чувств были той основой, на которой возникла и развилась роль мимических мышц в качестве выразителей психических переживаний человека. Мимические мышцы представляют собой тонкие мышечные пучки, которые одним концом прикрепляются к костям черепа, а другим вплетаются в кожу.Поэтому сокращение их вызывает смещение участков кожи и определяет мимику лица. При расслаблении мимических мышц кожа в силу своей упругости возвращается к исходному состоянию. Увядание кожи, повышенная сухость приводят к снижению ее упругих свойств и образованию морщин. Располагаясь группами вокруг естественных отверстий лица – глазниц, рта, носа, – мимические мышцы участвуют в замыкании или расширении этих отверстий и обеспечивают подвижность щек, губ и ноздрей. Мышечные пучки имеют круговое или радиальное направление. Круговые мышцы являются замыкателями отверстий, радиальные – расширителями.
|
Билеты по анатомии