Профилактика анафилаксии при оказании догоспитальной медицинской помощи
PAGE \* MERGEFORMAT 3
ОГЛАВЛЕНИЕ:
Введение………………………………………………………...………3
Глава 1. Теоретическая часть…………………………………...……..5
1.1 Понятие анафилаксии. Историческая справка………..........5
1.2 Факторы риска……………………………………………….6
1.3 Этиология………………………….…………….……..….…6
1.4 Иммунологический механизм анафилаксии………..…..….8
1.5 Классификация анафилактического шока…………………11
1.6 Клиническая картина анафилактического шока…….…….14
1.7 Диагностика…………………………………………….……15
1.8 Неотложная помощь…………………………………… ..….23
1.9 Профилактика………………………………………….….…27
Глава 2: Практическая часть……………………………………….…..29
Заключение……………………………………………….…….…….…35
Список использованных источников..……………………….…….….36
Приложения....…………………………………………………….…….37
ВВЕДЕНИЕ
Аллергические заболевания получили очень широкое распространение и представляют собой серьезную социальную, экономическую и медицинскую проблему. В практической деятельности с аллергическими заболеваниями сталкиваются врачи разных специальностей. От быстроты, четкости и правильности медицинской помощи нередко зависит жизнь пациента, так как некоторые аллергические реакции характеризуются непредсказуемым течением и риском развития жизнеугрожающих состояний.
По прогнозам Всемирной Организации Здравоохранения XXI век станет эпохой аллергии, потому что распространенность аллергических заболеваний стала увеличиваться в 2-3 раза каждые 10 лет и достигла масштаба эпидемии. В настоящее время аллергическая патология входит в шестерку наиболее частых заболеваний человека. По статистике, аллергией страдает каждый пятый житель нашей планеты: каждый шестой американец, каждый четвертый немец, от 15 до 35% россиян. Причины этого явления связаны с рядом факторов, способствующих аллергизации населения: ухудшением экологической обстановки; увеличением контактов населения с химическими веществами - как на производстве, так и в быту; нерациональным питанием, применением продуктов с консервантами, красителями, пищевыми добавками, увеличением производства и потребления лекарственных препаратов и самолечением.
Одним из наиболее опасных проявлений аллергии, нередко заканчивающихся летально, является анафилактический шок. За последние 10 лет частота развития анафилактического шока неуклонно растет, показывая собой общую тенденцию увеличения заболеваемости аллергическими болезнями.
Цель работы:
Изучить причины, вызывающие анафилактический шок и разработать рекомендации по профилактике анафилаксии при оказании догоспитальной медицинской помощи.
Задачи работы:
- Используя литературные источники, изучить клинические формы ипатогенез анафилактического шока.
- Определить наиболее часто встречающиеся причины анафилактического шока.
- Определить частоту летальности при анафилактическом шоке.
- Определить уровень осведомленности выпускников медицинского колледжа и медицинских работников об анафилактическом шоке, оказании первой медицинской помощи и профилактике при данной патологии.
- Разработать рекомендации по профилактике анафилактического шока.
Гипотеза: Величина летальности при анафилактическом шоке главным образом зависит от своевременности и правильности оказания скорой медицинской помощи.
Глава 1. Теоретическая часть
1.1 Понятие об анафилаксии и анафилактической реакции.
Историческая справка
Анафилаксия - аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена.
Анафилактическая реакция (анафилактическая фаза) – реакция, при которой комплекс антиген – антитело разрушает базофилы крови и тучные клетки тканей с выделением биологически активных веществ.
Анафилактический шок (АШ) – наиболее тяжелая форма анафилаксии, характеризующаяся острым нарушением гемодинамики, приводящим к недостаточности кровообращения и гипоксии всех жизненно важных органов.
Сенсибилизация - (лат sensibilis - чувствительный) - повышение чувствительности организма к воздействию какого-либо фактора окружающей или внутренней среды.
Скорость возникновения анафилактического шока — от нескольких секунд или минут до 5 часов от начала контакта с аллергеном. В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и длительность течения шока.
В 2013 г. исполнилось 100 лет с момента присуждения Нобелевской премии по физиологии и медицине Шарлю Рише в знак признания его работ по анафилаксии. Вместе с Полом Портье он обнаружил феномен, получивший название анафилаксии. Суть открытого ими в 1902 г. явления заключалась в том, что повторное введение антисыворотки к токсину морского анемона подопытной собаке, ранее хорошо переносившей введение больших ее доз, привело вместо защиты к смерти животного “на кончике иглы”. Вначале анафилаксия считалась экспериментальным феноменом; затем аналогичные реакции были обнаружены у людей, их стали обозначать как АШ.Термин “анафилаксия” (от греческого ana — обратный и philaxis — защита)быстро распространился в мире среди ученых разных стран.
1.2 Факторы риска
Оценка факторов риска крайне важна, поскольку они тоже участвуют в развитии анафилаксии, и, пожалуй, играют главенствующую роль в подтверждении диагноза и тактике выбора терапии. Правда, у некоторых лиц аллергические реакции развиваются в отсутствие каких-либо очевидных факторов риска. Однако есть целый ряд клинических ситуаций, при которых риск развития АФ повышается.
Лица с атопией имеют повышенный риск развития серьезных аллергических реакций на лекарства. Возраст (лекарственная аллергия чаще встречается у молодых и лиц пожилого возраста), генетический полиморфизм человеческого лейкоцитарного антигена (HLA гена главного комплекса гистосовместимости), а также сопутствующие вирусные инфекции (вирус иммунодефицита человека (ВИЧ), вирус Эпштейна–Барр (ВЭБ), вирусы герпеса) также связаны с повышенным риском развития иммунологических реакций на лекарства. Восприимчивость к лекарственной аллергии зависит также от генетического полиморфизма в метаболизме лекарств. Кроме того, актуальным является метод введения лекарства (внутривенный путь связан с более тяжелой реакцией и развитием анафилаксии).
Опыт показывает, что пациенты с предыдущими необъяснимыми реакциями во время анестезии также находится в группе риска по развитию аллергических реакций. Кроме того, множественные операции, процедуры, профессиональное воздействие антибиотиков, латекса и др. ассоциируются с повышенной частотой возникновения анафилаксии.
1.3 Этиология
Анафилактический шок развивается после контакта больного с непереносимым им аллергеном. Шок могут вызывать различные вещества, обычно белковой или полисахаридной природы, а также гаптены — низкомолекулярные соединения, приобретающие аллергенность после связывания самого гаптена или одного из его метаболитов с белком хозяина. Аллергены, вызывающие анафилаксию, могут проникать в организм пероральным, парентеральным или ингаляционным путями. Наиболее распространенными этиологическими факторами анафилактического шока являются:
I. Лекарственные препараты
1) Антибактериальные препараты:
— пенициллинового ряда (природные — бензилпенициллин; полусинтетические — ампициллин, амоксициллин, карбенициллин, оксациллин и др., комбинированные препараты с полусинтетическими пенициллинами — амоксиклав, аугментин и др., особенно у больных с грибковыми заболеваниями);
— сульфаниламиды;
— стрептомицин;
— левомицетин;
— тетрациклины (входят в состав многих консервантов).
2) Гетерологичные и гомологичные белковые и полипептидные препараты:
— вакцины и анатоксины,
— биологические экстракты и препараты ферментов (трипсин, химотрипсин и др.),
— гормональные препараты (инсулин, АКТГ, экстракт задней доли гипофиза),
— препараты плазмы и плазмозамещающие растворы
3) Ароматические амины с аминогруппой в параположении:
— хиноинин, сульфаниламиды, антибиотики
— гипотиазид, парааминосалициловая кислота
— парааминобензойная кислота и некоторые красители (урсол)
4) Препараты пиразолонового ряда, НПВС
5) Анестетики («cainic» allergy — аллергия к новокаину, лидокаину, тримекаину и т.д.)
6) Рентгеноконтрастые вещества
7) Йодсодержащие препараты
8)Миорелаксанты
9) Витамины, особенно группы В1 (кокарбоксилаза)
II. Укусы насекомых (пчелы, осы, шершни)
III. Пищевые продукты:
- рыба,
- ракообразные,
- коровье молоко,
- яйца,
- бобовые,
- арахис,
- пищевые биодобавкии др.
IV. Лечебные аллергены
V. Физические факторы (общее переохлаждение)
VI. Контакт с изделиями из латекса (перчатки, катетеры, резиновые пробки, маски и т.д.).
Необходимо отметить, что анафилактический шок может развиться также и на различные лекарственные препараты, имеющие общие антигенные структуры.
1.4 Иммунологический механизм анафилаксии
Механизм развития аллергии.
Различают три агента аллергической реакции: собственно аллерген, антитела, вырабатываемые в ответ, и клетки, связывающие их.
Антитела – основные факторы иммунитета, направленные против чужеродных субстанций, попадающие в организм. Продуцируются антитела в костном мозге, селезенке, лимфатических узлах. Большую роль играет вилочковая железа. Главное место в реакциях иммунитета занимают лимфоциты. Из лимфоцитарных стволовых клеток часть становится клетками, продуцирующими иммуноглобулины – защитные белковые образования, циркулирующие в сыворотке крови. Такие лимфоциты называются В – лимфоцитами, а циркулирующие в крови иммуноглобулины – гуморальными антителами. Различают 5 классов иммуноглобулинов: IgA, IgG, IgM, IgE и IgD.
В сыворотке крови здоровых людей больше всего содержится IgG и IgA – они защищают организм при инфекциях, таким же образом действует IgM. Содержание IgE в крови здоровых людей низкое. Концентрация в крови иммуноглобулинов этого класса значительно повышается при аллергических заболеваниях. Её повышение может помогать в диагностике аллергии. IgE играет важную роль в осуществлении аллергических реакций немедленного типа.
Часть лимфоидных стволовых клеток поступает в вилочковую железу (тимус), в ней эти клетки созревают и, выходя из нее, называются тимус – зависимыми, или Т-лимфоцитами. Эти Т-лимфоциты являются клеточными антителами. Различают несколько субпопуляций Т-лимфоцитов: Т-хелперы (помощники), Т-супрессоры (подавляющие), Т-киллеры (убийцы). Субпопуляции Т-клеток взаимодействуют друг с другом и регулируют продукцию В-лимфоцитами всех классов иммуноглобулинов.
Аллергены - это антигены, способные вызывать сенсибилизацию организма и участвовать в развитии реакций гиперчувствительности I типа.
Аллергенами могут быть:
Белковые аллергены:
· пищевые аллергены — яйца, орехи, коровье молоко, ракообразные, бобовые;
· вакцины — гриппозная, коревая, столбнячная;
· антисыворотки — противоядия, лошадиная, антилимфоцитарный глобулин, антитимоцитарная;
· яды пчел, ос;
· гормоны — инсулин, тиреотропин, кортикотропин;
· хирургические перчатки, эндотрахеальные трубки, сделанные из латекса;
· ферменты — стрептокиназа, хемопапаины;
· экстракты аллергенов — пыль, перхоть животных, пыльца.
Гаптены:
· антибиотики — цефалоспорины, пенициллин, миорелаксанты;
· цитостатики — циклофосфамид, цисплатин, цитозинарабинозид;
· витамины — тиамин;
· опиаты.
Полисахариды:
· полигемин, декстран, железосодержащий декстран.
Патогенез.
В его течении АШ условно выделяют три стадии: иммунологическую, патохимическую и патофизиологическую. Иммунологическая стадия в ответ на введение аллергена в организм больного характеризуется образованием реагинов (IgE, реже IgG), которые фиксируются на тучных клетках и базофилах. Это лежит в основе сенсибилизации, т.е. формирования повышенной чувствительности к антигену. При повторном поступлении он связывается с двумя молекулами реагинов, что приводит к выделению первичных (гистамин, хемоаттрактанты, химаза, триптаза, гепарин и др.) и вторичных (цистеиновые лейкотриены, простагландины, тромбоксан, фактор активации тромбоцитов и др.) медиаторов из тучных клеток и базофилов (патохимическая стадия). Медиаторы вызывают падение сосудистого тонуса, сокращение гладких мышц бронхов, кишечника, матки, повышение проницаемости сосудов, перераспределение крови и нарушение ее свертывания (патофизиологическая стадия). Гистамин, действующий через H1 и H2-рецепторы, уменьшает коронарный кровоток и повышает частоту сердечных сокращений (табл. 1.1).
Таблица 1.1
|
Медиаторы
|
Действие
|
|
Гистамин
|
Расширение сосудов, повышение проницаемости капилляров, отек тканей (H1, H2), сокращение мышц бронхов, кишечника, матки (H1), уменьшение коронарного кровооттока, тахикадрия (H1,H2)
|
|
Хемотаксические факторы
|
Привлечение эозинофилов и нейтрофилов
|
|
Гепарин
|
Уменьшение свертывания крови, торможение активации комплемента
|
|
Химаза
|
Повышение сосудистой проницаемости
|
|
Триптаза
|
Генерация анафилотоксина (C3a), деградация кининогена, активация протеолиза
|
|
Лейкотриены (C4,D4,E4)
|
Расширение сосудов, повышение проницаемости капилляров, отек тканей, сужение коронарных артерий, бронхоспазм, легочная гипертония
|
|
Простагландины
|
Расширение сосудов, повышение проницаемости капилляров, отек тканей, бронхоспазм, легочная гипертензия
|
|
Тромбоксан А2
|
Сокращение гладких мышц, стимуляция агрегации тромбоцитов
|
|
Фактор активации тромбоцитов
|
Агрегация тромбоцитов и лейкоцитов, бронхоспазм, повышение сосудистой проницаемости, отек
|
|
Кинины
|
Расширение сосудов, повышение проницаемости капилляров
|
1.5 Классификация анафилактического шока
Типы течения:
1.Острое злокачественное течение АШ чаще наблюдается при типичном варианте. Характерно острое начало, быстрое падение АД (диастолическое АД часто падает до 0), нарушение сознания, нарастание симптомов дыхательной недостаточности с бронхоспазмом. Симптоматика АШ прогрессирует, несмотря на интенсивную противошоковую терапию, вплоть до развития тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния. Высока вероятность летального исхода.
2.Для острого доброкачественного течения АШ характерен благоприятный исход при правильной своевременной диагностике АШ и экстренном, полноценном лечении. Несмотря на выраженность всех основных клинических проявлений АШ, возникающая симптоматика не характеризуется проградиентностью и хорошо поддается обратному развитию под влиянием противошоковых мероприятий.
3.Затяжное и рецидивирующее течение АШ.
Начальные признаки развиваются стремительно с типичными клиническими синдромами, а затяжное течение проявляется только после активной противошоковой терапии, которая дает временный и частичный эффект. При рецидивирующем течении после нормализации АД и выведения больного из шока вновь отмечается падение АД. В последующем клиническая симптоматика не столь острая, как при (1) и (2) вариантах, но отличается определенной резистентностью к терапии. Чаще наблюдается при приеме пролонгированных препаратов (бициллина, например).
4.Абортивное течение.
АШ быстро купируется, часто без лекарств. Этот вариант АШ встречается у больных, получающих противошоковые препараты. Так, у одной из наблюдаемых нами пациенток второй АШ на ужаление осы развился на фоне приема преднизолона для поддерживающей терапии бронхиальной астмы. Клиника АШ при этом была невыраженной, в отличие от первого эпизода АШ, когда больная не получала преднизолон.
5.Молниеносный шок.
Стремительное развитие АШ в течение первых секунд, чаще всего при внутривенных инфузиях.
Варианты шока
Несмотря на то, что клинические проявления медикаментозного анафилактического шока генерализованы, в зависимости от основного синдрома выделяют пять его вариантов: асфиксический, гемодинамический (коллаптоидный), церебральный, тромбоэмболический, абдоминальный.
Асфиксический вариант характеризуется развитием ларинго- и бронхоспазма, отека гортани, при котором появляются признаки тяжелой острой дыхательной недостаточности. Возможно развитие респираторного дистресс-синдрома (некардиогенного отека легких) с выраженной гипоксией (кислородным голоданием).
При гемодинамической форме анафилаксии в клинической картине доминируют гемодинамические нарушения с развитием выраженного понижения артериального давления, вегетососудистых изменений и функциональном (относительном) снижении объема циркулирующей крови.
Церебральная форма отличается развитием судорожного синдрома на фоне страха, психомоторного возбуждения, нарушения сознания. Довольно часто эта форма сопровождается дыхательной аритмией, вегетососудистыми расстройствами, мезенцефальным и менингеальным синдромами.
Развитие тромбоэмболической формы напоминает картину тромбоэмболии легочной артерии.
Абдоминальная форма характеризуется появлением симптомов так называемого «ложного острого живота» (признаки раздражения брюшины и резкие боли в эпигастральной области). Такие симптомы нередко приводят к диагностическим ошибкам.
По степени тяжести
Тяжесть клинической картины анафилактического шока на медикаменты зависит от скорости развития и видов гемодинамических нарушений, а также их продолжительности.
Выделяюттри формы: тяжелая, сверхострая и средней интенсивности.
При тяжелой форме реакции пациент чувствует себя плохо, на теле выступает холодный пот, кожные покровы обескровлены, но человек не впадает в беспамятство. Все это происходит почти сразу же после того, как в организме оказался провоцирующий фактор.
При развитии сверхострой формы человек начинает бредить, у него внезапно пропадает двигательная активность, развивается кардиоваскулярный коллапс.
При шоке средней тяжести у больного развиваются покраснение, зуд кожных покровов. Именно при такой форме развивается отек языка, органов дыхания, отечность лица. А еще появляются и нарушения в состоянии органов пищеварения, такие как тошнота, позывы к рвоте, дискомфорт в области живота, диарея.
Крайне редкое проявление шокового состояния называется двухмоментным. При этой форме первые симптомы могут пройти, словно это была средняя тяжесть, а через несколько часов внезапно развивается остановка дыхания. Именно поэтому нужно, чтобы после того, как человек пережил шоковое состояние, еще сутки он оставался в больнице под наблюдением врача.
1.6 Клиническая картина анафилактического шока
При классическом варианте у больных внезапно возникает состояние дискомфорта с ощущениями тревоги, страха смерти. Больные могут на фоне внезапно наступившей слабости ощущать покалывание и зуд кожи, чувство жара или озноба, тяжесть и стеснение грудной клетки, боль в области сердца, затрудненность дыхания или невозможность сделать вдох. Больные также отмечают головокружение или головную боль, ухудшение зрения, потерю слуха. В дальнейшем появляется тошнота, рвота. Объективно отмечается тахикардия и снижение артериального давления. В более тяжелых случаях наступает потеря сознания, и нарастают все симптомы сердечно-сосудистой недостаточности: нитевидный пульс, холодный пот, цианоз, резкая гиперемия или бледность кожных покровов, частое свистящее дыхание, тоны сердца становятся глухими. При этом в легких выслушиваются сухие и влажные хрипы, потом нарастают симптомы отека легких. В дальнейшем наблюдаются судороги, пена у рта, непроизвольные мочеиспускание и дефекация, расширение зрачков, отек языка, гортани. При сильной анафилактической реакции смерть может наступить в течение 5–30 минут при явлениях асфиксии или через 24–48 и более часов в связи с тяжелыми необратимыми изменениями в жизненно важных органах, чаще всего от возникновения острой почечной недостаточности, желудочно-кишечных профузных кровотечений или симптомов острых сердечно-сосудистых расстройств.
Симптомы развиваются обычно через несколько минут от начала воздействия причинного фактора и достигают пика в течение 1 часа. Способ поступления причинного вещества играет определённую роль. Наиболее опасны внутривенные инъекции, т.к. при внутривенном введении анафилактогена симптоматика развивается быстрее, как правило, в пределах 3 минут.
Чем короче промежуток от момента поступления анафилактогена в организм и до возникновения анафилактической реакции, тем тяжелее клиническая картина. Наибольший процент летальных исходов анафилактический шок дает при развитии его спустя 10–15 минут после контакта с анафилактогеном.
После шока и обратном развитии всех угрожающих признаков у больного еще длительное время (2-4 недели) могут сохраняться остаточные явления в виде слабости, лихорадки, адинамии, нарушений функции ЦНС. В этот период не исключено наступление рецидивов. Именно поэтому больные после исчезновения клинических проявлений анафилактического шока еще в течение 10-14 дней должны оставаться под наблюдением врача в условиях стационара.
После перенесенного анафилактического шока могут развиться осложнения в виде аллергического миокардита, гепатита, гломерулонефрита, невритов и диффузного поражения нервной системы, вестибулопатии и др. В некоторых случаях анафилактический шок является как бы пусковым механизмом латентно протекающих заболеваний, аллергического и неаллергического генеза.
1.6.1 Осложнения
1. Осложнения собственно анафилактического шока:
- брадикардия с последующей остановкой сердца;
- остановка дыхания;
- почечная недостаточность;
- респираторный дистресс-синдром и отек легких;
- церебральная ишемия;
- ДВС-синдром;
- общая гипоксия и гипоксемия.
2. Осложнения терапии (встречаются приблизительно в 14% случаев и связаны, прежде всего, с введением адреналина и/или вазопрессоров и инфузионной нагрузкой):
- тахикардии различного вида;
- ишемия миокарда с развитием инфаркта;
- аритмия.
1.7 Диагностика
Непосредственная связь бурной реакции с инъекцией лекарственного препарата или укусом насекомым, характерные клинические проявления без труда позволяют поставить диагноз анафилактического шока. В постановке правильного диагноза одно из главных мест отводится аллергологическому анамнезу. Как правило, развитию анафилактического шока в анамнезе предшествуют более легкие проявления аллергической реакции на какой-либо лекарственный препарат, пищевой продукт или ужаление насекомым. При развитии молниеносных форм шока, когда больной не успевает сказать окружающим о контакте с аллергеном, диагноз может быть поставлен только ретроспективно. Заключение о причинной значимости тех или иных специфических стимулов делают на основе специфического обследования. Специфическая диагностика анафилактического шока состоит из следующих этапов:
1. Сбор аллергологического анамнеза
2. Постановка кожных аллергических проб
3. Проведение провокационных аллергических тестов
4. Лабораторные методы
1.7.1 Сбор аллергологического анамнеза
Обязательные вопросы:
1. Страдает ли больной или его родственники аллергическими заболеваниями (у лиц с аллергической конституцией чаще наблюдаются аллергические реакции на лекарства).
2. Получал ли больной лекарственный препарат раньше, и не было ли на него аллергической реакции.
3. Какими лекарственными средствами больной лечился продолжительное время.
4. Отмечались ли какие-либо аллергические реакции или обострение основного заболевания после приема лекарств, и каких именно, через какое время после приема медикаментов.
5. Получал ли больной инъекции сывороток и вакцин, и не было ли осложнений при их введении.
6. Имеются ли у больного грибковые заболевания.
7. Имеется ли у больного профессиональный контакт с медикаментами, и какими.
8. Не вызывает ли обострения заболевания контакт с животными.
1.7.2 Кожные аллергические пробы
1) Скарификационный тест. На предплечье, обработанное 70% спиртом, наносят по капле 0,01% гистамина, контрольной жидкости и аллергенов (одновременно 6-10 аллергенов) на расстоянии 4-5 см друг от друга. Скарификатором через каждые капли наносят две параллельные царапины длиной 4-5 мм и расстоянием между ними 2 мм. Царапины делают поверхностными, не повреждая сосудов кожи. Через 10 минут после скарификации кожи капли промокают ватными тампонами. Пробы учитывают через 10-20 минут.
Оценка скарификационных проб:
Таблица 1.2
|
Результат реакции
|
Реакция кожи
|
|
Отрицательный
|
Соответствует контролю
|
|
Сомнительный
|
Гиперемия без волдыря
|
|
Слабоположительный
|
Гиперемия + папула до 3 мм
|
|
Положительный
|
Гиперемия + папула до 5 мм
|
|
Резко положительный
|
Гиперемия + папула до 10 мм + псевдоподии
|
|
Очень резко положительный
|
Гиперемия + папула более 10 мм + псевдоподии
|
2) Внутрикожные пробы выполняют, как правило, с микробными аллергенами. С неинфекционными аллергенами проводят только в случаях, когда аппликационные и скарификационные тесты дают отрицательный результат, а анамнез ясно свидетельствует об аллергии.
Техника выполнения пробы заключается в следующем: после обработки кожи предплечья или спины 70% спиртом инсулиновым шприцом внутрикожно вводят 0,02-0,1 мл аллергена. Вводимый внутрикожно аллерген должен быть в 10 раз меньшей концентрации, чем при скарификационном тестировании. В качестве контроля вводят внутрикожно контрольную жидкость и скарификационно раствор гистамина. Результаты пробы учитывают через 20 мин, 6ч, 12ч, 24ч, 48ч в соответствии со шкалой оценки, так как реакции на инфекционные аллергены могут протекать как по немедленному, так и замедленному типу.Следует помнить, что внутрикожные пробы менее специфичны, чем накожные тесты и довольно часто дают ложноположительные и ложноотрицательные результаты. При внутрикожном тестировании одновременное количество исследуемых аллергенов не должно превышать 4-5.
Оценка внутрикожных тестов:
Таблица 1.3
|
Результат реакции
|
Реакция кожи
|
|
|
через 20 мин
|
через 24-72 ч
|
|
Отрицательный
|
Как в контроле
|
Как в контроле
|
|
Сомнительный
|
Гиперемия
|
Слабая гиперемия без инфильтрации ткани
|
|
Слабоположительный
|
Папула 4-8 мм, окруженная гиперемией
|
Гиперемия, инфильтрат диаметром 5-10 мм
|
|
Положительный
|
Папула 9-15 мм, окруженная гиперемией
|
Гиперемия, инфильтрат диаметром 11-15 мм
|
|
Резко положительный
|
Папула 16-20 мм, окруженная гиперемией с псевдоподиями
|
Гиперемия, инфильтрат диаметром 16-20 мм
|
|
Очень резко положительный
|
Папула более 20 мм, окруженная гиперемией с псевдоподиями, везикулы
|
Яркая гиперемия, инфильтрат диаметром более 20 мм, везикулы, лимфангоит
|
3) Игольный тест (прик-тест) выполняется специальным prick-ланцетом. Используемое устройство позволяет стандартизовать глубину укола (1,0-1,5 мм). Укол выполняется через каплю аллергена и контрольную жидкость.. В этих пробах используют аллергены в различных разведениях. Результат прик-теста учитывают через 15-20 минут. Игольный тест может применяться и при экземе.
Оценка прик-тестов:
Таблица 1.4
|
Результат реакции
|
Реакция кожи
|
|
Отрицательный
|
Изменения кожи отсутствуют
|
|
Слабоположительный
|
Гиперемия до 10 мм + папула 3-5 мм
|
|
Положительный
|
Гиперемия до 10 мм + папула 5-10 мм
|
|
Резко положительный
|
Гиперемия более 10 мм + папула 10-15 мм
|
|
Очень резко положительный
|
Гиперемия более 20 мм + папула более 15 мм
|
4) Капельная проба. На предварительно обезжиренную 70% спиртом кожу наносят каплю стандартного аллергена. Реакцию оценивают через 20 минут.
Оценка капельной пробы:
Таблица 1.5
|
Результат реакции
|
Реакция кожи
|
|
Отрицательный
|
Изменения кожи отсутствуют
|
|
Сомнительный
|
Небольшая гиперемия
|
|
Слабоположительный
|
Гиперемия + зуд
|
|
Умеренно положительный
|
Гиперемия + зуд + папула
|
|
Резко положительный
|
Гиперемия + зуд + папула + везикулы
|
5) Аппликационная проба. На предварительно обработанную 70% спиртом кожу накладывают кусок марли (1 см3), смоченный раствором аллергена, и фиксируют лейкопластырем. Реакцию учитывают через 30, 60 мин, 6ч, 12ч, 24ч, 48ч, 72ч. Оценка аппликационной пробы приведена в таблице 15-2.
Оценка аппликационной пробы:
|
Результат реакции
|
Реакция кожи
|
|
Отрицательный
|
Изменения кожи отсутствуют
|
|
Сомнительный
|
Небольшая гиперемия без отека
|
|
Слабоположительный
|
Выраженная гиперемия без отека
|
|
Положительный
|
Гиперемия + папула
|
|
Резко положительный
|
Гиперемия + папула + везикулы
|
1.7.3 Лабораторные методы
При взятии анализов следует понимать, что уровень наиболее специфичных лабораторных показателей может быть повышен незначительно или снижен вследствие их расходования во время реакции.
Не существует достаточно чувствительных и специфических показателей, позволяющих предсказать анафилактическую реакцию. Например, далеко не у всех лиц с повышением IgE может развиться анафилаксия. Тем не менее, обнаруживаемое повышение уровней некоторых ферментов, медиаторов, иммуноглобулинов в сочетании с клиникой может поддержать диагноз.
1. Гистамин. Плазменные уровни гистамина повышаются в течение 10 минут от начала анафилаксии, но снова падают в течение 30 минут.
Определение уровня метаболитов гистамина является более чувствительным тестом, но методика не является общедоступной (определение суточной экскреции с мочой метилгистамина).
2. Триптаза (ранее бета-триптаза). Пиковые уровни отмечаются через 60-90 минут после начала эпизода и могут сохраняться до 5 часов.
Оценочная положительная прогностическая ценность триптазы составляет приблизительно 90-92%, а расчетная отрицательная прогностическая ценность нормального уровня триптазы - 50-55%. Предположительно проведение серийных тестов на триптазу может улучшить диагностическую чувствительность.
Повышение уровня гистамина или уровня триптазы не коррелируют между собой и некоторые пациенты могут иметь повышение всего одного показателя из двух.
3. IgE. Определение общего (неспецифического) IgE не играет роли, поскольку имеет низкую чувствительность и специфичность, хотя может поддержать диагноз при наличии соответствующих клинико-анамнестических данных.
Специфические IgE безусловно полезны при обследовании на подозреваемые аллергены. Однако перечень этих подозреваемых аллергенов должен быть достаточно четко определен, исследования вслепую не приносят успеха более чем в половине случаев. К тому же многие реакции (особенно связанные с лекарствами) являются не IgE-опосредованными.
4. Кожные тесты могут быть использованы для определения триггера, вызывающего анафилаксию (например, пищевая аллергия, лекарственная аллергия или укус насекомого).
5. Эозинофилия не является чувствительным и специфичным маркером для диагностики и прогноза анафилактического шока, однако ее выявление может поддержать (в комплексе с другими маркерами и клиникой) диагноз анафилаксии.
6. Метанефрины (норметанефрины) в сыворотке и моче. Тест используется для дифференциальной диагностики сфеохромоцитомой.
7. Ванилилминдальная кислота. Содержание в суточной моче используется для дифференциальной диагностики сфеохромоцитомой.
8. Содержание серотонина в крови. Тест используется для диагностики карциноидного синдрома.
1.7.4 Дифференциальный диагноз
— анафилактические реакции в отличие от анафилактоидных, не развиваются после первого контакта с веществом;
— другие виды шоков (кардиогенный, токсический, геморрагический и др.);
— вегетативно-сосудистые реакции (в отличие от анафилаксии не проявляются тахикардией, гиперемией кожи, крапивницей, ангионевротическим отеком, зудом и бронхоспазмом): брадикардия с артериальной гипотензией;
— коллаптоидные состояния, связанные с приемом ганглиоблокаторов или других препаратов с гипотензивным эффектом;
— острый инфаркт миокарда, тромбоэмболией легочной артерии, аритмии;
—синдром «китайского ресторана» развивается через 2-10 минут после употребления пищевых продуктов, богатых глутаматом натрия. Пациенты жалуются на боли в грудной клетке, сердцебиения, жжения лица и задней поверхности шеи, появляются преходящая гиперемия кожи, потливость, головокружение, головная боль, тошнота и рвота, при наличии астмы возможен бронхоспазм. Механизмы развития синдрома «китайского ресторана» изучены недостаточно. Предполагается, что глутамат натрия вызывает транзиторное повышение концентрации ацетилхолина. В отличие от анафилаксии, у больных отсутствуют нарушения гемодинамики (артериальная гипотония);
—скомброидоз характеризуется кардиоваскулярным (артериальная гипотензия, тахикардия), гастроинтестинальным (тошнота, рвота, диарея), кожным (крапивница, отёк Квинке, эритема) синдромами. Причиной является наличие повышенного содержания гистамина в рыбе (тунец, скумбрия и др.) при нарушении условий её хранения в результате бактериального загрязнения. Продолжительность заболевания, как правило, составляет несколько часов, реже дней. После перенесённого заболевания длительно сохраняется гиперемия кожи верхних отделов туловища. Концентрация триптазы тучных клеток в крови в пределах нормальных величин.
Отличительной чертой анафилактического шока является очень частое сочетание с кожными проявлениями в виде уртикарий, эритемы, отека, а также с развитием бронхоспазма перед появлением гемодинамических нарушений или одновременно с ними. Остальные проявления могут быть похожими на любой вид шока.
1.8.Неотложная помощь
Лечение анафилактического шока всегда незамедлительное. Каждая минута, и даже секунда, может стать решающей. Поэтому проводится целый комплекс действий с использованием препаратов направленных на:
- Блокирование поступления аллергена в кровоток
- Нейтрализацию БАВ, которые являются причиной нарушения кровотока, спазм и др.
- Выведение больного из коллапса
- Ликвидацию удушья
- Уменьшение проницаемости кровеносных сосудов
- Восстановление нормальных психомоторных функций
- Предупреждение осложнений (заболевания сердца, печени, почек, ЦНС и ЖКТ – последствия анафилактического шока)
1.8.1 Действия на вызове. Диагностика
Чаще всего сбор аллергологического анамнеза возможен только после купирования острой симптоматики. На догоспитальном этапе дифференциацию АШ по клиническому течению не проводят.
Обязательные вопросы
- Были ли раньше аллергические реакции?
- Что их вызвало?
- Чем проявлялись?
- Какие лекарства применялись? (антигистаминные, глюкокортикоиды, норэпинефрин)?
- Что предшествовало развитию данной реакции (необычный продукт питания, прием лекарств, укус насекомого и др.)?
- Какие меры предпринимались больным самостоятельно, их эффективность?
1.8.2 Осмотр и физикальное исследование
- Оценить состояние сознания (состояние оглушенности, потеря сознания).
- Осмотреть кожные покровы (бледные, иногда с синюшным оттенком).
- Оценить кожные покровы и конъюнктивы на предмет наличия эритемы, сыпи, отека, симптомов ринита и конъюнктивита.
- Произвести оценку пульса (нитевидный), измерить ЧСС (тахикардия)
- Осмотр ротоглотки (отек языка, мягкого неба), оценить наличие затрудненного глотания.
- Оценить проходимость дыхательных путей по наличию стридора, диспноэ, свистящего дыхания. Одышки или апноэ.
- Измерить АД. Снижение АД на 30-50 мм.рт.ст. от исходного расценивается как признак анафилактического шока. При тяжелом течении АД не определяется.
- Помимо перечисленных мероприятий, в обязательном порядке уточняется наличие таких симптомов, как рвота, непроизвольная дефекация и/или мочеиспускание, кровянистые выделения из влагалища.
1.8.3 Лечение.
Прекращение дальнейшего поступления аллергена в организм.
В зависимости от этиологии, данный этап состоит из следующих действий:
1. При внутривенном введении: прекратить введение препарат, вызвавшего шок, не извлекать иглу из вены, чтобы проводить через нее лекарственную терапию.
2. При подкожном и внутримышечном введении:
- если препарат введен в конечность: наложить жгут выше места инъекции на 25 минут, ослабляя каждые 10 минут на 1 – 2 мин. К месту инъекции приложить пузырь со льдом или грелку с холодной водой на 15 мин.
- Затем (при любой локализации) обколоть крестообразно место инъекции 0,3 – 0,5 мл раствора адреналина (1 мл 0,1% раствора адреналина развести в 3 – 5 мл физиологического раствора). К месту инъекции приложить пузырь со льдом или грелку с холодной водой на 15 мин.
3. При ужалении: удалить из ранки жало насекомого с помощью инъекционной иглы. Удаление пинцетом или вручную нежелательно, так как при таком способе возможно выдавливание яда из оставшегося на жале резервуара ядовитой железы насекомого. Обколоть в 5-6 точках место ужаления 0,5 мл 0,1% раствора адреналина с 10 мл изотонического раствора натрия хлорида.
4. При попадании аллер�гена в нос или конъюнктивальный мешок: промыть проточной водой и закапать 0,1 % раствор адреналина и 1 % раствор гидрокортизона.
5. При попадании аллергена в организм через рот: тщательно промыть желудок через катетер
Противошоковые мероприятия
- Обеспечивают проходимость дыхательных путей: путем санации полости рта введения воздуховода, при отсутствии самостоятельного дыхания проводят ИВЛ с помощью мешка Амбу, при остановке сердечной деятельности – непрямой массаж сердца
- Немедленно вводят 0,3-0,5 мл. 0,1% раствора адреналина в/м в область латеральной поверхности бедра, причем допускается введение через одежду (допустимо подкожное введение). При необходимости повторные инъекции делают каждые 5-20 мин., контролируя АД.
- Обеспечивают доступ для внутривенного введения, после чего начинают восстановление ОЦК путем инфузии 0,9% раствора натрия хлорида с объемом введения не меньше 1 л. для взрослых и из расчета 20 мл на 1 кг массы тела для детей.
Противоаллергическая терапия
Парентеральные глюкокортикоиды: преднизолон в дозе 90-150 мг (детям 2-12 мес – 2-3 мг на кг массы тела, детям с 1 года до 14 лет – из расчета 1-2 мг на кг массы тела) в/в струйно.
Симптоматическая терапия
- При сохраняющейся артериальной гипотензии, после восполнения ОЦК применяют вазопрессорные амины до достижения систолического АД 90 мм.рт.ст. в/в капельно со скоростью 4-10 мкг/мин, но не более 15029 мкг/мин. Раствор готовят из расчета 200 мг допамина на 400 мл 0,9 раствора натрия хлорида или 5% раствора глюкозы, инфузию проводят со скоростью 2-11 капель в минуту.
- При развитии брадикардии вводят атропин в дозе 0,5 мл подкожно, при необходимости – вводят ту же дозу повторно через 5-10 мин.
- При появлении бронхоспазма показано ингаляционное введение бета – адреномиметиков (сальбутамол 2,5-5,0 мг предпочтительно через нибулайзер).
- В случае развития цианоза, появлении диспноэ или сухих хрипов при аускультации показана кислородотерапия. Необходимо мониторинг функции дыхания, состояния сердечно – сосудистой деятельности (измеряя ЧСС и АД).
1.8.4 Показания к госпитализации
Все больные, перенесшие анафилактический шок, должны быть госпитализированы и оставлены под наблюдение на срок от 4 до 24 часов (в отечественных руководствах – до недели). Это особенно важно для пациентов с предыдущей историей двухфазного течения анафилактической реакции, при неполной элиминации аллергена (например, при пищевой аллергии), при наличии тяжёлой бронхиальной астмы и т.д.
В период наблюдения продолжают лечение пероральными кортикостероидами и антигистаминными препаратами. Осуществляют контроль функции почек, печени, сердца в связи с возможностью развития осложнений. Рекомендуют консультацию иммунолога, специфическую иммунотерапию аллергенами (гипосенсибилизацию) в случае тяжёлой анафилактической реакции на укусы пчёл или ос.
1.9 Профилактика
Профилактика у детей
Для того чтобы уменьшить риск возникновения в будущем диагноза аллергия, необходимо с рождения соблюдать некоторые правила:
- Минимум 6-8 месяцев кормить ребенка грудным молоком;
- Своевременно и правильно давать прикорм (избегать яичный белок до 1 года, коровье молоко до 8-12 месяцев, цитрусовые до 1-2 лет и т.п.);
- Не употреблять в пищу заведомо вредные продукты питания, такие как чипсы, сухарики и прочее;
- При возникновении каких-либо симптомов, которых ранее не было, как можно быстрее обращаться к врачу.
Профилактика повторных эпизодов аллергии
- При аллергии на продукты питания, если аллерген или аллергены установлены, достаточно устранить их употребление и забыть про симптомы аллергии навсегда. Прежде, чем употребить в пищу вне дома или не своего приготовления, желательно узнать заранее наличие запрещенных составляющих;
- При аллергии на животных достаточно не заводить их дома и избегать закрытых помещений, где они могут находиться. Проходящее мимо животное по улице возобновления симптомов болезни не вызовет;
- При аллергии на пылевых клещей необходимо соблюдать несколько важных правил. Профилактика аллергии в данном случае будет эффективной, если ежедневно проводить влажную уборку жилого помещения, желательно в специальной маске. Также следует разместить все книги на полки со стеклом и раз в неделю обрабатывать и их. Пылесос лучше всего приобрести с хорошими фильтрами, моющий и использовать его минимум 1 раз в неделю. При этом чистить необходимо не только ковры, но и мягкие игрушки, занавески и другие предметы, на которых скапливается пыль;
- При аллергии на пух животных все подушки и матрацы в доме необходимо заменить искусственными материалами. Это же касается и одеял;
- При аллергии на пыльцу растений рекомендуется избегать контакта с домашними цветущими растениями, не держать дома букеты из свежих цветов. В период цветения аллергенных растений по возможности выезжать из города или страны на отдых, где этих растений нет.
Большое значение имеет правильный режим труда и отдыха.
Мероприятия по снижению риска развития АШ для медицинских работников
1. Тщательный сбор аллергологического анамнеза, сведений о непереносимости медикаментов, фармакологическом анамнезе с занесением в медицинскую документацию.
2. Больным с отягощенным аллергологическим анамнезом — введение лекарственных средств после постановки проб.
3. Назначение лекарственных средств с учетом их переносимости, перекрестных реакций.
4. Оценка фармакотерапии, получаемой пациентом в настоящий момент по поводу сопутствующих заболеваний.
5. При возможности предпочтение пероральных форм лекарственных средств парентеральному введению.
6. Обязательное наблюдение за пациентом в течение 30 мин. после введения любого, прежде всего, потенциально аллергенного, инъекционного препарата.
7. Исключение иммунотерапии при неконтролируемой бронхиальной астме.
8. Наличие при больных информации, которая позволит даже при нахождении в бессознательном состоянии получить сведения об их аллергическом заболевании (в форме браслета, ожерелья, карточки).
9. Обязательное наличие у больного с высокой степенью риска случайного воздействия известного аллергена, а так же пациентам с идиопатической анафилаксией, набора неотложной помощи, включающего в себя:
- раствор адреналина для неотложного введения;
- пероральные антигистаминные препараты
- первого поколения;
- жгут.
Мероприятия по снижению риска ужалений перепончатокрылыми насекомыми
1. В летние месяцы выходить на улицу в одежде, максимально закрывающей тело. Подбирать светлые тона одежды, избегать ярких тканей, так как они привлекают насекомых.
2. При появлении поблизости насекомого не делать резких движений, не размахивать руками.
3. Не ходить босиком по траве.
4. При пребывании на улице носить головной убор, так как насекомые могут запутаться в волосах.
5. Не использовать при выезде на природу сильно пахнущие косметические средства: духи, дезодоранты, лаки для волос и др.
6. Рекомендуется иметь летом на кухне инсектицидные средства.
7. Избегать посещения мест скопления мусора, прежде всего мусоросборочных контейнеров во дворах, так как насекомых привлекают пищевые продукты и запахи.
8. Соблюдать осторожность во время приготовления и приема пищи на свежем воздухе.
9. Исключить применение прополиса и препаратов, содержащих его (апилак, пропоцеум, пропосол, пропомизоль и другие).
Глава 2: Практическая часть
Анализ заболеваемости АШ по г. Тула
Материалами исследования взяты карты вызовов за 2009-2014 год. Базой исследования определена Станция скорой медицинской помощи г. Тулы, структурное подразделение ГГКБ СМП им. Д.Я. Ваныкина.
Диаграмма 1
Количество вызовов по поводу наиболее часто встречающихся аллергических реакций за последние 6 лет.
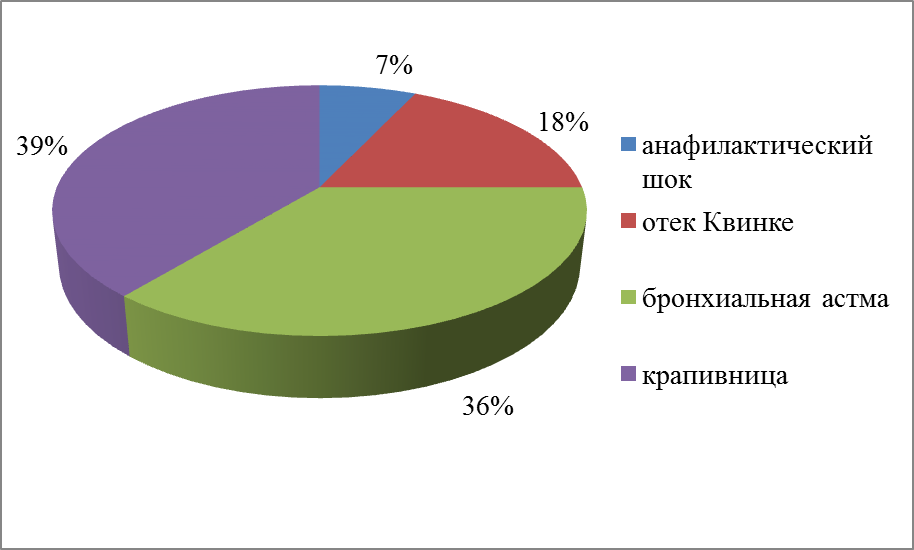
Из 3332 вызовов бригадой СМП был поставлен диагноз «анафилактический шок» 235 пациентам.
На основе данных диаграммы можно сделать вывод: не смотря на то, что анафилактический шок по встречаемости стоит на 4 месте, тем не менее, представляет опасность, так как составляет 7% выше указанных аллергических реакций и является наиболее угрожающим состоянием для жизни.
Диаграмма 2
Динамика статистических данных по диагнозу анафилактический шок по данным Станции скорой медицинской помощи г. Тулы за 2009-2014 год.
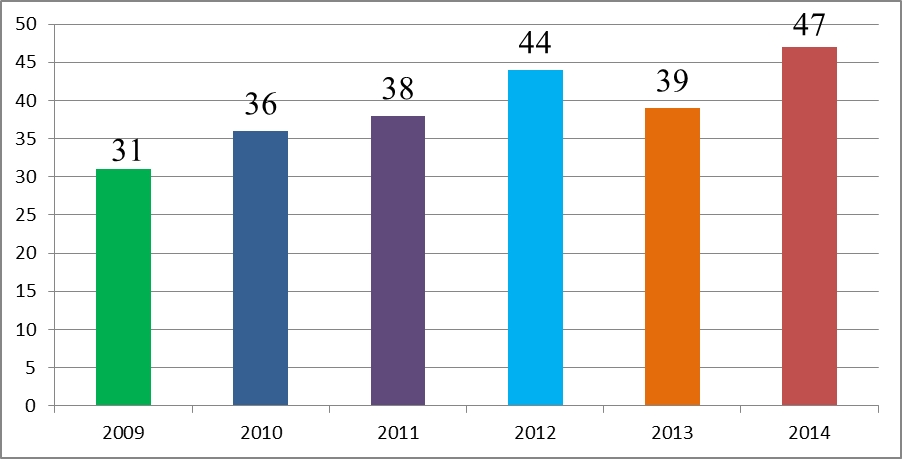
На представленной выше диаграмме отмечается рост численности пациентов с анафилактическим шоком. В 2013 году, однако, произошел небольшой спад в 6 человек, по сравнению с 2012 годом, после чего снова произошло резкое увеличение количества пациентов. Пик встречаемости пришелся на 2014 год.
Диаграмма 3
Количество вызовов по поводу АШ в зависимости от наиболее распространенных причин

Самой распространенной причиной развития анафилактической реакции в период с 2009 по 2014 год являются различные лекарственные средства, что составляет 41%, на втором месте - укусы насекомых (38%), и лишь на третьем – продукты питания (21%), что представлено на выше указанной диаграмме.
Таблица 2.1
Динамика обращений на Станцию скорой медицинской помощи г. Тулы в период за 2009-2014 год среди женского и мужского населения по поводу анафилактического шока.
|
|
2009 г.
|
2010 г.
|
2011 г.
|
2012 г.
|
2013 г.
|
2014 г.
|
|
общее количество
|
31
|
36
|
38
|
45
|
39
|
47
|
|
из них женщины
|
18
|
20
|
21
|
26
|
22
|
27
|
|
из них мужчины
|
13
|
16
|
17
|
19
|
17
|
20
|
Из представленных данных следует, что общее количество вызовов с диагнозом анафилактический шок держится на отметке примерно 30. Пик обращений за помощью приходится на 2014 год. Также следует отметить, что женщины страдают данной патологией чаще мужчин приблизительно на 27%.
Таблица 2.2
Динамика обращений на Станцию скорой медицинской помощи г. Тулы в период за 2009-2014 год среди женского и мужского населения по поводу анафилактического шока в зависимости от возраста.
|
|
2009 г.
|
2010 г.
|
2011 г.
|
2012 г.
|
2013 г.
|
2014 г.
|
|
8 – 19 лет
|
Жен
|
4
|
3
|
6
|
6
|
5
|
6
|
|
|
Муж
|
2
|
3
|
4
|
5
|
4
|
4
|
|
20 – 55 лет
|
Жен
|
9
|
9
|
8
|
12
|
9
|
13
|
|
|
Муж
|
5
|
5
|
6
|
6
|
6
|
7
|
|
Старше 55 лет
|
Жен
|
5
|
8
|
7
|
8
|
7
|
8
|
|
|
Муж
|
6
|
8
|
7
|
8
|
7
|
9
|
На представленной выше таблице видно, что чаще анафилактическим шоком страдает женское население любого возраста, но особенно встречаемость возрастает в период 20- 55 лет, что особенно видно в 2012 и 2014 году.
Диаграмма 4
Средняя частота летальности при анафилактическом шоке в период за 2009-2014 год

Как видно на диаграмме № 4, с каждым годом растет численность пациентов всех возрастов со смертельным исходом при анафилактическом шоке. Это связано с тем, что увеличилось количество людей, страдающих аллергией. Зачастую бывает практически невозможно оказать необходимую медицинскую помощь быстро и качественно даже с учетом достаточного набора знаний, из-за трудности мгновенно распознать в клинической картине анафилактическую реакцию, а также из-за стремительного развития симптоматики.
Анализ степени знаний медицинских работников об АШ
Практическое исследование проводилось на базах Тульского областного медицинского колледжа, Тульской детской областной клинической больницы и Станции скорой медицинской помощи (подстанции № 4 и № 2). Выборку составили 26 студентов старших курсов различных специальностей, 10 медицинских сестер и 14 фельдшеров с целью выявления уровня осведомленности о заболевании анафилактический шок и комплексе неотложной помощи приданной патологии.
Анализ полученных данных представлен ниже.
Диаграмма 5
Данная диаграмма показывает, что более полными знаниями в области профилактики и лечения анафилактического шока обладают фельдшера скорой медицинской помощи (90%), на втором месте стоят медицинские сестры, чисто их правильных ответов в результате анкетирования составляет 88%. Меньше всего в этом вопросе осведомлены студенты (63%).
ЗАКЛЮЧЕНИЕ
В результате проведенного мною исследования по теме: «Анафилактический шок в практике фельдшера скорой помощи» можно сделать ряд выводов:
1. Аллергические заболевания являются актуальной проблемой современной медицины. В последнее время отмечается сильный рост аллергических реакций. И если XX век был веком сердечнососудистых заболеваний, то XXI по прогнозам Всемирной организации здравоохранения станет веком аллергии.
2. Анализ роли этиологических факторов доказывает их влияние на распространенность аллергических заболеваний и не позволяет надеяться на снижение заболеваемости в ближайшие годы.
3. Анафилактический шок представляет угрозу для жизни человека, поэтому требуют неотложной помощи, которая должна производиться четко, быстро, в правильной последовательности.
4. Оказание помощи больным с анафилактическим шоком на этапе до приезда КСП является сложным и многосторонним мероприятием, обучению которому нужно посвящать как можно больше времени в образовательных учреждениях.
Разработаны рекомендации по снижению риска возникновения АШ:
- Любую аллергическую реакцию, даже ограниченную крапивницу, нужно лечить, предупреждая тем самым анафилаксию. Всем, кто перенёс реакцию на яд перепончатокрылых, выдают шприц-тюбик с адреналином, объясняя, как им пользоваться, и рекомендуют обратиться к аллергологу для десенсибилизации.
- После первого эпизода, если провоцирующий фактор не ясен из анамнеза, специально искать его не нужно. При повторных реакциях стоит подумать о системном мастоцитозе. Активность триптазы сыворотки (маркёр дегрануляции тучных клеток) при системном мастоцитозе повышена постоянно, а при анафилактических реакциях — только в разгар клинических проявлений.
- У всех больных необходимо в обязательном порядке собирать аллергологический анамнез (анафилактический шок, крапивница, дерматиты). При наличии лекарственной непереносимости на титульном листе перечисляют медикаменты, вызывающие аллергические реакции, и ставят штамп «Аллергия!».
- Медицинский персонал должен быть специально подготовлен для оказания неотложной помощи при анафилактическом шоке. Во всех процедурных кабинетах необходимо иметь специальную укладку для купирования анафилаксии.
- В домашней или автомобильной аптечке нужно иметь несколько ампул 0,1% раствора адреналина и 0,9 % раствора хлорида натрия, 3–4 одноразовых шприца объемом 5 мл. Среди антигистаминных средств последнего поколения наиболее эффективным является лоратадин (кларитин), который применяется один раз в сутки.
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ
- Богданов И.Л. Аллергия: Москва «Медицина» 1999
- Лолор-мл. Г., Фишер Т., Адельман Д. Клиническая иммунология и аллергология: Пер. с англ. — М.: Практика, 2000. -С.357-394.
- Лопатин-Бремзен А.С. Лекарственный шок. М.: Медпрактика, 2000. с. 196.
- Паттерсон Р., Грэммер Л.К., Гринбергер П.А. Аллергические болезни: диагностика и лечение: Пер.с англ./ Под ред.акад.РАМН А.Г. Чучалина (гл.ред), чл. -кор.РАМНИ.С.Гущина (отв. ред.), Э.Г. Улумбекова (отв. ред.), Р.С. Фассахова (отв. ред.). -М.:ГЭОТАР МЕДИЦИНА, 2000. с. 786.
- Руководство по скорой медицинской помощи под редакцией С.Ф. Багненко, А.Л. Верткина, А.Г. Мирошниченко, М.Ш. Хубутии Мю: ГЭОТАР-Медиа, 2010 – 816 с.
- Савченко АА., Борисов А.Г. Основы клинической иммунометаболомики: Новосибирск «Наука» 2012.
- Сорокина О.И. Аллергия. Предупреждение, диагностика, лечение: Москва «Медицина» 2007.
- Хаитов Р.М. Клиническая аллергология. Руководство для практических врачей. М.: Медпресс-информ, 2002. с. 623.
- http://mfvt.ru/anafilakticheskij-shok/
- http://ru.wikipedia.org/wiki/Анафилактический_шок
- https://health.mail.ru/disease/anafilakticheskii_shok/
- http://neotlozhnaya-pomosch.info/anafilakticheskij_shok.php
- http://medportal.ru/enc/allergology/conuctivit/6/
- http://www.km.ru/zdorove/encyclopedia/anafilakticheskii-shok
- http://pmarchive.ru/anafilakticheskij-shok/
- http://doctorpiter.ru/diseases/130/
18. http://www.spruce.ru/urgent/shock/anaphylaxis_3.html
19. http://www.ayzdorov.ru/lechenie_anafilaksiya_chto.php
20. http://extremed.ru/reanimatologia/43-shok/548-anafil
ПРИЛОЖЕНИЕ А
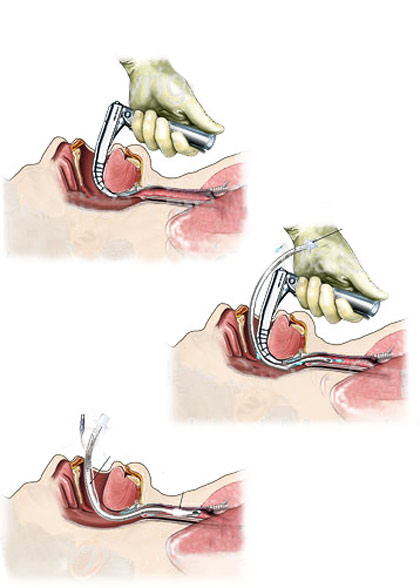
Интубация трахеи
ПРИЛОЖЕНИЕ Б
Состав аптечки при анафилактическом шоке
- 0.1% раствор адреналина 10 ампул по 1 мл;
- 0.9% раствор натрия хлорида – 2 флакона по 400 мл;
- Реополиглюкин — 2 флакона по 400 мл;
- Преднизолон – 10 ампул по 30 мг;
- Димедрол 1% — 10 ампул по 1 мл;
- Эуфиллин 2.4% — 10 ампул по 5 мл;
- Спирт медицинский 70% — флакон 30 мл;
- Шприцы одноразовые стерильные емкостью 2 мл и 10 мл – по 10 штук;
- Системы для внутривенных вливаний (капельницы) – 2 штуки;
- Периферический катетер для внутривенных инфузий – 1 штука;
- Стерильная медицинская вата — 1 упаковка;
- Жгут – 1 штука;
- Мешок Амбу;
- S-образная трубка;
- Электроотсос.
Аптечка должна быть снабжена инструкцией.
ПРИЛОЖЕНИЕ В
Анкета
Уважаемые старшекурсники!
Студенты ТОМК проводят анкетирование с целью выявления уровня знаний старшекурсников об анафилактическом шоке и о мерах неотложной помощи при этом состоянии. Просим Вас принять участие в опросе. Внимательно ознакомитесь с содержанием вопроса, выберите один или несколько вариантов ответа или укажите свой, если это необходимо.
Анкетирование проводится анонимно, результаты будут использованы в обобщенном виде.
1. Дайте определение: «Анафилактический шок – …»
a) иммунокомплексная реакция;
b) реакция гиперчувствительности немедленного типа;
с) реакция гиперчувствительности замедленного типа;
d) комплементзависимая цитостатическая реакция.
2. Возможные причины развития анафилактического шока:
а) длительное пребывание в душном помещении;
b) в/в введение нестероидных анальгетиков;
с) укус осы;
d) в/в введение донорской крови.
3. Наиболее частые симптомы:
а) возбуждение;
b) отек языка и глотки;
с) судороги и непроизвольное мочеиспускание;
d) повышение АД.
4. Приблизительное время начала развития симптомов:
а) от нескольких секунд до 2 часов;
b) от 2 до 12 часов;
c) от 12 часов до 2 суток;
d) от 2 до 20 суток.
5. Первоначальные действия при оказании неотложной помощи:
а) прекратить контакт с аллергеном;
b) уложить пациента и приподнять головной конец;
c) успокоить пациента;
d) уложить пациента и приподнять ножной конец.
6. Следующий этап неотложной помощи:
а) наложить жгут выше места инъекции;
b) наложить жгут ниже места инъекции;
с) дать попить прохладной воды;
d) повернуть голову на бок.
7. Что должно входить в состав аптечки при анафилактическом шоке?
а) амидопирин, кеторол, метопролол;
b) адреналин, реополиглюкин, преднизолон;
c) метоклопрамид, амоксициллин, физраствор;
d) глюкоза, магния сульфат, настойка пустырника.
8. Препарат для купирования бронхоспазма при анафилактическом шоке:
а) 1 % раствор фуросемида;
b) 1 % раствор мезатона;
c) 2,4 % раствор эуфиллина;
d) 10 % раствор кальция хлорида.
9. Как избежать анафилактический шок?
а) избегать народную медицину;
b) провести кожные пробы;
c) вести здоровый образ жизни;
d) свой вариант ответа:______________________________________
ПРИЛОЖЕНИЕ Г
Анкета
Уважаемые медицинские работники!
Просим Вас принять участие в опросе. Внимательно ознакомитесь с содержанием вопроса, выберите один или несколько вариантов ответа или укажите свой вариант, где это необходимо.
Анкетирование проводится анонимно, результаты будут использованы в обобщенном виде.
1. Дайте определение: «Анафилактический шок – …»
a) иммунокомплексная реакция;
b) реакция гиперчувствительности немедленного типа;
с) реакция гиперчувствительности замедленного типа;
d) комплемент зависимая цитостатическая реакция.
2. Возможные причины развития анафилактического шока:
_______________________________________________________________________________________________________________________________________________________________________________________________________________________________________
3. Наиболее частые симптомы:
а) возбуждение;
b) отек языка и глотки;
с) судороги и непроизвольное мочеиспускание;
d) повышение АД.
4. Приблизительное время начала развития симптомов:
а) от нескольких секунд до 2 часов;
b)от 2 до 12 часов;
c)от 12 часов до 2 суток;
d)от 2 до 20 суток.
5. Первоначальные действия при оказании неотложной помощи:
а) прекратить контакт с аллергеном;
b)уложить пациента и приподнять головной конец;
c)успокоить пациента;
d)уложить пациента и приподнять ножной конец.
6. Противошоковая терапия:
а) 0,3-0,5 мл 0,1% р-ра адреналина в/м;
b) 0,3-0,5 мл 0,1% р-ра адреналина в/в;
с) 0,3-0,5 мл 0,1% р-ра дофамина в/м;
d) 0,3-0,5 мл 0,1% р-ра дофамина в/в.
7. При появлении бронхоспазма:
а) 1 % раствор фуросемида;
b) 1 % раствор диклофенака;
c)2,4 % раствор мезатона;
d)ингаляционное введение 2,5-5,0 мл сальбутамола.
8. Противоаллергическая терапия:
_____________________________________________________________________________
9. Что должно входить в состав аптечки при анафилактическом шоке?
а) амидопирин, кеторол, метопролол;
b)адреналин, реополиглюкин, преднизолон;
c)метоклопрамид, диклофенак, физ. раствор;
d)глюкоза, магния сульфат, эфедрин.
10. Профилактика анафилактического шока:
_____________________________________________________________________________
Профилактика анафилаксии при оказании догоспитальной медицинской помощи