Электродиагностика и электростимуляция
ГБОУВПО «Пермский государственный медицинский университет имени академика Е.А. Вагнера» Министерства здравоохранения Российской Федерации
Кафедра факультетской терапии №1 с курсом физиотерапии ДПО
Зав. кафедрой - д.м.н., профессор Е.В. Владимирский
Руководитель – к.м.н., доцент Т.Н. Фильцагина
ЭССЕ
Тема: «Электродиагностика и электростимуляция»
Работу выполнил курсант цикла
П.П. «Физиотерапия»
12.01.2015 – 30.04.2015
Врач невролог ОЦ «Авиценна» г. Ижевск
Полушин Владимир Владимирович
Пермь 2015 г.
Содержание:
- Роль электродиагностики и электростимуляции стр. 3
- Особенности строения и физиологии нервно-мышечного аппарата стр. 3
- Виды электродиагностики.
- Классическая электродиагностика стр. 4
- Классическая расширенная электродиагностика стр. 7
- Хронаксиметрическая электродиагностика (ХЭД) или
электродиагностика по кривой "сила-длительность" стр. 8
- Экспресс-метод хронаксиметрической электродиагностики (ХЭД) стр. 11
- Оценочная электродиагностика. стр. 11
- Аппаратура, общие указания по выполнению процедур стр. 12
- Электростимуляция.
5.1. Определение параметров тока для электростимуляции стр.13
5.2. Показания к электростимуляции Стр.14
5.3. Противопоказания стр. 15
5.4. Некоторые методики проведения процедур
электростимуляции импульсными токами стр. 15
…………
- Роль электродиагностики и электростимуляции.
Частыми жалобами при заболеваниях и повреждениях нервной системы и опорно-двигательного аппарата бывают жалобы на нарушения двигательных функций. Это может проявляться в виде различных нарушений активных и пассивных движений, снижения тонуса и трофики мышц, изменения рефлексов, нарушения координации двигательных актов. Электростимуляция является наиболее эффективным видом физиотерапии при лечении заболеваний и травматических повреждений нервной системы.
Характер двигательных нарушений зависит от уровня поражения нервной системы. Выраженность проявления и тяжесть зависят от степени повреждения нерва.
Для оценки тяжести двигательных нарушений используют различные методы. Наиболее информативным из них является исследование электровозбудимости нервно-мышечного аппарата (электродиагностика).
- Особенности строения и физиологии нервно-мышечного аппарата
Основной структурной и функциональной единицей нервной системы является нейрон, который состоит из тела нервной клетки с ядром и из протоплазматических отростков или дендритов, и осевоцилиндрического отростка - аксона. Нервная клетка с разветвлениями дендритов осуществляет восприятие нервных импульсов, приходящих к данному нейрону. Аксон же - специализированный отросток, который проводит импульсы от нервной клетки на другие нейроны.
По своему происхождению нейроны делятся на периферические и центральные. Центральные нейроны входят в состав головного и спинного мозга. Периферические нейроны образуют чувствительные (межпозвоночные) узлы спинномозговых и черепно-мозговых нервов, а также узлы и сплетения периферической и вегетативной нервной системы. Центральные и периферические нейроны существенно отличаются по своей структуре.
Отростки периферического нейрона преобразуются в нервные волокна, которые образуют двигательные и чувствительные периферические нервы. В зависимости от направления проведения нервного импульса периферические нервные волокна делятся на эфферентные - от центральной нервной системы (ЦНС) а органы и ткани и афферентные - от органов и тканей к центрам иннервации. Нервные волокна имеют различное строение оболочек и делятся на мякотные и безмякотные волокна
Мякотные нервные волокна являются аксонами нервных клеток и состоят из осевого цилиндра и обкладки, состоящей из миелиновой и шванновской оболочки. Это подразделение условное, так как миелиновая оболочка представляет собой часть шванновской клетки. Миелин создает условия для более быстрого и изолированного проведения по нерву импульсов возбуждения. Мякотные волокна могут быть двигательными и чувствительными.
Безмякотные нервные волокна не имеют миелиновой оболочки. В одном нервном стволе, покрытом шванновской оболочкой, лежит группа осевых цилиндров, но они не соприкасаются друг с другом (кабельная система), так как они разделены шванновскими клетками. Безмякотные нервные волокна находятся в ЦНС, периферических и вегетативных нервах. В основном это двигательные нервные волокна. Они также несут эфферентную импульсацию для гладкой мускулатуры.
Нервные окончания в непосредственной близости от мышечного волокна теряют миелиновый слой и вступают в контакт с так называемой моторной бляшкой. Это соединение также называется синапсом как место межневральной связи. Синапсы проводят возбуждение только в одном направлении. Так, при раздражении нерва мышца сокращается, но если раздражать мышцу, то возбуждение на двигательный нерв не переходит. Это принципиально важное положение для проведения электрической стимуляции периферических параличей. При проведении электрической стимуляции один электрод располагают на двигательную точку парализованной мышцы (для ее стимуляции), а другой электрод - на двигательную точку нерва для того, чтобы по нерву проходили электрические импульсы к мышце, находящейся в состоянии паралича. Они же будут способствовать ускорению регенерации поврежденных нервных волокон и восстановлению реиннервации мышц.
Скорость проведения импульсов по нервному волокну зависит от строения нерва, в частности от толщины волокна. Так, мякотные нервные волокна делятся на три группы:
- группа А - толщина нервного волокна 4-20 мкм (толстые миелинизированные афферентные нервные волокна соматических нервов), скорость проведения импульса 120 м/с;
- группа В - толщина нервного волокна 3 мкм (это миелинизированные преганглионарные эфферентные вегетативные пути, скорость проведения импульсов по ним 15 м/с;
- группа С - толщина нервного волокна менее 0,3-13 мкм. Они не имеют миелиновой оболочки - это безмякотные нервные волокна, к которым относятся симпатические постганглионарные пути и пути болевой чувствительности. Скорость проведения импульсов 0,6-2,3 м/с.
Чтобы определить степень нарушения функции поврежденного нервно-мышечного аппарата и подобрать наиболее эффективную форму импульсного тока, необходимо провести электродиагностику-исследование электрической возбудимости поврежденного нерва и мышцы. Электродиагностика также позволяет определить степень и глубину нарушения функции нерва и иннервируемых им мышц, сделать прогноз исхода заболевания и может быть объективным методом контроля эффективности проводимого лечения.
- Виды электродиагностики.
- Классическая электродиагностика
Классическая электродиагностика позволяет определить порог возбудимости нерва и мышцы на тетанизирующий (переменный ток 5000 Гц с частотой модуляции 100 Гц) или неофарадический (однополупериодный ток частотой 50 Гц) и гальванический ток, оценить количественные и качественные характеристики сократительной функции мышцы. При нормальной электровозбудимости на тетанизирующий ток мышца отвечает сильным, тетаническим сокращением в течение всего времени прохождения тока, а на раздражение гальваническим током в момент замыкания и размыкания электрической цепи возникает быстрая реакция сокращения мышцы.
В норме полярная формула Пфлюгера-Бреннера выглядит следующим образом:
КЗС > АЗС > АРС > КРС.
Для быстроты исследования достаточно определить только показатель КЗС > АЗС. Классическая электродиагностика позволяет выявить различные типы реакции перерождения нерва и мышцы и судить о степени и глубине этих реакций.
При различных патологических процессах в нерве и мышце физиологические закономерности возбудимости изменяются как количественно, так и качественно. При количественных изменениях отмечается повышение порога возбудимости нерва и мышцы на гальванический и тетанизирующий ток, т. е. нужна большая сила тока по сравнению с нормальной электровозбудимостью.
Такие изменения чаще всего наблюдаются при мышечной атрофии, развившейся в результате гиподинамии или при легкой травме нерва. При тетании, спазмофилии порог возбудимости, наоборот, резко понижается.
При тяжелом повреждении периферического двигательного нейрона и ядра нервной клетки, при так называемом периферическом парезе или параличе, наряду с количественными возникают качественные изменения характера мышечного сокращения. В первую очередь утрачивается фарадическая возбудимость мышцы вследствие воздействия тетанизирующим током и изменяется характер сокращения мышцы в ответ на раздражение гальваническим (прямоугольными монополярными импульсами длительностью 100-300 мс) током, т. е. появляются качественные изменения мышечного сокращения. Вместо быстрого сокращение мышцы становится вялым или «червеобразным». Такое состояние нервно-мышечного аппарата принято называть реакцией перерождения. В зависимости от тяжести поражения различают частичную, полную реакцию перерождения и полную утрату электровозбудимости (табл. 1).
Таблица 1. Степени поражения НМА.
|
Тип РП
|
Ответная реакция НМА и показатели диагностики с учетом хронаксии
|
Полярная формула
|
|
Отсутствие РП НМА
|
Молниеносное сокращение мышцы в ответ на пороговую силу импульсного тока (реобазы) любой формы (треугольной, экспоненциальной, прямоугольной и т.д.). Хронаксия до 1 мс.
|
K3C > АЗС > АРС > КРС
|
|
Количественные изменения НМА
|
Живое сокращение мышц в ответ на пороговую или надпороговую силу
любого импульсного тока. Хронаксия 1-5 мс.
|
КЗС> АЗС> АРС>КРС
|
|
Частичная РП типа А
|
Вяловатые сокращения мышц. Часто отсутствие реакции на треугольный ток и снижение реакции на экспоненциальный ток. Повышение пороговой силы тока. Начало развития гальвано-тетенизирующей диссоциации. Хронаксия 5-10 мс.
|
КЗС<АЗС = АРС>КРС
|
|
Частичная РП типа Б
|
Вялые сокращения мышцы. Значительное снижение или отсутствие реакции на экспоненциальный ток. Полная гальвано-тетанизирующая диссоциация. Хронаксия 10-50 мс.
|
КЗС<АЗС<АРС = КРС
|
|
Полная РП НМА
|
Червеобразные сокращения мышцы в ответ на прямоугольный или прерывистый гальванический ток, подаваемый одиночными импульсами большой длительности. Сокращение - в течение всего времени действия импульса. Хронаксия более 50 мс.
|
КЗС<АЗС<АРС<КРС
|
|
Утрата электровозбуди
мости
|
Ни нерв, ни мышца не отвечают ни на один из видов импульсного тока.
|
отсутствует
|
При частичной реакции перерождения у мышцы сохраняется иннервация, поэтому процесс всегда обратим. Полная реакция перерождения указывает на наличие денервации мышцы, но не говорит о необратимости процесса. После регенерации нерва восстанавливается иннервация, постепенно появляются признаки возбудимости нерва в ответ на воздействие
гальваническим, а впоследствии и тетанизирующим током. При тяжелой степени дегенерации нерва претерпевает тяжелые анатомические изменения и мышца, вплоть до развития полного цирроза, т. е. замены мышечного волокна соединительной тканью. При этом мышца теряет электровозбудимость в ответ на действие всех видов тока, и тогда процесс становится необратимым.
При центральном парезе (параличе) электродиагностические признаки будут иными по сравнению с периферическим парезом (параличом). При возбуждении нерва гальваническим током или одиночным импульсом длительностью 100 мс и менее ответная реакция мышцы будет в виде быстрого сокращения без значительных количественных и качественных изменений. При ритмическом возбуждении импульсным или тетанизирующим током появляется тонический характер сокращения мышц, постепенно нарастает сила сокращений вплоть до появления патологических (клонус, симптом Бабинского) и защитных рефлексов.
При синдроме смешанного пареза отмечается смешанный тип поражения, выражающийся в сочетании повышенной возбудимости, присущей спастическому парезу, с количественными и качественными изменениями электрической возбудимости, характерными для вялого пареза.
Функциональная лабильность
Функциональная лабильность - способность нервно-мышечной ткани к суммированию электрического раздражения импульсного характера различной частоты следования импульсов. В норме мышца на импульсы частотой 50-100 Гц способна отвечать тетаническим сокращением. При реакции перерождения способность к суммации возбуждения мышца утрачивает, она реагирует лишь на одиночные импульсы большой длительности. По мере восстановления иннервации восстанавливается и способность мышцы к суммированию возбуждения. Вначале мышечные сокращения появляются в ответ на воздействие током частоты 5-10 Гц, по мере выздоровления - 20-50 Гц.
Определение миотонической реакции
Миотоническая реакция выражается в повышении возбудимости мышц под действием гальванического тока, при этом тип сокращения напоминает сокращение, вызванное тетанизирующим током. После сокращения мышца медленно расслабляется. При статическом пропускании гальванического тока через мыш цу в ней наблюдаются волнообразные сокращения отдельных волокон, идущие от катода к аноду. Полярная формула изменяется на обратную КЗС < АЗС или уравнивается КЗС = АЗС. Гальваническая возбудимость нерва остается в норме. Фарадическая возбудимость нерва не изменена. Реакция характерна для миотонии (болезнь Томсена) и миотонии дистрофической (в начальной стадии заболевания - миотония, а в конечной - атрофия мышц).
Определение миастенической реакции
Миастеническая реакция характеризуется быстрым истощением сократительной способности мышцы, вплоть до полного отсутствия сокращения, в ответ на ритмические раздражения тетанизирующим током в течение 2-3 мин. После перерыва в стимуляции на 2-3 мин. мышца снова способна ответить на тетанизирующий ток с последующим затем утомлением.
Миастеническая реакция характерна для прогрессирующей мышечной дистрофии и опухоли вилочковой железы. В начальной стадии заболевания миастеническая реакция выявляется в мимических мышцах, с прогрессированием заболевания и в мышцах конечностей.
- Классическая расширенная электродиагностика.
Данный метод обладает большей точностью, чем КЭД, что связано с более расширенными параметрами, заложенными в аппаратуру для проведения РЭД (аппараты АСМ-2, АСМ-3). Для проведения РЭД использовались треугольный, экспоненциальный, прямоугольный, гальванический токи, частоты которых менялись в пределах 10-100 Гц, а длительности импульсов от 0,02 до 300-500 мс. В аппаратах, помимо ручных и ножных, имелись также автоматические ритмические модуляторы, позволяющие осуществлять более физиологическую электростимуляцию пораженного НМА.
Таким образом, достигалась более широкая качественная электродиагностика. Вид мышечного сокращения позволял судить, с определенной долей приближения, о виде РП НМА. Можно было установить, какая форма импульсного тока вызывает наиболее оптимальную ответную реакцию мышц.
Количественная электродиагностика сводилась к установлению оптимальных частот, длительности импульса, величины ритмической модуляции, времени утомления для последующего проведения наиболее физиологичных электростимуляционных воздействий. Фиксировалась также полярная формула.
Впервые при помощи метода РЭД были выявлены и классифицированы такие ориентировочно существующие виды поражения НМА:
количественно-качественные (или просто количественные) поражения НМА. При такой степени поражения наиболее часто восстановление электровозбудимости НМА происходит даже без электростимуляции;
частичная РП типа А, при которой происходят начальные проявления денервации;
частичная РП типа Б, характеризуется дальнейшим прогрессированием денервации;
полная РП, на данной стадии происходит полная денервация двигательного нерва с большой выраженностью гипотрофии или атрофии пораженной мышцы;
отсутствие электровозбудимости, т.е. отсутствие ответа на воздействие импульсов электрического тока любой формы. Возникает полная атрофия и гибель мышцы, которая заменяется жировой и соединительной тканью.
В таблице 2 представлена сравнительная характеристика методов КЭД и РЭД.
Таблица 2. Сравнительная характеристика методов КЭД и РЭД.
Таким образом, метод РЭД позволяет получить существенно более точные электродиагностические данные, чем КЭД, и, следовательно, найти более физиологичные параметры импульсных низкочастотных токов для проведения последующей процедуры электростимуляции.
На рисунке ниже схематически расположены импульсы тока разной формы по мере убывания физиологичности электрического воздействия. Установлено, что наиболее физиологичными формами являются треугольный и экспоненциальный ток. Промежуточное положение занимают импульсы полусинуидальной формы [В. Г. Ясногородский, 1987]. Самыми "грубыми" в физиологическом отношении оказываются прямоугольные импульсы или прерывистый гальванический ток.
Однако и РЭД не отличается большой точностью по части определения типа РП. Действительно, весьма трудным для врача-исследователя является определение вида ответной реакции НМА, в частности, вида мышечного сокращения. Так, довольно сложно отделить молниеносное мышечное сокращение от живого, а вяловатое от вялого только путем визуального наблюдения. Поэтому сейчас в физиотерапии активно используется другой, очень точный метод электродиагностики, основанный на определении хронаксии, предложенный Лапиком еще в 20-х годах XX столетия.
- Хронаксиметрическая электродиагностика (ХЭД) или электродиагностика по кривой "сила-длительность".
Наиболее точным и эффективным методом электродиагностики является метод хронаксиметрической электродиагностики (ХЭД), который можно рассматривать и как усовершенствованный вариант РЭД. Основным преимуществом ХЭД перед другими видами нейромиофизиологических исследований является большая точность получаемых данных, в частности, о типах возникающей РП (о видах мышечных сокращений). В физиотерапии этот метод недавно стал завоевывать признание, уступая место лишь электронейромиографии - электродиагностики без выхода в широкую физиотерапевтическую практику.
Для проведения ХЭД используются самые разнообразные формы импульсов электрического тока - треугольная, экспоненциальная, полусинусоидальная, прямоугольная и другие с частотами до 10-16 кГц и длительностями импульса 0,01-0,02 - 500-1000 мс со скважностью 1-4 и ритмической модуляцией от 4 до 48 импульсов в минуту. При необходимости, можно применять также ручную модуляцию или сложномодулированные импульсные токи.
Основным моментом в проведении ХЭД является нахождение величины хронаксии. Электродиагностическое исследование проводится в несколько этапов.
1-й этап. Определение реобазы (пороговой силы тока, при которой наступает мышечное сокращение, так называемое пороговое мышечное сокращение).
Предварительно перед началом ХЭД проводятся манипуляции РЭД с целью определения оптимальных видов импульса (треугольный, экспоненциальный и т. д.) и длительности импульса тока для появления надпорогового сокращения исследуемой мышцы. На установленных в процессе РЭД оптимальных характеристиках тока определяется величина реобазы. Определение реобазы осуществляется на относительно больших длительностях импульса этого тока: не менее 50 мс.
2-й этап. Построение кривой "сила (тока) - длительность (импульса тока)" . В качестве примера на рис. 1 приведена такая зависимость "сила - длительность" для НМА челюстно-лицевой области (ЧЛО). По оси абсцисс (ось X) откладываются в полулогарифмической шкале значения длительности импульса в мс. На оси должно быть отложено не менее 10-12 значений z для получения достоверной картины проводимого исследования. По оси ординат (ось Y) в обычной шкале проставляются значения величины выбранного импульсного тока (силы тока или напряжения). На графике на оси ординат проставляется значение реобазы, найденное на 1-м этапе (по Л. Лапику).
Далее, не меняя реобазы, проводится постепенное уменьшение длительности импульса. Оказывается, что значение величины реобазы не меняется вплоть до некоторого значения длительности импульса. По мере дальнейшего уменьшения длительности импульса, для того, чтобы получить пороговое сокращение исследуемой мышцы, силу тока необходимо увеличивать. Наконец, при уменьшении длительности импульса до определенной величины никакая сила импульсного тока не вызовет ответной реакции, т. е. сокращения. Таким образом, построена кривая "сила-длительность", аналогичная представленным на рис. 1. Конкретный вид получаемой кривой зависит от степени поражения НМА, т.е. от типа РП.
Рис.1.
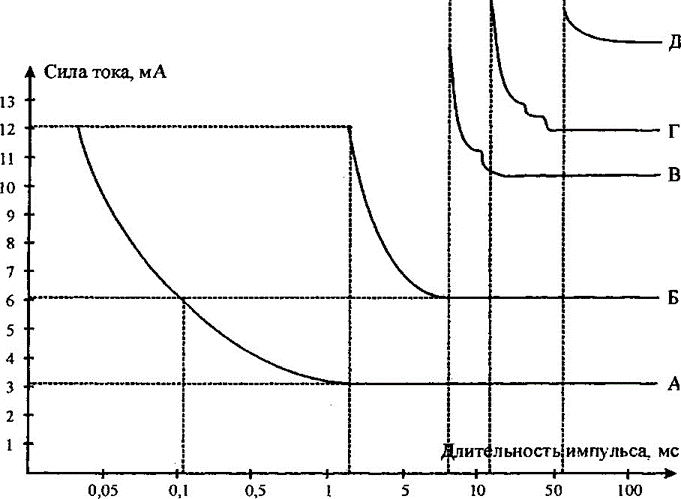
На рис. 1 приведена кривая "сила-длительность" НМА ЧЛО: а) нормальная возбудимость НМА; б) количественные изменения НМА; в) РП типа А; г) РП типа Б; д) полная РП (по Л. Лапику).
3-й этап. Нахождение величины хронаксии. Хронаксия является решающим звеном в установлении степени РП НМА. По определению самого Лапика хронаксия - это время (в мс), соответствующее силе тока удвоенной реобазы для вызывания порогового сокращения исследуемой мышцы.
На оси ординат (ось Y) графика "сила-длительность" отмечают величину силы тока, равную удвоенному значению реобазы, и проводят пунктирную линию, параллельную оси абсцисс (ось X), до пересечения с полученной кривой. Значение длительности импульса на оси абсцисс (оси X), соответствующее полученной точке пересечения, и есть величина хронаксии (по Л. Лапику).
По величине хронаксии можно судить о степени поражения электровозбудимости нервно-мышечного аппарата исследуемой области тела. Проведенные нами исследования показали, что с увеличением степени поражения НМА величина хронаксии возрастает. Величина хронаксии до 1 мс характеризует исследуемый НМА как неповрежденный (интактный), величина хронаксии 1-5 мс соответствует количественным поражениям НМА, 5-10 мс реакции перерождения (РП) типа А, 10-50 мс - РП типа Б, и более 50 мс полная РП.
Дополнительную информацию о состоянии НМА исследуемой области дает вид кривой "сила-длительность". Левая, восходящая часть кривой характеризует электровозбудимость нерва, а правая - скелетной мышцы. При этом наличие различных видов изгибов или зазубрин на левой части кривой говорит о различных степенях денервации. Так, например, одна зазубрина - это РП типа А, две - РП типа Б, отсутствие левой части кривой - полная РП (при соответствующих значениях показателей хронаксии). Данные электродиагностических исследований в общем виде можно представить в таблице 3.
Таблица 3. Оценка состояния электровозбудимости НМА
|
Тип РП
|
Ответная реакция НМА и показатели диагностики с учетом хронаксии
|
Полярная формула
|
|
Отсутствие РП НМА
|
Молниеносное сокращение мышцы в ответ на пороговую силу импульсного тока (реобазы) любой формы (треугольной, экспоненциальной, прямоугольной и т.д.). Хронаксия до 1 мс.
|
K3C > АЗС > АРС > КРС
|
|
Количественные изменения НМА
|
Живое сокращение мышц в ответ на пороговую или надпороговую силу
любого импульсного тока. Хронаксия 1-5 мс.
|
КЗС> АЗС> АРС > КРС
|
|
Частичная РП типа А
|
Вяловатые сокращения мышц. Часто отсутствие реакции на треугольный ток и снижение реакции на экспоненциальный ток. Повышение пороговой силы тока. Начало развития гальвано-тетенизирующей диссоциации. Хронаксия 5-10 мс.
|
КЗС<АЗС = АРС > КРС
|
|
Частичная РП типа Б
|
Вялые сокращения мышцы. Значительное снижение или отсутствие реакции на экспоненциальный ток. Полная гальвано-тетанизирующая диссоциация. Хронаксия 10-50 мс.
|
КЗС<АЗС<АРС = КРС
|
|
Полная РП НМА
|
Червеобразные сокращения мышцы в ответ на прямоугольный или прерывистый гальванический ток, подаваемый одиночными импульсами большой длительности. Сокращение - в течение всего времени действия импульса. Хронаксия более 50 мс.
|
КЗС<АЗС<АРС<КРС
|
|
Утрата электровозбудимости
|
Ни нерв, ни мышца не отвечают ни на один из видов импульсного тока.
|
отсутствует
|
- Экспресс-метод хронаксиметрической электродиагностики (ХЭД).
Как показывает опыт, более информативными и точными являются данные, полученные в процессе ХЭД. В этом случае используются методологические приемы по построению кривой "сила - длительность" и определению хронаксии в каждом конкретном случае. По этим показателям можно четко установить степень РП НМА (если она имеет место). Построение калибровочной кривой занимает определенное время и удлиняет постановку диагноза, особенно, если заключение о состоянии электровозбудимости НМА необходимо получить быстро. В таких случаях пользуются так называемым экспресс-методом ХЭД. В этом случае выбор оптимальных параметров электродиагностики в системе ХЭД проводится в два этапа.
1-й этап: обычное нахождение реобазы пораженного НМА с соответствующей регистрацией ее величины.
2-й этап: определение хронаксии.
Найденная реобаза (в мА) удваивается, на источнике - нейромиоимпульсаторе устанавливается заведомо минимальная длительность импульса тока (0,01-0,05 мс), при которой ответная реакция получена быть не может на любых значениях силы тока. Далее, не изменяя значений удвоенной реобазы, постепенно увеличивается длительность импульса. Та ее величина, при которой наступит первое пороговое сокращение, и будет величиной хронаксии.
Пример: реобаза исследуемой мышцы при длительности импульсов экспоненциального тока 50 мс составила 8 мА. Удвоив ее, получаем величину 16 мА. При минимальной длительности импульса в 0,02 мс ответной реакции при силе тока 16 мА получить не удалось. Постепенно увеличиваем длительность импульса тока, не меняя его силу. Первая ответная реакция появляется при длительности импульса 8 мс. Итак, величина хронаксии в этом случае составляет 8 мс. По величине хронаксии можно диагностировать поражение исследуемого НМА - РП типа А.
- Оценочная электродиагностика.
Была предложена в 1993-1998 годах. Ее использование является своеобразной альтернативой РЭД или ХЭД, хотя таковыми она не является. Это лишь вынужденная мера, связанная с отсутствием в большинстве ФТО и ФТК специальной аппаратуры для проведения РЭД или ХЭД. В данном случае, в качестве электрической физической энергии используются диадинамические токи (ДДТ), синусоидальные модулированные токи (СМТ), интерференционные токи (ИТ), и даже флуктуирующие токи (ФТ). В отдельных случаях может быть применен с прерывателем также гальванический ток от соответствующих источников и аппаратов. При проведении оценочной электродиагностики имеют значения параметры того фактора, который был выбран для указанной цели. Так, в случае ДДТ-электродиагностики ответные реакции со стороны НМА могут (или не могут, что зависит от степени РП) быть получены на частотах 50 или 100 Гц, соответствующих длительностям импульсов 20 или 10 мс.
При этом электродиагностические исследования проводятся на токах ДН или ОН с ручным их прерыванием. СМТ - электродиагностика является более предпочтительной, поскольку здесь можно оперировать большим диапазоном частот (30, 50, 70, 100, 150 или 10, 20, 30, 50, 80, 100 и 150 Гц), а также использовать глубины модуляции (0, 25, 50, 75, 100 и более 100), применяя 1 род работы с ручным прерыванием.
При использовании интерференционных токов в целях электродиагностики применяют частоты 1 - 200 Гц с ручной прерывистой модуляцией интерферирующего сигнала, подаваемого непрерывно.
В таблице 4 можно увидеть подбор параметров диадинамических и синусоидально-модулированных токов для электродиагностики поперечно-полосатых мышц у больных с вялыми парезами и параличами в зависимости от состояния электровозбудимости.
Таблица 4.
|
Состояние электровозбудимости
|
Средние оптимальные параметры импульсных токов от различных источников
|
|
|
Электронейромиоимпульсаторы "УЭИ-1",
"Нейропульс", "Магнон-СКИФ".
|
Источники ДДТ "Тонус-1", "Тонус-2", "ДТ-50" и т.п.
|
Источники СМТ
"Амплипульс-4", "Амплипульс-5".
|
|
Количественные изменения
|
Ток треугольный, экспоненциальный или прямоугольный, частота 100 Гц, длительность импульса 1 мс.
|
ДН или ОН при непрерывной подаче с ручным прерыванием.
|
Режим перемен
ный, 1 род работы, частота 100 Гц, глубина модуляции 50-100%.
|
|
Частичная РП типа А
|
Ток экспоненциальный или прямоугольный, редко треугольный. Частота 50-70 Гц,
скважность 2-3 при дли
тельности импульса 5-
10 мс.
|
ДН или, чаще, ОН, при непрерывной подаче и ручном прерывании.
|
Режим перемен
ный, 1 род работы, частота модуляции 50-80 Гц, глубина модуляции 75-
100%.
|
|
Частичная РП типа Б
|
Ток экспоненциальный (10-30 Гц) или прямоугольный (30-50 Гц),
длительность импульса
50-100 мс, скважность
3-4.
|
ОН при непрерывной подаче и ручном прерывании.
|
Режим выпрямленный, 1 род работы. Частота модуляции 30-50 Гц, глубина модуляции 100%.
|
|
Полная РП
|
Ток прямоугольный частотой 1-10 Гц, либо одиночные импульсы
длительностью 100-300 мс, либо прерывание гальванического тока.
|
ОН при непрерывной подаче и
ручном прерывании
|
Режим выпрямленный, 1 род работы. Частота модуляции 10-30 Гц, глубина модуляции более 100%.
|
- Аппаратура, общие указания по выполнению процедур
Аппарат для электрической стимуляции, анальгезии и диагностики «ЭлЭскулап Мед Те Ко» и «АФТ СИ-01-МикроМед» , Магнон-29Д, «Галатея» , Physiodin Duo «Physiomed» (Германия), «Intelect» (Германия), позволяют проводить классическую, расширенную электродиагностику, исследование функциональной лабильности нервно-мышечного аппарата, миотоническую и миастеническую реакции. Генерируемые аппаратами виды и параметры электрического тока позволяют также использовать их для лечения вялых и спастических парезов и параличей, других заболеваний, связанных с поражениями центральной и периферической нервной системы, проведения центральной и чрескожной электроанальгезии.
Аппарат «ЭлЭскулап МедТеКо» в режиме работы «Электростимуляция импульсная» генерирует монополярные импульсы прямоугольной, экспоненциальной, треугольной и трапециевидной формы для проведения электродиагностики и электро-стимуляционной терапии, в том числе денервированных мышц.
«Электростимуляция - синусоидальный ток» (в зарубежных аппаратах ток AMF). Токами низкой частоты аппарата «АФТ СИ-01-МикроМед» проводят исследование электровозбудимости нервно-мышечной системы по классической и расширенной методике и электрическую стимуляцию денервированных скелетных мышц. Токи средней частоты (биполярные по форме импульсов СМТ и AMF) свободно проходят в глубину биоткани и не оказывают возбуждающего действия на нервно-мышечную систему. Чувствительность возникает только после суммирования среднечастотных бифазных импульсов в группы следующих с низкой частотой - амплитудно-модулированные токи (тетанизирующий ток). Тетанизирующим током определяют фарадическую возбудимость нервов и скелетных мышц, а также выполняют электрическую стимуляцию скелетных мышц с сохраненной иннервацией и стимуляцию гладкой мускулатуры, мочеполовой системы, внутренних органов и кровеносных и лимфатических сосудов.
- Электростимуляция.
- Определение параметров тока для электростимуляции
Электростимуляция является лечебным методом применения импульсных токов различной формы и частоты для восстановления функции поврежденного нервно-мышечного аппарата. Различные травмы, ранения, переломы костей, инфекционные заболевания, интоксикация, дегенеративно-дистрофические заболевания часто приводят к повреждению нервного волокна с развитием реакции перерождения в нервно-мышечном аппарате с клиническими проявлениями картины вялого паралича. Под влиянием электростимуляции сохраняется сократительная функция денервированнои мышцы, в ней увеличиваются кровообращение и энергетический потенциал, возрастает активность ферментных систем, стимулируются окислительные процессы и преобразование гликогена в мышцах. Создаются благоприятные условия для регенерации нерва. При сохраненной иннервации мышц применение электростимуляции предупреждает развитие их атрофии вследствие гиподинамии, повышает работоспособность и быстро увеличивает силу мышц. При центральном параличе, вызванном чаще всего нарушением мозгового кровообращения, электростимуляция создает центростремительную афферентацию, способствующую растормаживанию блокированных центров головного мозга, вокруг интемизированного участка мозга, улучшает питание и трофику парализованных мышц. Предупреждает развитие контрактур.
Определение параметров тока для электростимуляции основывается на данных электродиагностики и проводится строго индивидуально, так как при патологических состояниях возбудимость нервно-мышечного аппарата изменяется в широких пределах.
Форма импульса. Современные аппараты для электростимуляции могут генерировать импульсы прямоугольной, треугольной, трапециевидной формы. Выбранная форма импульса должна соответствовать функциональным возможностям мышцы. При реакции перерождения более физиологичной будет трапециевидная форма импульса.
Длительность импульса. При наличии количественных изменений в нервно-мышечном аппарате оптимальным будет импульс длительностью 1-5 мс, при частичной реакции перерождения - 10-50 мс, при полной реакции перерождения - 100-300 мс.
Частота следования импульсов. При сохраненной иннервации мышц применяется переменный ток несущей частоты 2-10 кГц, модулированный напряжением низкой частоты (50-100 Гц) или неофарадический ток (однополярный) частоты 50 Гц. Серии импульсов чередуются с паузами для отдыха мышц. При электростимуляции возникает тетаническое сокращение мышц.
При частичной реакции перерождения правильно подобранное сочетание длительности и частоты следования импульсов может обеспечить тетаническое сокращение мышц. Предлагается наиболее рациональное сочетание: длительность импульсов 3-5-10-20-30-60-100 мс, частота следования импульсов 80-60-40-25-10-8-5 Гц.
При денервированной мышце электростимуляция проводится только одиночными импульсами с паузами 3-20 с. Чем сильнее выражена реакция перерождения, тем длительнее должна быть пауза.
Полярность. Активный электрод выбирается в соответствии с полярной формулой Пфлюгера-Бреннера. Он может быть катодом или анодом. При сохраненной иннервации активным, как правило, бывает катод, а при тяжелой степени перерождения - анод.
При стимуляции скелетной мускулатуры с нарушенной иннервацией оба электрода (катод и анод) с гидрофильными прокладками, оптимальная площадь которые составляет 4 см2, накладывают на стимулируемую мышцу. При сохраненной иннервации анод размещают на двигательной точке стимулируемого нерва, а катод - на двигательной точке иннервируемой им мышцы. При стимуляции гладкой мускулатуры электроды с гидрофильными прокладками площадью 200-300 см2 помещают над областью стимулируемого органа (желудок, кишечник, матка, мочеточник) по поперечной методике.
При периферических параличах с нарушенной иннервацией мышц применяют только одиночные импульсы с частотой следования 1-0,25 Гц и меньше и длительностью 100-200 мс. Частоту следования импульсов, а также длительность и форму (треугольную, трапециевидную, прямоугольную) подбирают индивидуально.
Для электростимуляции скелетных мышц с сохраненной иннервацией применяют переменный ток 2-5 кГц, модулированный напряжением частоты 50-100 Гц, который следует в прерывистом режиме (посылки тока чередуются с паузами) или неофарадическим (однополупериодным) током частотой 50 Гц.
Для стимуляции гладкой мускулатуры внутренних органов применяют переменный ток частотой 2-5 кГц с низкочастотной модуляцией амплитуды 5-30 Гц.
- Показания к электростимуляции:
- вялые парезы и параличи, связанные с травмой нерва, токсическим поражением, воспалением нерва, дегенеративно-дистрофическими заболеваниями нервной системы и позвоночника;
- центральные парезы и параличи, связанные с нарушением мозгового кровообращения;
- гипотрофия мышц при гиподинамии, иммобилизационных повязках;
- истерические парезы и параличи;
- послеоперационные парезы кишечника, гипомоторные дискинезии желудка, кишечника, желчевыводящих путей;
- атония сфинктеров мочевого пузыря и прямой кишки;
- камни мочеточника, хронический простатит, дисфункциональные заболевания женских половых органов;
- нарушения обмена веществ: ожирение, целлюлит.
-
- Противопоказания:
контрактура мимических мышц, переломы костей до иммобилизации, вывихи суставов до вправления, кровотечения (кроме маточных при дисфункции), острое воспаление, гнойные заболевания (абсцесс, флегмона, карбункул, фурункул), тромбофлебит, желчнокаменная болезнь, первые 3-4 нед. с момента развития острого нарушения мозгового кровообращения, эпилепсия, имплантированный кардиостимулятор, свободно лежащие металлические тела в жизненно важных органах, которые при колебательных движениях могут вызвать повреждение кровеносного сосуда.
- Некоторые методики проведения процедур электростимуляции импульсными токами
Электростимуляция малоберцового нерва и иннервируемых им мышц при периферическом парезе (параличе)
Используют пластинчатые электроды площадью 4 см2. Анод располагают в верхней трети голени на наружнозадней стороне в двигательной точке малоберцового нерва. Катод во время процедуры периодически перемещают на двигательные мышцы: переднюю большеберцовую, общий разгибатель пальцев, длинную малоберцовую, короткую малоберцовую, собственный разгибатель большого пальца. Параметры тока: форма импульсного тока - прямоугольная или трапециевидная, длительность импульсов 100-200 мс, частота следования импульсов 0,5-0,25 Гц и меньше, сила тока 10-15 мА в амплитудном значении. Продолжительность воздействия 15-20 мин ежедневно или через день. Курс лечения 15-20 процедур. Курсы лечения могут многократно повторяться.
Электростимуляция мышц конечностей при центральном парезе (параличе)
Для афферентной стимуляции коры головного мозга больных, перенесших ишемический инсульт, электростимуляцию назначают через 2-3 нед. от начала заболевания (возникновение пареза конечности). Одну пару пластинчатых электродов площадью 4 см2 располагают: катод - в средней трети плеча на наружной стороне в двигательной точке лучевого нерва, анод - в средней трети наружной поверхности предплечья. Вторую пару таких же электродов располагают: катод - на внутренней поверхности средней трети плеча на локтевой и срединный нервы, анод - на внутренней поверхности предплечья.
Параметры тока: импульсы прямоугольной формы длительностью 1 мс частотой следования 0,5 Гц (два импульса в секунду) посылают на группу мышц, иннервируемых лучевым нервом (разгибатели), а через 1 с - на локтевой, срединный нервы и иннервируемые ими мышцы сгибательной группы; амплитудное значение силы тока 3-5 мА, продолжительность воздействия 5-8 мин. Затем электроды переносят на нижнюю конечность и устанавливают: одну пару на малоберцовый нерв и иннервируемые им мышцы, вторую пару - на большеберцовый нерв и иннервируемые им мышцы голени. Параметры тока и продолжительность воздействия те же.
Цель электростимуляции: за счет афферентной импульсации в кору головного мозга деблокировать участки коры вокруг очага ишемии головного мозга, находящиеся в состоянии парабиоза, оказать стимулирующее воздействие на нервно-мышечный аппарат и кровообращение паретичных конечностей.
Электростимуляцию проводят ежедневно. Курс лечения 10-12 процедур. С появлением активных движений электростимуляцию заменяют лечебной физкультурой.
В отдаленный период после перенесенного инсульта электростимуляцию проводят по показаниям. Как правило, стимулируют группу мышц, находящихся в состоянии гипотонуса. Цель электростимуляции - повысить тонус мышц, находящихся в состоянии атонии, гипотонуса. Мышцы антагонисты, находящиеся в гипертонусе не стимулируют.
Предупреждение: при геморрагическом инсульте электростимуляцию не применяют, особенно в ранний период возникновения инсульта.
Электростимуляция мимических мышц при неврите лицевого нерва
Электростимуляцию проводят после исследования электровозбудимости. Как правило, она показана через 2-4 нед. с момента возникновения пареза (паралича), если нет восстановления активных движений в мимической мускулатуре.
Пластинчатый электрод площадью 4 см2 соединяют с клеммой катод и фиксируют его в области ствола лицевого нерва, впереди ушной раковины. Электрод площадью 2 см2 с кнопочным прерывателем, соединенный с клеммой анод - в руках у медицинского работника. Но полярность электродов может быть изменена на основании результатов исследования электровозбудимости, когда определяют, при какой полярности сокращения мимических мышц проявляются на меньшую силу тока.
Электростимуляцию проводят гальваническим током, ритмически прерываемым при помощи кнопочного прерывателя, либо одиночными импульсами монополярного тока частотой следования импульсов 0,5-0,25 Гц и их длительностью от 50-100 мс в зависимости от данных исследования электровозбудимости. Сила тока в импульсе 2-3 мА. Каждую мимическую мышцу возбуждают одиночным импульсом 2-3 раза. Циклы повторяют 3-5 раз. Электростимуляцию проводят 1-2 раза в неделю до появления активных движений в мимической мускулатуре.
Предупреждение:
- при резко повышенной электровозбудимости на гальванический ток или ее появлении в процессе лечения электростимуляцию не проводят или прекращают;
- при контрактуре мимических мышц или при опасности ее возникновения (резко повышается электровозбудимость, иррадиация возбуждения со здоровой стороны на сторону пареза) электростимуляцию не проводят.
Электростимуляция при травматическом повреждении периферического нерва
При повреждении периферического нерва развивается периферический (вялый) паралич мышц, иннервируемых этим нервом. Реиннервация мышц может наступить несколько месяцев спустя после травмы и даже через 1,5-2 года. Электростимуляция нервно-мышечной системы является одним из основных методов лечения травматической нервопатии, она способна поддержать сократительную функцию парализованных мышц, стимулировать трофические процессы и регенерацию поврежденного нерва. Электростимуляция проводится курсами вплоть до восстановления функции поврежденного нерва.
Электрической стимуляции подвергаются оба участка нерва: до места повреждения (шва нерва) и ниже его. При воздействии электрическими импульсами на участок нерва выше места повреждения импульсация поступает в спинной и головной мозг и посредством центральных механизмов регуляции стимулируется регенерация растущего нервного волокна и трофические процессы в зоне иннервации поврежденного нерва. Электростимуляция отрезка нерва ниже места повреждения позволяет поддержать сократительную функцию мышечных волокон парализованных мышц, улучшить периферическое коллатеральное крово- и лимфообращение, трофические процессы, лизировать и резорбировать погибшие нейроны в стволе нерва.
Два пластинчатых электрода с гидрофильными прокладками 3 х 3 см помещают: катод - на проксимальный отрезок нерва от места повреждения, анод - на дистальный отрезок на двигательную точку парализованной мышцы. При повреждении подмышечного нерва электроды располагают на переднюю и заднюю порции дельтовидной мышцы; при повреждении лучевого нерва - на наружную поверхность средней трети плеча (ствол нерва) и наружную воверхность верхней трети предплечья, при повреждении кожно-мышечного нерва - на внутреннюю поверхность верхней трети плеча (ствол нерва) и брюшко двуглавой мышцы; при повреждении срединного и локтевого нерва - на внутреннюю поверхность нижней трети предплечья (стволы нервов) и внутреннюю поверхность лучезапясного сустава. При повреждении нервов нижней конечности электроды помещают: на бедренный нерв - под пупартовой связкой и передней поверхности бедра (четырехглавая мышца); на седалищный нерв - под ягодичной складкой (ствол нерва) и нижней трети задней поверхности бедра (двуглавая и перепончатая мышцы); на большеберцовый нерв - на середине подколенной ямки (ствол нерва) и икроножную мышцу; на малоберцовый нерв - наружная поверхность верхней трети голени (ствол нерва) и на среднюю треть передней поверхности голени.
Параметры тока подбирают в зависимости от данных электрической диагностики. При полной реакции перерождения нервно-мышечной системы применяют монополярный импульсный ток прямоугольной или трапециевидной формы, длительность импульса 100-200 мс, следующие с интервалом в 2-3 с. Продолжительность воздействия 15-20 мин ежедневно. Курс лечения повторяют через каждые 15-20 дней до восстановления двигательной функции нерва.
PAGE \* MERGEFORMAT3
Электродиагностика и электростимуляция