Екстрена медична допомога при масових ураженнях
Вінницький національний медичний університет ім. М.І.Пирогова
Кафедра медицини катастроф та безпеки життєдіяльності
МЕТОДИЧНІ МАТЕРІАЛИ ДО практичного заняття
для студентів 5 курсу медичного факультету
З дисципліни: Екстрена і невідкладна медична допомога
Тема 8: ЕКСТРЕНА МЕДИЧНА ДОПОМОГА ПРИ МАСОВИХ УРАЖЕННЯХ
Вінниця - 2013
А. ЗАГАЛЬНІ ВІДОМОСТІ
Тема 8: Екстрена медична допомога при мАсових ураженнях
- Кількість академічних годин – 2.
- Вид проведення заняття – практичне заняття.
- Місце проведення заняття – клас кафедри, стадіон університету.
- Мета заняття:
- Загальна: ознайомити з загальними положеннями медичного сортування в осередках масових ураженнях.
4.1.2. Конкретна: - 1. Дати практику в організації та здійснені медичного сортування постраждалих при надзвичайній ситуації.
2. Навчити виконувати документи медичного призначення.
- Навчальне матеріально-технічне забезпечення:
- план-схема сортувального майданчика на стадіоні університету;
- металеві стрижні та пікетажна стрічка для позначення на місцевості сортувального майданчика і його зон;
- імітаційні талони та картки медичного сортування – по 1 на кожного студента.
- Література:
- Наказ МОЗ №366 від 18.05.2012 «Загальні вимоги щодо проведення медичного сортування на догоспітальному етапі та в приймальних відділеннях (відділеннях невідкладної медичної допомоги) закладів охорони здоров’я».
- Матеріали науково-практичної конференції «Сучасні погляди і можливості в наданні екстреної медичної допомоги при надзвичайних ситуаціях у Вінницькій області» ст.. 44-76.
- «Медицина катастроф», №12, 2012р.
- Навчальні питання і розподіл часу:
Вступна частина (вступне слово) ……………...................................5 хв.
- Загальні вимоги щодо проведення медичного сортування постраждалих і хворих на догоспітальному етапі та в приймальних відділеннях (відділеннях невідкладної медичної допомоги) закладів охорони здоров’я, у тому числі при госпіталізації постраждалих у наслідок надзвичайної ситуації…………………………………………………………15 хв.
- Взаємодія бригад швидкої медичної допомоги з рятувальними службами. Відповідальність кожної з них. ……………………………..5 хв.
- Порядок дій (алгоритм роботи) медичних працівників бригад швидкої медичної допомоги, які першими прибули у вогнище масового ураження………………………………………………………………………..20хв.
- Здійснення медичного сортування уражених (імітаційні талони) та заповнення картки медичного сортування…….……………………………40 хв.
Заключна частина. ……………………..…………………………………5 хв.
Організаційно-методичні рекомендації до заняття
Практичне заняття доцільно проводити методом тренування з елементами ділової гри.
Після заслуховування відповідей студентів щодо суті, загальних вимог до медичного сортування, медичного сортування за системою START, викладач знайомить студентів з план-схемою сортувального майданчика на місцевості поблизу вогнища катастрофи (умовно стадіон університету). Після чого заняття продовжується на стадіоні університету. Призначені викладачем функціонери («керівник» та 4 «рятівники» Державної служби надзвичайних ситуацій (МНС)) визначають «зону небезпеки», «місце згрупувань постраждалих, зону для проведення медичного сортування медичними працівниками», «зону для розгортання медичного пункту – територію для надання медичної допомоги - червона і жовта групи», «місце складання тіл загиблих», «зону прибуття машин БШМД», «посадовий майданчик для вертольоту».
Призначається бригада ШМД. Лікар бригади стає «Координатором» БШМД відтворює на місцевості план-схему сортувального майданчика використовуючи металеві стрижні та пікетажну стрічку.
В подальшому студенти виступаючи в ролі лікаря-координатора доповідають послідовність своїх дій (кроки 1,2,3,4,5,6) в двох варіантах:
- Вогнище ураження небезпечне (не вимагає деконтамінації).
- Вогнище ураження безпечне.
На даному етапі заняття викладач може давати «лікарям-координаторам» конкретні завдання «ввідні», вручаючи їм для роботи імітаційні талони.
Всі дії призначених функціонерів за викликом викладача коментують студенти групи за схемою:
- Згоден, не згоден з діями функціонерів. Чому?
- На мою думку доцільно поступити таким чином…
Викладач оцінює, як роботу функціонерів, так і думки студентів щодо їх дій, акцентуючи увагу групи на оптимальному варіанті.
На другому часі заняття студенти відпрацьовують навичку з виконання службового документу медичного призначення.
Кожен студент отримує імітаційну картку з описом клінічної картини ураження людини в осередку катастрофи та картку медичного сортування (форма 109-2/о).
В ролі лікаря БШМД студент мусить поставити попередній діагноз ураження (за імітаційною карткою) та здійснити медичне сортування на догоспітальному етапі, заповнивши картку медичного сортування.
Викладач перевіряє роботи студентів, виставляє оцінки за тему і доводить їх до студентів на наступному занятті.
Вступна частина
Перевіривши наявність на занятті студентів, викладач з метою сконцентрувати увагу студентів налаштувати їх на продуктивну роботу під час заняття наголошує, що природні та техногенні катастрофи надзвичайно часто завдають людству колосальної матеріальної шкоди і спричиняють масове ураження людей.
Як з найбільшою ефективністю діяти медичним працівникам в осередках масових уражень, якою має бути організація екстреної, медичної допомоги постраждалим, які концептуальні положення її надання? Ось далеко не повний перелік питань, які ставить перед ними життя.
Важливим елементом екстреної медичної допомоги при масових ураженнях є медичне сортування потерпілих. Саме це питання буде відпрацьовуватися на цьому занятті.
Викладач сповіщає тему, вид, мету заняття, порядок та методику відпрацювання навчальних питань і приступає до його проведення, керуючись організаційно-методичними вказівками.
НАВЧАЛЬНІ ПИТАННЯ
І. Загальні вимоги щодо проведення медичного сортування постраждалих і хворих на догоспітальному етапі та в приймальних відділеннях (відділеннях невідкладної медичної допомоги) закладів охорони здоров’я, у тому числі при госпіталізації постраждалих унаслідок надзвичайної ситуації
Загальні положення
Медичне сортування або тріаж (фр. triage, сортування) - це розподіл постраждалих і хворих (далі - постраждалі) на категорії з ознаками потреби в однорідних лікувально-профілактичних та евакуаційних заходах відповідно до медичних показань, обсягів наданої медичної допомоги на кожному етапі медичної евакуації та порядку евакуації. Медичне сортування проводиться, ураховуючи необхідність застосування конкретних лікувальних заходів: зменшення наслідків травм (захворювань), які загрожують життю постраждалих; попередження розвитку ускладнень, зменшення їх тяжкості; підготовка та проведення евакуації.
Медичне сортування постраждалих на догоспітальному етапі та в приймальних відділеннях (відділеннях невідкладної медичної допомоги) закладів охорони здоров'я (далі - приймальне відділення), у тому числі під час госпіталізації постраждалих унаслідок надзвичайної ситуації (далі - медичне сортування), проводиться з метою своєчасного надання медичної допомоги максимальній кількості постраждалих в обсязі, що забезпечує відновлення раптової втрати життєвих функцій та сприяє збереженню здоров'я постраждалих.
Медичне сортування проводиться за єдиними принципами щодо діагностики, лікування та прогнозу результатів лікування постраждалих.
Медичне сортування допускає гіпердіагностику. Так стан постраждалих дітей та вагітних жінок навіть без видимих ушкоджень завжди оцінюється, як важкий, їх евакуація і надання їм медичної допомоги здійснюється в першу чергу.
Основні сортувальні ознаки:
- небезпека постраждалого для оточуючих;
- потреба потерпілого в лікувальних закладах;
- потреба ураженого в евакуації.
В залежності від завдань, які вирішуються виділяють два види медичного сортування:
- Евакуаційно-транспортне – розподіл постраждалих на три групи:
- підлягають евакуації (Куди? Яким транспортом? В якому положенні? В яку чергу?);
- потребують допомоги на місці;
- не потребують подальших медичних заходів, тобто ті, що можуть бути відпущені.
- Внутрішньопунктове – розподіл потерпілих на групи для прийняття рішення про надання медичної допомоги (Де надати? В яку чергу? В якому обсязі?).
Виділяють наступні три групи уражених:
- потребують невідкладної медичної допомоги;
- ті, яким медична допомога може бути відтермінована;
- потребують паліативної терапії.
Складність викликають особи, які небезпечні для оточуючих. Вони підлягають санітарній обробці або тимчасовій ізоляції, а їхній одяг, майно – дезактивації, дегазації, дезінфекції, проте ці заходи не виключають їх потребу в лікувально-евакуаційному забезпеченні.
Сучасна система медичного сортування (тріаж) базується на поділі всіх постраждалих на чотири групи, кожній з яких присвоєний свій кольоровий код:
Невідкладна допомога – червоний колір
Термінова допомога – жовтий колір
Нетермінова допомога – зелений колір
Морг – чорний колір.
Ця система призначена для визначення черговості надання медичної допомоги та транспортування до лікарні за наявності великої кількості потерпілих, але обмеженої кількості медичного персоналу і засобів транспортування. Весь процес оцінки стану постраждалого займає, як правило, 60 секунд.
З завершенням оцінки стану, уражені помічаються кольором однієї з чотирьох категорій сортування у вигляді спеціальної кольорової бірки або наручного кольорового браслету чи кольорового фонарика (в темний час доби), чи просто кольоровою стрічкою.
Стан потерпілого, після первинного тріажа, може погіршуватися або покращуватися, тому сортування продовжує здійснюватися весь час рятівної операції і постраждалі в будь-який момент можуть бути перекваліфіковані з однієї категорії в іншу. В середині однієї категорії перевага віддається дітям і вагітним жінкам.
Первинне медичне сортування за системою START.
Один з найбільш поширених методів первинного медичного сортування постраждалих одержав назву START (Simple Triage and Rapid Treatent). Цей метод розроблений в 1983 році спеціалістами Пожежного департаменту м. Ньюпорт-Біч в Каліфорнії, разом з лікарями місцевої лікарні Хоаг. Він слугував для використання пожежними і екстреними службами в випадкові землетрусів або інших глобальних природних лих. Однак в подальшому він також став стандартним методом медичного сортування при наданні допомоги потерпілим при терористичних актах, а також при крахах потягів, автобусів, літаків та інших випадків з великою кількістю постраждалих.
Згідно методу START, рятівники, які першими прибули на місце пригоди, спочатку відділяють легкоуражених від інших потерпілих. Для цього просять всіх, хто в змозі пересуватися самостійно, відійти від інших постраждалих і збирають їх в визначеному місці, де їх позначають сортувальними засобами зеленого кольору. Цей контингент або одержав легкі поранення, або взагалі їх не отримав. Допомога їм надається уже після надання допомоги більш важким постраждалим.
Далі рятівники обстежують уражених, які не в змозі пересуватися і визначають у них наявність дихання, кровообігу та неврологічних функцій, на основі чого розділяють їх на три категорії: потребуючих невідкладної медичної допомоги, потребуючих термінової допомоги і мертвих.
В першу чергу рятівники визначають, чи дихає постраждалий. Якщо він не дихає, вони перевіряють прохідність його дихальних шляхів і усувають перепони для дихання. Якщо дихання потерпілого після цього не відновлюється, вважається, що жертва мертва і тіло позначають чорним кольором.
Якщо постраждалий дихає, то рятівники підраховують частоту його дихальних рухів. У випадку, якщо вона становить більше 30 за хвилину, то потерпілий позначається червоним кольором, потребуючим невідкладної допомоги, бо збільшення частоти дихальних рухів є однією з ознак шоку.
Після цього рятівники визначають у постраждалого наявність пульсу на променевій артерії. Якщо пульс не прощупується, то потерпілого позначають червоним кольором, а при наявності пульсу проводять тест капілярних судин, натискаючи на ніготь пальця руки, доки він не побіліє, а далі рахуючи, за скільки секунд кров повернеться назад до пальця. Якщо ніготь не порозовіє на протязі двох секунд, то потерпілого позначають червоним кольором, а якщо він набуде нормального кольору раніше, то приступають до наступного тесту – неврологічних функцій.
Рятівники просять постраждалого виконати будь-яку просту дію. Якщо він адекватно реагує на їх вказівки, його позначають жовтим кольором. Якщо ж потерпілий не реагує на оточуючих, його позначають червоним кольором, бо такий стан, можливо, небезпечний для життя.
Метод START добре зарекомендував себе серед рятівників завдяки простоті використання, доступній навіть особам, які не мають професійної медичної підготовки.
Професійні лікарі, здійснюючи медичне сортування, як правило, користуються більш складними методами, які дозволяють їм позначати чорним кольором, не тільки померлих, а й тих, чиї поранення, по їх висновку, не сумісні з життям.
В 1995 році на основі метода START доктор Лу Роміч з Дитячої лікарні Флориди в Майамі розробив метод медичного сортування Jamp START для педіатричних пацієнтів, який надалі став стандартним при тріажі дітей в США.
Етапи медичного сортування
1. Перший етап медичного сортування проводиться біля місця виникнення надзвичайної ситуації, але на безпечній відстані від дії її вражаючих факторів. На цьому етапі медичного сортування відбувається перший контакт медичного працівника, який проводить медичне сортування, з постраждалим.
1.1. При проведенні першого етапу медичного сортування визначений такий базовий обсяг медичної допомоги:
у дорослих перевіряють наявність дихання та за потреби відновлюють прохідність дихальних шляхів;
визначають капілярний пульс;
визначають стан свідомості;
у дітей до 8 років для відновлення прохідності дихальних шляхів при відсутності дихання виконують 5 штучних вдихів.
1.2. Тривалість проведення першого етапу медичного сортування становить не більше 60 секунд. На першому етапі медичного сортування медичний персонал позначає постраждалого сортувальним браслетом.
2. Другий етап медичного сортування проводиться на терміново підготовленому сортувальному майданчику, під час транспортування постраждалого в заклад охорони здоров'я, в приймальних відділеннях.
2.1. При проведенні другого етапу медичного сортування визначений такий базовий обсяг медичної допомоги:
потрійний прийом Сафара;
ручне очищення порожнини рота та гортані;
очищення ротоглотки за допомогою аспіратора;
прийом Хеймліка;
введення повітроводу;
ендотрахеальна інтубація;
крікотомія (конікотомія);
пункція крікотиреоїдної зв’язки;
трахеостомія;
здійснення штучного дихання, у тому числі з використанням мішка типу «АМБУ»;
інгаляція кисню;
непрямий масаж серця;
дефібриляція;
зупинка зовнішньої кровотечі (венозної, артеріальної);
застосування протишокового одягу;
накладення шийного комірця;
мобілізація переломів за допомогою шин;
фіксація постраждалого на транспортній дошці;
накладання бинтових пов'язок;
підшкірні ін’єкції;
внутрішньом'язові ін’єкції;
внутрішньовенні ін’єкції;
внутрішньокісткова пункція (доступ) для введення інфузійних розчинів;
катетеризація периферійних вен;
катетеризація центральних вен;
використання лікарських засобів при реанімаційних заходах у дорослих;
використання лікарських засобів при реанімаційних заходах у дітей;
проведення тампонади носової порожнини при масивній кровотечі;
проведення місцевої анестезії;
лікувальна блокада.
2.2. Базовий обсяг медичного обстеження:
визначення:
артеріального тиску;
пульсу на центральних та периферійних артеріях;
частоти дихання;
капілярного пульсу;
моніторинг життєвих показників;
сатурація крові.
На другому етапі медичного сортування на кожного постраждалого заповнюється облікова статистична форма медичної документації № 109-2/о «Картка медичного сортування» (далі - картка медичного сортування).
У випадку, коли постраждалі звертаються до закладу охорони здоров'я без попереднього медичного сортування на догоспітальному етапі, керівник цієї установи організовує проведення першого та другого етапів медичного сортування згідно з розділом VI цих Загальних вимог.
Сортувальні категорії та кольорове позначення
1. При проведенні медичного сортування постраждалі розподіляються на чотири сортувальні категорії за станом здоров'я та потребою в однорідних лікувальних та евакуаційних заходах відповідно до медичних показань. Для візуалізації сортувальних категорій постраждалих при медичному сортуванні застосовуються відповідні кольорові позначення, наведені у таблиці:
Кольорові позначення при медичному сортуванні
|
Категорія (відповідний колір)
|
Стан здоров'я постраждалого
|
Медичні заходи
|
|
І (червоний)
|
Під загрозою життя. Безпосередня загроза життю, що може бути усунена за умови негайного надання медичної допомоги, евакуації та подальшого лікування
|
Надання негайної медичної допомоги. Госпіталізація в першу чергу
|
|
ІІ (жовтий)
|
Тяжко поранений або хворий. Стан постраждалого з стабільними життєвими показниками, що дозволяють очікувати та отримати медичну допомогу в другу чергу
|
Надання медичної допомоги та госпіталізація в другу чергу
|
|
ІІІ (зелений)
|
Легко поранений або хворий. Незначне ушкодження здоров'я із задовільним загальним станом постраждалого з можливістю очікування отримання медичної допомоги довший термін
|
Надання допомоги в третю чергу з подальшим (амбулаторним) лікуванням
|
|
IV (темно-фіолетовий/ чорний)
|
Немає шансів на життя. Пошкодження здоров'я постраждалого, що несумісні з життям
|
Догляд. Паліативна медична допомога з можливою евакуацією в лікувальний заклад
|
|
|
Труп
|
Ідентифікація. Констатація смерті
|
2. Визначення сортувальних категорій постраждалих здійснюється за такими критеріями:
|
Сортувальна категорія (відповідний колір)
|
Свідомість (за шкалою ком ГЛАЗГО)
|
Дихання (частота дихання)
|
Кровообіг
|
|
1
|
2
|
3
|
4
|
|
I (червоний)
|
10 і менше балів
|
Менше 10 або більше 30 за 1 хв.
|
Капілярний пульс більше 2 секунд. Відсутній периферійний пульс
|
|
II (жовтий)
|
14 - 11 балів
|
Не менше 8 та не більше 30 за 1 хв.
|
Капілярний пульс менше 2 секунд. Пульс на периферійних артеріях присутній
|
|
III (зелений)
|
Свідомість без порушення
|
Дихання без порушення
|
Кровообіг без порушення
|
|
IV (темно-фіолетовий/ чорний)
|
Свідомість відсутня
|
Свідомість відсутня
|
Свідомість відсутня
|
|
|
|
Дихання відсутнє
|
Пульс на магістральних артеріях відсутній
|
3. Медичне сортування проводиться медичними працівниками (лікарями, фельдшерами, медичними сестрами). При медичному сортуванні позначається належність кожного постраждалого до відповідної сортувальної категорії сортувальним браслетом (перший етап медичного сортування) та заповнюється картка медичного сортування (другий етап медичного сортування).
4. Медичне сортування здійснюється безперервно протягом усього процесу надання медичної допомоги та проведення евакуації. Сортувальна категорія постраждалого може змінюватись у випадку покращення чи погіршення стану його здоров’я. Відповідна інформація обов'язково зазначається у картці медичного сортування та замінюється сортувальний браслет відповідного кольору.
Сортувальний майданчик
1. Сортувальний майданчик розташовується на найближчій, але безпечній відстані від місця виникнення надзвичайної ситуації та її вражаючих факторів.
2. Сортувальний майданчик розгортається на максимально рівній місцевості або у вільному приміщенні розміром не менше 25 x 15 метрів і умовно поділяється на шість зон, які відрізняються за функціями.
3. Візуалізація зон сортувального майданчика здійснюється двома полотнищами сірого кольору для прийому постраждалих (перший етап медичного сортування) і для розміщення медичного майна і обладнання та відповідним кольором сортувальних полотнищ (червоний, жовтий, зелений, темно-фіолетовий/чорний) для розміщення постраждалих, яким надається медична допомога за визначеною сортувальною категорією (другий етап медичного сортування).
4. Сортувальне полотнище повинно бути виготовлено з вологостійкого матеріалу та мати розмір не менше ніж 6 х 4,5 метрів для можливості розміщення до 10 постраждалих на ношах.
5. Між зонами сортувального майданчика (сортувальними полотнищами) передбачається відстань для можливості переміщення та перенесення постраждалих на ношах. Сортувальний майданчик повинен мати два вільних шляхи для прийому та евакуації постраждалих.
6. У випадках, коли велика кількість постраждалих потребує на місці проведення термінових медичних заходів (лікування, повторне сортування) з перевищенням можливості наявного сортувального майданчика, створюється лікувальний стаціонар, що також розміщується якнайближче до місця події.
Черговість госпіталізації постраждалих при проведенні медичного сортування на догоспітальному етапі
1. Дітям та жінкам під час проведення медичного сортування та евакуації слід надавати допомогу першочергово в межах їх сортувальної категорії.
2. Дорослим, які належать до червоної сортувальної категорії, медична допомога та евакуація до закладу охорони здоров'я забезпечуються в першу чергу. У випадку, коли час транспортування постраждалого до багатопрофільної лікарні може призвести до погіршення загального стану його здоров'я, госпіталізація проводиться у найближчий заклад охорони здоров'я, що має достатній ресурс для надання необхідного обсягу медичної допомоги або стабілізації стану здоров'я постраждалого та підготовки до переведення в профільну лікарню.
3. Дорослим, які належать до жовтої сортувальної категорії, медична допомога надається відповідно до визначеного підпунктом 2.1 пункту 2 розділу ІІ цих Загальних вимог обсягу та здійснюється евакуація після постраждалих червоної сортувальної категорії. Госпіталізація проводиться в заклад охорони здоров'я, що має достатній ресурс для надання необхідного обсягу медичної допомоги.
4. Дорослим, які належать до зеленої сортувальної категорії, медична допомога надається в третю чергу. За потреби госпіталізація проводиться в заклади охорони здоров'я.
5. Постраждалі, які отримали тілесні ушкодження, несумісні з життям, але мають ознаки життя, позначаються сортувальними браслетами темно-фіолетового кольору та належать до темно-фіолетової/чорної сортувальної категорії. Їм надається паліативна медична допомога (догляд). Евакуація проводиться в другу чергу за умови госпіталізації постраждалих червоної сортувальної категорії.
6. Тіла померлих позначаються сортувальними браслетами чорного кольору, належать до темно-фіолетової/чорної сортувальної категорії та направляються до моргів або патолого-анатомічних бюро/бюро судово-медичної експертизи за наявності достатньої кількості транспортних засобів та відсутності потреби в евакуації постраждалих інших сортувальних категорій.
7. У разі підозри на наявність у постраждалих небезпечного інфекційного захворювання медичне сортування здійснюється з виконанням протиепідемічних заходів.
8. У разі контамінації постраждалих біологічними, хімічними агентами або радіаційними чинниками проводиться деконтамінація забрудненої поверхні одягу (тіла) постраждалого спеціальними підрозділами, працівники яких одягнені у відповідний захисний одяг. Спрямування постраждалих на сортувальний майданчик для медичного сортування здійснюється після деконтамінації постраждалих.
Проведення медичного сортування в приймальних відділеннях закладів охорони здоров'я при масовій госпіталізації постраждалих унаслідок надзвичайної ситуації
1. У разі надходження до закладу охорони здоров'я великої кількості постраждалих безпосередньо з місця надзвичайної ситуації проведення медичного сортування здійснюється в його приймальному відділенні відповідно до розділів I - III цих Загальних вимог.
2. У приймальному відділенні для проведення медичного сортування формуються сортувальні групи медичних працівників з числа штатних працівників закладу охорони здоров'я, дані про яких унесені до плану дій закладу охорони здоров'я при надзвичайних ситуаціях. Склад сортувальної групи: лікар, фельдшер (медична сестра), два реєстратори постраждалих (фельдшер, медична сестра), носильники (чотири особи).
3. За наявності великої кількості постраждалих формуються додаткові сортувальні групи з числа медичних працівників інших відділень закладу охорони здоров'я.
4. Медичне сортування в приймальному відділенні розпочинається із зовнішнього огляду постраждалих та присвоєння їм кольору сортувальних браслетів відповідного до показників стану здоров'я. Порядок проведення медичного сортування викладений у розділах І - ІІІ цих Загальних вимог.
5. У разі проведення медичного сортування в приймальному відділенні для роботи в червоній зоні сортування рекомендується залучати не менше 2 лікарів-хірургів, 2 лікарів-анестезіологів або реаніматологів, 10 медичних сестер чи фельдшерів та 10 санітарів чи волонтерів.
6. Для роботи на жовтій сортувальній зоні рекомендується залучати 2 лікарів-хірургів, 2 лікарів-терапевтів, 10 медичних сестер чи фельдшерів та не менше 10 санітарів чи волонтерів.
7. Для роботи на зеленій сортувальній зоні рекомендується залучати 1 лікаря-хірурга, 2 лікарів-терапевтів, 5 медичних сестер чи фельдшерів та не менше 5 санітарів чи волонтерів. За можливості працюють спеціалісти, що можуть надавати психологічну допомогу.
8. Для роботи на темно-фіолетовій/чорній сортувальній зоні рекомендується залучати 1 лікаря, 2 медичних сестер чи фельдшерів та 4 санітарів чи волонтерів.
9. Кількість персоналу, що обслуговує постраждалих у сортувальних зонах, може змінюватись за рішенням керівника приймального відділення або медичного працівника, який виконує функцію керівника з питань проведення медичного сортування.
Організація роботи медичного персоналу під час проведення медичного сортування
1. Для надання медичної допомоги, у тому числі для проведення медичного сортування, на місце надзвичайної ситуації направляються бригади постійної готовності першої черги (бригади швидкої медичної допомоги) та спеціалізовані бригади другої черги територіальної служби медицини катастроф відповідно до Порядку дій медичного персоналу швидкої медичної допомоги при ліквідації медичних наслідків надзвичайних ситуацій (масового ураження людей), затвердженого наказом МОЗ України від 01 червня 2009 року № 370, зареєстрованого у Міністерстві юстиції України 14 вересня 2009 року за № 867/16883.
2. Послідовність дій під час проведення медичного сортування постраждалих:
2.1. На місці виникнення надзвичайної ситуації медичні працівники, які задіяні для ліквідації медичних наслідків надзвичайної ситуації, розпочинають роботу з проведення першого етапу медичного сортування.
2.2. На першому етапі медичного сортування, що проводиться на сірому сортувальному полотнищі сортувального майданчика, постраждалим надається медична допомога, ураховуючи базовий обсяг медичної допомоги для цього етапу медичного сортування, передбаченогопунктом 1 розділу ІІ цих Загальних вимог.
Після надання допомоги проводиться розподіл постраждалих за сортувальними категоріями відповідно до критеріїв, указаних у пункті 2 розділу ІІІ цих Загальних вимог. Установлення сортувальної категорії для постраждалого повинно здійснюватися в найкоротший термін, але не більше 60 секунд. Після встановлення сортувальної категорії постраждалому одягають на праву руку сортувальний браслет відповідного кольору.
З присвоєними сортувальними браслетами постраждалі переносяться або спрямовуються до сортувального полотнища, колір якого відповідає кольору сортувального браслета, що позначає сортувальну категорію, до якої був віднесений постраждалий за результатами проходження першого етапу медичного сортування. Перша черга надається червоній сортувальній категорії, потім жовтій. Постраждалі, які віднесені до зеленої сортувальної категорії, спрямовуються для самостійного переміщення до сортувального полотнища або супроводжуються медичними працівниками. Момент надходження/передачі постраждалого на сортувальне полотнище сортувального майданчика є закінченням першого етапу медичного сортування.
2.3. На другому етапі медичного сортування медичні працівники (лікар, фельдшер, медична сестра) надають постраждалим медичну допомогу, ураховуючи базовий обсяг медичної допомоги для цього етапу, передбачений пунктом 2 розділу ІІ цих Загальних вимог. На цьому етапі заповнюється картка медичного сортування на кожного постраждалого, який пройшов медичне сортування. Для надання медичної допомоги на сортувальних полотнищах повинен бути залучений досвідчений медичний персонал.
3. Роботою медичного персоналу на сортувальних майданчиках керує підготовлений та кваліфікований фахівець (далі - керівник сортувального майданчика), який організовує роботу медичних працівників, має інформацію про мережу закладів охорони здоров'я району або міста та може налагодити своєчасну евакуацію постраждалих, співпрацювати з рятувальними службами, працівниками міліції, представниками інших служб. У випадку, коли на місце надзвичайної ситуації першою прибуває бригада швидкої медичної допомоги, організацію та проведення медичного сортування відповідно до розділів ІІ - V цих Загальних вимог забезпечує лікар чи фельдшер бригади швидкої медичної допомоги.
4. Після отримання інформації про загальну кількість постраждалих керівник сортувального майданчика, якщо це необхідно, визначає потребу в залученні додаткової кількості бригад швидкої медичної допомоги з власної зони обслуговування з розрахунку 2 бригади на 3 постраждалих, 3 бригади на 5 постраждалих, 5 бригад на 10 постраждалих. За наявності 50 постраждалих і більше кількість бригад швидкої медичної допомоги повинна становити в середньому не менше 20 % від кількості постраждалих.
5. Якщо очікуване число постраждалих більше ніж кількість бригад швидкої медичної допомоги, яка може бути виділена територіальною станцією швидкої медичної допомоги для їх обслуговування, то остання інформує відповідний територіальний центр екстреної медичної допомоги і медицини катастроф з метою залучення додаткових бригад постійної готовності першої черги (бригади швидкої медичної допомоги), а за потреби спеціалізованих бригад другої черги.
6. Після завершення медичного сортування постраждалих та їх евакуації в заклади охорони здоров'я керівник сортувального майданчика готує письмову інформацію, викладену в довільній формі, яка повинна містити такі дані:
дату, час та місце виникнення надзвичайної ситуації;
початок (визначається від моменту надходження першого постраждалого на сіре полотнище (перший етап медичного сортування) до закінчення медичного сортування (визначається при евакуації останнього постраждалого));
кількість постраждалих та їх розподіл відповідно до сортувальних категорій;
кількість медичних працівників, які були задіяні при медичному сортуванні;
кількість бригад швидкої медичної допомоги, які були задіяні при ліквідації медичних наслідків надзвичайної ситуації.
Інформація подається керівнику закладу охорони здоров'я та голові відповідної державної адміністрації, на території якої відбулася надзвичайна ситуація. Разом з письмовою інформацією керівник сортувального майданчика подає до відділу статистики закладу охорони здоров'я, де він працює, відривні елементи карток медичного сортування, кількість яких має збігатися з кількістю виданих карток медичного сортування.
Використання сортувальних браслетів для проведення медичного сортування
1. Під час проведення медичного сортування використовуються сортувальні браслети п’яти кольорів, які одягаються на праву руку постраждалого, а якщо це неможливо, то на ліву руку. Сортувальний браслет повинен мати яскравий колір, що відповідає сортувальній категорії, розмір не менше 4 см завширшки та 20 см завдовжки, легко одягатися.
2. Виділяють сортувальні браслети п’яти кольорів:
червоний - для постраждалих першої сортувальної категорії;
жовтий - для постраждалих другої сортувальної категорії;
зелений - для постраждалих третьої сортувальної категорії;
темно-фіолетовий - для постраждалих четвертої сортувальної категорії;
чорний - для постраждалих четвертої сортувальної категорії.
3. До моменту заповнення сортувальної картки сортувальний браслет є показником відповідності постраждалого до конкретної сортувальної категорії. Наявність сортувального браслета є показником черговості надання медичної допомоги постраждалим та послідовності евакуації і госпіталізації.
Перелік майна на станціях швидкої медичної допомоги та у центрах екстреної медичної допомоги та медицини катастроф
для медичного сортування
1. Кольорові полотнища:
червоного кольору - 1 шт.;
жовтого кольору - 1 шт.;
зеленого кольору - 1 шт.;
темно-фіолетового/чорного кольору - 1 шт.;
сірого кольору - 2 шт.
2. Картки медичного сортування: не менше ніж 125 шт.
3. Кольорові сортувальні браслети:
червоного кольору - 25 шт.;
жовтого кольору - 25 шт.;
зеленого кольору - 25 шт.;
темно-фіолетового кольору - 25 шт.;
чорного кольору - 25 шт.
4. Позначки сортувального майданчика та ділянки зупинки автомобілів швидкої медичної допомоги (вид позначки визначають на місцях).
5. Набір для проведення медичного сортування для бригади швидкої медичної допомоги, окрім основного оснащення:
санітарна сумка - 1 шт.;
сортувальні браслети - 50 шт. (по 10 штук червоного, жовтого, зеленого, темно-фіолетового та чорного кольорів);
ножиці медичні з тупими кінцями - 1 шт.;
ліхтарик з комплектом батарейок - 1 шт.;
рукавички оглядові - 4 пари;
кулькова ручка - 2 шт.
ІІ. Взаємодія бригад швидкої медичної допомоги з рятувальними службами. Відповідальність кожної з них.
Аварійно-рятувальні роботи в осередку надзвичайної ситуації техногенного або природного походження включають пошуково-рятувальні та невідкладно аварійно-відновлювальні роботи.
Пошуково-рятувальні роботи складаються з розвідки зони надзвичайної ситуації, пошуку потерпілих, припинення дії вражаючих факторів щодо них, недопущення повторного ураження, надання невідкладної медичної допомоги та евакуація з осередку НС до лікувальних установ. Ці роботи мають здійснюватися рятувальниками з формувань МНС в тісній співпраці з бригадами швидкої (екстреної) медичної допомоги.
Співпраця всіх служб оперативного реагування на НС забезпечується державною автоматизованою оперативно-диспетчерською службою порятунку – 112 (ДСП-112). Складовою частиною автоматизованої системи є інформаційно-диспетчерська служба «Швидка медична допомога - 103», яка координує свої дії та інтегрує з усіма службами оперативного реагування: міліцією, пожежниками, комунальною службою, енергозабезпечення, газопостачання та ін. Відбувається обміном інформацією, аналізом ситуації, що забезпечує швидке реагування.
Завданням рятівників з формувань МНС є надання домедичної, а при потребі і першої медичної допомоги.
Для цього фахівці без медичної освіти (працівники МВС, транспорту, рятувальники аварійно-рятувальної служби та інші згідно до Наказу «Про організацію навчання окремих категорій немедичних працівників навичок, надання першої невідкладної медичної допомоги») проходять відповідну підготовку і залучаються до надання медичної допомоги на до госпітальному етапі.
Домедична допомога – це невідкладні дії та організаційні заходи спрямовані на врятування життя людині. Такі як: звільнення постраждалих з-під завалів, гасіння палаючого на них одягу, виніс на безпечну відстань, тобто створення умов для можливості надання першої медичної допомоги, яка стає органічним продовженням домедичної допомоги і збереже життя людини, що перебуває у невідкладному стані, мінімізує наслідки негативного впливу ураження на здоров’я.
Якщо першими прибули на місце подій рятувальники МНС (співробітники МВС) – вони здійснюють вступне сортування. Воно полягає у визначенні показників життєдіяльності, які передбачає відповідна сортувальна система, та позначенні постраждалих кольорами.
Насамперед рятувальники МНС (співробітники МВС) виводять постраждалих, які самостійно ходять. Відповідно до більшості сортувальних систем такі постраждалі належать до легко уражених – “зелених”. В подальшому виділяють тих, кого вже не приводять до тями (не дихає і немає пульсу), їх позначають “жовтим” кольором, інших – “червоним”. З юридичних та етичних міркувань рятувальники МНС (співробітники МВС) не мають права констатувати смерть й при відсутності лікаря позначати людей чорним кольором.
Провівши вступне сортування рятувальники МНС у першу чергу евакуюють з вогнища ураження “червоних”, за можливістю надавши їм першу допомогу (першу екстрену допомогу), а далі “жовтих”. У разі неможливості проведення сортування, евакуюють найбільшу кількість постраждалих поза зону небезпеки (пункт збору поранених), в якій відбудеться вступне сортування, надання першої допомоги і в подальшому первинне медичне сортування. Розташовувати постраждалих у цій зоні слід таким чином, щоб існував вільний доступ як для сортування, так і надання медичної допомоги (оскільки територія є безпечною), зокрема на відстані приблизно 1,5 метра один від одного. До приїзду медичних працівників рятувальники МНС (співробітники МВС) надають першу допомогу (першу екстрену допомогу) “червоним”. Жовтим перша допомога (перша екстрена допомога) рятувальники МНС (співробітники МВС) надається у другу чергу.
Керівник рятувальної операції повинен:
1) у своїй уніформі мати відмітний елемент (оптимально відмітну шлем та напис на спині “Керівник” і т.п.), яка дозволить лікарю першої бригади ШМД, яка прибула на місце події, його визначити;
2) несе відповідальність за збереження життя і здоров’я бригад ШМД від впливу небезпечних чинників події, яка зумовила масовий випадок;
3) визначає зону небезпеки;
4) місце згрупування постраждалих, що можуть ходити, і належать до “зеленої” групи;
5) зону для проведення медичного сортування медичними працівниками;
6) зону для розгортання медичного пункту – території для надання медичної допомоги, що, як правило, є місцем згрупування постраждалих з “червоної і “жовтої” груп;
7) місця складування тіл – постраждалих, померлих під час рятувальних дій, і тіл, що ускладнюють їх проведення (решта тіл постраждалих залишаються на місці з метою слідства), та забезпечення відповідного нагляду над загиблими;
8) зону, куди будуть прибувати карети ШМД, що має велике організаційне значення для плавного і безперешкодного руху карет швидкої допомоги;
9) посадкового майданчика для вертольоту;
10) несе відповідальність за життя і здоров’я постраждалих, крім цього за можливі пошкодження і вторинні травми, що виникли під час їхнього переміщення із зони ураження.
З прибуттям бригад медичної допомоги до вогнища ураження, в безпечні зоні, куди доставлять постраждалих служби порятунку починається надання на догоспітальному етапі екстреної медичної допомоги пацієнтам та потерпілим медичними працівниками.
Надання догоспітальних видів допомоги здійснюється і під час транспортування уражених до профільних закладів охорони здоров’я.
Медичні і немедичні працівники ліквідуючи наслідки НС мають найвищим приорітетом врятування життя людини. Їх співпраця має йти на користь ураженої людини.
ІІІ. Порядок дій (алгоритм роботи) медичних працівників бригад швидкої медичної допомоги, які першими прибули у вогнище масового ураження.
Перший лікар, що прибув на місце події (чи особа, компетентна у медичному рятуванні більше, ніж лікарі бригади ШМД) повинен взяти на себе обов’язки координатора медично-рятувальних дій і постійно співпрацювати з рятувальниками МНС, зокрема з керівником рятувальної операції. Доцільно, щоб такий медичний працівник одягнув поверх своєї уніформи жилет з написом “Координатор”. Всім стане зрозуміло до кого звертатися з усіх організаційно-медичних питань, які виникнуть у ході рятувальної операції.
При появі першої бригади ШМД усі рятувальні служби, виконуючи свої безпосередні обов’язки у зоні надзвичайної ситуації керуються головним принципом – створити максимально сприятливі умови для організації і надання медичної допомоги.
Ситуація 1. Вогнище ураження небезпечне (не вимагає деконтамінації).
Крок 1. Насамперед координатор визначає керівника рятувальної операції, дізнається в нього медико-тактичну обстановку:
- що сталося?
- скільки постраждалих?
- де безпечне місце для організації зони сортування, зони надання медичної допомоги і зони транспорту.
Крок 2. В подальшому координатор підтверджує диспетчеру наявність численного випадку, наголошує на потенційну потребу залучення додаткової кількості бригад із власної зони обслуговування із розрахунку 2 бригади на 3 постраждалих, 3 бригади на 5 постраждалих, 5 бригад на 10 постраждалих. При наявності 50 постраждалих і більше кількість бригад повинна становити в середньому не менше 20 % від числа постраждалих.
|
Частка постраждалих різних сортувальних груп
|
Кількість постраждалих
|
|
|
до 100 осіб
|
до 250 осіб
|
більш як 1000 осіб
|
|
I (червоних), %
|
20
|
10
|
20
|
|
II (жовтих), %
|
40
|
20
|
40
|
|
III (зелених), %
|
20
|
10
|
20
|
|
IV (чорних), %
|
20
|
10
|
20
|
Головний принцип полягає у прагненні забезпечення однією бригадою ШМД одного червоного постраждалого, тому кінцева кількість бригад буде визначатися в ході проведення рятувальної операції.
Якщо очікуване або реальне число постраждалих більше, ніж може виділити територіальна станція ШМД, остання інформує найближчий Територіальний центр ЕМД і МК з метою залучення додаткових бригад постійної готовності першої черги регіонального, а при потребі й державного рівня, відповідно до плану реагування на випадок надзвичайних ситуацій. Якість такого плану та його ретельне дотримання усіма виконавцями є головним організаційним принципом ліквідації медичних наслідків надзвичайних ситуацій.
Крок 3. З числа працівників бригади ШМД координатор визначає фельдшера для проведення медичного сортування, медичну сестру для організації медичного пункту і надання медичної допомоги (“червоним” і “жовтим”) і водія – для прийому інших бригад ШМД. У цій ситуації організаційні принципи мають вирішальне значення, ніж безпосереднє надання медичної допомогою, оскільки, тільки завдяки їм можна врятувати найбільшу кількість постраждалих.
Фельдшер призначається для проведення сортування. Він одягає жилет із написом “Сортувальник” (“Triage”). Керівник рятувальної операціїпроінформовується про необхідність винесення усіх постраждалих до сортувальника, який виконує первинне медичне сортування із визначенням “червоних”, по-справжньому “жовтих” і “чорних” постраждалих.
Медична сестра організовує медичний пункт – пункт збору “червоних ” і “жовтих” постраждалих, розташовує з допомогою водія медичне майно з карети ШМД для надання невідкладної медичної допомоги і виконує її в межах своєї компетенції – BLS+AED у групі червоних. Медичний пункт позначається відповідного кольору (червоного або жовтого) прапорцями на жердині. Доречним є розгортання цупкого матеріалу на землі відповідного кольору. При потребі (зимова пора року, погана погода) для організації медичного пункту залучаються прилеглі приміщення, транспортні засоби (автобус) або розгортаються працівниками МНС намети.
Водій розташовує карету ШМД у зоні транспорту, забезпечує зустріч інших карет ШМД, їх паркування і скеровує бригади ШМД у медичний пункт.
Крок 4. Після завершення первинного медичного сортування координатор остаточно інформує диспетчера про характер події “численна” чи “масова”, що дозволить внести корективи у характер організації ліквідації медичних наслідків інциденту та підготувати стаціонари для прийому постраждалих.
До приїзду інших бригад ШМД він залучає не зайнятих у рятувальній операції працівників МНС до надання медичної допомоги “червоним”постраждалим в рамках їх компетенції.
Організовує нагляд і опіку за постраждалими “зеленої” і “жовтої ” груп, оскільки з часом постраждалий, який може пересуватися власними силами, може через завдані травми чи стан здоров’я, відноситися до “жовтої” або “червоної” груп.
Практичний принцип опіки над постраждалими із “зеленої” групи полягає на їхньому згрупуванню у сидячому положенні (при можливості зігріваючи одіялами, термофольгою, підручними засобами) таким чином, щоб рятувальник (співробітник МВС чи будь-яка залучена до цього особа) мав можливість постійно бачити їхні обличчя. Слід зазначити, що постраждалі із “зеленої” групи в результаті психічного стресу можуть поводитися ірраціонально, а умови оцінки стану здоров’я не можуть бути однозначними під час масової події та не виключають внутрішніх травм. Для збереження порядку в групі “зелених” та уникнення скарг невід’ємною може стати поміч психологічних служб, працівників “Червоного хреста” та правоохоронних органів.
При опіці над “жовтими” оптимальним є контроль показників їх життєдіяльності (незадіяними у рятувальні операції представником МНС, МВС, інших рятувальних служб, сертифікованих з першої допомоги), згрупування їх у теплому приміщенні (наметі) для очікування черги для надання медичної допомоги та евакуації.
Крок 5. Після приїзду інших бригад ШМД координатор скеровує їх насамперед до “червоних”.
При наявності двох і більше постраждалих із групи “червоних”, лікар другої бригади ШМД, як і кожної наступної, проводить вторинне медичне сортування з метою визначити пріоритетного постраждалого з цієї групи щодо надання негайної медичної допомоги. Вторинне медичне сортування у разі можливості може виконати й координатор, чи інший медичний працівник першої бригади, яка прибула на виклик, й скерувати до пріоритетного постраждалого наступну бригаду.
Крок 6. З моменту приїзду другої і наступних бригад координатор зобов’язаний одержати інформацію від диспетчера чи працівника Центру медицини катастроф щодо місць госпіталізації постраждалих і передати цю формацію водієві, відповідальному за транспорт, або особисто проінформувати інші бригади куди вести постраждалих “червоної” групи.
Координатор веде постійний облік кількості постраждалих з вогнища ураження різних сортувальних груп у відповідній карті, відмічає номер їх сортувального талона та лікувальну установу, в яку здійснюється евакуація, а також зміну сортувальної групи постраждалого.
Може виникнути ситуація, коли наступні прибулі бригади ще очікують винесення постраждалих з небезпечного вогнища ураження. В цій ситуації координатор забезпечує передачу транспортувальних дощок, шийних комірців та інших необхідних засобів рятувальникам МНС від прибулих бригад ШМД для оптимізації надання першої допомоги та їх транспортування з вогнища ураження.
Після здійснення відповідних для “червоної” групи медичних процедур, і до початку остаточного перевезення лікарі прибулих бригад ШМД виконують евакуаційне сортування (повторне визначення показників життєдіяльності, виду транспорту та стаціонару). Деяких постраждалих у результаті якісного лікування, відносять до “жовтої” групи, котрісь, не зважаючи на застосування інтенсивних медичних дій, гинуть на місці події, тоді бригада залучається для надання допомоги іншому “червоному”.
Після евакуації “червоних”, допомога надається “жовтим” і в подальшому “зеленим”.
Залежно від конструкції транспортного засобу, травм постраждалих та можливостей лікарні можна вирішити питання щодо перевезення більше ніж одного постраждалого. Консиліум лікарів під керівництвом координатора дозволяє максимально раціонально визначити реальний шанс на виживання окремих постраждалих.
Ситуація 2. Вогнище ураження безпечне.
Кроки 1 і 2 є ідентичними.
Крок 3. Координатор пріоритетним визначає проведення медичного сортування у вогнищі ураження (наприклад Скнилівська трагедія). Усім медичним працівникам бригади виділяється сектор на території, в якому вони повинні виділити “червоних”, “жовтих” і “чорних”. Члени бригади зигзагоподібним маршрутом охоплюють усю територію, позначаючи постраждалих відповідними сортувальними талонами.
Слід пам’ятати, що у цій ситуації може виникнути проблема, пов’язана із самовільною підміною сортувального талона “жовтим” постраждалим із “червоним” з метою першочерговості надання медичної допомоги.
Крок 4 є ідентичним. Крім цього залучаються усі представники рятувальних служб (незадіяні співробітники МВС) для надання першої допомоги в рамках своєї компетенції.
При наявності дощок для транспортування “червоних” постраждалих зносять у медичний пункт. Новоприбулі бригади працюють в першу чергу із вже винесеними “червоними” у медичному пункті і з невинесеними у безпечному вогнищі ураження. Координатор на підставі вторинного медичного сортування може вказувати на “червоних”, що вимагають надання негайної медичної допомоги у першу чергу. Якщо відсутні адекватні засоби для надання першої допомоги і транспортування в медичний пункт пріоритетним залишається надання медичної допомоги на місці ураження.
Слід зазначити, що прибуваючі карети ШМД повинні розміщуватися у зоні транспорту. Немає жодного обґрунтування заїжджати каретою на місце надання медичної допомоги навіть у безпечному вогнищі ураження.
Спільним для обох ситуацій є той факт, що вагітні жінки і діти, які були піддані дії пошкоджувальних чинників, мають однозначний пріоритет у наданні медичної допомоги (група “червоних”) і транспортуванні в силу своїх анатомо-фізіологічних особливостей.
Неперспективні особи, які після надання першої допомоги продовжують залишатися живими не можуть вважатися загиблими. Через обмеження спроб допомоги в умовах масової події, цим людям надається вторинний медично-транспортний пріоритет з обов’язковою евакуацією в лікувальну установу.
З метою максимально ефективного використання сил і засобів у разі смерті постраждалих під час перевезення до лікарні бригада ШМД повинна повернутися на місце події, передати померлого на місце складування тіл і знову підключитися до рятувальних заходів.
Можливими є випадки емоційних і психічних розладів серед рятувальників МНС (співробітників МВС) і медиків, які вимагають невідкладного втручання, що полягає на усуненні їх від заходів. Слід сприймати такий випадок як фізичну травму, що унеможливлює подальшу участь у даних заходах, не виключаючи придатність рятівника до служби.
У разі травм рятувальникам МНС (співробітникам МВС) потрібно першочергово надати медичну допомогу, а тих, що працюють в захисному одязі і спорядженні, слід невідкладно виключити з рятувальних дій.
Коли транспортування від місця події до лікарні, де можна надати постраждалому, займає більше 30 хв, необхідно використати повітряний лайнер. При цьому право його виклику має лікар-координатор або керівництво служби ШМД (Територіального центру ЕМД і МК), на території якої стався інцидент.
На загал усі постраждалі у результаті подій особи повинні бути госпіталізовані, де їх остаточно обстежать, піддадуть лікуванню або відпустять. Проте на практиці не можливо позбавити особу із “зеленої” або навіть “жовтої” групи в загально доброму фізичному і психічному стані, без видимих травм, можливості вільно пересуватися, ані покинути місце події. У таких випадках особливого значення набирає відповідна документація, що засвідчує рішення потерпілого учасника інциденту.
Критерії вступного сортування.
На практиці рятувальникам МНС (співробітникам МВС) під час проведення вступного сортування необхідно виконати такі дії:
1) У вогнищі ураження наголосити, що допомога прибула, будуть прикладені всі можливості для врятування кожного постраждалого. Після цього голосно дати команду: “Всі хто може ходити – виходьте”. Створити умови для їх виходу, зустрічі і відведення у безпечну зону з подальшим зігріванням, контролем їх стану та психологічною підтримкою. Важливо, що рятувальники МНС (співробітники МВС) набули навичок психологічної підтримки постраждалих в умовах надзвичайної ситуації, оскільки у групі “зелених” значною є вірогідність психічних порушень серед постраждалих.
2) Наступник кроком є обстеження місця пригоди і маркування постраждалих сортувальними браслетами: червоним – усіх, хто говорить, стогне, плаче, кашляє, а також тих, хто непритомний, проте з наявним диханням, яке визначається стандартним прийомом протягом 10 с (забезпечення прохідності, вислуховування дихальних шумів біля зовнішніх дихальних шляхів постраждалого). Постраждалих, які після забезпечення похідності дихальних шляхів, не дихають, позначають жовтим кольором.
3) Якщо дозволяє медико-тактична обстановка, постраждалим червоної групи у вогнищі надається перша допомога з подальшим винесенням у безпечну зону – пункт збору поранених. Оптимальним для перенесення є застосування щитів, як виключення – нош. Усім без виключення постраждалим червоної групи за можливості перед транспортуванням накладають шийний комірець і закутують у термофольгу.
4) Постраждалих жовтої групи виносять в останню чергу без проведення у вогнищі ураження реанімаційних заходів.
Критерії первинного медичного сортування.
Критерії медичного сортування повинні вміщувати ознаки первинного обстеження (АВСD). Найбільш поширеною для дорослих (від 8 років) є система START.
Чи ходить, якщо “так” – “зелений”.
Якщо ні, чи дихає, якщо “ні” – забезпеч прохідність, якщо “так” – “червоний”, якщо “ні” – “чорний”. Якщо дихає, з’ясуй частоту дихання. Якщо у дорослого вона більша за 30 і менша за 10хв-1 – “червоний”. Якщо частота дихання в нормі оціни стан перфузії: капілярне наповнення або пульс на променевій артерії. Якщо капілярне наповнення більше двох секунд або пульс на променевій артерії відсутній – здійсни контроль зовнішньої кровотечі (при потребі зупини її) – пацієнт “червоний”. Якщо стан перфузії стабільний (капілярне наповнення менше двох секунд або пульс на променевій артерії присутній) – оціни стан свідомості – попроси виконати просте доручення. Якщо так – пацієнт “жовтий”, якщо “ні” – “червоний”.
Аналогічно з невеликою корекцією ефективною є система JumpSTARTдля дітей віком від 1 до 8 років.
Чи ходить, якщо “так” – “зелений”.
Якщо ні, чи дихає, якщо “ні” – забезпеч прохідність, якщо “так” – “червоний”, якщо “ні” з’ясуй пульс на сонній артерії. Якщо він присутній виконай 5 реанімаційних вдихів за 15 секунд. Якщо пацієнт не починає дихати – “чорний”, якщо починає – “червоний”. Якщо дихання і пульсу немає – “чорний”.
Якщо дихає, з’ясуй частоту дихання. Якщо у дорослого вона більша за 45 і менша за 15 хв-1 або нерегулярне – “червоний”. Якщо частота дихання в нормі оціни стан перфузії: капілярне наповнення або пульс на променевій артерії. Якщо капілярне наповнення більше двох секунд або пульс на променевій артерії відсутній – здійсни контроль зовнішньої кровотечі (при потребі зупини її) – пацієнт “червоний”. Якщо стан перфузії стабільний (капілярне наповнення менше двох секунд або пульс на променевій артерії присутній) – оціни стан свідомості. Береться до уваги шкала AVPU. А – притомний, виконує прості доручення; V – реагує на звук, наприклад на похлопування біля вуха; Р – реагує на біль (локалізовує або не локалізовує), U – непритомний. Якщо пацієнт притомний, або реагує на звук, або локалізує біль – він “жовтий”. Якщо пацієнт не локалізує біль або непритомний – “червоний”.
Слід звернути увагу, що в ході медичного сортування недоречним є проводити лікувальні дії, оскільки в черзі є інші не посортовані постраждалі. Можливим є забезпечення тільки прохідності дихальних шляхів ротогорловою трубкою і тимчасова зупинка кровотечі доступним методом (тиск на рану, пере тискання судини на відстані, джгут).
Критерії вторинного медичного сортування.
З метою проведення вторинного сортування використовуються модифіковані критерії переглянутої шкали травм (RTS), яка включає суму балів за шкалою ГЛАЗО, а також за шкалою частоти дихання і систолічного артеріального тиску.
Якщо у пацієнта в сумі 10 і менше балів – перша черга, 11 балів – друга черга, 12 балів – третя черга.
Критерії евакуаційного сортування. Після приготування постраждалого до евакуації здійснюється повторна перевірка його стану за критеріями первинного медичного сортування з відміткою у сортувальному талоні ознак життєдіяльності. Якщо постраждалий після належних лікувальних дій почав належати до жовтої групи, його переміщують на місце зосередження постраждалих жовтої групи. Якщо він продовжує залишатися червоним його евакуюють відразу. При цьому береться до уваги: вид транспорту (санітарний, випадковий), супровід (медичний персонал, родичі), місце госпіталізації. Ці питання узгоджує лікар, який безпосередньо надає медичну допомогу та координатор.
Сортувальний талон (додається).
Сортувальний вміщує кольорові позначки чотирьох сортувальних груп, одночасно він свідчить про характер вогнища ураження (безпечне, небезпечне – хімічне, радіаційне, бактеріологічне) та проведення процедури деконтамінації. Якщо обведена позначка “деконтамінація” – ця процедура виконана, якщо ні, то пацієнт повинен бути деконтамінованим у лікувальній установі або по дорозі до неї у відведеному місці.
Сортувальний талон під час масового ураження відіграє роль первинної картки огляду виїзної бригади ШМД. Під час численного ураження, заповнюється звичайна виїзна картка, до якої прикріплюється сортувальний талон.
Сортувальний талон заповнюється до передачі постраждалого у відділення екстреної медичної допомоги. Відмічаються лише ті графи, які бригаді ШМД вдалося встановити.
Особливості медичного сортування у випадку небезпечного вогнища ураження з необхідністю деконтамінації постраждалих.
Вступне сортування. Особливістю проведення вступного сортування є проведення його виключно рятувальниками в ізоляційних захисних костюмах. При цьому можна виділити групу ходячих постраждалих, яких виводять у першу чергу. У другу чергу виносять постраждалих, в яких є візуальні ознаки життєдіяльності (говорить, стогне, плаче, кашляє, дихає, що встановлюється візуально). У третю чергу виносять решту постраждалих.
Вступне медичне сортування. Перед наметом для знезараження виконується вступне медичне сортування медичним працівником, що має статус рятувальника, одітим у відповідний захисний костюм. Мета вступного медичного сортування виділити постраждалих чорної сортувальної групи серед дітей та дорослих (не дихає після забезпечення прохідності дихальних шляхів) та тих, кому слід проводити визначені медичні рятувальні дії під час процедури знезараження.
Первинне медичне сортування. Відбувається у безпечному місці після деконтамінації постраждалих. Його проводять усім ходячим і не ходячим постраждалих. Для ходячих постраждалих додають додатковий критерій: наявність специфічних ознак отруєння. Якщо “так” – постраждалий жовтий. Для не ходячих після оцінки дихання, з’ясовують наявність специфічних ознак отруєння. Якщо “так” – постраждалий червоний.
Вторинне медичне та евакуаційне сортування відбувається у звичайному режимі.
IV. Здійснення медичного сортування уражених (імітаційні талони) та заповнення картки медичного сортування
Заповнення облікової форми медичної документації «109-2/о (картка медичного сортування).
Картка медичного сортування призначена для збору інформації про постраждалих і хворих на період чемпіонату Європи 2012 року з футболу. Наказом МОЗ України №366 від 18.05.2012 року ця картка затверджена і використовується в теперішній час при виникненні надзвичайних ситуацій природного та техногенного характеру. Вона заповнюється медичним працівником бригад швидкої медичної допомоги, бригадами територіальних Центрів (екстреної) медичної допомоги та медицини катастроф на догоспітальному етапі, медичними працівниками в приймальних відділеннях закладів охорони здоров’я.
Якщо постраждалого (хворого) госпіталізують, медичну картку підклеюють до медичної карти стаціонарного хворого та зберігають протягом 25 років. Картка заповнюється розбірливо з лицьової та зворотної сторони. Розміри картки (разом з відривними частинами): 12 см ширина та 24 см довжина. Зверху по середині картка має наскрізний отвір, щоб за допомогою стрічки закріпити її на шиїї, або рукаві постраждалого/хворого. Лицьовий бік картки зображений на малюнку 1. В ній виділяють основну частину (1) та відривні частини (2, 3), що показано на малюнку 1.
В лівому верхньому куті картки медичного сортування вписується найменування закладу охорони здоров’я, працівники якого проводять медичне сортування. Праворуч, під написом «Картка медичного сортування» вписують серію та номер картки, що відповідає адміністративно-територіальному устрою України (наприклад, Вінницька область – серія ВНЦ, №02):
|
Автономна республіка Крим =›› АРК
|
Миколаївська область =›› МИК
|
|
Вінницька область =›› ВНЦ
|
Одеська область =›› ОДЕ
|
|
Волинська область =›› ВЛН
|
Полтавська область =›› ПЛТ
|
|
Дніпропетровська область =›› ДНП
|
Рівненська область =›› РВН
|
|
Донецька область =›› ДОН
|
Севастополь =›› СЕВ
|
|
Житомирська область =›› ЖИР
|
Сумська область =›› СУМ
|
|
Закарпатська область =›› ЗАП
|
Тернопільська область =›› ТЕР
|
|
Івано-Франківська область =›› ІФР
|
Харківська область =›› ХАР
|
|
Київ =›› КИВ
|
Херсонська область =›› ХРС
|
|
Київська область =›› КИО
|
Хмельницька область =›› ХМЕ
|
|
Кіровоградська область =›› КРО
|
Черкаська область =››ЧРК
|
|
Луганська область =›› ЛУГ
|
Чернівецька область =›› ЧРВ
|
|
Львівська область =›› ЛВВ
|
Чернігівська область =›› ЧНГ
|
Нижче жирної лінії зліва у верхньому кутку зазначають дату та час огляду постраждалого, стать та вік. Між схематичними обрисами людини міститься таблиця з переліком ушкоджень: рана, проникаюче поранення, тупа травма, опік, перелом відкритий, закритий, ампутація, забій. При медичному сортуванні медичний працівник зазначає тип пошкодження і вказує стрілкою місце його локалізації, у графі «інше» вказуються наявні пошкодження, прояви хвороби, також дані, що можуть вплинути на обсяг надання медичної допомоги (алергія на новокаїн, інше) як відображено на малюнку 3.
Праворуч, нижче напису “Дитина” розміщені кольорові позначки, що відповідають радіаційному (1), біологічному (2), хімічному (3) агентам та напису «невідомо» (4). Нижче кожного знаку та напису “невідомо” розміщені квадрати, куди вноситься позначка після проведеної деконтамінації при медичному сортуванні, наприклад, після дезактивації в квадратику нижче знака радіаційного агента ставиться хрестик (див. мал. 4).
З лівого боку картки медичного сортування по всій її довжині наявна відривна частина, розділена на дві рівні за розміром частини. На червоному тлі великими літерами вертикально відносно всієї картки міститься напис «КОНТАМІНОВАНИЙ» та серія і номер картки. Якщо контамінація не проводилась, то ця частина картки медичного сортування відривається повністю. У випадку, коли фахівцями спеціального підрозділу встановлено факт наявності біологічних патогенних агентів, хімічних або радіоактивних речовин і проведено санітарну обробку (деконтамінацію) постраждалого, медичний працівник при медичному сортуванні відриває нижню частину, яка залишається на сортувальному майданчику, а верхня частина залишається без змін.
Нижче зображених силуетів людини зазначені життєві показники постраждалого: дихання, капілярний пульс, стан свідомості. При медичному сортуванні у відповідному квадраті за сортувальною категорією (І, ІІ, ІІІ, 0) ставлять відмітку. Життєві показники на синьому тлі відповідають постраждалих дітей віком до 8 років.
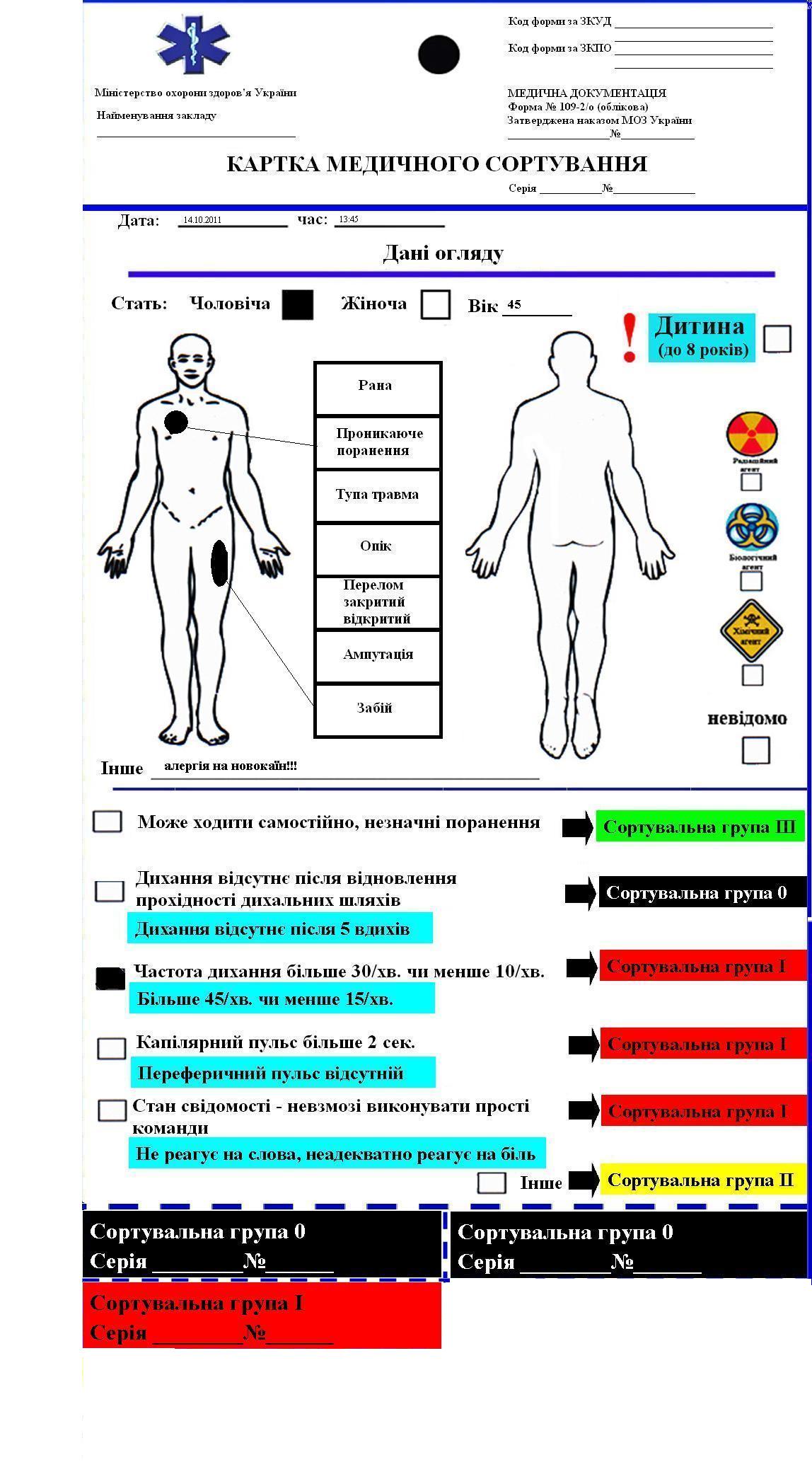
Після визначення сортувальної групи, до якої належить постраждалий, медичний працівник зазначає серію та номер картки медичного сортування на її відповідному відривному елементі, який залишається у медичного працівника, що проводить сортування. Відривна частина повинна відповідати інформації основної частини картки медичного сортування. Заповнена картка медичного сортування відображена на малюнку 5.
На зворотній стороні картки розміщується таблиця „Параметри життєдіяльності”, де зазначаються: час, свідомість (шкала ГЛАЗГО – мал..6), частота дихання за хв., пульс за хв., артеріальний тиск, капілярний пульс сек. Її заповнюють медичні працівники, що проводять другий етап медичного сортування та під час евакуації постраждалого/хворого до лікувально-профілактичного закладу.
Необхідно проводити обстеження постраждалого/хворого одразу після поступлення на сортувальний майданчик та не рідше одного разу кожні 30 хвилин.
Нижче таблиці розміщена шкала ком ГЛАЗГО, а ще нижче (дивись таблицю) „Проведене лікування, маніпуляції”, де зазначається час, назва препарату, маніпуляція, доза, місце введення.
Відмічається зміна сортувальних груп при сортуванні („СГ І”, „СГ ІІ”, „СГ ІІІ”, „СГ 0”),що проводиться на другому етапі або на етапі евакуації, при цьому змінюється кольоровий браслет.
Під таблицею зазначають дані про бригаду швидкої медичної допомоги, або територіального Центру ЕМД і МК.
В графі „Особисті дані постраждалого/хворого”, заповнюють: ім’я, прізвище, по-батькові постраждалого/хворого; місце знаходження, телефон. Якщо постраждалий/хворий невідомий - інформація про це зазначається у графі «П.І.П.».
Нижня відривна частина містить кольорові поля, аналогічно до лицьової частини. На відривному елементі чорного кольору розміщений напис „час смерті, год. хв”. На інших елементах розміщені написи, що позначають сортувальні групи : „СГ І”, „СГ ІІ”, „СГ ІІІ”, „СГ 0”.
ЗАКЛЮЧНА ЧАСТИНА
Закінчуючи заняття, викладач підкреслює, що в період врятування людей в осередках надзвичайних ситуацій формування медичної служби мають тісно взаємодіяти з рятівниками формувань МНС. Їх робота має бути направлена на здійснення медичного сортування, надання невідкладної медичної допомоги та підготовки постраждалих до евакуації за межі осередку катастрофи.
Викладач оцінює роботу групи в цілому підчас заняття, дії окремих студентів та дає завдання до наступного заняття.
Ситуаційні задачі
для практичного заняття студентів 5 курсу медичного факультету з «Екстреної і невідкладної медичної допомоги»
Тема №8: «Екстрена медична допомога при масових ураженнях»
Задача №1
В осередку землетрусу був придушений уламками зруйнованого будинку. Витягнено через 12 годин. Об’єктивно: збуджений, погано орієнтується в навколишньому. Пульс 88 ударів за хвилину, на зовнішній поверхні стегон і гомілок плями синьо-багряного кольору. Рухи в колінному та гомілковому суглобах відсутні.
Задача №2
При землетрусі впав і вдарився головою. Опритомнів через 2 години після травми. Скаржиться на головний біль, запаморочення. Об’єктивно: загальмований, загальний стан середнього ступеня важкості. Пульс 64 удари за хвилину. АТ-135/90 мм рт ст. Зіниці рівномірно звужені, реакція на світло жива. Роговидний рефлекс збережений. Визначається зглаження лівої носо-губної складки, відхилення язика вліво, ністагм.
Задача №3
Годину тому поранено осколками скла. Об’єктивно: загальний стан середнього ступеня важкості. Шкіра бліда. Пульс 80 удари за хвилину, задовільних властивостей. АТ – 115/70 мм рт ст. На передній поверхні лівої гомілки в середній третині рана. Ліве стегно перетягнув ременем. При послабленні ременя посилюється кровотеча.
Задача №4
В осередку землетрусу поранено скілками скла. Стан важкий. Шкіра бліда. На обличчі краплі поту. Спрага. Позіхання. Пульс 140 ударів за хвилину, слабкий. АТ-80/55 мм рт ст. В середній третині лівого плеча кровоточива рана. Пульсація на лівій променевій артерії не визначається. Патологічної рухливості в області лівого плеча немає.
Задача №5
В осередку землетрусу отримав скілкове проникаюче поранення лівої половини грудей. Об’єктивно: стан важкий, положення напівсидячи, шкіра бліда, виражений ціаноз губ і кистей рук. Дихання часте, затруднене. В рану відсмоктується повітря. Пульс 130 ударів за хвилину, слабкого наповнення та напруження. АТ – 70/45 мм рт ст.
Задача №6
Був придушений перекриттям будівлі в осередку землетрусу. Витягнуто з-під завалу. Права гомілка 4 години була під бетонною балкою. Об’єктивно: шкіра бліда. Пульс 84 удари за хвилину. АТ – 120/65 мм рт ст. Помірний набряк правої гомілки, на шкірі подряпини та окремі плями синього кольору. Пульсація периферичної артерії послаблена.
Задача №7
В осередку стихійного лиха отримав проникаюче поранення живота. Об’єктивно: стан важкий. Блідий, адинамічний. В рані видно петлі кишківника. Живіт напружений. Пульс 140 ударів за хвилину, слабкого наповнення та напруження. АТ – 80/50 мм рт ст.
Задача №8
Під час землетрусу впав з висоти 7 метрів. Об’єктивно: права нижня кінцівка ротована назовні, вкорочена, в середній треті стегна видно кутову деформацію. При пальпації визначається болючість і патологічна рухливість в середній третині стегна. Активні рухи в кінцівці відсутні.
Задача №9
Витягнутий через 4 години з-під завалу зруйнованої будівлі. Ліва рука була придушена плитою перекриття. Об’єктивно: набряк лівого передпліччя та кисті, на шкірі подряпини, окремі плями синього кольору. Пульсація променевої артерії послаблена. Пульс 82 удара за хвилину. АТ – 115/70 мм рт ст.
Задача №10
В осередку стихійного лиха поранено залізним предметом. Об’єктивно: блідий. Пульс 150 ударів за хвилину, слабкого наповнення та напруження. АТ-75/55 мм рт ст. В області правої сідниці рана з рваними краями. Рана наповнена згустками, помірно кровоточить.
Задача №11
В осередку стихійного лиха впав з висоти 5 метрів на залізну трубу. Об’єктивно: стан важкий, різка задишка, ціаноз губ, кистей, кровохаркання. Дихання справа в області V-VI ребер позаду подряпини діаметром до 15 см. Дихання справа не прослуховується аускультативно – дихання везикулярне, багато численні сухі та вологі хрипи. Тони серця глухі. Пульс 130 ударів за хвилину. АТ – 75/40 мм рт ст.
Задача №12
Отримав поранення лівого стегна. Об’єктивно: блідий, пульс 115 ударів за хвилину, АТ – 95/50 мм рт ст. На передній поверхні лівого стегна в середній треті рани з рваними краями, м’які тканини набряклі. Рана забруднена землею. У глибині рани видно кісткові відламки. Кровотеча помірна.
Задача №13
В осередку землетрусу сталося руйнування ємкості з отруйною речовиною. Поранений осколком ємкості в ліву гомілку. Скарги на біль в очах, зниження зору, слизові виділення з носа, відчуття стиснення в грудях і ядуха. Об’єктивно: збуджений, вкритий потом. Пульс 48 ударів за хвилину. АТ – 85/50 мм рт ст. У верхній третині лівої гомілки рвана рана розміром 3х6 см. Фібриляція м’язів в рані. Помірна кровотеча.
Задача №14
В осередку стихійного лиха отримав поранення правого колінного суглобу. Об’єктивно: значна кровотеча. В рані кісткові відламки. АТ – 70/40 мм рт ст. Пульс 156 ударів за хвилину. Шкіра бліда. Периферична пульсація судин не визначається.
Задача №15
Поранений в праву половину грудей. Скарги на біль в правій половині грудей, утруднене дихання, при кашлі виділяється кров. Об’єктивно: обличчя та губи ціанотичні. В області VІ-VIІ ребер справа рана розміром 5х8 см. При вдиханні чути звук повітря, яке підсмоктується. Число дихання 40 за хвилину. Пульс 140 ударів за хвилину. АТ 70/50 мм рт ст.
Задача №16
Витягнутий з-під завала в осередку стихійного лиха. Об’єктивно: стан важкий, блідий, загальмований. Обличчя вкрито липким потом. Пульс 150 ударів за хвилину. АТ – 75/40 мм рт ст. В області правого підребір’я подряпина, капілярна кровотеча. Живіт напружений, болючий при пальпації. При перкусії визначається тупість у відлогих місцях, яка переміщується при зміні положення. Симптом Щоткіна-Блюмберга позитивний.
Задача №17
В осередку землетрусу нижні кінцівки були придавлені бетонним блоком. Витягнутий з-під завала через 20 годин. Об’єктивно: загальмований. Орієнтування в навколишньому порушене. Пульс 90 ударів за хвилину, слабкого наповнення та напруження. Нижні кінцівки набрякли, шкіра синьо-багряного кольору. Рухи в суглобах нижніх кінцівок відсутні. Відсутність сечовиділення.
Задача №18
В осередку стихійного лиха з боку спини був придавлений балконом, що впала. Після звільнення встати не зміг. Скарги на оперізуючі болі в поперековій області. Об’єктивно: пульс 96 ударів за хвилину. АТ – 120/65 мм рт ст. Активні рухи в нижніх кінцівках відсутні. Відмічається зниження тактильної та больової чутливості на нижніх кінцівках і в області промежини. Остисті відростки ІІІ- ІV поперекових хребців виступають, болючі при пальпації. Сечовий міхур збільшений в розмірах. Позивів на сечовиділення немає.
Задача №19
В осередку стихійного лиха 20 хвилин тому поранений в праву половину грудей. Об’єктивно: стан важкий, блідий. Обличчя ціанотичне. В V міжребір’ї справа по середньоключицевій лінії рана розміром 2х2 см, яка закрита згустком крові. Тони серця різко приглушені. Межі відносної серцевої тупості розширені в поперечнику. Пульс 34 удари за хвилину, слабкого наповнення та напруження. АТ – 53/30 мм рт ст.
Задача №20
Витягнутий з-під завалу в осередку стихійного лиха. Отримав не проникаюче поранення живота. Скарги на біль в животі. Об’єктивно: стан задовільний. Пульс 52 удари за хвилину. АТ – 135/75 мм рт ст. На передній стінці живота в гіпогастральній ділянці справа рани 7х4 см. В рані видно м’язи. З рани незначна кровотеча. Живіт м’який, помірно болючий. Симптомів подразнення очеревини немає.
Задача №21
В осередку стихійного лиха сталося руйнування ємкості з хімічною речовиною. Потерпілий скаржиться на запаморочення, шум в вухах, пульсацію в висках, сильні болі в ділянці серця. За 10 хвилин до цього відчував запах гіркого мигдалю. Об’єктивно: шкіра червоного кольору. Зіниці розширені, екзофтальм. Пульс 50 ударів за хвилину. АТ – 140/80 мм рт ст.
Задача №22
В осередку стихійного лиха знаходиться біля зруйнованої ємкості з отруйною речовиною. Об’єктивно: стан важкий. Непритомний. Тоніко-клонічні судороги. Ціаноз. Зіниці різко звужені. Значні виділення слизу з носа та рота. Пульс 48 ударів за хвилину. АТ 90/50 мм рт ст. Дихання рідке, поверхневе.
Задача №23
Поранений скілками скла в осередку землетрусу. Об’єктивно: стан важкий. Шкіра бліда. На обличчі краплі поту. Позіхання. Спрага. Пульс 150 ударів за хвилину. АТ 70/40 мм рт ст. В верхній третині лівого передпліччя рана 2х4 см. Значна кровотеча. Пульсація на променевій артерії не визначається.
Задача №24
Витягнутий з-під завалу зруйнованого будинку. Отримав поранення лівої половини тазу. Об’єктивно: стан важкий. Блідий, адинамія. Пульс 140 ударів за хвилину. В задній поверхні крила лівої клубової кістки рана 1х1,5 см, рвана рана 3х4 см над лобковим симфізом. З рани виділяється кров разом із сумішшю сечі та калу. В лівій клубовій ділянці при перкусії визначається притуплення. Мязи живота в нижніх ділянках напружені. Симптом Щоткіна-Блюмберга позитивний. Не може випускати сечу.
Задача №25
Витягнутий з-під завалу в осередку стихійного лиха. Уражено ліву гомілку. Об’єктивно: стан важкий. Блідий. Адинамія. Пульс 135 ударів за хвилину, слабкого наповнення. АТ – 70/40 мм рт ст. Дистальний відділ гомілки зв’язаний з проксимальним тонким шкірно-м’язовим лоскутом. З рваної рани виступає відламок проксимального фрагменту великогомілкової кістки. Кровотеча.
Задача №26
Витягнутий з-під завалу зруйнованої будівлі. Скарги на біль в правій половині тазу. Об’єктивно: блідий, загальмований. Пульс 130 ударів за хвилину, слабкого наповнення. АТ – 70/40 мм рт ст. Права нижня кінцівка ротована назовні, підняти її самостійно не може. При пальпації болюча в ділянці лобкової та сідничної кісток, крижово-клубового з’єднання. Живіт напружений, помірно здутий, пальпується збільшений сечовий міхур. Навколо зовнішнього отвору сечівника сліди крові.
Задача №27
В осередку стихійного лиха знаходився в зоні пожежі. При спалаху одягу отримав опіки обличчя, грудей, обох верхніх кінцівок. Об’єктивно: шкіра обличчя, грудей, верхніх кінцівок гіперимована. Є ділянки з тонкими світло-коричневими струпами площею до 3-х долоней та багаточисленими місцями пухирців, які луснули.
Задача №28
В осередку стихійного лиха постраждав від пожежі. На передній та задній поверхні тулуба останки одягу, який згорів. Об’єктивно: опікова рана площею в сумі 7 долоней, має мозаїчний характер: ділянки шкіри з наявністю гіперемії та міхурів чергуються з ділянками з світло- та темно-коричневими струпами. Пульс 150 ударів за хвилину.АТ – 80/60 мм рт ст.
Задача №29
Через 2 години витягнутий з-під завалу в осередку стихійного лиха. На протязі цього часу ліва гомілка була придушена бетонним маршем сходів. Об’єктивно: загальний стан задовільний, шкіра бліда. Пульс 82 удари за хвилину. АТ – 120/70 мм рт ст. Місцево: помірний набряк лівої гомілки, на шкірі є подряпини та окремі плями синього кольору. Пульсація периферичних артерій послаблена.
Задача №30
В осередку стихійного лиха поранений в ліву руку. Об’єктивно: загальний стан середнього ступеня важкості. Ліве плече деформовано. В середній третині лівого плеча рвана рана, кровотеча. Пульс 120 ударів за хвилину. АТ – 90/70 мм рт ст. Блідий, загальмований.
Задача №31
В осередку землетрусу права нижня кінцівка була придавлена уламками зруйнованого будинку. Витягнено через 12 годин. Об’єктивно: стан важкий, блідий. Пульс 130 ударів за хвилину, слабкого наповнення та напруження. Праве стегно, гомілка і стопа різко набряклі. На шкірі стегна багато подряпин, синьо-багряні плями. Пульсація периферичних судин не визначається.
Задача №32
Під час стихійного лиха дві години тому отримав поранення черепа. Об’єктивно: непритомний. В правій лобно-висковій ділянці рана 2х3 см. Видно відламки кістки. В ротовій порожнині остатки блювотних мас. Язик западає. Дихання утруднене. Ціаноз губ. Пульс 48 ударів за хвилину. АТ – 100/60 мм рт.ст. Ригідність м’язів потилиці. Тонус правих кінцівок нормальний, ліві кінцівки падають як батіг.
Задача №33
Поранений в осередку катастрофи в праву ногу. Об’єктивно: стан задовільний. Шкіра бліда. Пульс 90 ударів за хвилину, задовільних властивостей. АТ – 105/65 мм рт.ст. На передній поверхні правої гомілки в середній треті рана 2х3 см. Деформації гомілки немає. Праве стегно самостійно стягнув паском. При послабленні паска з’являється значна кровотеча.
Задача №34
Був придушений плитою. Через 2 години витягнутий з-під завалу. Скаржиться на біль в нижніх ділянках живота та неспроможність підняти ноги. Об’єктивно: блідий. Пульс 110 ударів за хвилину. АТ – 100/40 мм рт.ст. Живіт м’який, болючий в нижніх ділянках. Сечовий міхур збільшений. При пальпації різка болючість і крепітація в ділянці лобкової і сідничної кісток. Самостійно виділяти сечу не може.
Задача №35
Поранений в осередку катастрофи в праву сідницю. Об’єктивно: блідий, загальмований, пульс 150 ударів за хвилину. АТ – 80/60 мм рт.ст. В ділянці правої сідниці рана 8х6 см з рваними краями, наповнена згустками крові, помірно кровоточить.
Задача №36
В осередку стихійного лиха 4 години тому отримав поранення черепа. Об’єктивно: стан важкий. Непритомний. Дихання частіше, хрипле, поверхневе. Пульс ниткоподібний, 20 ударів за хвилину. АТ – 60/30 мм рт.ст. Зіниці розширені. Реакція на світло в’яла. Атонія, арефлексія. Сеча виділяється мимоволі.
Екстрена медична допомога при масових ураженнях