Анатомо-физиологические особенности органов кровообращения и сердечно-сосудистой системы
Страница 2
В зависимости от состояния гемодинамикн в малом и большом кругах кровообращения выделяют 4 группы ВПС:
1группа — пороки с обогащением малого круга; 2 группа с обеднением малого круга; 3 группа - с обеднением большого круга; 4 группа - - без нарушений гемодинамнки.
ВПС может проявиться сразу после рождения или через некоторое время и распознается но характерным клиническим признакам. У больных появляются цианоз (постоянный, преходящий или временный), одышка, шум над областью сердца и сосудами. Увеличиваются границы сердца. Отмечается склонность к респираторным инфекциям и затяжным повторным пневмониям. Дети отстают в физическим развитии.
В течении ВПС выделяют три фазы. Первая фаза (первичной адаптации) характеризуется приспособлением организма к нарушениям гемодинамики. Через 2—3 года наступает вторая фаза — фаза относительной компенсации. В этот период значительно улучшается состояние ребенка, его физическое развитие и двигательная активность. Третья фаза -терминальная. Она наступает, когда компенсаторные возможности исчерпаны и развиваются дистрофические и дегенеративные изменения в сердечной мышце. Третья фаза болезни неизбежно заканчивается смертью больного.
1.2. Пороки с обогащением малого круга кровообращения
Пороки с обогащением малого круга характеризуются сбросом крови в правые отделы сердца и легочную артерию в результате наличия патологического сообщения между малым и большим кругами кровообращения.
Открытый артериальный проток (ОАП). Артериальный проток в период внутриутробного развития соединяет аорту с легочной артерией и уравновешивает давление в малом и большом кругах кровообращения. В первые дни после рождения ребенка он закрывается. Сохранение его функции после 3 месяцев жизни расценивается как ВПС. Открытый артериальный проток малого диаметра не сопровождается гемоди-намическими расстройствами. При широком артериальном протоке в первые дни жизни может наблюдаться цианоз, обуврагника, В результате сужения просвета привратника прохождение пищи затрудняется. она скапливается в желудке и выбрасывается с рвотой.
Клиническая картина. Первые клинические признаки ни-лоростеноза появляются на 2—4-й неделе жизни. Основным симптомом заболевания является рвота, возникающая после каждою кормления. Рвотные массы, имеющие творожистый вид, выбрасываются с большой силой в виде "фонтана" и не содержат желчи. Объем рвотных масс больше объема съеденной при последнем кормлении пищи за счет ее накопления в растянутом желудке. После кормления или при поглаживании эпигастральной области возникает видимая на глаз перистальтика желудка. У наружного края прямой мышцы живота справа можно прощупать утолщенный привратник .
Состояние новорожденного быстро ухудшается. Он слабо реагирует на окружающее, периодически проявляет беспокойство, с жадностью хватает соску. Выражение лица становится страдальческим. Развивается обезвоживание. Отмечается прогрессирующая потеря массы тела. При поздней диагнос
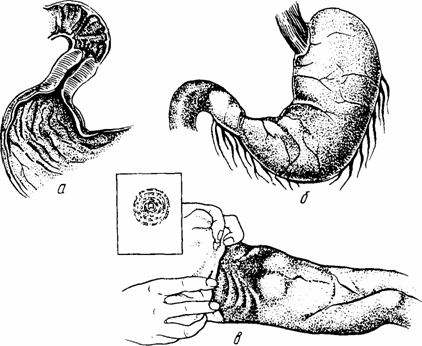
Рис. Пилоростеноз:
а, б — гипертрофия мышц привратника; в — антиперистальтическая волна
Глава 2. Анатомо-физиологические особенности органов дыхания у детей. Болезни органов дыхания
Систему органов дыхания составляют воздухопроводящие пути и аппарат газообмена. К верхним дыхательным путям относятся полость носа, глотка и гортань, к нижним — трахея и бронхи. Газообмен между атмосферным воздухом и кровью осуществляется в легких.
Органы дыхания к моменту рождения ребенка морфологически несовершенны. В течение первых лет жизни они интенсивно растут и дифференцируются. К 7 годам формирование органов дыхания заканчивается и в дальнейшем происходит только увеличение их размеров.
Особенностями мор4)ологического строения органов дыхания являются: 1) тонкая, легкоранимая слизистая; 2) недостаточно развитые железы; 3) сниженная продукция иммуно-глобулина А и сурфактанта; 4) богатый капиллярами подсли-зистый слой, состоящий преимущественно из рыхлой клетчатки; 5) мягкий, податливый хрящевой каркас нижних отделов дыхательных путей; 6) недостаточное количество в дыхательных путях и легких эластической ткани.
Носовая полость. Нос у детей первых трех лет жизни мал. полости его недоразвиты, носовые ходы узкие, раковины толстые. Нижний носовой ход отсутствует. Он формируется к 4 годам. При насморке у маленьких детей легко возникает отек слизистой, что приводит к непроходимости носовых ходов, затрудняет сосание груди, вызывает одышку.
Пещеристая ткань подслизистой оболочки носа развита недостаточно, этим объясняются редкие носовые кровотечения. Придаточные пазухи носа к рождению ребенка не сформированы. Однако в раннем детском возрасте могут развиваться синуситы. Слезно-носовой проток широкий, что способствует проникновению инфекции из носа в конъюнк-тивальный мешок.
Глотка. У детей раннего возраста сравнительно узка и мала.
Евстахиева труба. Короткая и широкая, расположена более горизонтально, чем у детей старшего возраста, отверстие ее находится ближе к хоанам. Это предрасполагает к более легкому инфицированию барабанной полости при рините.
Надгортанник. У новорожденного мягкий, легко сгибается, теряя при этом способность герметически прикрывать вход в трахею. Этим частично объясняется большая опасность аспирации содержимого желудка в дыхательные пути при рвоте и срыгивании. Неправильное положение и мягкость хряща надгортанника может быть причиной функционального сужения входа в гортань и появления шумного (стридорозного) дыхания.
Гортань. Расположена выше, чем у взрослых, поэтому ребенок лежа на спине может глотать жидкую пищу. Гортань имеет воронкообразную форму. В области подсвязочного пространства отчетливо выражено сужение. Диаметр гортани в этом месте у новорожденного всего 4 мм и увеличивается с возрастом медленно — к 14 годам составляет 1 см. Узкий просвет гортани, легко возникающие отек подслизистого слоя, спазм гладкой мускулатуры из-за обилия нервных рецепторов в подсвязочном пространстве могут привести при респираторной инфекции к стенозу (сужению) гортани.
Трахея. У новорожденного ребенка относительно широкая, поддерживается незамкнутыми хрящевыми кольцами и широкой мышечной мембраной. Сокращение и расслабление мышечных волокон изменяет ее просвет. Трахея очень подвижна, что наряду с меняющимся просветом и мягкостью хрящей приводит к спадению ее на выдохе и является причиной экспираторной одышки или грубого храпящего дыхания (врожденный стридор). Симптомы стридора исчезают к двум годам, когда хрящи становятся более плотными.
Бронхиальное дерево. К моменту рождения ребенка сформировано. Бронхи узкие, их хрящи мягкие и податливые, так как основу бронхов, так же как и трахеи, составляют полукольца, соединенные фиброзной пленкой. У детей раннего возраста угол отхождения обоих бронхов от трахеи одинаков и инородные тела могут попадать как в правый, так и в левый бронх. С возрастом угол меняется — инородные тела чаще обнаруживаются в правом бронхе, так как он является как бы продолжением трахеи.
В раннем возрасте бронхиальное дерево выполняет очистительную функцию недостаточно. Механизмы самоочищения — волнообразные движения мерцательного эпителия слизистой бронхов, перистальтика бронхиол, кашлевой рефлекс — развиты намного слабее, чем у взрослых. Гиперемия и отечность слизистой оболочки, скопление инфицированной слизи значительно сужают просвет бронхов вплоть до полной их закупорки, что способствует развитию ателектазов и инфицированию легочной ткани. В мелких бронхах легко развивается спазм, что объясняет частоту бронхиальной астмы и астматического компонента при бронхитах и пневмониях в детском возрасте.
Легкие. У новорожденного ребенка легкие недостаточно сформированы. Терминальные бронхиолы заканчиваются не гроздью альвеол, как у взрослого, а мешочком, из краев которого формируются новые альвеолы. Количество альвеол и их диаметр увеличивается с возрастом. Нарастает и жизненная емкость легких. Межуточная (интерстициальная) ткань в легком рыхлая, содержит очень мало соединительнотканных и эластических волокон, богата клетчаткой и сосудами. В связи с этим легкие ребенка раннего возраста более полнокровны и менее воздушны, чем у взрослого. Бедность эластичных волокон способствует легкости возникновения эмфиземы и ателектазпрованию легочной ткани. Склонность к ателектазу усиливается из-за дефицита сурфактанта. Сурфактант представляет собой поверхностно-активное вещество, покрывающее тонкой пленкой внутреннюю поверхность альвеол, и препятствует их спадению на выдохе. При дефиците сурфактанта альвеолы недостаточно расправляются и развивается дыхательная недостаточность.