Лечебная физическая культура при переломах кисти
Согласно статистике, 25% травм тАФ это именно травмы кисти руки, такие переломы занимают лидирующую позицию, следом за ними только переломы плеча тАФ 12% всех травм. 70% всех травм запястья тАФ это переломы. В 43% случаев перелом запястья руки происходит у детей.
В большинстве случаев переломы кисти руки происходят при резком падении на ладонь. Возникают переломы поперечные, оскольчатые, винтообразные, внесуставные и внутрисуставные. Пациент жалуется на боли в сломанном пальце, припухлость и отек пальца. Движения в пальце ограничены и резко болезненны, особенно попытка разгибание пальца. При осмотре заметна деформация и искривление пальца. Диагноз уточняют при рентгенологическом исследовании.
В силу того что при помощи рук (особенно правой) человек выполняет практически все свои функции и обеспечивает процессы жизнедеятельности, особую актуальность приобретает скорейшая реабилитация пациента, возвращение кисти ее прежней подвижности с применением всех методов реабилитации, в том числе и лечебной физической культуры.
Целью дипломной работы является исследование причин и последствий переломов пальцев правой руки и разработка основных направлений лечебной физической культуры для реабилитации пальцев правой кисти
В соответствии с целью можно выделить следующие задачи дипломного исследования:
- исследовать структуру и основные элементы костей кисти человека;
- провести анализ причин и последствий переломов пальцев кисти;
- охарактеризовать основные направления лечения переломов пальцев кисти;
- рассмотреть роль лечебной физической культуры в реабилитации пациентов после переломов;
- исследовать особенности ЛФК в лечении травм и повреждений пальцев кисти;
Теоретическую базу данной работы составили научные исследования таких авторов, как: Бабич Б.К., Вайс М.А., Волков М.В., Вайнштейн В.Г., Дубров Я.Г. и другие.
Объектом исследования являются основные направления лечебной физической культуры для реабилитации пациентов.
Предмет исследования: ЛФК при переломах пальцев кисти.
Методы исследования: анализ литературных источников, сравнительный анализ, исследование структуры, динамики, наблюдение, эксперимент и др.
ГЛАВА 1. Характеристика повреждений костей кисти человека
1.1 Строение и характеристика костей кисти человека
Кисть тАФ дистальный отдел верхней конечности, обладающий сложной чувствительной и двигательной функциями. Границей между предплечьем и кистью является линия лучезапястного сустава, расположенная на 1 см выше линии между шиловидными отростками лучевой и локтевой костей (7, с.67).
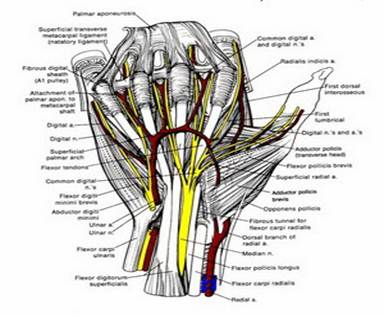
Рисунок 1- Строение кисти
В кисти различают ладонную и тыльную поверхности и три части: запястье, пясть и пальцы. Кости запястья расположены в два ряда. Первый, проксимальный, ряд (считая от лучевого края) составляют ладьевидная, полулунная, трехгранная и гороховидная кости; второй, дистальный, ряд тАФ большая и малая многоугольные, головчатая и крючковидная кости. Оба ряда костей запястья сочленяются друг с другом, а также с соседними костями, образуя лучезапястный, межзапястный и запястно-пястный суставы, которые вместе с дистальным лучелоктевым и межзапястными сочленениями функционируют как единый кистевой сустав. В нем возможны такие движения, как ладонное сгибание до 90В°, тыльное сгибание до 70В°, лучевое отведение до 30В° и отведение кисти в локтевую сторону до 40В°.
Пясть состоит из 5 трубчатых костей, образующих с основными фалангами пальцев пястно-фаланговые суставы. Эти суставы имеют шаровидную форму, обеспечивают сгибание, разгибание, отведение и приведение пальцев.
Костную основу пальцев составляют три фаланги: основная, средняя и ногтевая (кроме 1 пальца, где нет средней фаланги). Между ними имеются блоковидные межфаланговые суставы, в которых возможно сгибание фаланг (с амплитудой около 90В°). Различают дистальный и проксимальный межфаланговые суставы II тАФ V пальцев.
Кожа на ладонной поверхности кисти и пальцев значительно толще, чем на тыльной. В ней содержатся потовые железы, а также сконцентрировано большое число осязательных телец (телец Мейсаера) и нервных окончаний, обеспечивающих высокую чувствительность и специфическое чувство осязания (16, с.781).
Подкожная клетчатка ладони плотная. Ладонный апоневроз особенно хорошо развит в середине ладони, где имеет форму треугольника, в вершину которого вплетается сухожилие длинной ладонной мышцы, а основание 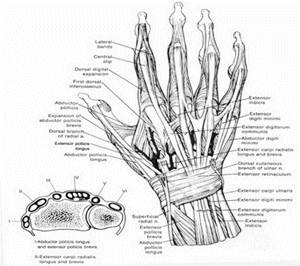 обращено к пальцам.
обращено к пальцам.
Рисунок 2 тАУ Мышцы и кости кисти
Мышцы кисти условно делят на две группы: короткие (собственные) мышцы кисти и длинные (мышцы предплечья). Среди собственных мышц кисти особенно развиты мышцы возвышения большого пальца, осуществляющие противопоставление его остальным, что обеспечивает захват. Так называемые длинные мышцы кисти начинаются от дистального конца плечевой кости и проксимального отдела костей предплечья. К ним относят лучевой и локтевой сгибатели кисти, длинный сгибатель I пальца, поверхностный и глубокий сгибатели II тАФ V пальцев. Сгибатели пальцев в нижней трети предплечья переходят в сухожилия, окруженные синовиальными влагалищами. Эти сухожилия идут с предплечья на кисть через запястный (карпальный) канал. На пальцах они расположены в узких костнотАУфиброзных каналах. На уровне основной фаланги пальца каждое сухожилие поверхностного сгибателя разделяется на две ножки, прикрепляющиеся к средней фаланге. Сухожилие глубокого сгибателя проходит между двумя ножками поверхностного и заканчивается у основания ногтевой фаланги. В отличие от поверхностного, сгибающего основную и среднюю фаланги, глубокий сгибатель выполняет сгибание всех трех фаланг пальца.
Кожа тыльной поверхности кисти подвижная, имеет сальные железы, покрыта волосами. Тыльная фасция на уровне запястья образует тыльную связку запястья и шесть костнотАУфиброзных каналов, через которые проходят сухожилия разгибателей кисти и пальцев. Между первым из них, где лежат сухожилия короткого разгибателя I пальца и длинной отводящей его мышцы, и вторым каналом длинного разгибателя I пальца образуется ямка (так называемая анатомическая табакерка), через которую лучевая артерия проходит на тыл кисти. Сухожилия общего разгибателя пальцев, собственного разгибателя II и V пальцев на тыльной поверхности фаланг пальцев переходят в сухожильные растяжения, заканчивающиеся тремя ножками: средняя прикрепляется к основанию средней фаланги, боковые тАФ к основанию ногтевой фаланги пальца.
1.2 Исследование переломов пальцев кисти
Переломы кисти и пальцев зачастую происходят вследствие действия прямой травмы. Сюда относятся удар, воздействие движущимися механизмами, падение тяжелого предмета на кисть и прочее. Возникают переломы поперечные, оскольчатые, винтообразные, внесуставные и внутрисуставные. Пациент жалуется на боли в сломанном пальце, припухлость и отек пальца. Движения в пальце ограничены и резко болезненны, особенно попытка разгибание пальца. При осмотре заметна деформация и искривление пальца. Диагноз уточняют при рентгенологическом исследовании.
При распознавании перелома специалисты основываются на наличии следующих симптомов: при сжимании кисти в кулак боль в определенной точке, припухлость тыла кисти, хруст костных отломков и так далее. А распознавание переломов фаланг пальцев основывается на наличии ограничения движений пальцев, местного припухания, деформации, то есть искривления пальцев, а также болезненности, например, при толчке либо при потягивании за палец.
Различают несколько видов переломов фаланг пальцев. Они могут быть поперечными, реже косыми или оскольчатыми. Также переломы бывают вне тАУ и внутрисуставными, со смещением и без смещения. Как правило, диагностика несложна и не вызывает затруднений. Если перелом без смещения лечение проводят консервативное. Обеспечивают иммобилизацию гипсовой лонгетой, длится это около двадцати дней, иногда немного дольше. Нужно постоянно следить, чтобы повязка сохраняла функциональное положение пальцев с направлением, то есть сведением, их кончиков на шиловидный отросток лучевой кости, неповрежденные пальцы должны при этом оставаться свободными и не быть сдавленными в кисти. Когда происходит перелом фаланг пальцев со смещением, как правило, проводят репозицию отломков. Это делается для того, чтобы добиться точного их сопоставления. Если не удается сделать закрытую репозицию, необходимо оперативное лечение.
Обязательно добиваются сопоставления отломков, для того, чтобы не произошла утрата функции пальца. Если произошел перелом без смещения, на поврежденный палец накладывается ладонная гипсовая лонгета или шина Белера на срок до одного месяца. При невозможности сопоставить отломки консервативным путем, производится оперативное лечение. Отломки обнажают и фиксируют одной или двумя спицами, костным штифтом, после чего накладывают гипсовую повязку на один месяц. Иногда используется скелетное вытяжение за ногтевую фалангу. Движения соседними пальцами рекомендуется производить вскоре после наложения гипса или оперативного лечения.
Перелом первой пястной кости встречается чаще всего среди переломов пястных костей и наиболее часто у мужчин. Механизм травмы тАУ прямой удар согнутым первым пальцем о твердый предмет. Выделяют:
В· переломы основания
В· переломы диафиза (средней части) первой пястной кости.
Перелом основания первой пястной кости бывают внутрисуставные и внесуставные или поперечные. Пациент жалуется на боли в области перелома.
Первый палец согнут и прижат к ладони. Обычно возникает выраженный отек и припухлость в зоне повреждения. При прощупывании перелома боли резко усиливаются и можно прощупать отломок в области Вланатомической табакеркиВ». Если небольшой треугольный осколок первой пястной кости остается на месте, а кость вывихивается в сторону лучевой кости, такой перелом называется перелом Беннета (рис. 3) (14, с.167).
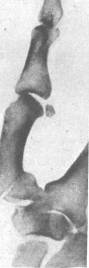
Рисунок 3 - Перелом Беннета
Перелом с вывихом, но многооскольчатый, называется перелом Роланда. Диагноз уточняется при помощи рентгеновских снимков в двух проекциях Лечение. Большое значение имеет точное сопоставление отломков костей, которое необходимо провести в наиболее короткие сроки, не позже второго дня после перелома. Одномоментное сопоставление отломков проводят под местным обезболиванием, при успехе накладывают гипсовую повязку с обязательным захватом всего первого пальца под контролем рентгеновского снимка. Если происходит повторное смещение, необходимо наложить скелетное вытяжение на срок до 3 недель или выполняют оперативное лечение. Отломки фиксируют при помощи одной или двух спиц на 3 недели. После этого спицы извлекают, а гипсовую повязку оставляют до 5 недель. Затем назначают физиотерапию и лечебную физкультуру.
Большое значение имеет точное сопоставление отломков костей, которое необходимо провести в наиболее короткие сроки, не позже второго дня после перелома. Одномоментное сопоставление отломков проводят под местным обезболиванием, при успехе накладывают гипсовую повязку с обязательным захватом всего первого пальца под контролем рентгеновского снимка. Если происходит повторное смещение, необходимо наложить скелетное вытяжение на срок до 3 недель или выполняют оперативное лечение. Отломки фиксируют при помощи одной или двух спиц на 3 недели. После этого спицы извлекают, а гипсовую повязку оставляют до 5 недель. Затем назначают физиотерапию и лечебную физкультуру.
Перелом диафиза тАУ тела первой пястной кости встречается редко, так как кость достаточно подвижна. Механизмом травмы обычно является прямой удар по кости. Перелом может быть со смещением и без него. Пациента беспокоит боль в области травмы, усиливающаяся при движении первым пальцем, при нагрузке на первый палец.
При отсутствии признаков смещения на ренгеновских снимках, накладывают гипсовую повязку от средней трети предплечья до основания пальцев, но первый палец должен быть полностью обездвижен, на один месяц. Полного сопоставления отломков обычно не добиваются, так как небольшая угловая деформация кости не отражается на ее функции. При большом смещении отломков проводят одномоментное сопоставление отломков с последующим наложением гипсовой повязки. Очень редко приходится прибегать к оперативному лечению и фиксации отломков при помощи спиц.
Переломы второй, третьей, четвертой и пятой пястных костей встречаются несколько реже. Возникают они под воздейтвием прямой травмы кисти и реже при ударе кулаком или при падении на кулак. Часто возникают переломы не одной, а нескольких пястных костей. Смещение отломков может быть незначительным, так как пястные кости фиксированы одна к другой связками и мышцами. Но чаще, особенно при множественных переломах, отломки смещаются по длине под углом, открытым в ладонную или тыльную стороны кисти. Пациент жалуется на боли в кисти, ладони, усиливающиеся при попытке сжать кисть в кулак. Для определения места перелома пациента тянут за палец, при переломе соответствующей пястной кости, боль резко усиливается. Диагноз уточняют при помощи рентгеновских снимков(рис.4) (17, с.145).
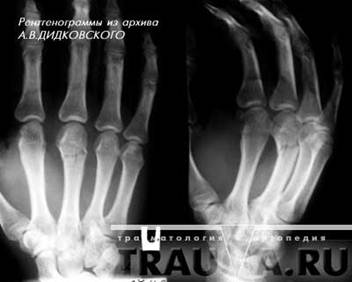
Рисунок 4 - Перелом головки 3 пястной кости с небольшим смещением, в двух проекциях
Первая помощь состоит в транспортной иммобилизации. Если случился перелом фаланг пальцев и костей кисти производить иммобилизацию необходимо в следующей последовательности. Прежде всего, поврежденной руке требуется придать положение, которое является характерным для переломов костей верхней конечности. Далее необходимо изготовить шину, которая должна иметь вид желоба, прикладывать ее нужно от локтевого сустава до концов пальцев, а еще лучше, если она будет немного заходить за них. В подготовленный заранее желоб кладется ватная подстилка. В пострадавшую кисть зажимают плотный шарик, обычно их ваты и марли. Далее шину следует прочно прибинтовать с ладонной поверхности к поврежденной руке. Руку, как правило, подвешивают на косынке.
Если произошел открытый перелом кисти или пальцев, еще до подготовки транспортной иммобилизации рану следует обработать по стандартной методике, затем наложить стерильную повязку.
Для того, чтобы поставить более точный диагноз, всегда проводят рентгеновское исследование. В разных проекциях делают, как правило, не меньше двух рентгеновских снимков. Если речь идет о сломанных конечностях, обязательно на рентгенограмме должны быть представлены 2 ближайших сустава. Рентгеновское исследование помогает уточнить характер и локализацию перелома, а также направление смещения костных отломков. После того, как выполнено оперативное лечение либо консервативное сопоставление отломков, обычно выполняют контрольный рентгеновский снимок. Это делается с той целью, чтобы проверить, насколько правильно проведено лечение.
Еще один рентгеновский снимок делают спустя десять тАФ двенадцать дней с момента травмы, потому что именно в этот срок наблюдается уменьшение отека тканей, и возникает опасность смещения костных отломков, которые уже были сопоставлены.
Результаты оперативного лечения или сращения перелома определяют при помощи рентгеновского снимка после того, как снимают гипсовые повязки, как правило, учитываются средние сроки сращения костей, которые отличаются друг от друга для каждой отдельной кости.
Если смещения не обнаружено, накладывается гипсовая повязка от верхней трети предплечья до основания пальцев, с обязательным полным захватом пальца, соответствующая которому пястная кость сломана. Срок иммобилизации один месяц. При наличии смещения проводят одномоментное сопоставление отломков вручную, с последующим наложением гипсовой повязки на один месяц. Иногда отломки все-таки не удается сопоставить, в этом случае проводится хирургическое лечение с фиксацией отломков спицами или минипластинами.
Переломы пальцев происходят довольно часто, случаются они, как правило, под влиянием прямого удара или же непрямой травмы. Возникающие переломы могут быть поперечными, оскольчатыми, винтообразными, внесуставными и внутрисуставными. Пострадавший обычно жалуется на сильные боли в сломанном пальце, на отек пальца и припухлость. Движения в пальце бывают ограничены, а также резко болезненны, в особенности при попытке разгибания пальца. Во время осмотра можно заметить деформацию и искривление пальца. С помощью рентгенологического исследования уточняют диагноз.
Перелом фаланг пальцев кисти чаще встречается у взрослых. По частоте стоит на I месте среди других переломов кисти. По статистике S. Bunnel (1956), составляет 50 % всех переломов кисти, 5,4 % тАФ ко всем переломам скелета. Бывает изолированный перелом одной фаланги и множественный фаланг нескольких пальцев или нескольких фаланг одного пальца. По данным Б.К- Бабича (1960), Е.В. Усольцевой (1961), множественный перелом встречается в 20тАФ29 % случаев по отношению ко всем переломам фаланг пальцев. Возникает в результате прямой травмы. Наиболее часто наблюдается перелом проксимальной и средней фаланг, реже тАФ дистальных (16, с.78).
Восстановление функции поврежденной кисти тАФ это прежде всего восстановление анатомических соотношений, без чего невозможно возобновление движений пальцами.
Механизм травм чаще всего прямой (удар по пальцам, падение тяжелых предметов на кисть). Переломы фаланг, особенно основной, могут возникнуть и при непрямой травме тАФ резком переразгибании, скручивании пальца.
Наиболее часто травмируется ногтевая, реже основная и еще реже средняя фаланга. Чаще всего повреждается II палец, за ним следует III, а затем остальные. Довольно часто травмируются сразу несколько пальцев.
Переломы могут быть околосуставными, внутрисуставными и диафизарными. Переломы ногтевой фаланги обычно бывают оскольчатыми.
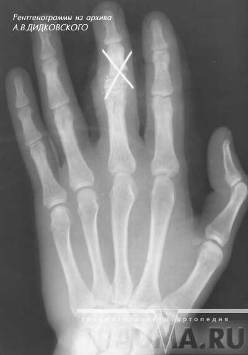
Рисунок 5 - Перелом основания средней фаланги 3 пальца кисти со смещением остеосинтез спицами.
Необходимое лечение переломов пальцев: Непременно следует добиться сопоставления отломков. Это необходимо для того, чтобы избежать утраты функции пальца. Если случился перелом без смещения, следует наложить на поврежденный палец ладонную гипсовую лонгету либо шину Белера. Делается это, как правило, примерно на один месяц. Если консервативным путем сопоставить отломки невозможно, тогда производят оперативное лечение. Специалисты обнажают отломки, а затем фиксируют одной или двумя спицами и костным штифтом, после этого накладывают гипсовую повязку сроком на один месяц. Порой используют скелетное вытяжение за ногтевую фалангу. Вскоре после того, как наложат гипс или произведут оперативное лечение, рекомендуется производить движения соседними пальцами (11, с.56).
Пястные кости сами по себе являются короткими трубчатыми костями, которые соединены с костями запястья с проксимальной стороны суставами, их периферическая часть соединяется с помощью суставов с основанием первой фаланги пальцев кисти.
Перелом первой пястной кости встречается наиболее часто среди переломов пястных костей и чаще всего он наблюдается у мужчин. Механизм травмы сводится к прямому удару согнутым первым пальцем о какой-либо твердый предмет. Выделяют два вида подобных переломов. К первому относятся переломы основания; а ко второму причисляют переломы диафиза, то ест средней части, первой пястной кости.
Переломы основания первой пястной кости делят также на два вида: внутрисуставные и внесуставные, последний вид также называют поперечным. Пострадавший жалуется на боли в зоне перелома. Первый палец, как правило, согнут и прижимается к ладони. Часто можно наблюдать довольно выраженный отек, а также припухлость в области повреждения. Во время прощупывания перелома боли обычно резко усиливаются, есть возможность прощупать отломок в области так называемой Вланатомической табакеркиВ». Если на месте остается маленький треугольный осколок первой пястной кости, а кость при этом вывихивается в сторону лучевой кости, подобный перелом называют переломом Беннета. Перелом, который произошел с вывихом, но является многооскольчатым, специалисты называют переломом Роланда. С помощью рентгеновских снимков, сделанных в двух проекциях, уточняется диагноз (11, с.564).
Существенное значение имеет максимально точное сопоставление отломков костей, эту процедуру необходимо провести в самые короткие сроки, но не позже второго дня после случившегося перелома. Обычно, одномоментное сопоставление отломков проводится под местным обезболиванием, если все прошло успешно, то накладывают гипсовую повязку, при этом обязательно захватывают весь первый палец под контролем рентгеновского снимка. Когда случается повторное смещение, следует наложить скелетное вытяжение сроком до трех недель или же выполнить оперативное лечение. Отломки, как правило, фиксируют с помощью одной или двух спиц на три недели. Затем, по истечении срока, спицы извлекают, однако, гипсовую повязку оставляют до пяти недель. После этого назначается физиотерапия, а также лечебная физкультура.
Рекомендуем использовать полимедэл для снятия боли и ускорения заживления переломов до 2-3 раз.
Диагностика переломов фаланг не вызывает больших затруднений. Во-первых, для этих переломов характерен механизм травмы. Во-вторых, вследствие того, что с тыльной стороны фаланги покрыты тонким слоем мягких тканей, несмотря на припухлость, отчетливо видна деформация фаланги. Некоторые трудности возникают при распознавании переломов без смещения, трещин и внутрисуставных переломов. Однако в этих случаях механизм травмы позволяет заподозрить повреждение кисти.
При переломах фаланг наблюдаются обычные признаки переломов костей: припухлость и кровоизлияние в области перелома, наличие деформаций, болезненность при пальпации области перелома и нарушение функции поврежденного пальца. Все эти признаки имеются при смещении отломков. Выраженная деформация отсутствует при переломах без смещения (рис.6, 7), трещинах и внутрисуставных повреждениях (9, с.89).

Рисунок 6 - Внутрисуставной перелом средней фаланги пальца.
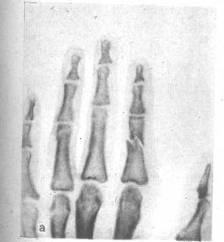
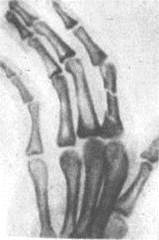
Рисунок 7 - Перелом основной фаланги РЖРЖ пальца (а) и двойной перелом (б).
При поперечных переломах основной фаланги наблюдается характерное смещение отломковтАФпод углом, открытым в тыльную сторону, за счет прежде всего направления травмирующей силы, а также тракции чревеобразных и межкостных мышц. Проксимальный отломок смещается в ладонную сторону, а дистальный тАФ в тыльную, в результате образуется угол, открытый в тыльную сторону.
Характер смещения отломков средней фаланги зависит от уровня перелома фаланги и расположения линии перелома по отношению к месту прикрепления сухожилий поверхностного сгибателя пальца. При переломе этой фаланги дистальнее прикрепления ножек сухожилия проксимальный отломок под действием тяги смещается в волярную сторону и между фрагментами образуется угол, открытый в тыльную сторону. При переломе проксимальнее прикрепления ножек сухожилия дистальный отломок будет наклоняться в ладонном направлении, образуя угол, открытый в волярную сторону.
Постоянным и характерным является смещение фрагмента при отрывных переломах на тыльной стороне ногтевой фаланги. Эти переломы возникают при непрямой травме тАФ резком внезапном сгибании ногтевой фаланги (удар ногтевой фалангой о твердую почву, падение на слегка согнутый палец, удар по кончику пальца волейбольным мячом и т. д.). При этих видах травм напрягается довольно крепкое сухожилие разгибателя ногтевой фаланги, что приводит к отрыву кусочка кости от тыльной поверхности ногтевой фаланги. Обычно это бывает кусочек основания ногтевой фаланги. При этом отрыве ногтевая фаланга повисает и больной не может активно разогнуть ее. Рентгеновский снимок в двух проекциях позволяет уточнить наличие и характер смещения фрагментов
1.3 Особенности лечения переломов кисти
Лечение переломов фаланг сводится к сопоставлению сместившихся отломков, фиксации их на время, необходимое для консолидации, и последующему восстановлению функции. Каждый из этих этапов лечения имеет важное значение, пренебрежение одним из них может привести к тяжелым последствиям.
Прежде чем излагать методику лечения переломов фаланг пальцев кисти, следует напомнить их некоторые анатомические особенности. Боковые связки, укрепляющие межфаланговый сустав, располагаются несколько эксцентрично по отношению к головкам фаланг. Благодаря этому при выпрямленном пальце они находятся в расслабленном состоянии, при согнутом тАФ натянуты. При переломе фаланг травмируется не только кость, но и окружающие ее мягкие ткани (сухожильное влагалище, фасции), происходит кровоизлияние в капсулу сустава, боковые связки и стенки сухожильных влагалищ. Если надолго оставить палец в неблагоприятном для функции положении, то в связи с рубцеванием мягких тканей может быть затруднено последующее восстановление функции. Например, если надолго оставить палец разогнутым, то боковые связки межфаланговых суставов сморщиваются и не позволяют пальцу согнуться после сращения фрагментов. Первое условие при лечении переломов фаланг: пальцу необходимо придать функционально выгодное положение, второе: фиксируют только поврежденный палец, остальные должны оставаться свободными, наконец, третье условие: фиксация должна быть непродолжительной, так как наряду с консолидацией фрагментов может произойти сращение между костью и поврежденным сухожильным влагалищем, что также затрудняет восстановление движений поврежденным пальцем (15, с.116).
Сопоставление фрагментов следует проводить обязательно под обезболиванием. Мягкие ткани плотно облегают кость. Введение новокаина создает еще большее напряжение и без того напряженных тканей, что не всегда безопасно, поэтому лучше всего применять проводниковое обезболивание по ОберстутАФ Лукашевичу. В межпальцевые промежутки по обеим сторонам от поврежденного пальца вводят по 10 мл 1% раствора новокаина. При этом достигается достаточное обезболивание поврежденного пальца, позволяющее безболезненно репониро-вать отломки
В каждом травматологическом кабинете поликлиники или травматологическом пункте должен быть набор проволочных шин для пальцев (рис.8).
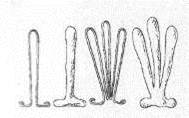
Рисунок 8 - Проволочные шины для лечения переломов фаланг.
Прежде чем приступить к репозиции, следует подготовить шину, покрыть ее полоской тонкого картона, вырезанного по его форме, обложить шину тонким слоем ваты и обернуть бинтом. Подготовив таким образом конструкцию, накладывают циркулярную гипсовую повязку от средней трети предплечья до пястно-фаланговых суставов и шину вгипсовывают так, чтобы она располагалась по ладонной поверхности поврежденного пальца. При вгипсовывании шину нужно установить так, чтобы ее свободный конец выступал над верхушкой пальца на 1тАФ2 см. Уложив таким образом палец, укрепляют его несколькими турами липкого пластыря, начиная чуть ниже ногтя. Затем переходят в рентгеновский кабинет, где под контролем шину изгибают над местом перелома. При этом прибинтованный палец, следуя за изгибом, натягивает сломанную фалангу и отломки устанавливаются в правильном положении. Необходимо следить, чтобы не произошло гиперкоррекции. При сгибании шины палец принимает полусогнутое, благоприятное для функции положение (рис.9) (13, с.198).
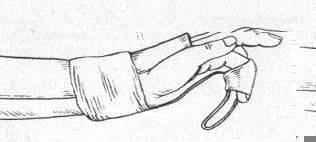
Рисунок 9 - Фиксация пальца на проволочной шине, укрепленной на гипсовой лонгете
Необходимо еще раз подчеркнуть, что точное сопоставление отломков имеет решающее значение для восстановления функции. Так, сопоставляют фрагменты при смещении под углом, открытым к тылу.
При смещении под углом, открытым в ладонную сторону, которое встречается при переломе средней фаланги, после того как шина вгипсована, ее изгибают так, чтобы уложенный на нее палец принял полусогнутое положение. Затем в рентгеновском кабинете, нажимая на вершину угла, образованного фрагментами, репонируют отломки. Проверив правильность положения отломков, палец фиксируют к шинке несколькими турами липкого пластыря.
При переломах основной фаланги со смещением под местной анестезией осуществляют закрытое сопоставление отломков путем вытяжения по оси, давления на сместившийся фрагмент с ладонной поверхности и сгибания основной фаланги до прямого угла. Иммобилизацию пальца осуществляют гипсовой или металлической шиной в указанном выше положении в течение 3-4 нед. Трудоспособность восстанавливается через 5-6 нед.
Если закрытым путем сопоставить фрагменты не удалось, прибегают к открытой репозиции и остеосинтезу спицей. Спину можно проводить трансартикулярно и оставлять накожно. Внешнюю иммобилизацию осуществляют гипсовой или металлической шиной в течение 4 нед. Спицу извлекают в этот же срок. Трудоспособность восстанавливается через 5-6 лед.
При открытых переломах основной фаланги операцию хирургической обработки необходимо закончить репозицией отломков и остеосинтезом.
При переломах средней фаланги лечение проводят, как и при переломе основной фаланги. Необходимо помнить, что характер смещения зависит от уровня перелома относительно к месту прикрепления поверхностного сгибателя пальца. Если плоскость излома проходит дистальнее места прикрепления сухожилия, то центральный отломок будет отклоняться в ладонную сторону и между фрагментами образуется угол, открытый к тылу. Поэтому при иммобилизации пальца в I межфаланговом суставе устанавливают сгибание в 45В°, а ногтевую фалангу сгибают под прямым углом. Если плоскость перелома проходит проксимальнее места прикрепления поверхностного сгибателя пальца, то центральный отломок под действием разгибателя находится в положении экстензии, а дистальный фрагмент сгибается и образуется угол, открытый в ладонную сторону. Иммобилизацию после репозиции такого перелома осуществляют при небольшом сгибании (20В°) в межфаланговых суставах. Продолжительность иммобилизации при переломах средней фаланги - 3 нед. Трудоспособность восстанавливается через 4-5 нед. Оперативную стабилизацию отломков при повреждении средней фаланги осуществляют при неудаче закрытой репозиции, а также при открытых переломах.
При переломах ногтевой фаланги осуществляют иммобилизацию пальца липким пластырем или на палец накладывают циркулярную гипсовую повязку в среднефизиологическом положении фаланг. Гипсовая повязка позволяет рано приступить к работе-до прекращения иммобилизации. Продолжительность иммобилизации- 10- 15 дней. Трудоспособность восстанавливается через 3 нед.
Внутрисуставные переломы фаланг являются серьезными в прогностическом отношении повреждениями. При переломах без смещения осуществляют иммобилизацию в функционально удобном положении в течение 2 нед с последующей лечебной гимнастикой.
При переломах со смещением краевых фрагментов осуществляют репозицию натяжением капсулы сустава, а если сопоставление не удается - последнюю проводят открыто. Продолжительность иммобилизации-15-20 дней. Лечебную гимнастику можно начинать через 3 нед, особое внимание уделив в период иммобилизации движениям в смежных суставах. При многооскольчатых внутрисуставных переломах с нарушением конгруэнтности суставных поверхностей иммобилизацию необходимо осуществлять в среднефизиологическом положении фаланги, так как исходом такого перелома может быть анкилоз или тугоподвижность в суставе.
Активные движения неповрежденными пальцами необходимо производить с первых дней после травмы. Они способствуют улучшению кровоснабжения кисти и уменьшению отека. Больному следует разъяснить важность активных движений неповрежденными пальцами.
Кабинет лечебной физкультуры должен располагать набором приспособлений для восстановления функции. Однако лучшим способом восстановления функции поврежденных пальцев являются активные движения, которые производит больной на протяжении всего дня.
При переломах фаланг без смещения фрагментов их также следует фиксировать с помощью проволочной шины в функционально выгодном положении поврежденного пальца сроком на 10тАФ12 дней. Трудоспособность восстанавливается спустя 2тАФ3 нед.
Описанная выше методика лечения переломов фаланг пальцев кисти в большинстве случаев позволяет сопоставить и фиксировать фрагменты на срок, необходимый для хорошего сращения. Однако встречаются случаи, когда отломки плохо сопоставляются и имеют тенденцию к повторному смещению, особенно при косых переломах. В таких случаях показаны оперативное вмешательство и фиксация фрагментов путем внутрикостного введения спицы.
Фиксацию другого типа приходится применять при отрывах кусочка кости от тыла ногтевой фаланги. На палец накладывают циркулярную гипсовую повязку. Для того чтобы она не соскальзывала с пальца, ее закрепляют на кисти несколькими турами нагипсованного бинта. Затем, пока гипс не затвердел, ногтевой фалангой загипсованного пальца упираются в стол, создавая ее переразгибание. При этой травме оторвавшийся костный кусочек далеко не смещается, поэтому при переразгибании ногтевая фаланга приближается к нему. В положении переразгибания палец находится 3тАФ4 нед. После снятия повязки функция пальца быстро восстанавливается.
При застарелых переломах, а также в тех случаях, когда отломок не сопоставляется с ногтевой фалангой или, ущемляясь в суставе, причиняет боль, показаны оперативное удаление отломка и сшивание разорвавшегося сухожилия разгибателя и капсулы.
Весьма часто при переломах ногтевой фаланги образуется подногтевая гематома, которая вызывает не меньшую боль, чем перелом. В этих случаях перед наложением фиксирующей шины в ноге следует сделать отверстие и удалить гематому.
ГЛАВА 2. Важность лечебной физической культуры для лечения переломов пальцев правой кисти
2.1 Характеристика лечебной физической культуры
Лечебная физкультура (ЛФК) тАФ метод, использующий средства физической культуры с лечебно-профилактической целью для более быстрого и полноценного восстановления здоровья и предупреждения осложнений заболевания. ЛФК обычно используется в сочетании с другими терапевтическими средствами на фоне регламентированного режима и в соответствии с терапевтическими задачами.
На отдельных этапах курса лечения ЛФК способствует предупреждению осложнений, вызываемых длительным покоем; ускорению ликвидации анатомических и функциональных нарушений; сохранению, восстановлению или созданию новых условий для функциональной адаптации организма больного к физическим нагрузкам.
Действующим фактором ЛФК являются физические упражнения, то есть движения, специально организованные (гимнастические, спортивно-прикладные, игровые) и применяемые в качестве неспецифического раздражителя с целью лечения и реабилитации больного. Физические упражнения способствуют восстановлению не только физических, но и психических сил.
Особенностью метода ЛФК является также его естественно-биологическое содержание, так как в лечебных целях используется одна из основных функций, присущая всякому живому организму, тАФ функция движения. Последняя представляет собой биологический раздражитель, стимулирующий процессы роста, развития и формирования организма. Любой комплекс лечебной физкультуры включает больного в активное участие в лечебном процессе тАФ в противоположность другим лечебным методам, когда больной обычно пассивен и лечебные процедуры выполняет медицинский персонал (например, физиотерапевт).
ЛФК является также методом функциональной терапии. Физические упражнения, стимулируя функциональную деятельность всех основных систем организма, в итоге приводят к развитию функциональной адаптации больного. Но одновременно необходимо помнить о единстве функционального и морфологического и не ограничивать терапевтическую роль ЛФК рамками функциональн
Вместе с этим смотрят:
РЖсторiя виникнення та розвитку масажу
Аборты
Аденовирусная инфекция
Азотные и кислородные ванны, нафталановая нефть
Акушерська операцiя - накладання акушерських щипцiв