Лiкування виразковоi хвороби дванадцятипалоi кишки
Виразкова хвороба дванадцятипалоi кишки
Виразкова хвороба дванадцятипалоi кишки тАФ хронiчне рецидивуюче захворювання, найхарактернiшим проявом якого i утворення виразкового дефекту на слизовiй оболонцi. Патологiя часто прогресуi з розвитком ускладнень, якi загрожують життю пацiiнтiв i тому вимагають вiдповiдноi хiрургiчноi допомоги.
На сучасному етапi найбiльшого поширення набула полiетiологiчна концепцiя виникнення й розвитку виразковоi хвороби. У цьому планi з числа провiдних етiологiчних факторiв потрiбно назвати: пiлоричний хелiкобактерiоз, психоемоцiйна напруга й нейропсихiчнi "стресовi" перевантаження, спадковiсть i генетична схильнiсть, наявнiсть хронiчного гастродуоденiту, порушення режиму харчування та шкiдливi звички (алкоголь, курiння). У патогенезi виразковоi хвороби головну роль вiдiграi порушення рiвноваги мiж агресивними та протективними властивостями секрету шлунка i його слизовоi оболонки. До основних факторiв першого ряду вiдносять змiни, зумовленi гiпертонусом вагуса та гiпергаст-ринемiiю; гiперпродукцiю соляноi кислоти i пепсину, а також зворотну дифузiю iонiв Н+, дiю жовчних кислот й iзолецитинiв, токсини та ферменти пеiiсооасiег руiогi (НР). Факторами, що сприяють агресii i виразкоутворенню, вважають порушення моторноi функцii шлунка та дванадцятипалоi кишки, зокрема, воротаря, iшемiю дванадцятипалоi кишки, ii закисленiсть, а також мета-плазiю епiтелiальних клiтин.
Морфогенез виразки дванадцятипалоi кишки принципово не вiдрiзняiться вiд такого в шлунку. Хронiчнi виразки переважно поодинокi, локалiзуються на переднiй або заднiй стiнцi цибулини (бульбарна виразка) i лише в 7-8 % випадкiв тАФ нижче неi (пост-бульбарна виразка). Множиннi виразки дванадцятипалоi кишки зустрiчають у 25 % випадкiв.
Виразкову хворобу дванадцятипалоi кишки подiляють:
РЖ. За етiологiiю:
А. Справжня виразкова хвороба.
Б. Симптоматичнi виразки. П. За перебiгом захворювання:
Гостра (вперше виявлена виразка).
Хронiчна: а) з нечастими загостреннями;
б) з щорiчними загостреннями;
в) з частими загостреннями (2 рази в рiк i частiше). ПРЖ. За стадiями захворювання:
Загострення.
Рубцювання: а) стадiя "червоного" рубця;
б) стадiя "бiлого" рубця.
IV. За локалiзацiiю:
Виразки цибулини дванадцятипалоi кишки.
Низькi постбульбарнi виразки.
Поiднанi виразки дванадцятипалоi кишки i шлунка.
V. За розмiрами:
Малi виразки тАФ до 0,5 см.
Середнi тАФ до 1,5 см.
Великi тАФ до 3 см;
Гiгантськi виразки тАФ бiльше 3 см. VI За наявнiстю ускладнень:
Кровотеча (iз зазначенням ступеня тяжкостi).
Перфорацiя.
Пенетрацiя.
Органiчний стеноз.
Перидуоденiт.
Малiгнiзацiя.
Симптоматика i клiнiчний перебiг
Найпостiйнiшим i найбiльш вираженим симптомом виразковоi хвороби дванадцятипалоi кишки i бiль в епiгастральнiй дiлянцi, часто зi змiщенням вправо в зону проекцii цибулини дванадцятипалоi кишки та жовчного мiхура. Також характерним для даноi патологii i;бiль, що виникаi через 1,5-2 години пiсля приймання iжi, "голодний" та нiчний бiль. Як правило, вiн гострий, часом нестерпний, i припиняiться тiльки пiсля вживання iжi або приймання соди. Такi хворi скаржаться на сезоннi загострення, частiше навеснi та восени, однак вони можуть мати мiсце також взимку або влiтку. В гострому перiодi захворювання часто посилюiться печiя, проте ця ознака також, i це треба мати на увазi, i частим симптомом недостатностi кардii i шлунково-стравохiдного рефлекссу при будь-якому рiвнi секрецii. Для виразковоi хвороби особливо характерним i рiзке пекуче вiдчуття кислоти в стравоходi, глотцi й навiть у порожнинi рота. Часто бувають вiдрижка повiтрям чи кислим вмiстом, надлишкове слиновидiлення. Разом iз тим, треба зазначити, що блювання не i настiльки притаманним виразковiй хворобi симптомом, як на це вказують у рiзних посiбниках. Ознакою, що в стадii загострення зустрiчаiться частiше, i нудота. РЖнодi для полегшення хворi самовiльно викликають блювоту. Цi симптоми, що часто виникають i набувають регулярного характеру, як правило мають мiсце в пiзнiх перiодах перебiгу виразковоi хвороби, вже при формуваннi стенозу (особливо його субкомпенсованоi i декомпенсованоi стадiй).
РЖнтенсивнiсть больового й диспепсичного синдромiв залежить як вiд глибини проникнення, так i вiд поширення виразкового та периульцерозного процесiв. Поверхневе виразкування в межах слизовоi оболонки, як правило, не викликаi больових вiдчуттiв. У зв'язку з тим, що слизова не маi чутливих рецепторiв, ендоскопiчнi манiпуляцii (бiопсiя) i навiть операцii типу дiатермокоагуляцii полiпiв можна проводити без попередньоi анестезii. Однак, бiльш глибокi шари стiнки (м'язовий i особливо серозний) мають уже множиннi чутливi вегетативнi рецептори. Тому при поглибленнi та поширеннi процесу, а також посиленнi контакту з агресивним шлунковим вмiстом, виникаi вiсцеральний бiль. При вираженому периульцеритi та пенетрацii виразки в сусiднi органи й тканини в процес, зазвичай, втягуiться парiiтальна очеревина, що маi спинномозкову iннервацiю. Бiль при цьому набуваi вiсцерально-соматичного, бiльш iнтенсивного характеру, що часто втрачаi добовий ритм. Такий больовий синдром (з iррадiацiiю в спину) i характерним для низьких постбульбарних виразок та цибулинних виразок задньоi стiнки, що пенетрують у пiдшлункову залозу й печiнкове-дванадцятипа-лу зв'язку. Апетит у хворих iз такою патологiiю в бiльшостi випадкiв збережений, хоча багато з них самi обмежують себе в прийманнi звичайноi iжi, переходять на дiiтичне харчування малими порцiями, а деякi тАФ навiть утримуються вiд iжi, боячись спровокувати бiль, i в результатi цього втрачають вагу. Частина хворих харчуiться бiльш iнтенсивно й часто, "заiдаючи" бiль, i при цьому зберiгають або навiть збiльшують масу свого тiла.
З боку психiчного статусу хворих часто виникають змiни у виглядi астено-невротичного синдрому; подразливiсть, зниження працездатностi, нездужання, iпохондрiя, образливiсть, егоцентризм.
Огляд, як правило, даi незначнi данi. У багатьох випадках на шкiрi живота можна помiтити гiперпiгментацiю вiд застосування грiлки. Пiд час нападу болю хворi часто займають вимушене положення, лежачи з пiдiгнутими ногами або сидячи скулившись. При поверхневiй пальпацii на обмеженiй дiлянцi черевноi стiнки, що вiдповiдаi локалiзацii виразки, в них визначають гiперестезiю. Поряд iз тим, в умовах глибокоi пальпацii бiль i м'язове напруження, здебiльшого помiрноi iнтенсивностi, можна визначити в епiгастральнiй дiлянцi справа. Важливе значення при цьому маi симптом локальноi перкуторноi болючостi (симптом Менделя): постукування зiгнутими пальцями в симетричних дiлянках епiгастрiю провокують бiль у зонi локалiзацii виразки, який посилюють при вдиху. Основними дiагностичними методами i рентгенологiчний i ендоскопiчний. Класичною рентгенологiчною ознакою вважають симптом виразковоi "нiшi" тАФ депо контрастноi речовини, що за формою вiдповiдаi виразковому дефектовi у виглядi нiшi або плями з досить чiткими контурами i валиком просвiтлення, до якого конвергують складки слизовоi. Важливою ознакою хронiчного виразкового процесу i рубцево-виразкова деформацiя цибулини дванадцятипалоi кишки у виглядi трилисника, метелика, звуження, трубки, дивертикулiв та iнших форм. Рентгенологiчний метод особливо важливий для визначення конфiгурацii i розмiрiв шлунка та дванадцятипалоi кишки, а також для оцiнки моторно-евакуатор-ноi iх функцii. З огляду на це, рентгендослiдження може мати основне значення при виразковiй хворобi, ускладненiй стенозом, iз порушенням евакуацii, дуоденостазi, дуоденально-шлунковому рефлюксi, шлунково-стравохiдному рефлюксi, грижi стравохiдного отвору дiафрагми, дивертикулах тощо. Проте необхiдно зазначити, що рентгенологiчно часто важко дiагностувати невеликi поверхневi виразки, гострi виразковi ураження, ерозii, гастрити й дуоденiти. Виходячи з цього, найбiльш iнформативним методом у таких випадках треба вважати фiброгастродуоденоскопiю.
При сучасному ендоскопiчному дослiдженнi вiзуально можна визначити локалiзацiю, форму, розмiри та глибину виразки. Пiд час кровотечi виявляють згортки кровi, пiдтiкання кровi з-пiд них або ж пульсуючу цiвку кровi. Шляхом зрошення кровоспинними плiвкоутворюючими розчинами, крiоелектрокоагуляцiiю, лазерною фотокоагуляцiiю ендоскопiя дозволяi також виконати локальний гемостаз. Поряд iз цим, при перфорацii виразки вiзуально, як дiагностичний тест, вдаiться визначити рухоме дно виразки, просвiтити тканини сусiднiх органiв i зафiксувати швидке зниження тиску повiтря, що нагнiтаiться через ендоскоп. Таке дослiдження дозволяi зробити прицiльну бiопсiю тканин виразки для визначення можливоi малiгнiзацii.
У хворих iз низькими постбульбарними виразками клiнiчнi прояви бiльш вираженi. До них належить пiзнiй (через 2-3 години пiсля приймання iжi) та iнтенсивний "голодний" i нiчний бiль, що часто iррадiюi в спину та в праве пiдребер"я. Постбульбарнi виразки схильнi до частiших та тривалiших загострень, а також до бiльш частих ускладнень, таких, як пенетрацii, стенози й, особливо, кровотечi.
РЖз них частiшими i виразковi кровотечi (цибулиннi трапляються у 20-25 % випадкiв, постбульбарнi тАФ в 50-75 %), перфорацii (10-15 % випадкiв). Пенетрацii, стенози й малiгнiзацii при виразках дванадцятипалоi кишки спостерiгають зрiдка.
Пенетрацiя тАФ часте ускладнення "низьких" i постбульбарних виразок дванадцятипалоi кишки, що розмiщенi на заднiй, задньо-верхнiй i задньо-нижнiй стiнках. Пенетрують, зазвичай, глибокi хронiчнi виразки, проникаючи при цьому через усi шари дванадцятипалоi кишки в сусiднi органи й тканини (головку пiдшлунковоi залози, печiнково-дванадцятипалу зв'язку, малий i великий сальники, жовчний мiхур, печiнку). Таке проникнення супроводжуiться розвитком запального процесу в уражених органах i навколишнiх тканинах та формуванням рубцево-злукового перипроцесу. Больовий синдром при цьому стаi бiльш iнтенсивним, постiйним i часто бiль iррадiюi в спину. РЖнколи в зонi пенетрацii можна пропальпувати болючий запальний iнфiльтрат.
Виразкову хворобу дванадцятипалоi кишки доводиться диференцiювати з багатьма захворюваннями, а найчастiше тАФ з гострим i хронiчним холециститом, панкреатитом, гастродуоденiтом. У зв'язку з широким впровадженням у клiнiчну практику ендоскопiчних методiв дослiдження, ця проблема практично вiдпала.
У бiльшостi хворих пiд впливом консервативного лiкування виразка загоюiться протягом4тАФ6 тижнiв. Попередження рецидивiв можна здiйснювати лише пiдтримуючою терапiiю протягом багатьох рокiв.
Найрацiональнiшою терапiiю виразковоi хвороби дванадцятипалоi кишки, що, як правило, асоцiюiться з хелiкобактерiаль-ною iнфекцiiю, i використання антагонiстiв Н2-рецепторiв гiстамiну (ранiтидину тАФ 300 мг увечерi або 150 мг двiчi на добу; фамотиди-ну тАФ 40 мг увечерi або 20 мг двiчi на добу; нiзатидину тАФ 300 мг увечерi або 150 мг двiчi на добу; роксатидину тАФ- 150 мг увечерi) в поiднаннi iз сукральфатом (вентером) тАФ по 1 г тричi на добу та антацидами (альмагель, маалокс чи гавiскон тАФ по 1 десертнiй ложцi через 1 годину пiсля приймання iжi). Поряд iз тим, до даного комплексу треба приiднати антибактерiальнi (антихелiко-бактерiальнi) засоби (де-нол по 1 табл. 4 рази на день протягом 4-6 тижнiв + оксацилiн по 0,5 г 4 рази на день тАФ 10 днiв + трихо-пол (метронiзадол) по 0,5 г 4 рази на день тАФ 15 днiв).
У лiкуваннi виразковоi хвороби, крiм цього, використовують i холiнолiтики та мiолiтики (атропiн, метацин, платифiлiн, гастроцепiн в загальноприйнятих дозах), а також мезопростол (200 мг 4 рази на добу) й омепразол (20 або 40 мг на добу).
Таке лiкування хворих iз виразкою дванадцятипалоi кишки повинно тривати 4тАФ6 тижнiв, причому, при вiдсутностi ускладнень немаi потреби також в особливiй дiiтi.
У зв'язку з появою нових фармацевтичних препаратiв i сучасних терапевтичних схем лiкування, показання до оперативних методiв значно звузилися. Разом iз тим, не знижуiться число гострих ускладнень виразковоi хвороби, особливо кровотеч та перфорацiй, що вимагають екстреноi хiрургiчноi допомоги. З огляду на це, для попередження виникнення ускладнень, треба завжди своiчасно й радикально ставити питання про необхiднiсть хiрургiчного лiкування у плановому порядку.
Методи хiрургiчного лiкування. У хворих iз виразкою дванадцятипалоi кишки розрiзняють три види оперативних втручань:
органозберiгаючi операцii;
органощаднi операцii;
резекцiйнi методи.
РЖз них потрiбно надавати перевагу органозберiгаючим операцiям iз ваготомiiю, вирiзанням виразки й дренуючим втручанням.
Види ваготомii: стовбурова (СтВ) (рис. 1), селективна (СВ) (рис. 2), селективна проксимальна (СПВ) (рис. 3.). У плановiй хiрургii виразковоi хвороби дванадцятипалоi кишки оптимальним
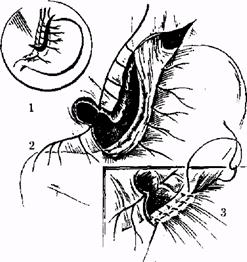
Рис.1.Селективна ваготомiя:

Рис. 2. Стовбурова ваготомiя:
1) стравохiд;
2) перерiзання шлункових гiлок ваперерiзаний переднiй блукаючий гуса й нерва Латарже;
3) перитонгзацгя малоi кривини
4)заднiй блукаючий нерв.
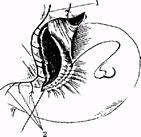
Рис. 3. Селективна проксимальна ваготомiя:
1)переднiй блукаючий нерв;
2) Влгусяча лапкаВ» нерва Латарже.
3)другий ряд серо-серозних швiв.
В ургентнiй хiрургii досить часто застосовуiться стовбурова, селективна або селективна проксимальна в поiднаннi з дренуючими операцiями.
До дренуючих шлунок операцiй вiдносять: пiлоропластику за Гейнеке-Мiкулiчем, за Фiннеiм, пiдслизову пiлоропластику за методом Дiвера-Бурдена-Шалiмова, гастродуоденостомiю, запропоновану Жабуле, гастро-ентероанастомоз та iн.
Необхiдно зазначити, що "чиста iзольована" СПВ, виконана з приводу виразки дванадцятипалоi кишки, досить часто (в 15-20 % випадкiв) призводить до рецидивiв. У зв'язку з цим, останнiм часом така операцiя, як самостiйне втручання, застосовуiться зрiдка. Значно менше число рецидивiв (8-10 %) спостерiгаiться пiсля СПВ у комбiнацiях iз дренуючими втручаннями. Особливо небезпечними потрiбно вважати рецидиви виразок, розмiщених низько в проекцii великого дуоденального соска, пiсля гастродуоденостомii за методом Жабуле. Це, до речi, й обмежуi застосування такоi операцii.
Найменше число рецидивiв виразковоi хвороби спостерiгають пiсля органозберiгаючих операцiй, що поiднують СПВ i видалення виразки.
При розмiщеннi виразки на переднiй поверхнi цибулини дванадцятипалоi кишки вирiзання ii не складаi труднощiв i може бути проведене за вiдомим методом Джада з подальшою пiлоропластикою типу Гейнеке-Мiкулiча.
У хворих iз декомпенсованим стенозом та вираженою дилятацiiю й атонiiю шлунка потрiбно застосовувати класичну резекцiю шлунка залежно вiд дампiнг-схильностi за Бiльрот-РЖ або Бiльрот-РЖРЖ. При декомпенсацii м'язовий шар шлунка вище перепони стаi тоншим, тонус його знижуiться, а пiлоричне кiльце звужуiться до кiлькох мiлiметрiв. Мiкроскопiчне наявна атрофiя слизовоi оболонки й м'язових волокон, судини склерозованi, збiльшена iх звивистiсть. Шлунок набираi форми розтягнутого мiшка, який опускаiться до рiвня малого таза.
Вибiр же на користь субтотальноi резекцii шлунка треба робити при пiдозрi на малiгнiзацiю або ж при гiстологiчне пiдтвердженiй малiгнiзацii виразки, проте в дванадцятипалiй кишцi цей процес трапляiться дуже рiдко.
Лiтература
1. Довiдник лiкаря тАУ iнфекцiонiста тАУ М. 1995 р.
2. Довiдник iнфекцiйних хвороб тАУ М. 1999р.
Сучасний медичний словник тАУ К. тАУ 2000
Вместе с этим смотрят:
РЖсторiя виникнення та розвитку масажу
Аборты
Аденовирусная инфекция
Азотные и кислородные ванны, нафталановая нефть
Акушерська операцiя - накладання акушерських щипцiв