Пункция и катетеризация вен
Пункции и катетеризации периферических и центральных вен относятся к числу наиболее распространенных манипуляций в практической медицине. За один год в мире устанавливается свыше 500 миллионов периферических и более 15 миллионов центральных венозных катетеров.
Они широко используются для внутривенного введения лекарственных веществ, для проведения инфузионно-трансфузионной терапии и взятия проб крови на анализ.
Катетеризация центральных вен - верхней и нижней полой через их притоки применяется не только для введения лекарственных препаратов и взятия крови, но и для имплантации кардиостимулятора, для зондирования полостей сердца, проведения рентгенконтрастных исследований, для проведения современных методов очистки крови (гемо-сорбция и др.).
Пункция периферических вен является способом взятия крови у доноров. У аутодоноров кровь берется как из периферических, так и из центральных вен.
Катетеризация верхней полой вены через подключичную или яремную вены тАФ основной способ измерения центрального венозного давления.
Венесекция в настоящее время применяется исключительно редко. Она проводится в ситуациях, когда у больного крайне плохо выражены периферические вены и либо катетеризация центральных вен по каким-то причинам невозможна.
При сравнительной оценке использования периферических и центральных вен предпочтение в большинстве случаев должно быть отдано первым.
Разумеется, в некоторых случаях катетеризация центральных вен либо более рациональна, либо вообще не может быть заменена катетеризацией периферических вен (измерение ЦВД, установка кардиостимулятора, проведение гемосорбции и т. п.).
Однако в целом приоритет за использованием периферических вен. Особенно - в ситуациях чрезмерной экстренности, когда необходимо незамедлительно ввести в кровь лекарственные вещества (шок, массивная кровопотеря, реанимация, тяжелая травма на догоспитальном этапе и др.).
В подобных ситуациях не следует терять время на часто бесспорно необходимую катетеризацию центральных вен, которую невозможно осуществить моментально. Центральные вены катетеризируют на фоне уже незамедлительно начатой внутривенно инфузионной и иной терапии.
Иногда использование периферических вен более целесообразно, чем центральных. В частности, для введения в кровь концентрированных растворов калия (после предварительной анестезии интимы введением в вену лидокаина). При переливании, например, 2% раствора калия в периферическую вену на пути к сердцу происходит разведение раствора кровью, что существенно снижает риск возможного неблагоприятного воздействия на сердце раствора калия в высокой концентрации.
1. Пункция и катетеризация периферических подкожных вен
Наиболее часто пунктируют и катетеризируют периферические подкожные вены верхних конечностей: вены локтевого сгиба (v. mediana cephalica, v. mediana basilica), вены тыла кисти, предплечья и плеча (v. basilica, v. cephalica). Намного реже используются периферические подкожные вены нижних конечностей (вены тыла стопы и области внутренней лодыжки - начальный отдел v. saphena magna).
У маленьких детей для внутривенных введений могут быть использованы подкожные вены головы (v. frontalis) или sinus sagitalis superior.
По специальным показаниям для переливаний катетеризируют или пунктируют артерии (лучевую, бедренную, чревный ствол и др.), переливают в аорту, внутрикостно, внутрипортально в пупочную вену.
1.1 Анатомия периферических вен верхних конечностей
На каждой верхней конечности имеется 2 крупных подкожных вены: v. cephalica и v. basilica. Они начинаются от венозных сплетений кисти.
V. cephalica образуется под кожей тыльной поверхности лучевого края кисти, имея множество венозных анастомозов с глубокими венами кисти и с притоками v. basilica, формирующейся под кожей локтевого края тыла кисти. В дальнейшем v. cephalica переходит по лучевому краю предплечья на его переднюю поверхность, образуя мощные венозные стволы. В области локтевого сгиба к v. cephalica подходит крупный приток тАФ v. mediana cephalica. Ha плече v. cephalica проходит по наружной бороздке, затем по дельтовидно-грудной борозде, уходит под ключицу и впадает в v. axilaris.
V. basilica на предплечье идет по его локтевой стороне и имеет множественные притоки и анастомозы с v. cephalica. B области локтевого сгиба вена имеет мощный приток и анастомоз с v. cephalica - v. mediana basilica, которая пересекает локтевой сгиб в косом направлении, лежит поверхностно и не пересекается нервами. V. mediana basilica имеет крупный приток из глубоких вен предплечья.
В области локтевой ямки v. basilica отклоняется латерально и затем проходит в бороздке вдоль медиального края двуглавой мышцы кнутри от плечевой артерии под фасцией до верхней трети плеча, где прободает глубокую фасцию плеча и впадает в v. brachialis.
Выраженность и строение сети подкожных вен верхних конечностей, как и всех периферических вен, вариабельны.
V. cephalica на плече не имеет четко определенного местоположения, у вены выражены клапаны, она впадает в подмышечную вену под прямым углом. Все это затрудняет пункцию и катетеризацию вены.
V. basilica на плече имеет более постоянную локализацию, прямой ход и расположена в фиксированном канале, что облегчает ее пункцию и катетеризацию.
1.2 Анатомия периферических вен нижних конечностей
На каждой нижней конечности, как и на верхней, также имеется по две наиболее развитых вены: v. saphena parva и v. saphena magna (малая и большая подкожные вены нижних конечностей). Вены имеют множественные анастомозы. Обе вены начинаются от венозных сплетений стопы.
V. saphena parva (малая подкожная вена) формируется на латеральной поверхности стопы. Затем по латеральному краю голеностопного сустава переходит на заднюю поверхность голени, идет под кожей и в подколенной ямке, прободая фасцию, впадает в подколенную вену.
V. saphena magna (большая подкожная вена) формируется под кожей медиальной поверхности стопы, имея множественные анастомозы с малой подкожной веной и глубокими венами стопы, затем проходит впереди медиальной лодыжки, проходит по медиальной поверхности голени и коленного сустава, пересекает бедро по переднемедиальной поверхности и впадает в области fossa ovale в бедренную вену. В этом же месте в бедренную вену впадают подкожные вены передней брюшной стенки, паховой и подвздошной областей.
V. saphena magna (большая подкожная вена) и v. saphena parva (малая подкожная вена) между собой широко анастомозируют.
1.3 Методика пункции и катеризации периферических вен
Наиболее легко и удобно пунктировать вены локтевого сгиба, однако, движение руки в локтевом суставе приводит к быстрой травма-тизации интимы вены в зоне вхождения катетера, а также к тромбозу. При пункции вен предплечья и тыла кисти вкол в вену целесообразно производить в угол слияния притоков вен.
Принципы технического исполнения пункции и катетеризации периферических вен однотипны и мало зависят от используемой вены.
Безболезненность тАФ важнейшее современное требование к выполнению пункции и катетеризации периферических вен. Плановая процедура должна быть абсолютно безболезненной.
Это особенно существенно в детской практике. Пункция и катетеризация периферических вен должна проходить для ребенка незаметно. Достигается это обезболиванием, отвлечением ребенка, применением совершенных и правильно подобранных игл и катетеров, хорошим владением техникой выполнения процедуры.
Для обезболивания используются накожные гели с 2,5% лидокаином, с 2,5% лидокаином и 2,5% прилокаином (крем EMLA). Применяются и специальные пластыри с этими веществами.
Лидокаин и прилокаин при нанесении на кожу в составе гелей или на пластыре проникают через интактные кожные покровы и вызывают локальную анестезию. Максимальное обезболивание наступает через 40-60 минут. Поэтому обезболивающие гели или пластыри перед пункцией следует применять заблаговременно.
В экстренной ситуации произвести эффективное обезболивание кожи не удается.
Введение в вену некоторых веществ (гиперосмолярные растворы калия хлорида, кальция хлорида и др.) вызывает боль по ходу вены. Эта боль хорошо устраняется предварительным введением в вену ли-докаина и других местных анестетиков.
Врач или медсестра, выполняющие пункцию (катетеризацию) вен, должны работать в стерильных медицинских резиновых перчатках.
Конечность, периферические вены которой будут пунктированы или катетеризированы, должна быть неподвижной и находиться в удобном для оператора положении. При пункции вен локтевого сгиба рационально, чтобы рука была максимально разогнута, а под локоть тАФ подложена специальная подушечка или сложенное в несколько раз полотенце. Пациент при этом может сидеть или лежать.
За 1-2 минуты до пункции на конечность накладывают жгут.
В качестве жгута часто используют красную резиновую трубку, которую накладывают в растянутом состоянии на конечность и завязывают бантом так, чтобы потягиванием за один конец трубки можно было легко развязать бант и снять жгут.
Удобно применение специальных жгутов для сдавления вен конечностей, представляющих собой широкие (2,5 см) матерчато-резиновые полоски с замком.
Жгут накладывают примерно на 10 см выше предполагаемого места пункции.
Жгут следует накладывать по ткани (рукав рубашки, марлевая салфетка, широкий бинт и др.). Это особенно важно для детей и стариков, для больных с нарушениями гемостаза и трофики тканей. У таких пациентов наложение жгута легко вызывает повреждения кожи, сопровождается образованием внутрикожных и подкожных кровоизлияний.
Важно правильное наложение жгута: он должен сдавливать только вены и не ослаблять ток крови по артериям, что контролируют по неизменности характера пульса ниже наложенного жгута. Жгут не должен прекращать притока крови по артериям. При правильно наложенном жгуте в течение 1тАФ2 минут развиваются признаки венозного застоя: кожа ниже жгута становится синюшной и набухают вены. Вены при этом хорошо прощупываются под кожей.
Лучшему, рельефному наполнению вен кровью способствует: опускание конечности книзу на 1тАФ3 минуты перед наложением жгута, а после его наложения тАФ поколачивание пунктируемой вены и ее поглаживание от периферии к центру. С этой же целью перед пункцией вен тыла кисти, предплечья, локтевой ямки и плеча предлагают пациенту сжимать и разжимать пальцы кисти.
После наложения жгута спиртом или иным антисептиком обрабатываются руки в перчатках и кожа пациента в месте пункции: вначале широко, а затем (второй раз) в месте венепункции.
Ниже точки прокола кожи и последующей венепункции пальцами левой руки натягивают кожу, смещая ее книзу. Это фиксирует вену и предотвращает ее ускользание от иглы при пункции.
Иглу или иглу, соединенную со шприцем, вкалывают в вену скосом кверху правой рукой, которая должна при этом опираться на конечность пациента. Вкол осуществляют по направлению тока крови.
О попадании в вену свидетельствует вытекание из иглы струи темной крови или ее свободное появление в шприце при насасывании поршнем (если пункция осуществляется иглой со шприцем).
Если пункция не удалась (кровь из иглы не появляется), то иглу подтягивают на себя и, не выходя из кожи, предпринимают повторную пункцию, при необходимости - в новом направлении.
Существуют различные способы прокола вены. Наиболее распространены следующие:
1) кожу и стенку вены прокалывают иглой сбоку от вены наискось. При продвижении иглы ощущается легкое сопротивление и провал в вену.
2) иглой прокалывают кожу рядом с пунктируемой веной и продвигают ее рядом с веной вперед примерно на 1 см. Иглу при этом держат параллельно вене скосом вверх. Затем, натягивая вену левой рукой через кожу, сбоку под острым углом входят иглой в вену. Этот способ пункции вены часто эффективен при плохо контурируемых венах, когда пункция производится в значительной мере вслепую, при недостаточном опыте венепункции.
3) кожу и стенку вены прокалывают одномоментно сверху. При этом угол вкола вначале порядка 35тАФ40 град, после вхождения в вену тАФ резко уменьшают, а при продвижении по вене иглу направляют почти параллельно коже. При любых способах важно фиксировать пунктируемую вену, что делается, как уже указывалось, левой рукой. Это исключает прогибание, ускользание и ВлкатаниеВ» вены при ее проколе иглой. После попадания в вену любым способом иглу немного опускают книзу, делают параллельной вене и осторожно проводят в просвет вены на 1тАФ2 см. Это обеспечивает надежность положения иглы в вене. Если кровь берется на анализ, то жгут с руки не снимают до конца процедуры. Кровь набирается либо насасыванием в шприц, либо самотеком в стерильную пробирку. Игла при этом должна твердо и неподвижно удерживаться правой рукой. Если через иглу в вену вводятся лекарственные вещества или осуществляется инфузия какого-либо раствора, то жгут снимается, а к игле присоединяется либо шприц и производится внутривенная инъекция, либо - переливающая система. В обоих случаях должна быть обеспечена надежность соединения шприца или системы с иглой и фиксации иглы в вене в одном положении. Когда через иглу производится длительное переливание, павильон иглы фиксируется к коже лейкопластырем. С помощью подкладываемой под иглу небольшой стерильной марлевой салфетки или шарика исключается упор острия иглы в стенку вены. После окончания процедур иглу быстрым движением извлекают из вены, а место пункции прижимают на 5тАФ10 минут марлевым или ватным шариком, смоченным спиртом. При пункциях вен локтевого сгиба руку с наложенным на место пункции шариком сгибают на это время в локтевом суставе. Закрытие отверстия в коже и вене при правильно выполненной венепункции происходит быстро. При необходимости длительного доступа в вену ее катетеризируют.
Катетеризация подкожных вен может быть осуществлена:
1. Катетером через просвет широкой иглы, которую после пункции вены удаляют (способ Влкатетер через иглуВ»).
2. По методике Сельдингера (способ Влкатетер по проводникуВ»).
Методика Сельдингера заключается в последовательности следующих действий: пункция вены иглой, введение через иглу в вену проводника примерно на 10 см (проводником обычно служит полиэтиленовая леска длиной 40 см), удаление из вены иглы, введение в вену по проводнику вращательными движениями сосудистого катетера, удаление проводника, закрытие павильона катетера специальной пробкой, промывание и заполнение катетера через пробку антикоагулянтом (раствор гепарина, цитрата и др.), фиксация наружного конца катетера к коже.
3. С помощью специальной пластиковой канюли, надетой на иглу, служащую пунктирующим стилетом (способ Влкатетер по иглеВ»);
Остановимся на этом способе, который в настоящее время является самым распространенным в медицинской практике.
Основной порядок постановки канюли для периферических вен.
1.Подготовка пациента
Разъясните пациенту, что такое катетеризация.
Простые разъяснения помогут Вам успокоить больного:
находящийся в напряжении пациент затруднит работу.
2.Выбор места постановки канюли
Хорошо выбранное место венозного доступа является существенным моментом успеха внутривенной терапии. Предпочтение следует отдавать более дистальным сосудам. Необходимо помнить, что пункция сосудов в локтевой ямке наиболее опасна.
3.Подготовка и проверка оборудования: Убедитесь, что размер канюли подходит для вены пациента. Проверьте срок годности изделия.
Проверьте упаковку на отсутствия повреждений, убедитесь в том, что стерильность не нарушена.
4.Подготовка места постановки канюли
Место пункции следует тщательно очистить от крови, слизи и остатков органических веществ. После этого проводят обычную для пункции обработку.
После проведенных манипуляций следует дать коже высохнуть в течение 2-х минут.
5. Установка канюли
Захват канюли осуществляется тремя пальцами.
После прокола кожи канюлю вводят в сосуд.
О попадании кончика канюли в вену сигнализирует появление крови в индикаторной камере канюли.
Воздушный фильтр предотвращает активное вытекание крови.
Стилет фиксируется, а пластиковая часть канюли медленно до конца сдвигается в вену.
Стилет удаляется, вена пережимается для снижения кровотечения, подсоединяется инфузионная система.
Если канюля не начинает использоваться для инфузии, то в канюлю следует ввести раствор гепарина и закрыть крышечкой для предупреждения ее тромбирования.
Канюлю следует надежно зафиксировать повязкой для предупреждения развития ВлмеханическихВ» флебитов вследствие раздражения сосуда премещающейся канюлей.
6. Использование канюли
Для проведения болюсных вливаний, гепаринизации канюли следует использовать верхний порт.
Для проведения постоянных инфузии используйте порт с торца канюли.
В случае не использования канюли, ее просвет следует заполнить гепарином, порты закрыть крышечками.
7. Проверка места пункции
Регулярно осматривайте место пункции во избежание возникновения осложнений, которые проявляются в виде эритемы, боли, повышения температуры воспаленного участка, либо эксудата места ввода канюли, (см. вкладку).
Если произошло инфицирование, то канюлю следует как можно быстрее удалить.
У беспокойных пациентов (дети и др.) применяются лонгеты.
Пунктированная или катетеризированная вена требует тщательного соблюдения асептики. На область катетеризированной периферической вены накладывается стерильная повязка, целесообразно периодически применять компрессы с 20тАФ30 градусным спиртом (ВлполуводочныеВ» компрессы). На кожу в области часто пунктируемой или катетеризированной вены следует периодически наносить мази с гепарином или троксевазином. Все это обеспечивает профилактику и лечение воспаления и тромбирования вены.
1.4 Осложнения и их профилактика при пункции и катетеризации периферических вен
Сама методика венепункции уже несет фактор осложнения, потому что нарушает целостность сосудистой стенки и создает ворота для инфекции, передаваемой через кровь (СПИД, гепатит) Источником инфекции может быть игла катетера, инфузионная система, инфузируемый раствор, что приводит ежегодно к угрожающему количеству осложнений. Вопросы материальных затрат при спасении жизни больных, безусловно, должны ставиться на второе место, но нельзя не учитывать те затраты, которые идут на борьбу с инфекцией. В США, к примеру, осложнения, связанные с BBT, требуют дополнительных расходов порядка нескольких миллиардов долларов ежегодно.
Источники осложнений:
1.Катетер
Материал, из которого сделан катетер, имеет существенное значение для успеха внутривенной терапии. В настоящее время за рубежом центральные венозные катетеры из этого материала используют только для экспериментов на животных. Обусловлено это несколькими причинами:
Первая из них тАФ повышенная тромбогенность полиэтилена. Сравнительное исследование тромбогенности ЦВК, сделанных из силикона, полиуретана и полиэтилена (ПЭ), у 52 больных показало частоту тромбозов соответственно 29%, 17%, 70%. Причины тромбозов заключаются в турбулентности потока, создаваемого катетером, и агрегации тромбоцитов, а впоследствии отложении фибрина на поверхности катетера. Снижение частоты тромбозов можно достигнуть, если катетер, даже из ПЭ, имеет силиконовое покрытие. Если катетер минимального диаметра (4тАФ5 French) устанавливается в большой сосуд с высокой скоростью кровотока, то частота осложнений снижается значительно.
Второй причиной является та, что ПЭ катетеры вызывают наиболее серьезные раздражения интимы сосуда.
Третья причина тАФ жесткость катетера. Отложения фибрина наиболее протяженны на мягких катетерах, но наиболее часто тромбируются жесткие катетеры.
Жесткость имеет определенное значение и при чрезкожном проведении катетера. ПЭ катетеры требуют большего усилия, по сравнению с тефлоновыми.
Четвертой причиной является перфоративная способность катетера. Описаны случаи тампонады сердца после установки ПЭ катетеров для парентерального питания. Частота подобного осложнения безусловна низкая, но смертность чрезвычайно высока (65%). Ситуация усложняется отсутствием рентгеноконтрасности ПЭ катетера. Большая часть центральных венозных катетеров, используемых в Российских клиниках, является полиэтиленовыми. Они дешевле в производстве и просты в обработке, но значительно увеличивают риск возможных осложнений.
2.Вена
Хорошо выбранный венозный доступ является существенным моментом успешной внутривенной терапии.
Выбор места пункции.
Необходимо учесть простоту доступа к месту пункции и пригодность сосуда для катетеризации. Тщательно проверьте сосуд перед тем, как выбрать место постановки катетера. При катетеризации периферической вены найдите еще одно место на сосуде, где можно было поставить катетер. Это может быть полезным при возникновении сложностей с катетеризацией первого сосуда. Этим самым вы избежите в дальнейшем поспешных поисков и решений. Необходимо помнить, что пункция сосудов в локтевой ямке наиболее опасна. Предпочтение отдают дис-тальным сосудам.
Размер катетера
Убедитесь, что размер катетера подходит для вены пациента. Катетер большого диаметра может закупорить вену или повредить внутреннюю стенку сосуда. Поэтому наличие канюль различного диаметра позволит подобрать ее под выбранную вену пациента.
3. Ошибки и неудачи при постановке
1. Непопадание в вену. В этом случае иглу следует потянуть на себя и попытаться пунктировать вену, несколько изменив, по ситуации, направление вкола. Если принимается решение о неудачном выборе точки вкола, то иглу следует полностью извлечь. Новый вкол должен производиться выше места предыдущего вкола.
2. Прокалывание иглой обеих стенок вены. В этом случае кровь из иглы не поступает, несмотря на уверенность в попадании иглы в вену. Следует слегка вытянуть иглу на себя до вытекания из иглы крови, а затем немного продвинуть иглу в просвет вены.
3. Неполный прокол стенки вены. В этом случае также кровь из иглы не вытекает. Следует продвинуть иглу до ее попадания в просвет вены и вытекания из иглы крови.
4. Срез иглы упирается в стенку вены. В этом случае игла несомненно находится в вене, но кровь из нее не вытекает. Следует опустить павильон иглы или произвести его небольшое вращение вокруг продольной оси до появления вытекания из иглы крови.
5. При пункциях подкожных вен в области локтевой ямки не следует глубоко вводить иглу (можно попасть в a. brachialis) и следует помнить о возможности попадания в a. ulnaris superfacialis.
6. Перед пункцией вены должна быть проверена проходимость иглы пропусканием через нее раствора из шприца. Невыявление непроходимости просвета иглы приводит к неудаче пункции вены,
7. Развитие тромбофлебита как следствие повторных пункций или катетеризации вен. Профилактика - уже указанное выше соблюдение асептики при работе с пунктированной или катетеризированной веной, подогревание переливаемых растворов, стремление к капельным переливаниям, разведение вводимых концентрированных медикаментов, наложение на вены, в которые проводятся частые переливания, гепари-новой или троксевазиновой мази, полуспиртовых повязок.
8. Характерными трудностями и осложнениями пункции и катете-ризции подкожных вен у лиц пожилого и старческого возраста являются: плотность и хрупкость вен, их высокая подвижность под кожей, разрывы стенок вен с образованием больших гематом, наложение жгута на плечо или предплечье легко повреждает кожу и нередко приводит к образованию обширных внутрикожных и подкожных кровоизлияний, сопровождается разрывами стенок вен, наложение жгута на предплечье повреждает кожу и нередко приводит к образованию петехий, обширных внутрикожных и подкожных гематом.
У больных пожилого и старческого возраста особое внимание должно быть уделено профилактике и лечению флебитов и тромбофлебитов. При проведении длительной инфузионно-трансфузионной терапии эти осложнения возникают часто.
9. При пункции периферических вен возможны: сквозная перфорация вены с образованием гематомы, паравенозное введение инфу-зионно-трансфузнойных сред, пункция артерии, повреждение нервных стволов.
4.Фиксируюшис повязки
Цель фиксирующих повязок: защитить место пункции, закрепить катетер на месте, исключить движения катетера, которые могут повредить сосуд.
Хорошая фиксирующая повязка обеспечивает длительную и качественную защиту места пункции от проникновения инфекции по внешней стороне катетера внутрь под кожу. Она должна обеспечивать хорошую фиксацию катетера, чтобы предотвратить возможность его смещения. Существует два основных типа фиксирующих повязок:
тАФ глухая изолирующая (см. Вкладку)
Прозрачная водонепроницаемая повязка оставляет видным место пункции. Водонепроницаемость повязки позволяет больному принимать душ или ванну не боясь, что повязка намокнет.
тАФ негерметичная повязка.
Липкая повязка с влагопоглотителем, а так же с нелипкой подушечкой над местом входа катетера в ранку. Негерметичная повязка сделана из марлевого материала, не позволяющего влаге накапливаться в месте пункции.
Оба типа фиксирующих повязок имеют преимущество перед обычным лейкопластырем.
5. Инфузионные растворы
При одновременной инфузии нескольких растворов возможна их несовместимость, что может выражаться в образовании осадка. Взаимодействие лекарственных средств тАФ серьезный вопрос и является предметом-отдельного обсуждения. Поэтому, наиболее важно то, что для распознавания опасности можно просто проверить растворы на предмет образования осадка. Если растворы несовместимы, то их следует вводить либо через разные катетеры, либо с временным промежутком.
Большое значение имеет температура инфузионного раствора как фактор вызывающий раздражение интимы сосуда.
Дозировка.
Неправильная дозировка лекарственных препаратов может привести к гибели пациента. Перед установкой катетера убедитесь, что скорость введения и объем раствора, который будет проходить по катетеру, соответствует предписанному.
Стабильность раствора.
Некоторые препараты имеют короткое время эффективности с момента приготовления на их основе раствора. Перед подключением ин-фузионной системы убедитесь, что даты годности раствора, не просрочены.
Парентеральное питание.
При парентеральном питании следует быть очень внимательными, так как эти растворы имеют большую вязкость и могут явиться причиной закупорки катетера маленького диаметра.
Попадание в систему инородных микрочастиц.
Длительная инфузионная терапия может сопровождаться рядом типичных осложнений:
1. вероятность инфицирования больных
2. попадание в систему циркуляции инородных микрочастиц тАФ стекла, кристаллов нерастворенных лекарств, резины, бумаги, полимерных материалов, воздуха.
Попав в систему венозной циркуляции, они оседают в сосудах легких, вследствие чего нарушаются легочная микроциркуляция и газообмен.
Эти осложнения инфузионной терапии можно решить с помощью специальных инфузионных фильтров, размещаемых между катетером и системой для вливаний. Продолжительность работы фильтров от 1 до 4 суток с возможностью использования одной системы для вливаний, что уменьшает их расход.
Применение инфузионных и гемотрансфузионных фильтров снижает частоту послеоперационных флебитов в 3,2 раза, урежает эпизоды послеоперационной гипертермии в 1,4 раза, уменьшает вероятность аллергических реакций в виде крапивницы, бронхоспазма, гипотензии в 2,8 раза. Также существенно улучшается индекс оксигенации тАФ PaO2/FiO2.
Размеры катетера.
Длина и диаметр катетера безусловно влияют на скорость инфузии раствора. Чем меньше диаметр и больше длина, тем медленнее инфузия.
6. Длительность лечения
Чем дольше проводится внутривенная терапия, тем выше риск возникновения и развития осложнений. Регулярно заменяйте периферический внутривенный катетер в последовательности. При тромбировании катетера его нельзя промывать для того, чтобы удалить тромб. Катетер следует удалить, а новый следует поставить в другое место.
7. Особенности пациента.
Существуют факторы, связанные с индивидуальными особенностями каждого пациента, которые влияют на ход лечения.
Свертываемость крови. Существуют некоторые препараты, которые влияют на свертываемость крови. Лечении гемофилии может значительно увеличить тром-бообразование, что выразится в тромбозе катетеров.
Подавление имунитета.
У больных при химиотерапии и после трансплантации зачастую подавлен иммунитет, что делает их чувствительными к различного рода инфекциям.
Состояние пациента. Катетеризация периферических вен может быть осложнена, например шоковым состоянием больного вследствии их спаления.
Возраст пациента.
Маленькие дети несознательно могут вытащить катетер. У больных старше 65 лет часты тромбофлебиты.
Характер больного.
Пациенты, находящиеся в возбужденном, либо бессознательном состоянии, так же могут отсоединить, либо вытащить катетер.
Расходный материал при периферической венепункции и каню-ляции.
Игла или катетер?
Шприц и игла для подкожного введения растворов были созданы в 1853 году Pravaz и Wood. Внутривенный наркоз тиопенталом в 1934 году положил начало активному внутривенному введению препаратов. Появление большого числа медицинских препаратов, комбинации лекарств для внутривенного введения и возросшая угроза анафилаксии привела к появлению иглы-бабочки, обеспечивающей непрерывный доступ в вены при смене шприца.
Большим преимуществом иглы-бабочки стало удобное крепление и гибкое отведение, позволяющее свободно манипулировать с системой. Однако была доказана целесообразность применения игл-бабочек лишь на короткое время из-за их быстрого тромбирования в отсутствии инфузии.
Канюли для периферических вен, изготовленные из гибких, мало-тромбогенных материалов (тефлон, полиуретан) являются в настоящее время более предпочтительными. При адекватном выборе размера, правил постановки и систематическом уходе они выполняют свои функции в течение 4тАФ5 дней.
Следует различать следующие виды канюль:
1. Канюля без дополнительного порта для болюсных введений представляет собой катетер, насаженный на иглу-стилет. После попадания в вену канюля сдвигается со стилета в вену.
2. Канюля с дополнительным портом расширяет возможности ее использования, облегчает уход, и поэтому продлевает срок ее постановки.
Существует две модификации данной канюли.
Первая тАФ рис. 1 является наиболее распространенной конструкцией.
Удобство при постановке и фиксации, верхний порт для кратковременных введений и гепаринизации канюли в перерывах инфузий снискали любовь врачей.
Большое разнообразие торговых марок от разных производителей отличает лишь качество изделия. Но при кажущейся простоте конструкции далеко не всем удается соединить триаду качеств:
1) острота иглы и оптимальность угла заточки
2) атравматичность перехода с иглы на канюлю
3) малое сопротивление введения катетера через ткани.
До настоящего времени лидерами среди производителей по праву считаются фирмы "В.Brawn" и "BOC Ohmeda" (вошедшая в концерн "BD"), качество канюль которых мало кому удалось повторить.
В процессе канюляции периферических вен иногда первая попытка может закончиться неудачей по тем или иным причинам. Невидимые глазом задиры на канюле, как правило, не позволяют повторно ее использовать, либо сокращают срок постановки до суток.
Компаниия "HMD" выпустила традиционную канюлю из нового материала, что потенциально позволяет ее использовать при неудачной первой попытке канюляции без сокращения срока постановки и придает канюле большую устойчивость к слипанию при перегибах.
Таблица 1 - Размеры и технические характеристики канюль
| Размер | Цветовой код | Наруж. диам.х длина кан (мм) | Поток H20BS4843 (мл/мин.) |
| 16 G | Серый | 1.70x45 | 180 |
| 18 G | Зеленый | 1.20x38 | 90 |
| 18 G | Зеленый | 1.20x45 | 90 |
| 20 G | Розовый | 1.00x32 | 57 |
| 22 G | Голубой | 0.80x25 | 33 |
| 24 G | Лимонный | 0.60x25 | 13 |
Однако, являясь инфузионным доступом на сравнительно длительное время, канюля подвергается частым механическим воздействиям при подсоединении, отсоединении систем, однократным введениям растворов, гепариновой пробки при длительных перерывах инфузий и т.п., что в значительной мере способствует механическому раздражению тканей в месте постановки и повреждению интимы сосуда с возникновением флебита механической этиологии.
С другой стороны, при постановке канюли возникает риск контакта медицинского персонала с кровью больного, инфицированного вирусами гепатита либо имунодефицита. Рис. 7. Несмотря на использование перчаток, вероятность переноса инфекции сохраняется, и риск заражения ВИЧ инфекцией возникает даже при непосредственном контакте с кожей человека без наличия на ней раневой поверхности.
Редко можно найти медицинского работника, который бы случайно не травмировался инъекционной иглой. Чаще всего подвергается риску указательный палец вспомогательной руки при проколах инфузионных доступов на магистралях.
Для решения возникших проблем и была разработана усовершенствованная конструкция.
Вторая тАФ Рис. 1 была разработана фирмой Wallace Ltd. (дочерняя компания фирмы SIMS Portex Ltd.) совместно с врачом из Кембриджа тАФ J. Farman (См. вкладку)
Сохраняя все преимущества предшественников, она является "бескровной" и, имея гибкое отведение, позволяет манипулировать инфузионным доступом без риска развития "механических" флебитов.
Особенности канюли "Y-can"
тАФ Канюля (1) изготовлена из тефлона, являющегося малотромбо-генным материалом, что увеличивает срок использования канюли после постановки.
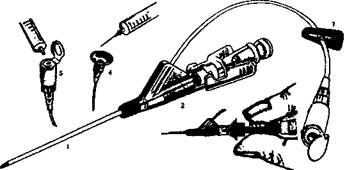
Рис. 1 - Канюля "YC" фирмы SIMS Portex
тАФ Силиконовая вставка в центральной части канюли (2) плотно обжимает стилет и закрывает доступ крови из канюли наружу в момент постановки.
тАФ Гибкий отвод (3)
дает возможность не травмировать место постановки канюли во время проведения инфузий, что уменьшает риск возникновения "механических" флебитов.
тАФ Порт отсоединяемый с силиконовой заглушкой для кратковременных инъекций под иглу (4) или с клапаном для шприца (5)
тАФ Клипса (7) для пережатия гибкого отвода.
тАФ Плоская форма канюли удобна для постановки и фиксации различными повязками без специальных приспособлений
тАФ В случае необходимости одновременной инфузий двух смешиваемых растворов в центральную часть канюли вставляется конвектор (приобретается отдельно) либо игла-бабочка и подсоединяется с соответствующей системе. Рис. 9
| Катал, номер | Диаметр канюли (мм) | Длина канюли (мм) | Скорость потока |
| YC 16 | 1.6 | 40 | 125 мл/мин |
| YC18 | 1.4 | 40 | 43 мл/мин |
| YC19 | 1.1 | 30 | 31 мл/мин |
| YC21 | 0.9 | 25 | 23 мл/мин |
| YC23 | 0.7 | 25 | 19 мл/мин |
Наличие силиконовой вставки в корпусе канюли и силиконовый порт для инъекций на гибком отведении делает канюлю абсолютно безопасной в отношении контакта с кровью больного, содержащей вирусы гепатита или СПИДА.
Силиконовый порт для инъекций удобен дл
Вместе с этим смотрят:
РЖсторiя виникнення та розвитку масажу
Аборты
Аденовирусная инфекция
Азотные и кислородные ванны, нафталановая нефть
Акушерська операцiя - накладання акушерських щипцiв