Закрытый оскольчатый чрезвертельный варусный перелом левого бедра со смещением под углом
Витебский государственный Ордена дружбы народов медицинский университет
Кафедра травматологии, ортопедии и военно-полевой хирургии
История болезни
Диагноз:
Основное заболевание: Закрытый оскольчатый чрезвертельный варусный перелом левого бедра, со смещением под углом. Закрытый поперечный вколоченный перелом хиругргической шейки правого плеча, с удовлетворительным стоянием отломков. Травма мягких тканей в области левого коленного сустава.
Осложнения: травма мягких тканей в/3 левого бедра.
Сопутствующие: хронический гастрит, анемия средней степени тяжести.
1. Жалобы больного
При поступлении предъявляла жалобы на боль, отек, наличие патологической подвижности и обширного кровоподтека в области верхней трети левого бедра, невозможность наступать на левую нижнюю конечность в связи с резкой болезненностью; боли в области верхней трети правой плеча; ссадину, кровоподтек и болезненность в области левого коленного сустава; общую слабость, головокружение.
На момент курации жалобы прежние, отмечала улучшение общего самочувствия, снижение болезненности.
2. История жизни больного (Anamnesis vitae)
1. Из перенесенных заболеваний ОРЗ, Грипп. Туберкулезом, венерическими заболеваниями, болезнью Боткина не болела. В возрасте 20 лет перенесла острый пиелонефрит. Рецидивов не было. Страдает хроническим гастритом в течением 7 лет. Врожденных деформаций не было.
2. Пациентке была произведена аппендектомия в 1996 г. Операция прошла без осложнений. Послеоперационый период перенесла хорошо.
3. Около 20 лет назад перенесла травму левого локтевого сустава вследствие падения: закрытый перелом в области левого локтевого сустава. По этому поводу больной была произведена закрытая репозиция костных отломков, на 6 недель была наложена гипсовая лонгета. Функции в суставе восстановлены полностью.
4. Наличие аллергий на лекарственные препараты отрицает, переливаний крови не было.
5. Не курит, алкогольные напитки употребляет редко. Материально обеспечена недостаточно. Жилищные условия признает удовлетворительными. Проживает с родственниками.
3. История развития настоящего заболевания (Anamnesis morbi)
Больна с 11.00 2.02.2011 г., когда при уборке на лестничной площадке произошло падение с высоты лестничного пролета на правую разогнутую руку, затем удар латеральной стороной левого бедра о лестницу. Травма бытовая. В результате удара появились резкая боль, образовался кровоподтек и развился отек правого бедра; при попытке наступить на правую нижнюю конечность возникала резкая боль; появилась патологическая подвижность в области верхней трети правого бедра. С целью обезболивания пострадавшая приняла 3 таблетки анальгина. За помощью в медицинское учреждение больная сразу не обратилась. В течение недели она находилась дома, купируя болевой синдром анальгином. 09.02.2011 вызванной бригадой скорой помощи больная была доставлена в приемное отделение УЗ, Госпитализирована в травматологическое отделение.
Бригадой скорой мед. помощи был выставлен диагноз: перелом левого бедра в нижней трети, шейки левого бедра? Ушиб правого плечевого сустава. Была произведена иммобилизация левой нижней конечности. Проведено обезболивание: Sol. Analgini 50%-4,0 в/м. Пациентка транспотрировалась лежа.
ü Рекомендации по оказанию первой помощи:
Непосредственно после травмы надлежало обеспечить больной покой и немедленно вызвать скорую медицинскую помощь.
Бригадой скорой мед. помощи был обеспечен необходимый объем манипуляций для транспортировки больной в лечебное учреждение.
Правила первой помощи при переломах костей. Первая медпомощь оказывается на месте происшествия в порядке само- и взаимопомощи.
Последовательность в оказании первой медпомощи при закрытых и открытия переломах:
- при открытом переломе и наличии обильного кровотечения из раны -произвести временную остановку кровотечения (наложение жгута или давящей повязки);
- наложение первичной асептической повязки на рану;
- обезболивание;
- транспортная иммобилизация конечности в целях предупреждения дальнейшего смещения костных отломков и травмирования ими окружающих тканей, сосудов, внутренних органов;
- если переломы осложнились травматическим шоком, то необходимо провести простейшие противошоковые мероприятия;
- срочная транспортировка пострадавшего в ближайшее медучреждение.
Основные правила транспортной иммобилизации.
При наложении шины нужно помнить основное правило: шина накладывается с таким расчетом, чтобы закрепить два сустава - один выше, а второй ниже перелома. Исключением являются переломы плеча и бедра, когда шина должна фиксировать три, т.е. все суставы конечности.
- шины накладывается поверх одежды;
- перед наложением шины необходимо дать обезболивающие препараты;
- шины накладываются в функционально выгодном положении для конечности, т.е. в физиологическом положении: для верхней конечности - с небольшим отведением в плечевом суставе и сгибании под углом 90 гр. в локтевом суставе, для нижней конечности - с незначительным отведением бедра снаружи, небольшим сгибанием голени в коленном суставе и в перпендикулярном нахождении стопы по отношению к голени.
- в местах костных выступов прокладывают слои ваты для предотвращения образования потертостей, пролежней;
- фиксация шины производится бинтами, тесемками или другим материалом от периферии к центру осторожно, чтобы не причинять дополнительную боль;
- при фиксации шины не должно закрываться место наложения жгута (при открытых переломах сопровождающихся кровотечением), чтобы была возможность в любой момент ослабить жгут;
- конечность с наложенной шиной перед транспортировкой в холодное время года должна быть обязательно утеплена с целью профилактики отморожений;
- для контроля за кровообращением в конечностях концы пальцев кисти и стопы (если они не повреждены) оставляют свободными от повязки.
Наложение шин при отдельных видах переломов имеет свои особенности:
При переломах нижних конечностей существуют следующие методы транспортной иммобилизации:
При переломах костей стопы - шину располагают от кончиков пальцев стопы до середины голени, изгибая ее в виде буквы "Г". Стопа находится под прямым утлом к голени. Шина накладывается по задней поверхности голени и подошвенной поверхности стопы.
При переломе костей голени - накладывают три лестничных шины: одна - по задней поверхности голени и по подошвенной поверхности стопы, предварительно изогнутую таким образом, чтобы стопа была под углом 90В° к оси голени, верхний конец должен доходить до середины бедра; вторая и третья накладываются с наружной и внутренней стороны конечности с основания стопы до середин бедра.
При переломе бедра - требуется особенно тщательная иммобилизация. Для этого используют три лестничных шины: две лестничные шины соединяют, чтобы получилась шина длиной от подмышечной впадины до внутреннего края стопы, изогнутая у стопы в виде буквы "Г", эта шина наружная; вторая шина накладывается на заднюю поверхность конечности от лопатки или ягодицы до кончиков пальцев стопы и так же изогнута; третья шина располагается на внутренней поверхности конечности от промежности до края стопы. Иммобилизация лестничными шинами Крамера:
Рис 1.
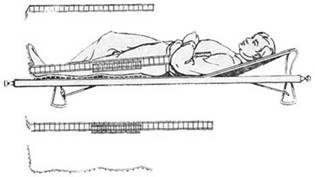
Либо используется шина Дитерихса:
При наложении шины Дитерихса нужно соблюдать следующие правила: 1) подошвенную часть шины тщательно фиксируют бинтами к подошвенной поверхности стопы 8-образной повязкой (обувь не снимают); 2) наружную часть шины (более длинную) закрепляют так, чтобы шина, начинаясь у подмышечной впадины, на 8тАФ10 см выступала за подошвенную поверхность стопы; затем ее вставляют в металлическое ушко подошвенной части шины; 3) внутреннюю часть шины упирают в промежность, укладывают по внутренней поверхности конечности и проводят через внутреннее металлическое ушко подошвенной части; 4) для предупреждения провисания голени рекомендуется дополнительно использовать шину Крамера, укрепив ее спиральной повязкой; 5) под костные выступы (лодыжек, коленного сустава, большого вертела и крыла подвздошной кости) подкладывают прокладку из ваты для предупреждения сдавливания и развития некроза; 6) циркулярными ходами бинта закрепляют шину на голени, бедре, животе и грудной клетке; 7) при помощи закрутки осуществляют вытяжение. Палочка-закрутка помещается на выступ наружной части шины.
Рис. 2

травма перелом коленный сустав
Транспортировка пострадавших является одним из основных и весьма важных элементов оказания первой помощи. Прежде чем перевозить пострадавшего, необходимо перенести его от места травмы, происшествия или медпункта до транспорта. Поднимать и переносить пострадавшего надо медленно, без толчков; осторожно, но надежно поддерживая поврежденную часть тела. Лучше всего переносить пострадавших на носилках, применяя иногда дополнительно лямки. Положение пострадавшего на носилках должно соответствовать виду повреждения и состоянию больного. Чаще всего больного укладывают в положении на спине, но со слегка приподнятой головой и с вытянутыми верхними и нижними конечностями. Поврежденная конечность укладывается в приподнятом положении. При ранениях дыхательных путей и грудной клетки больного переносят в полусидящем положении.
4. Данные объективного обследования больного (Status praesens)
Состояние больного средней степени тяжести. Сознание ясное. Положение в постели вынужденное - наложено скелетное вытяжение на левую нижнюю конечность расположенную на поднятом ножном конце кровати. Кожные покровы и слизистые оболочки: кожные покровы чистые, умеренной влажности, сниженного тургора и эластичности. Видимые слизистые чистые, умеренно влажные.
Система органов дыхания: частота дыхания 18 /мин, глубина дыхания умеренная, ритм правильный. Дыхание через нос свободное, голос ясный. Форма грудной клетки астеническая, над- и подключичные ямки выражены. В акте дыхания не принимает участие дополнительная дыхательная мускулатура. Деформации не определяются.
Пальпаторно грудная клетка безболезненна, эластичность сохранена. Голосовое дрожание симметрично на симметричных участках.
Ширина полей Кренига составляет 6 см с обеих сторон. Высота стояния верхушек легких: спереди - 3 см выше ключицы; сзади - на уровне остистого отростка 7 шейного позвонка. Подвижность краев легких - 2 см по всем линиям.
| Нижний край легких |
| Линия | справа | слева |
| Парастернальная | 6 ребро | - |
| Среднеключичная | 6 ребро | - |
| Передняя подмышечная | 7 ребро | 7ребро |
| Средняя подмышечная | 8 ребро | 8ребро |
| Задняя подмышечная | 9 ребро | 9ребро |
| Лопаточная | 10 ребро | 10ребро |
| Околопозвоночная | 11 ребро | 11ребро |
Аускультативно дыхание везикулярное, хрипы не выслушиваются. Крепитация, шум трения плевры не определяется. Бронхофония на симметричных участках грудной клетки одинакова.
Сердечно-сосудистая система: патологической пульсации артерий и вен в области шеи не определяется. Область сердца не изменена, патологической пульсации в области сердца, надчревия не выявлено. Симптом "кошачьего мурлыкания", сердечный "горб", в области сердца не определяются. Верхушечный толчок умеренной силы, разлитой (2 см2), резистентный, локализуется в 5 межреберье на 1,5 см кнаружи от левой срединно-ключичной линии. Пульс на лучевых артериях ритмичный, хорошего наполнения, напряжен, симметричен. При пальпации сердца сердечный толчок отсутствует.
| Границы относительной тупости сердца (по данным перкуссии) |
| правая | правая парастернальная линия, 4 межреберье |
| левая | на 1,5 см кнаружи от левой срединно-ключичной линии, 5 межреберье |
| верхняя | по верхнему краю 3 ребра |
| Границы абсолютной тупости сердца (по данным перкуссии) |
| правая | правая на 2,5 см. кнаружи от левого края грудины. |
| левая | по среднеключичной линии. |
| верхняя | на уровне хряща 4 ребра. |
Поперечник сосудистого пучка - 5 см.
Аускультативно тоны сердца ясные, ритм правильный, шумы не выслушиваются. Шум трения перикарда не определяется. ЧСС-75 уд. в мин. АД 130/85 мм.рт.ст. на обеих руках. При выслушивании периферических артерий и аорты шум не определяется.
Система органов пищеварения: язык розовый, влажный, не обложенный. Вставных зубов нет, ротовая полость без патологии. Слизистая оболочка полости рта чистая, цианотичной окраски. Миндалины цианотичного цвета, не увеличены. Мягкое и твердое небо цианотичной окраски, изъязвлений, налетов не определяется.
Мышцы передней брюшной стенки расслаблены, в акте дыхания участия не принимают. При пальпации болезненность не отмечается. При перкуссии тимпанический звук над всей поверхностью живота. При аускультации выслушивается умеренная кишечная перистальтика. Шум плеска в желудке, кишечнике не определяется. Живот овальный, симметричный, в акте дыхания не участвует. Расширения подкожных вен живота не отмечается. Перитонеальных симптомов нет.
При поверхностной ориентировочной пальпации живот безболезненный, напряжения мышц живота (диффузного и ограниченного) не определяется. Грыжи и расхождение прямых мышц живота не отмечено.
При глубокой методической скользящей пальпации живота по Образцову-Стражеско: восходящая и нисходящая части ободочной кишки пальпируются в виде безболезненного, умеренно упругого, гладкого, менее подвижного цилиндра. Поперечно-ободочная кишка пальпируется в виде цилиндра умеренной плотности, безболезненного, не урчащего, легко смещаемого. Желудок: поверхность гладкая, болезненность и урчание отсутствуют. Большая кривизна желудка определяется на 3-4 см. выше пупка. Консистенция желудка упругая, болезненность отсутствует. Сигмовидная кишка: пальпируется в левой подвздошной области на границе средней и наружной трети линии, соединяющей пупок с передней верхней остью подвздошной кости, в виде гладкого, плотноватого, безболезненного, не урчащего цилиндра, протяженностью около 20 см., толщиной около 3 см., вяло перистальтирующего. Смещается в ту или другую сторону на 3-4 см. Слепая кишка: пальпируется в правой подвздошной области на границе средней и наружной трети линии, соединяющей пупок с передней верхней остью подвздошной кости, в форме гладкого, безболезненного, расширяющегося книзу, слегка урчащего, умеренно упругого и слабо подвижного цилиндра. Пассивная подвижность 1-2 см. Протяженность 1-2 см., толщина около 4 см. Восходящая и нисходящая части ободочной кишки: прощупываются в виде цилиндров умеренной плотности, толщиной 2-2,5 см. Не урчащие, безболезненные. При аускультации выслушивается умеренная кишечная перистальтика. Печень и желчный пузырь:
При пальпации печень определяется у края правой реберной дуги. При пальпации печень безболезненна, мягкая, поверхность ровная, край печени у края реберной дуги, закруглен.
| Размеры печени по Курлову |
| По срединно-ключичной линии справа | 10 см. |
| По срединной линии | 9 см. |
| По левому краю реберной дуги | 8 см. |
Селезенку пропальпировать не удалось. Левое подреберье не деформировано. Перкуторно размеры селезенки - 6х4 см.
Область поясницы, надлобковая зона без деформации. Почки не пальпируются. Мочеиспускание безболезненное, свободное 5-6 раз в сутки. Моча прозрачная, желтого цвета. Дизурия не наблюдается. Симптом Пастернацкого отрицательный с обеих сторон.
5. Описание локального статуса в день курации
Положение в постели вынужденное - наложено скелетное вытяжение на левую нижнюю конечность, согнутую в коленном и ведренном суставах, расположенную на приподнятой ортопедической части ножного конца кровати. Через бугристость большеберцовой кости проведена спица Киршнера, за нее фиксирована скоба Киршнера и налажено вытяжение по оси бедра крузом 5 кг. Имеется ротация левого бедра кнаружи. Верхняя половина правого бедра отечна, имеется кровоподтек в области верхней трети, конечность не деформирована; при пальпации отмечается резкая болезненность. В области хуругической шейки правого плеча наблюдается резкая болезненность, кровоподтек. В области левого коленного сустава - травма мягких тканей.
Местная температура в область повреждений не повышена, тонус мышц ослаблен.
6. Предварительный диагноз
На основании жалоб на: на боль, отек, наличие патологической подвижности и обширного кровоподтека в области верхней трети левого бедра, невозможность наступать на левую нижнюю конечность в связи с резкой болезненностью; боли в области верхней трети правого плеча; ссадину, кровоподтек и болезненность в области левого коленного сустава.
Анамнеза заболевания: больна с 11.00, 2.02.2011 г., когда при уборке на лестничной площадке произошло падение с высоты лестничного пролета на правую разогнутую руку, затем удар латеральной стороной левого бедра о лестницу. В результате удара появились резкая боль, образовался кровоподтек и отек правого бедра; при попытке наступить на правую нижнюю конечность возникала резкая боль; появилась патологическая подвижность в области верхней трети правого бедра; боли в области верхней трети правого плеча.
Данных объективного исследования: поверхность верхней половины правого бедра отечна, имеется кровоподтек в области верхней трети, конечность не деформирована; ссадина, кровоподтек и болезненность в области левого коленного сустава.
Можно выставить предварительный диагноз:
Основное: закрытый перелом верхней трети левого бедра, травма верхней трети правого плеча, травма мягких тканей в области левого коленного сустава.
Осложнения: травма мягких тканей в/3 левого бедра.
Сопутствующие: хронический гастрит.
7. Результаты лабораторно-инструментальных методов исследования
Общий анализ крови (от 12.02.11):
Гемоглобин (Hb) - 87 г/л;
ЦП - 0,87
СОЭ - 45 мм/ч;
Эритроциты тАУ 3,0*1012 /л;
Лейкоциты - 5,3*109 /л;
н - 84;
п - 2;
с тАУ 82;
м - 4;
л - 12;
Заключение: анемия средней степени.
Общий анализ мочи (от 29.11.2000):
Цвет тАУ соломенно-желтый;
Прозрачность - прозрачная;
Удельный вес - 1023 г/л;
Реакция - кислая;
Белок - отр;
Сахар - отр;
Эпителий плоский тАУ 3-4 в п/з;
Лейкоциты - 1-2 в п/з;
Эритроциты - 1-2 в п/з;
Заключение: изменений в анализе не выявлено.
Анализ крови на сахар (от 10.02.11):
сахар крови - 4,5 ммоль/л.
Коагулограмма ( от 14.02.11):
АЧТВ тАУ 73
Пти - 1,0
Тромбиновое время тАУ 18
Фибриноген А тАУ 4,66
В-нафтоловая проба +++
Заключение: повышенная свертываемость крови.
Биохимический анализ крови (от 10.02.11):
общий белок - 72 г/л;
билирубин общий - 9,8 мкмоль/л;
мочевина тАУ 6,2 ммоль/л;
Заключение: результаты анализа в пределах нормы.
ЭКГ (от 10.02.11):
Заключение: ритм синусовый, 82 уд/мин. Нормальное положение электрической оси
Рентгенограмма правого бедра (от 09.02.11; 12.02.11 ):
Заключение: рентгенологически определяется закрытый чрезвертельный оскольчатый перелом правого бедра в верхней трети.
На Rtg левого коленного сустава нарушения целостности костей не наблюдается.
На Rtg правого плеча: перелом хирургической шейки правой плечевой кости. Стояние костных отломков удовлетворительное.
Консультация терапевта (от 9.02.11):
Диагноз: АГ 2 ст риск 2.
8. Дифференциальный диагноз
Дифференциальный ряд для повреждения бедра может быть представлен следующими состояниями:
o вывихом бедра;
o латеральный перелом диафиза бедра;
o медиальный перелом диафиза бедра.
Галочкой выделены симтомы, присутствующие у данной больной.
| Дифференциальные признаки | Чрезвертельный перелом бедра | Вывих бедра | латеральный перелом диафиза бедра | медиальный перелом диафиза бедра. |
| Патологическая подвижность | Есть. | Нет. | Есть. | Есть. |
| Крепитация отломков | Есть. | Нет. | Есть. | Есть. |
| Пружинистое сопротивление | Нет. | Есть. | Нет. | Нет. |
| Типичное положение конечности | Нога слегка ротирована кнаружи. | Нога в вынужденном положении: при задневерхнем или задненижнем вывихе бедра конечность приведена, слегка согнута и ротирована кнутри, при передневерхнем или передненижнем вывихе бедра конечность отведена, ротирована кнаружи, согнута в тазобедренном суставе. Нога удлинена. | Нога ротирована кнаружи до 90º. | Нога ротирована кнаружи на 45-60º, симптом прилипшей пятки |
| Расположение гематомы | Латеральная поверхность верхней трети бедра. | Латеральная поверхность верхней трети бедра. | Гематома, отек в области ягодиц. | Гематома, отек в паховой области. |
| Локализация болезненности | Болью при попытке совершения активных и пассивных движений. | Сильной болью в тазобедренном суставе, при попытке совершения пассивных движений. Активные движения отсутствуют. | Боли в области большого твертела и у основания шейки бедра. | Боли у внутренней трети пупартовой связки, иррадиируют в пах и область коленного сустава. |
Дифференциальный ряд для поврежнения плеча может быть представлен следующими состояниями:
| Дифференциальные признаки | Перелом хирургич. шейки плеча | Вывих плеча | Абдукционный перелом | Аддукционный перелом |
| Пато-логическая подвиж-ность | Отсутствует. | Активные движения отсутствуют. | Иногда возможна. | Иногда возможна. |
| Крепитация отломков | Есть. | Отсутствует. | Есть. | Есть. |
| Пружинистое сопротивление | Отсутствует. | Выявляется симптом пружинящего сопротивления: при насильственном приведении плеча, оно занимает это положение, но при прекращении физических воздействий плечо возвращается в свое прежнее вынужденное положение. | Отсутствует. | Отсутствует. |
| Типичное положение конечности | Средне- физиологическое. | Поврежденная рука больного находится в положении отведения и поддерживается за предплечье здоровой рукой. Голова при этом наклонена в поврежденную сторону. Выстояние акромиального отростка лопатки и потеря нормального округлого контура плеча. | Изменение оси конечности. При пальпации определяется западение, соответствующее месту перелома. | Изменение оси конечности. При пальпации определяется костный выступ, соответствующий месту перелома. |
| Механизм травмы | Падение на руку, расположенную в среднем положении. | Падение на руку, выставленную вперед либо назад. | Падение на руку, расположенную в положении отведения. | Падение на руку, расположенную в положении приведения. |
| Локализация болезненности, объем движений в плечевом суставе. | Болезненность при пальпации места перелома, осевой нагрузке, ротационных движениях плеча. Активные движения невозможны, пассивные резко болезненны. | Активные движения невозможны, пассивные резко болезненны. Возможно некоторое отведение и наружная ротация руки. Внутренняя ротация и приведение невозможны. | Болезненность при пальпации места перелома, осевой нагрузке, ротационных движениях плеча. Активные движения невозможны, пассивные резко болезненны. | Болезненность при пальпации места перелома, осевой нагрузке, ротационных движениях плеча. Активные движения невозможны, пассивные резко болезненны. |
На основании проведенного дифференциального диагноза можно обоснованно подтвердить наличие у данной больной симптомов, характерных для чрезвертельного перелома бедра и хирургической шейки плеча. Клинический диагноз выставлен на основании жалоб, анамнеза, результатов лобораторных и рентгенологических исследований, диф. диагноза.
Клинический диагноз:
Основное заболевание: Закрытый оскольчатый чрезвертельный варусный перелом левого бедра, со смещением под углом. Закрытый поперечный вколоченный перелом хиругргической шейки правого плеча, с удовлетворительным стоянием отростков. Травма мягких тканей в области левого коленного сустава.
Осложнения: травма мягких тканей в/3 левого бедра.
Сопутствующие: хронический гастрит, анемия средней степени тяжести.
9. Этиология заболевания
Как правило, травма развивается вследствие ударного воздействия, параллельного оси конечности тАФ например, при падении на разогнутую ногу, когда колено не амортизирует удар. Также причиной травмы может быть удар в области тазобедренного сустава, перпендикулярный оси конечности, но, как правило, такая травма сопровождается повреждением костей таза.
Переломы проксимальной части бедра часто происходит вследствие наличия остеопороза, чаще у женщин пожилого возраста. Это гетерогенное заболевание, характеризующееся прогрессирующей потерей костной ткани, которая начинается после естественной или хирургической менопаузы, в результате чего у женщин через 10-15 лет после выключения функции яичников возникают переломы.
Рис. 3
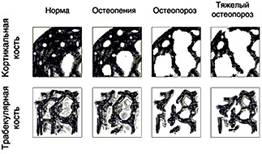
В структуре первичного остеопороза ПМО составляет 85%. В высокоразвитых странах ПМО поражает 25-40% женщин в постменопаузе и примерно в 30% случаев может привести к переломам.
По значимости проблем ранней диагностики, лечения и профилактики остеопороз в настоящее время, по данным ВОЗ, занимает среди неинфекционных заболеваний четвертое место после болезней сердечно-сосудистой системы, онкологической патологии и сахарного диабета. Это обусловлено его широкой распространенностью, многофакторной природой, частой инвалидизацией больных, а в ряде случаев смертностью в результате переломов проксимальных отделов бедренной кости (шейки бедра).
Остеопороз - системное заболевание скелета, характеризующееся снижением массы костной ткани и нарушением микроархитектоники кости с последующим повышением хрупкости и учащением риска переломов. Скорость потери костного вещества зависит от многих факторов: генетических, гормональных, алиментарных и физических. Установлена защитная роль гормонов в сохранении массы и качества костной ткани. Так, снижение уровня эстрогенов ведет к ускорению костного обмена, что проявляется потерей костного вещества. При эстрогендефицитных состояниях, которые развиваются у всех женщин в постменопаузе, защитный эффект эстрогенов по отношению к костной ткани постепенно утрачивается. Это подтверждается следующими данными.
Все женщины начинают терять костную массу с 40-летнего возраста. Вначале эта потеря незначительна - 0,3-0,5% в год. Через 3-5 лет постменопаузы, когда практически прекращается синтез половых гормонов яичниками, у женщин потеря костной массы резко ускоряется - до 2-3% в год, и так продолжается до возраста 65-70 лет.
Для патогенеза остеопороза при эстрогенде-фицитных состояниях характерны:
В· повышение чувствительности к пар
Вместе с этим смотрят:
РЖсторiя виникнення та розвитку масажу
Аборты
Азотные и кислородные ванны, нафталановая нефть
Акушерська операцiя - накладання акушерських щипцiв
Анаболические стероиды и здоровье спортсменов